Врожденные пороки сердца
Врожденные пороки сердца (ВПС) – это возникшие внутриутробно (на 2-8-й неделе беременности) анатомические дефекты сердца, его клапанного аппарата или его сосудов. Эти дефекты могут встречаться изолированно или в сочетании друг с другом.
Этиология. Отрицательное влияние на процесс формирования сердца чаще оказывают вирусные инфекции (краснуха, корь, паротит, ветряная оспа, полиомиелит и др.), пороки сердца у матери, алкоголизм, наркомания, применение некоторых лекарственных средств, ионизирующая радиация, гиповитаминозы, беременность старше 35 лет, заболевания половой сферы. Одним из немаловажных факторов является также здоровье отца.
Распространенность ВПС составляет 30 % от числа всех врожденных пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто.
Клиника. Наиболее принятым является деление ВПС на «синие» (с цианозом) и «белые» (без цианоза). Кроме того, все ВПС делятся в зависимости от состояния гемодинамики в малом и большом кругах кровообращения.
Таблица 8
Классификация ВПС по состоянию гемодинамики (Мардер, 1953)

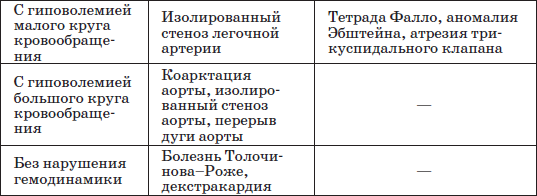
При большом количестве разнообразных ВПС наиболее часто встречаются: дефект межжелудочковой перегородки (ДМЖП) – составляет около 20 % всех случаев врожденных пороков сердца, дефект межпредсердной перегородки (ДМПП), открытый артериальный проток (ОАП), коарктация аорты, стеноз легочной артерии, тетрада Фалло и транспозиция крупных магистральных сосудов (ТКС) – по 10–15 % каждый.
В клиническом течении ВПС отмечают четыре фазы.
1 фаза – первичной адаптации, когда в периоде новорожденности и первые годы жизни происходит становление как общей, так и внутрисердечной гемодинамики, приспособление к необычным условиям кровообращения;
2 фаза – компенсации, в которой состояние и физическое развитие ребенка улучшается, так как происходит подключение большого количества компенсаторных механизмов с целью обеспечения существования организма в условиях нарушенной гемодинамики;
3 фаза – мнимого благополучия – это период, который обеспечивается компенсаторными возможностями организма; именно 2 и 3 фазы оптимальны для проведения радикальных оперативных вмешательств;
4 фаза – декомпенсации – характерно истощение компенсаторных механизмов и развитие рефрактерной к лечению сердечной недостаточности, формирование необратимых изменений во внутренних органах.
Клинические проявления ВПС в основном представлены двумя синдромами: артериальной гипоксемии и застойной сердечной недостаточности.
Синдром артериальной гипоксемии может проявляться с рождения. В формировании артериальной гипоксемии при ВПС могут играть роль три основных механизма:
1) внутрисердечный сброс крови справа налево и ее поступление в аорту; 2) сниженный легочный кровоток и уменьшенный легочный возврат артериальной крови к сердцу;
3) разобщение большого и малого кругов кровообращения. При большинстве ВПС цианотического типа артериальная гипоксемия связана с первыми двумя механизмами.
Сердечная недостаточность – это патологическое состояние, при котором сердце не способно обеспечить кровообращение, необходимое для обеспечения потребностей организма. Оно чаще всего развивается либо в связи с повышенной нагрузкой на сердце объемом крови или давлением, либо вследствие снижения сократимости миокарда при гипоксии или воспалительном процессе в сердечной мышце. Основными симптомами сердечной недостаточности являются тахикардия, одышка, признаки застоя по малому или большому кругу кровообращения.
В классификации сердечной недостаточности, разработанной А.С. Шарыкиным (2000 г.) и адаптированной к новорожденным детям, выделяется:
1 степень – умеренные тахикардия и одышка (до 120 % от нормы) в покое или при небольшой физической нагрузке (кормление); печень выступает из-под края реберной дуги по средне-ключичной линии на +3 см. Размеры сердца могут быть не увеличены. С помощью медикаментозной терапии удается добиться компенсации показателей.
2 степень – нарастание тахикардии и одышки до 125–150 % от нормы; печень выступает из-под края реберной дуги более чем на +3 см. Возможны отеки на стопах и на лице, беспокойство, затрудненное кормление, периодически прослушиваются непостоянные застойные хрипы в легких.
Рентгенологически и при ЭхоКГ – заметная дилатация полостей желудочков. Медикаментозная терапия позволяет уменьшить симптомы до уровня 1 степени.
3 степень – тахикардия и одышка достигают 160 % и более, плотная увеличенная печень (более +3 см), периферические отеки и асцит; постоянные застойные хрипы в легких. Ребенок вял, заторможен. Размеры сердца значительно увеличены. Стандартная медикаментозная терапия малоэффективна. Нередко требуется проведение ИВЛ для стабилизации состояния.
4 степень (кардиогенный шок) – артериальная гипотония, декомпенсированный ацидоз, периферический спазм (снижено наполнение капилляров кровью, бледность, холодные конечности), резкое угнетение ЦНС, олигурия. Возможна брадикардия.
Дефект межжелудочковой перегородки (ДМЖП) – встречается наиболее часто, причем как в изолированном виде, так и в составе многих других пороков сердца. Среди ВПС частота данного порока варьирует от 27,7 до 42 %. Одинаково часто встречается как у мальчиков, так и у девочек.
Клиника. По размерам дефекты подразделяют на большие, средние и малые.
Мелкие дефекты размером 1–2 мм, расположенные в мышечной части МЖП, называются болезнью Толочинова-Роже. Вследствие хорошей аускультативной картины и отсутствия гемодинамических нарушений для их характеристики уместно выражение «много шума из ничего». Малый дефект в мышечной части межжелудочковой перегородки может не вызывать каких-либо жалоб больного. Однако при обследовании ребенка как бы случайно выявляется грубый скребущий систолический шум с эпицентром в IV–V межреберье слева от грудины.
Клиническая картина при ДМЖП заключается в симптомокомплексе сердечной недостаточности, развивающейся, как правило, на 1–3 мес. жизни (в зависимости от размеров дефекта). Характерны ранние и тяжелые пневмонии. При осмотре ребенка можно выявить тахикардию и одышку, расширение границ относительной сердечной тупости, смещение верхушечного толчка вниз и влево. Границы сердца расширены в поперечнике и вверх. Систолический шум, как правило, интенсивный, выслушивается над всей областью сердца, проводится во всех направлениях и на спину с p. max в IV межреберье слева от грудины. При пальпации живота определяется увеличение печени и селезенки. Изменения периферической пульсации не характерны. У детей с ДМЖП и НК, как правило, быстро развивается гипотрофия.
Дефект межпредсердной перегородки (ДМПП) – также частая аномалия сердца у детей. У девочек встречается чаще, чем у мальчиков. Отверстие бывает различной величины и в разных частях перегородки вплоть до полного ее отсутствия. Величина дефекта во многом определяет степень расстройств кровообращения (шунт слева направо). В правой половине сердца повышается систолическое, а затем диастолическое давление, происходит гипертрофия правого предсердия.
Клиника. Признаки недостаточности кровообращения развиваются, когда происходит увеличение двигательной активности ребенка. Для ДМПП характерен слабый или среднеинтенсивный систолический шум с p. max во II–III межреберье слева от грудины, который лучше всего выслушивать во сне. Со временем развивается акцент и/или расщепление II тона над легочной артерией. У детей появляется цианоз носогубного треугольника при физической нагрузке и одышка. Показатели физического развития у детей с ДМПП, как правило, соответствуют возрастной норме. Для пациентов раннего возраста характерны частые респираторные заболевания, сопровождающиеся бронхообструкцией.
Открытый артериальный проток (ОАП) – наличие сообщения между аортой и легочной артерией, считающегося аномалией в постнатальном периоде. Частота данного порока колеблется в пределах от 5 до 34 %, чаще у лиц женского пола (2–4:1). В нормальных условиях артериальный проток сразу после рождения перестает функционировать и зарастает в первые 2–3 мес., редко в более поздние сроки.
Клиника при ОАП является характерной для ВПС, протекающих с обогащением малого круга кровообращения, и будет зависеть от размера протока. В неонатальном периоде у ребенка выслушивается систолический шум с р. мах – во II межреберье слева от грудины. В неонатальном периоде через ОАП может происходить перекрестный сброс крови, что клинически будет выражаться в появлении цианотической окраски кожных покровов во время крика, сосания, натуживания ребенка. По мере снижения давления в малом круге кровообращения лево-правый сброс крови осуществляется как в систолу, так и в диастолу, что приводит к феномену систоло-диастолического шума с «машинным» компонентом. Четкие клинические признаки обычно появляются на 2-3-м году жизни. Характерны одышка, повышенная утомляемость, боли в области сердца. Перкуторно границы сердца расширены в основном влево и вверх, при развитии легочной гипертензии увеличиваются и правые отделы сердца. При выслушивании сердца во II межреберье слева от грудины определяется систолический шум, который проводится на аорту, шейные сосуды и в межлопаточную область. К аускультативным особенностям ОАП можно отнести также усиление и расщепление II тона над легочной артерией.
Коарктация аорты (КА) – это врожденное сегментарное сужение аорты в области дуги, перешейка, нижнего грудного или брюшного отделов. Степень и протяженность сужения могут быть различны. В два раза чаще КА отмечается у мальчиков. При КА могут встречаться пороки развития других органов, например почек (в 26 %) в виде кист, подковообразной почки и т. д.
Клиника. Как правило, дети развиваются нормально. Порок выявляется случайно (в школьном возрасте) при обнаружении повышенного артериального давления. Дети предъявляют жалобы, типичные для гипертоников: головные боли, головокружение, раздражительность, пульсация в висках, шум в ушах, сердцебиения, сжимающие и колющие боли в области сердца и т. д. Эти явления усиливаются после физических нагрузок. Характерен внешний вид таких детей с развитой верхней половиной туловища и астеническим телосложением нижней половины тела. Иногда отмечаются неврологические осложнения, связанные с острым нарушением мозгового кровообращения (гемипарезы). Вследствие дефицита кровотока в нижней половине туловища может отмечаться перемежающаяся хромота, боли в икроножных мышцах при ходьбе и беге.
Одним из основных клинических симптомов является разница в показателях АД на верхних и нижних конечностях. Характерно высокое артериальное давление (до 250–300 мм рт. ст.) на верхних конечностях и одновременное снижение его (иногда до нуля) на нижних. Пульс на нижних конечностях слабый, на верхних – напряженный. Границы сердца расширены влево. Выслушивается акцент II тона над аортой, иногда нехарактерный систолический шум над основанием сердца или в межлопаточном пространстве.
Изолированный стеноз легочной артерии (ИСЛА) – эта аномалия характеризуется сужением путей оттока крови из правого желудочка в малый круг кровообращения. Частота встречаемости составляет 2,4-12 % всех случаев ВПС. Одинаково часто встречается как у мальчиков, так и у девочек.
Клиника ИСЛА зависит от степени стеноза. При умеренном стенозе дети развиваются нормально. Однако по мере роста ребенка нарастает одышка при физической нагрузке, которая быстро исчезает в покое. Цианоза никогда не бывает. Единственным признаком является интенсивный систолический шум стенотического тембра во II межреберье слева от грудины с одновременным ослаблением II тона над легочной артерией. Интенсивность шума, как правило, пропорциональна степени стеноза. При выраженном стенозе отмечается быстрая утомляемость, одышка. Достаточно быстро формируется деформация грудной клетки по типу «сердечного горба». Пальпаторно определяется систолическое дрожание в месте выслушивания шума. Сердечный толчок, как правило, выражен. При тяжелом стенозе первые признаки порока сердца проявляются уже в раннем грудном возрасте. Дети отстают в физическом развитии, наблюдаются одышка и затруднения при кормлении. Со временем появляется цианоз, деформация терминальных фаланг пальцев («барабанные палочки») или ногтей («часовые стекла»). Могут развиваться нарушения сердечного ритма.
Транспозиция магистральных артерий (ТМА) – врожденный порок сердца «синего» типа, при котором оба основных магистральных ствола расположены аномально. При этом аорта отходит от правого желудочка, несущего венозную кровь, а легочная артерия – от левого желудочка, перекачивающего артериальную кровь. Круги кровообращения при ТМА полностью разобщены, артериальная и венозная кровь не смешиваются. Полная форма ТМА не совместима с жизнью. При наличии сообщений на различных уровнях (ОАП, ДМПП, ДМЖП) происходит частичное смешение артериальной и венозной крови, что позволяет отнести ТМА к «дуктус»-зависимым порокам и делает ребенка жизнеспособным. ТМА входит в число распространенных ВПС «синего» типа, частота его встречаемости составляет от 4,2 до 9,9 %; достоверно чаще наблюдается у мальчиков (57–88 % всех случаев ТМА).
Клиника при полной ТМА развивается сразу после рождения, достаточно специфична и представлена синдромом артериальной гипоксемии. Основным признаком является выраженный тотальный цианоз кожных покровов, имеющий фиолетовый оттенок, который часто называют «чугунным». Постоянным признаком является одышка. Выслушивается средней интенсивности систолический шум. Рано развиваются деформации концевых фаланг, гипотрофия, отставание в физическом развитии. Почти у всех детей имеют место признаки тотальной сердечной недостаточности. Характер клинической картины и нарушений гемодинамики при ТМА зависит от размеров и количества сопутствующих компенсирующих коммуникаций, состояния малого круга кровообращения.
Тетрада Фалло (ТФ) относится к наиболее распространенным порокам сердца «синего» типа. Составляет 12–14 % всех ВПС и 50–75 % «синих» пороков. Одинаково часто встречается у мальчиков и у девочек. Существуют семейные случаи порока.
При классическом варианте тетрады Фалло обнаруживается 4 признака: сужение выводного отдела правого желудочка на различных уровнях, дефект межжелудочковой перегородки, который всегда является большим, высоким, перимембранозным, гипертрофия миокарда правого желудочка и декстрапозиция аорты. Порок относится к ВПС цианотического типа с обеднением малого круга кровообращения.
Клиника. Цианоз – основной симптом тетрады Фалло. Степень цианоза и время его появления зависят от выраженности стеноза легочной артерии. У детей первых дней жизни по признаку цианоза диагностируются только тяжелые формы порока – «крайняя» форма тетрады Фалло. В основном, характерно постепенное развитие цианоза (к 3 мес. – 1 году), имеющего различные оттенки (от нежно-голубоватого до «сине-малинового» или «чугунно-синего»): сначала возникает цианоз губ, затем слизистых оболочек, кончиков пальцев, кожи лица, конечностей и туловища. Цианоз нарастает с ростом активности ребенка. Рано развиваются «барабанные палочки» и «часовые стекла». Постоянным признаком является одышка по типу диспноэ (углубленное аритмичное дыхание без выраженного увеличения частоты дыхания), отмечающаяся в покое и резко возрастающая при малейшей физической нагрузке. Постепенно развивается задержка физического развития. Практически с рождения выслушивается грубый систолический шум вдоль левого края грудины. Грозным клиническим симптомом при тетраде Фалло, обусловливающим тяжесть состояния больных, являются одышечно-цианотические приступы, которые возникают, как правило, в возрасте от 6 до 24 мес. Ребенок становится беспокойным, выражение лица испуганное, зрачки расширены, одышка и цианоз нарастают, конечности холодные; затем следует потеря сознания, судороги и возможно развитие гипоксической комы и летальный исход. Приступы различны по тяжести и продолжительности (от 10–15 сек до 2–3 мин). В послеприступном периоде больные длительно остаются вялыми и адинамичными. Во II и III межреберье выслушивается грубый продолжительный систолический шум, II тон в области легочной артерии ослаблен. В периферической крови повышается уровень гемоглобина и количество эритроцитов («сгущение» крови).
Диагноз ВПС основывается на данных анамнеза, клинических проявлениях и данных дополнительных методов исследования: электрокардиография (покажет гипертрофию различных отделов сердца), фонокардиография (запишет шум, его характер, локализацию), рентгенограмма органов грудной клетки (при обогащении малого круга кровообращения отмечаются признаки застоя крови, изменение формы сердца за счет гипертрофии различных его отделов), ангиография сердца, зондирование сердца, ультразвуковое исследование.
Осложнения ВПС: сердечная недостаточность (встречается практически при всех ВПС); бактериальный эндокардит (чаще отмечается при цианотических ВПС); ранние затяжные пневмонии на фоне застоя в малом круге кровообращения; высокая легочная гипертензия или синдром Эйзенменгера (характерна для ВПС с обогащением малого круга кровообращения); синкопэ вследствие синдрома малого выброса вплоть до развития нарушения мозгового кровообращения; стенокардитический синдром и инфаркты миокарда; одышечно-цианотические приступы (встречаются при тетраде Фалло с инфундибулярным стенозом легочной артерии, транспозиции магистральных артерий и др.).
Лечение. Основным методом лечения ВПС является хирургическая операция. Наиболее благоприятный срок для оперативного лечения – 3-12 лет. Консервативное лечение включает неотложную помощь при остро наступивших сердечной недостаточности и гипоксическом приступе, лечение других осложнений и поддерживающую терапию.






