Диуретические (мочегонные) средства в лечении хронической сердечной недостаточности
Задержка жидкости в организме и формирование отечного синдрома являются типичным и наиболее известным проявлением ХСН. Поэтому дегидратационная терапия представляет собой одну из важнейших составляющих успешного лечения больных с ХСН.
Однако необходимо помнить, что в развитии отечного синдрома задействованы сложные нейрогормональные механизмы и бездумная дегидратация вызывает лишь побочные эффекты и «рикошетную» задержку жидкости. То, что характеризуется как отеки, представляет собой накопление жидкости во внеклеточном пространстве. Диуретики выполняют функцию лишь одного из компонентов дегидратационного лечения. Поэтому применение мочегонных препаратов должно быть строго обоснованным, обязательно сочетаться с использованием нейрогормональных модуляторов, таких как ИАПФ и антагонисты альдостерона, а также препаратов, удерживающих жидкость в сосудистом русле и улучшающих почечный кровоток и фильтрацию.
Основные положения дегитратационной терапии, в том числе применения диуретиков (табл. 8), сводятся к следующему:
I. Диуретики (мочегонные средства) применяются для устранения отечного синдрома и улучшения клинической симптоматики больных с ХСН. При правильном применении эти средства позволяют уменьшить число госпитализаций, что соответствует достижению 2 из 6 основных целей при лечении ХСН. Диуретики не замедляют прогрессирования ХСН и не улучшают прогноза больных. Их влияние на качество жизни при неправильном назначении (ударные дозы 1 раз в 3 – 4 – 5 – 7 дней) может быть даже негативным.
II. Лечение мочегонными средствами начинается лишь при клинических признаках застоя (II А стадия, II ФК по классификации ОССН). Впрок мочегонными не лечат, так как они не замедляют прогрессирования ХСН.
III. Лечение мочегонными начинается с применения слабейшего из эффективных препаратов у данного конкретного больного. Предпочтение следует отдавать тиазидным диуретикам (гипотиазид) и лишь при их недостаточной эффективности переходить к назначению мощных «петлевых» диуретиков (фуросемид, этакриновая кислота, буметанид, торасемид).
IV. Лечение необходимо начинать с малых доз (особенно у больных, не получавших ранее мочегонных препаратов), в последующем подбирая дозу по принципу quantum satis.
V. Диуретики разделяются на группы соответственно локализации действия в нефроне. На проксимальные канальцы действуют слабейшие из мочегонных – ингибиторы карбоангидразы (ацетазоламид). На кортикальную часть восходящего колена петли Генле и начальную часть дистальных канальцев – тиазидные и тиазидоподобные диуретики (гипотиазид, индапамид, хлорталидон). На все восходящее колено петли Генле – самые мощные петлевые диуретики (фуросемид, этакриновая кислота, буметанид, торасемид). На дистальные канальцы – конкурентные (спиронолактон) и неконкурентные (триамтерен) антагонисты альдостерона, относящиеся к группе калийсберегающих мочегонных.
Таблица 8
Применение диуретиков при лечении больных ХСН
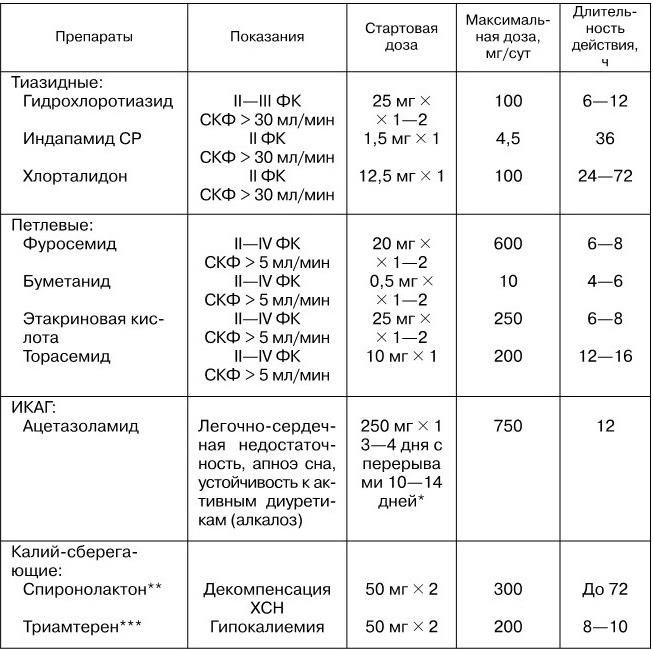
* При выраженном апноэ сна ацетазоламид назначается в дозах 250 – 500 мг ежедневно, за 1 ч до отхода ко сну.
** Имеется в виду применение спиронолактона при обострении ХСН вместе с петлевыми диуретиками в качестве калийсберегающего диуретика.
*** Применение неконкурентных антагонистов альдостерона должно ограничиваться лишь случаями гипокалиемии на фоне активных диуретиков при непереносимости (или невозможности использования) спиронолактона.
VI. Основную роль в лечении отечного синдрома у больных с ХСН играют тиазидные и петлевые диуретики.
VII. Тиазидные диуретики (гипотиазид) нарушают реабсорбцию натрия в кортикальном сегменте восходящей части петли Генле и в начальной части дистальных канальцев. Повышают диурез и натрийурез на 30 – 50 %, эффективны при уровне фильтрации до 30 – 50 мл/мин. Поэтому при почечной недостаточности их применение бесполезно.
Применение и тиазидных, и петлевых диуретиков всегда должно сочетаться с блокаторами РААС (ИАПФ, АРА, антагонисты альдостерона) и калийсберегающими препаратами (антагонисты альдостерона, реже триамтерен). Следует помнить, что гипотиазид при всех своих положительных эффектах – препарат, требующий аккуратного и правильного применения, во избежание серьезных нежелательных явлений.
Индапамид по профилю безопасности существенно превосходит гипотиазид, однако данных по его применению в лечении ХСН в настоящее время недостаточно. Еще один представитель этого класса диуретиков – хлорталидон, обычно используется в лечении больных с АГ, однако также как индапамид, может быть применен у пациентов с начальным стадиями ХСН при сохранной фильтрационной функции почек.
VIII. «Петлевые» диуретики (фуросемид, этакриновая кислота, буметанид, торасемид) самые эффективные мочегонные, блокирующие реабсорбцию натрия на всем протяжении восходящей части петли Генле и сохраняющие активность даже при ХПН и фильтрации > 5 мл/мин препараты. Иными словами, они эффективны даже при явлениях почечной недостаточности. На сегодня именно петлевые диуретики – основа лечения отечного синдрома при ХСН.
Безусловным лидером в лечении отечного синдрома на протяжении более 40 лет является фуросемид. Препарат применяется как в виде внутривенных инъекций, особенно при обострениях ХСН, так и в виде таблеток для длительного поддерживающего лечения пациентов со II–IV ФК ХСН. Дозы фуросемида: стартовая обычно 20 – 40 мг, максимальная до 500–600 мг, хотя имеются сведения об использовании гораздо больших доз (до 1800 мг). Диуретический эффект препарата длится 6 – 8 ч, поэтому сегодня для лечения наиболее тяжелых пациентов может быть рекомендовано применение фуросемида 2 раза (а в критических состояниях и 3 раза), как альтернатива увеличению однократной дозы. Применение фуросемида чревато теми же побочными реакциями, что и при использовании гипотиазида. Наиболее серьезными можно считать гипокалиемию и гипомагниемию, повышение активности РААС, гипергликемию и увеличение уровня ХС. Выход из положения – применение адекватных доз и сочетание с блокаторами РААС (ИАПФ, АРА) и особенно с антагонистами альдостерона, позволяющими предотвращать электролитные нарушения.
Этакриновая кислота (стартовая доза 25 – 50 мг/сут, максимальная до 250 мг) по диуретическим свойствам мало отличается от фуросемида, хотя по химической структуре это единственный диуретик, не содержащий в молекуле остатков сульфомоильной кислоты. Поэтому при привыкании и снижении эффективности фуросемида может быть обоснован временный перевод «диуретикзависимых» больных на прием этакриновой кислоты. В поздних стадиях ХСН, при рефрактерном отечном синдроме, возможно сочетание фуросемида и этакриновой кислоты.
Аналогичными с фуросемидом и этакриновой кислотой диуретическими свойствами обладает и буметанид – стартовая доза 0,5 – 1,0 мг, максимальная до 10 мг. Следует отметить, что в России буметанид обычно применяется в дозах, не превышающих 2 мг, что в тяжелых случаях, безусловно, мало для достижения оптимального диуреза. Поэтому сложилось мнение, что буметанид слабее фуросемида, хотя это неверно.
В 2006 г. в России зарегистрирован самый эффективный и безопасный петлевой диуретик торасемид. Стартовая доза препарата 10 мг, которая при необходимости может быть увеличена до 200 мг/сут.
IX. Как самостоятельные диуретики ингибиторы карбоангидразы (ацетазоламид) в лечении ХСН почти не применяются из-за недостаточного диуретического действия, однако усиливают «загрузку» натрием нижележащие отделы канальцев, что повышает эффективность более сильных диуретиков. При истощении фермента карбоангидразы через 3 – 4 дня непрерывного применения, активность ацетазоламида падает, что требует перерыва в лечении. Ацетазоламид используется в качестве вспомогательного средства на фоне приема активных мочегонных (тиазидных и/или петлевых) в дозах по 25 мг 3 раза в день в течение 3 – 4 дней с 2-недельным перерывом.
Алгоритм назначения диуретиков (в зависимости от тяжести ХСН) представляется следующим:
I ФК – не лечить мочегонными;
II ФК (без застоя) – не лечить мочегонными;
II ФК (застой) – тиазидные диуретики, только при их неэффективности можно назначать петлевые мочегонные;
III ФК (декомпенсация) – петлевые (тиазидные) + антагонисты альдостерона, в дозах 100–300 мг/сут;
III ФК (поддерживающее лечение) – тиазидные (петлевые) + + спиронолактон (малые дозы) + ацетазоламид (по 25 мг ? 3 раза/сут в течение 3 – 4 дней, 1 раз в нед.);
IV ФК – петлевые + тиазидные (иногда сочетание двух петлевых диуретиков, фуросемида и этакриновой кислоты) + антагонисты альдостерона + ингибиторы карбоангидразы (ацетазоламид по 25 мг ? 3 раза/сут в течение 3 – 4 дней, 1 раз в нед.).
Придерживаясь указанных принципов, можно успешно лечить большинство пациентов с декомпенсацией сердечной деятельности и отечным синдромом. Однако в ряде случаев может развиваться толерантность к дегидратационному лечению, в частности к использованию диуретиков.






