Рак
Что это такое?
Опухолевый рост — такой же общий патологический процесс, как воспаление при травме или атеросклероз. Клинически рак многолик. Поражение того или иного органа злокачественной опухолью имеет свой собственный набор симптомов. В каждом отдельном случае требуется особое лечение. Однако общие принципы заключаются в попытке полного удаления или разрушения опухоли, и они одинаковы.
Представление о том, что рак является смертельным заболеванием, влияет на отношение населения к этой болезни и придает определенную окраску профессиональной позиции врача.
Рак — пугающее, опасное, но не распространенное заболевание. В большинстве случаев злокачественные опухоли встречаются у пожилых людей, хотя некоторые формы наблюдаются в любом возрасте. Несмотря на то что диагноз «рак» обычно воспринимается как «смертный приговор», больных раком в значительном проценте случаев можно вылечить. Это зависит от типа опухоли и ее локализации.
Злокачественные опухоли ставят большие проблемы перед врачом и семьей больного. И врача, и членов семьи касаются диагноз, ведение больного, лечение и нередко, к сожалению, уход за умирающим больным и тяжелая утрата, которая за этим следует.
Частота заболеваний.
Мировая статистика (фиг. 68).
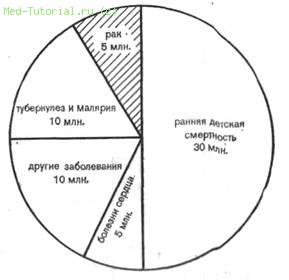
Фиг. 68. Причины смерти во всем мире.
Из 60 млн. смертей, которые ежегодно происходят на земном шаре, 5 млн. приходится на рак. 5 млн. больных умирают от сердечно-сосудистых заболеваний, 10 млн.— от туберкулеза и малярии, 30 млн. новорожденных и младенцев умирают от недоедания и таких распространенных инфекционных заболеваний, как корь, бронхит, а также от желудочно-кишечных болезней 10 млн. человек умирают от других причин! Как известно, рак в большей степени является проблемой в промышленно развитых странах, где люди живут дольше и реже умирают от других заболеваний до того, как достигнут онкологически опасного возраста.
Положение в Великобритании. Ежегодно из 50 млн. человек умирают 500 000. Из них 110000, или 22%, умирают от рака.
Наибольшую опасность представляют рак легкого, кишечника, желудка и молочной железы (фиг. 69).
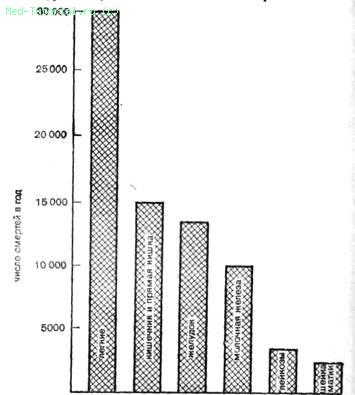
Фиг. 69. Причины смерти от рака в Великобритании.
Они являются причиной более половины смертей от рака.
Статистика по материалам общей практики в 2500 человек. Например, в год может быть диагностирован один новый случай рака легкого, один —рака кишечника, один — молочной железы, один — рака кожи. Другие формы встречаются реже. Так, новый случай рака шейки матки встречается один раз в три-четыре года, а рака, гортани — каждые шесть лет.

Фиг. 70. Случаи рака в ежегодной практике домашнего врача.
Рак, его частота и последствия — актуальнейшая проблема современности. Общая характеристика заболевания. Хотя злокачественные опухоли могут встречаться в любом возрасте, а некоторые формы поражают только детей, в основном все-таки рак — это болезнь пожилых (фиг. 71).
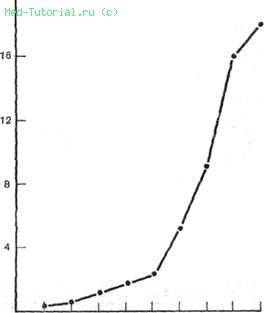
Фиг. 71. Рак (распределение по возрастам).
Частота увеличивается с возрастом, и, если среди населения много старых людей, можно ожидать, что случаи рака будут встречаться чаще.
При раке прогноз плохой, но совсем не обязателен смертельный исход. На основании моего более чем 20-летнего опыта могу сказать, что частота пятилетней выживаемости при раке составила 35%.
Процент пятилетней выживаемости (это значит, что больной живет свыше пяти лет с момента операции) зависит от локализации опухоли (фиг. 72).
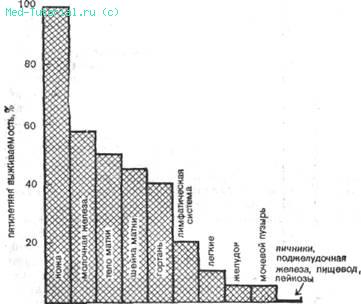
Фиг. 72. Рак (процент пятилетней выживаемости в зависимости от локализации).
Клинические вопросы. Домашний врач неизбежно принимает участие на всех стадиях лечения своего онкологического больного. Диагностика рака в значительной мере находится в его руках. Несмотря на активную диспансеризацию, проводимую больницами, именно домашний врач чаще всего сталкивается с тяжелой проблемой ранней диагностики рака.
Ранние клинические признаки рака на фоне нормально функционирующего организма выделить трудно. При дифференциальной диагностике заболеваний всегда следует учитывать такую возможность. Вместе с тем врач должен помнить, что рак встречается не так уж часто, и потому должен проявлять осторожность и не поднимать необоснованную тревогу. Исследование следует выполнять тактично, квалифицированно и избирательно.
Для безошибочного диагноза в неясных случаях нужно внимательно и долго наблюдать за больным. Излишне тесный контакт с больным, знание всей его жизни в течение многих лет подчас затрудняют диагностику рака для домашнего врача. И случается так, что правильный диагноз скорее поставит специалист, который смотрит на больного свежим взглядом и наблюдает его впервые. Рак может развиться (и развивается) и у больных, страдающих другими хроническими болезнями, в частности неврозом, поэтому ложная тревога чревата опасностью.
Ранняя диагностика основывается на том, что сам больной в состоянии оценить, нет ли у него каких-нибудь проявлений, отличных от нормального состояния, и без стеснения рассказать о них своему домашнему врачу с тем, чтобы тот предпринял обследование. На основании таких ранних симптомов врач уже может действовать дальше и уточнить диагноз рака или опровергнуть его. Общий подход.
Действительно ли в данном случае рак? Проблема ранней диагностики рака совсем не проста и далека от разрешения даже при высоком уровне клинической настороженности. Применяемые методы исследования еще очень неточны и не полностью надежны. В изобилии встречаются ложноотрицательные и ложноположительные результаты. Ко всем симптомам, для которых трудно найти удовлетворительное объяснение, нужно относиться с большой настороженностью. Таких больных должны наблюдать и домашний врач и специалист-онколог.
Какие исследования применять и в какой мере? Выполнение начального этапа обследования больного — привилегия домашнего врача, и именно это обстоятельство позволяет ему углубить и обогатить свой опыт. Домашний врач передает своего больного специалисту для дальнейших исследований, причем чем раньше, тем лучше. Но в каждом случае он должен это делать на основе индивидуального подхода.
Выбор специалиста. В любом случае злокачественной опухоли или подозрения на нее надо воспользоваться советом специалиста. Однако это не снимает с домашнего врача ответственности за больного и последнее слово совета остается за ним. Именно он выбирает специалиста, к которому направляет своего пациента. Домашний врач должен с осторожностью относиться к лечению, назначенному специалистом, ибо рекомендация может быть субъективной. В некоторых случаях домашний врач должен предохранять больного от чрезмерного лечения и излишних исследований.
Что говорить больному? После того как диагноз установлен (часто это происходит в больнице и после операции), больному и его семье следует объяснить ситуацию. Конечно, больному нужно сказать, что он тяжело болен, но такими словами, чтобы больной не мог понять природы заболевания. Здесь подходят такие смягчающие диагностические термины, как «опухолевидное образование», «язва» или «воспалительный процесс».
Врач всегда должен занимать оптимистическую позицию, вселять в больного надежду на выздоровление и возможно быстрое возвращение к нормальной жизни. Никто не выигрывает от того, что больному выкладывают всю правду и проявляют фатализм и пессимистическое отношение к исходу болезни. Более того, от этого только вред.
Что говорить родным? С членами семьи или одним из них, наиболее ответственным, нужно быть более откровенным и рассказать, как обстоят дела, поделиться своими соображениями относительно вероятного течения и исхода болезни, но не называть каких-то определенных сроков продолжительности жизни больного, И в беседах с членами семьи тоже лучше придерживаться оптимистического тона, ибо выздоровление возможно в самых неожиданных случаях, и больной может прожить гораздо дольше, чем предполагалось.
Дома или в больнице? Если есть возможность, больного следует лечить в домашних условиях. Особенно это относится к уходу за умирающими. Но тактика определяется конкретными обстоятельствами, состоянием больного и особенностями лечения. Если лечение в домашних условиях становится очень затруднительным, больного следует положить в больницу или же в какое-нибудь другое специализированное заведение, где ему будет обеспечен квалифицированный уход.
В настоящее время в Великобритании около трети больных раком умирают дома, а две трети— в больнице.
Ведение умирающих больных. Больному раком, леченным или нелеченным, нужно помочь как можно дольше вести нормальный образ жизни.
Ведение больных делится на ряд этапов. Если больной способен вести нормальный образ жизни, не следует ему препятствовать. Но наряду с этим нужно проводить наиболее подходящее лечение — хирургическое, лекарственное или лучевое. Если больной не в состоянии работать, нужно как можно дольше пытаться вести его в домашних условиях, привлекая для этого различные социальные службы и общественные организации. По мере необходимости надо организовать уход сиделок, обеспечить больного специальными кроватями и другими устройствами, помощью по дому, доставкой пищи, а также финансовой помощью и другими доступными мерами.
Когда уход за больным в домашних условиях становится невозможным, умирающего желательно поместить в больницу. Выбор решения зависит от местных условий. Нужно иметь в виду, что больница общего типа не лучшее место для ведения умирающего больного. Медперсонал нередко в первую очередь старается ухаживать за выздоравливающими больными, а не за умирающими. Поэтому для таких больных предпочтительнее специальные приюты, где созданы все условия для ухода за умирающими.
Чрезвычайно важно облегчить моральное состояние таких больных, поддержать их в трудную минуту, уменьшить страдания, создать наилучшие удобства и привлечь членов семьи к оказанию помощи на конечной стадии болезни.
Надежда, моральная поддержка и максимальные удобства. Больного и его близких следует рассматривать как единое целое. Где бы они ни находились в этот тяжкий период, они
При правильной организации больничного обслуживания таких больных лучше помещать в больницу общего типа. В специальных учреждениях может создаться непереносимая моральная обстановка. — Прим. ред. нуждаются в регулярной и частой поддержке медперсонала. Все — начиная от врача и медсестер и кончая представителями общественных организаций — должны проявлять внимание к больным и родственникам, объяснять им положение, поддерживать их дух, проявлять туманность. По мере необходимости визиты медицинских работников учащаются, а ближе к концу и вовсе становятся частыми. Может возникнуть надобность в помощи друзей и коллег больного. Надо предоставить больному возможность увидеться с ними, если ему этого захочется.
Облегчение болезненных проявлений. Когда речь идет об умирающих больных, главное, что надо делать,— это облегчить их состояние за счет самых действенных лекарств, какие только имеются в распоряжении врача.
Не надо бояться привыкания больного к препаратам или опасности их длительного действия.
Боль — самый сильный и постоянный симптом, и ее нужно пытаться ослабить.
Имеется множество болеутоляющих средств, которые применяются для этой цели. Лучше всего начать с самых простых и мягко действующих препаратов, таких, как аспирин, а уже затем перейти к синтетическим препаратам умеренной силы действия — петедину или метадону, а под конец применять производные опия. Не следует оттягивать назначение морфина и его производных. Вначале их можно давать внутрь — в виде таблеток, в сочетании с кокаином, в составе бромптоновского коктейля или с противорвотными препаратами, например с хлорпромазином. В дальнейшем могут понадобиться инъекции морфина. Некоторые больные предпочитают диаморфин, так как, по их мнению, он меньше вызывает тошноту и рвоту. Больным следует назначать такие дозы, которые сняли бы боль.
И для самих больных, и для членов их семьи очень важно, чтобы больной спал. Этого можно добиться, либо назначая снотворные, либо давая препараты.
Больные очень тяжело переносят рвоту, и нужно пытаться ее снимать с помощью особых препаратов, например хлорпромазина или циклизина.
Запоры следует лечить клизмами или свечами, а поносы — кодеинфосфатом.
При недержании мочи лучше всего применять постоянный катетер.
Умирающие больные едят немного, поэтому их не следует ограничивать в пище, а давать то, что им хотелось бы съесть. Нужно только давать побольше жидкости, чтобы по возможности компенсировать обезвоживание.
На конечной стадии надобность в специфическом лечении отпадает. Все усилия надо сконцентрировать на облегчении симптомов болезни и конца больного. Тяжкая утрата. С кончиной больного связаны три этапа в поведении его близких.
Этап первый — шок. Степень его выраженности и продолжительности зависит от внезапности смерти, а также от возраста умершего. Шок бывает самым сильным при внезапной кончине молодого человека. Смерть вызывает глубокое расстройство и печаль. Их проявления зависят от личных и семейных особенностей, от местных, религиозных и национальных обычаев. У людей наступает период оцепенения и потери реальности. Родные и близкие испытывают порой чувство озлобления к врачам, которые, по их мнению, виновны в смерти больного, а иногда даже переносят на умершего досаду за то, что он причинил им горе. Этап второй — печаль. Только в этот период близкие начинают оценивать степень утраты. Это чувство, усиливается одиночеством, постоянным напоминанием о прошедших днях — на это наталкивают оставшиеся одежда и другие личные вещи покойного. Их нужно убрать, а мебель переставить. Большую помощь в этот период оказывают друзья и знакомые. Помогает также активный образ жизни.
Нормальным является ощущение присутствия покойного, зрительные и слуховые галлюцинации, которые постоянно возвращаются и напоминают о прошлом.
В течение последующих недель или месяцев в памяти близких оживают события, сопутствующие смерти, посещения больницы, страдания больного, его последние дни, момент перед смертью и сама смерть. И тогда родные умершего нередко начинают устраивать «самодознание», выяснять возможную собственную вину, упрекать себя, а затем и врачей, обвинять их в халатности и невнимании.
Такие настроения у близких нужно предвидеть. Кому не знакомы сетования: «Если бы было сделано то-то и то-то, все было бы по-другому» или «Почему это случилось со мной!» Близким свойственна идеализация покойного, они вспоминают только о его положительных качествах.
В этот период близкие очень нуждаются в понимании и поддержке со стороны окружающих.
Этап третий — адаптация. Со временем с потерей начинают смиряться. Близкие вспоминают уже не только достоинства, но и недостатки покойного. Постепенно они начинают привыкать к новому состоянию. Появляются новые дела. Происходит своеобразное «просветление», убирается одежда и личные вещи покойного, возникают новые финансовые проблемы, встает вопрос о перемене жилища.
Апатия и депрессия сильно выражены у всех, перенесших потерю. Но со временем ощущение утраты вытесняется вновь возродившейся активностью, новыми отношениями, новым образом жизни.
Этот период длится год или больше и требует понимания и терпения от окружающих.
Поведение врача в этот период. От горя и печали люди нередко физически заболевают; встречаются также случаи психических расстройств. Болезни сопровождаются и смертями. Откровенная депрессия — нередкость, скрытая депрессия — почти поголовное явление. Возможны самоубийства.
Отношения врача с близкими покойного базируются на знании всего происшедшего, на частых контактах с ними. Домашний врач и его помощники должны поддержать родных в этот эмоционально тяжкий для них период. Людям помогает, если им рассказать об особенностях переживаемых дней, о том, что необходимо делать, чтобы они смогли приспособиться к происшедшему.
Заключение
От рака в мире ежегодно умирает 5 млн. человек. Число смертей от рака в Великобритании составляет 22% общего числа смертей. Однако в условиях практики домашнего врача эти цифры выглядят не так устрашающе: 7—8 новых случаев рака в год.
Злокачественные опухоли могут встречаться в любом возрасте, но в основном — это болезнь пожилых. Прогноз неблагоприятный, более пяти лет живут только 35% больных.
Домашний врач участвует в лечении онкологического больного на всех стадиях: в ранней диагностике, выработке лечебной тактики, последующем ведении больного, ведении умирающего и в поддержке близких после его смерти.
Ведение умирающего больного представляет собой важную проблему для общественных организаций, которые призваны поддерживать умирающего и его семью. Последний период жизни больной может проводить дома, в больнице или специальном учреждении, где для этого есть необходимые условия.
Умирающим важно обеспечить максимальные удобства, уменьшить боли, и с этой целью следует назначать лекарства в полных дозах.
Известно, что период, связанный с утратой близкого человека, у его родных протекает в три этапа: шок, печаль и адаптация. На любом этапе очень важно понять горе людей, знать характерные признаки и попытаться помочь близким покойного.
