Остеопороз
Всемирная организация здравоохранения определяет остеопороз как прогрессирующее системное заболевание скелета, проявляющееся утратой костной массы и микроструктурными повреждениями костной ткани, которые повышают хрупкость кости и риск переломов. С этим заболеванием связан высокий риск нетрудоспособности и смертности, что делает его все более значимой медицинской и социально — экономической проблемой во всем мире. ВОЗ рассматривает остеопороз как вторую по значимости медицинскую проблему после сердечно-сосудистых заболеваний.
Потеря костной массы с возрастом — это универсальный феномен, присутствующий у женщин и мужчин всех популяций. Начиная со среднего возраста резорбция кости преобладает над ее образованием, что приводит к устойчивой потере костной массы, особенно выраженной у женщин в первые 5-15 лет после менопаузы из-за прекращения выработки эстрогена. Распространенность остеопороза у мужчин примерно на 50 % ниже, чем у женщин.
Остеопороз — комплексное многофакторное заболевание. На развитие этого заболевания оказывают влияние такие факторы, как пол, генетическая предрасположенность, гормональный статус, питание, механическое воздействие и стиль жизни. Минеральная плотность костной ткани является лишь одним из компонентов прочности кости — другие включают качество, структуру и обменные процессы в кости.
Распространенность остеопороза у мужчин примерно на 50 % ниже, чем у женщин.
Половые гормоны оказывают на кости огромное влияние, что наиболее наглядно проявляется у женщин после менопаузы. Прекращение секреции эстрогена у женщин при менопаузе (или снижение секреции тестостерона у мужчин) способствует ускоренной потере костной массы. Если это состояние не компенсировать, то женщина в возрастном промежутке от 50 до 60 лет может потерять 20–30 % губчатых костей и от 5 до 10 % кортикальных костных тканей (расположенных в основном в длинных костях).
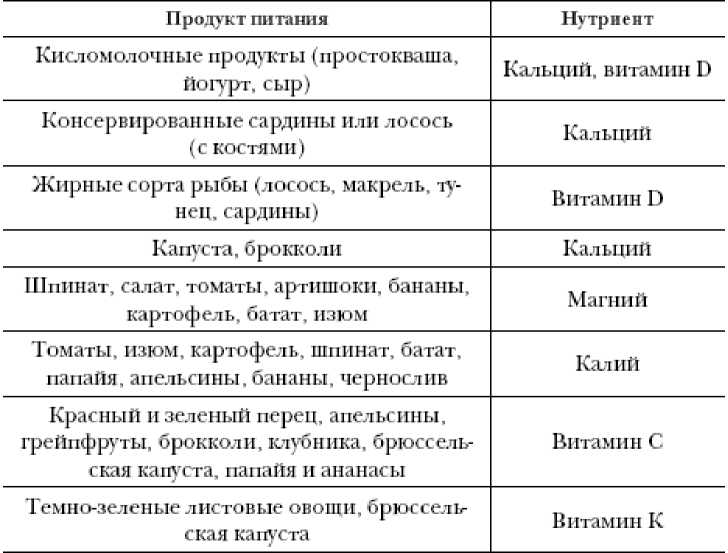
Питание является одним из нескольких важных факторов для оптимального здоровья костей и профилактики остеопороза. Кости приблизительно на 80–90 % состоят из кальция и фосфора. В исследованиях рисков этого заболевания основное внимание уделяется роли кальция, витамина D, белка, молочных продуктов и продуктов из сои. Все больше данных свидетельствует о положительной роли и других нутриентов, особенно таких как магний, цинк, медь, железо, калий, марганец, комплекс витаминов В, витамины С, А, Е и К, а также биологически активных веществ (например, каротиноидов). Определенную роль играют фитоэстрогены, кофеин, алкоголь, фитиновая кислота и оксалаты.
Взрослый человеческий организм содержит от 1000 до 1500 г кальция (в зависимости от пола, расы, размера тела), из которых 99 % встречается в костях в форме гидроксиапатита. В связи с этим кальций, вероятно, является наиболее изученным питательным веществом с точки зрения здоровья костей. Потребность в кальции из пищи имеет определенный порог, превышение которого уже не способствует улучшению качества костной массы — избыточный кальций активно выводится с мочой. Для взрослых женщин пороговое значение кальция в пище составляет 1100 мг в день, а верхний допустимый предел 2500 мг в день (включая диету и биодобавки) не должен превышаться, особенно при почечной недостаточности. В противном случае возникает риск побочных явлений: проблем с почками, кальцификация сосудов, суставов и мягких тканей. Особенно опасны в этой связи кальциевые добавки, прежде всего натуральные, поскольку в них часто присутствуют примеси вредных элементов — алюминия и свинца.
Для взрослых женщин пороговое значение кальция в пище составляет 1100 мг в день, а верхний допустимый предел 2500 мг в день (включая диету и биодобавки) не должен превышаться, особенно при почечной недостаточности.
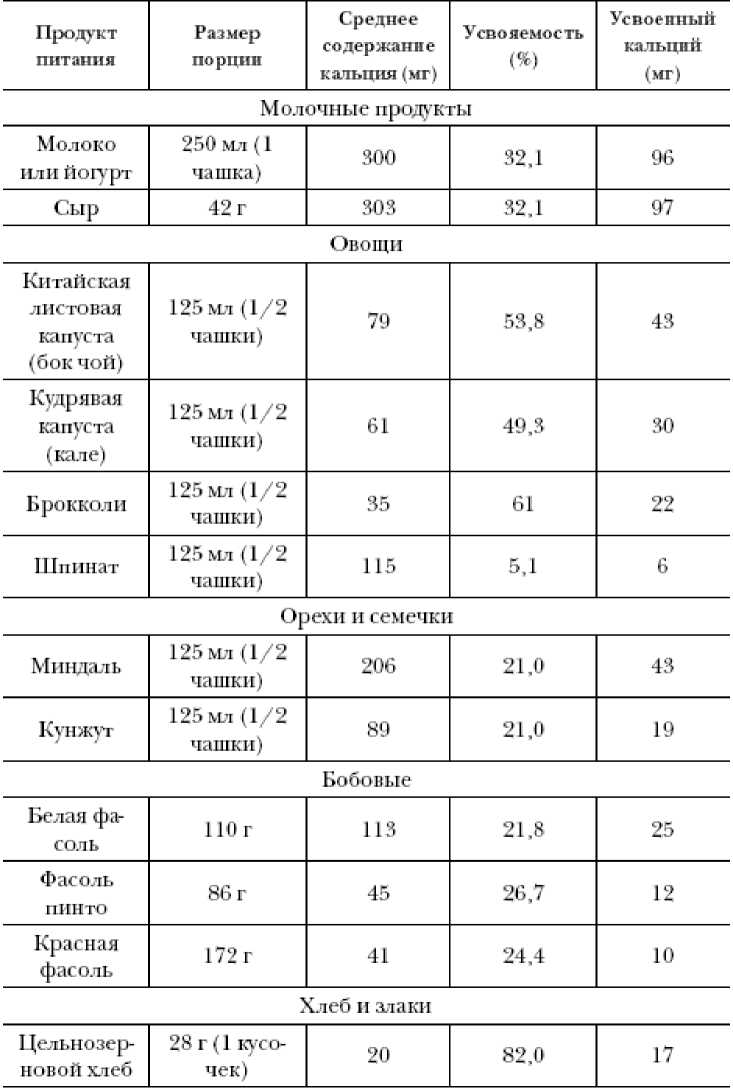
Несмотря на уверения некоторых медицинских работников, легкоусвояемый кальций присутствует не только в молочной продукции. На первом месте по проценту усвоения кальция находится цельнозерновой хлеб (82 %), затем брокколи (61 %) и другие виды капусты, и лишь затем следуют молочные продукты (32 %) (см. таблицу). Однако молочные продукты превосходят другие продукты питания по количеству усвоенного кальция на одну порцию.
Среди всех неорганических элементов фосфор (P) является вторым по представленности после кальция в костях: 85 % общего объема фосфора сконцентрировано в скелете. Фосфор широко распространен в продуктах питания, включая мясо, птицу, рыбу, яйца, молочные продукты, орехи, бобовые, зерновые. В переработанной промышленным способом пище фосфаты присутствуют в составе стабилизаторов кислотности, эмульгаторов и противослеживающих агентов. Рекомендуемое количество составляет 700 мг/день.
Таблица. Биодоступность кальция в продуктах питания
[https://www.dairynutrition.ca/nutrients-in-milk-products/calcium/calcium-and-bioavailability]
Несмотря на то что фосфор является важным питательным веществом, существует опасение, что его чрезмерное количество может нанести ущерб качеству костей. Например, при избытке фосфора в пище повышается его концентрация в сыворотке крови, что приводит к нежелательному падению в сыворотке ионизированного кальция и повышению секреции паратиреоидного гормона, запускающего резорбцию костей и ткани зубов для предотвращения гипокальциемии в крови. Регулярное употребление кока-колы (в ней очень много фосфора) особенно противопоказано женщинам старших возрастных групп.
В человеческом теле содержится около 25 граммов магния (Mg), две трети из которых находятся в скелете. Магний в кости не является неотъемлемой частью кристаллической структуры гидроксиапатита, как кальций и фосфор, однако он является крайне необходимым для здоровья костей. Дефицит магния ухудшает метаболизм кальция, приводит к гипокальциемии, дефициту витамина D и нервно-мышечной гипервозбудимости. Основной причиной гипокальциемии, обычно наблюдаемой при дефиците магния, является нарушение секреции паратиреоидного гормона. Исследования на животных показывают, что дефицит магния приводит к уменьшению прочности и объема кости, снижению развития костей и рассогласованию формирования и резорбции костей. Рекомендуемая норма магния составляет 360 мг/день. Хорошими источниками магния в пище являются цельные зерна, овощи (брокколи), орехи и семена. В качестве источника магния может служить минеральная и жесткая питьевая вода.
Железо является кофактором ферментов, необходимых для синтеза коллагена — белка соединительной ткани, в том числе и костной. При дефиците железа прочность кости на разрыв снижается. О недостатке запасов железа в организме свидетельствуют низкие уровни ферритина в крови. Кстати говоря, усвоению железа могут мешать некоторые другие питательные вещества, например высокий уровень потребляемого кальция, особенно в виде карбоната. По этой причине стоит потреблять кальций и железосодержащую пищу или биодобавки отдельно, в разное время. Железо может поступать в организм в двух формах — быстроусвояемого гемового железа (из печени, красного и белого мяса, рыбы) и низкодоступного негемового железа (из зелени, фруктов и овощей). Напротив, избыток железа в организме или некоторые связанные с ним заболевания (такие как гемохроматоз, африканский гемосидероз, хроническая болезнь почек) являются токсичными для клеток костей и могут способствовать развитию остеопороза.
Тело человека содержит 1–2 г цинка, большая часть из которого находится в мышцах, костях, коже и волосах. Цинк является кофактором ферментов, участвующих в строительстве костей — коллагеназы (этот фермент формирует белковый компонент и структуру кости) и щелочной фосфатазы (этот фермент отвечает за костную минерализацию). Дефицит цинка также приводит к нарушению в клетках синтеза ДНК и белка и нарушениям деления клеток. Известно, что низкие уровни цинка в сыворотке крови и чрезмерная экскреция его с мочой связаны с остеопорозом у людей. Благотворное влияние дополнительного приема препаратов цинка наблюдалось в позвонках и бедренных костях на фоне интенсивных упражнений на беговой дорожке.
Цинком богаты продукты животного происхождения (красное мясо, птица, рыба, устрицы, яйца), бобовые, хлеб из цельного зерна и молоко. Ухудшают усвоение цинка фитиновая кислота, пищевые волокна, низкое качество белка (особенно когда недостаточно аминокислоты лизина) в пище. Дефицит цинка обычно встречается у подростков и пожилых людей.
В нашем организме присутствует 75-100 мг меди. Медь необходима для созревания и поддержания механической прочности коллагена — этим она влияет на структуру и состав кости. Дефицит меди практически не встречается, так как она содержится в большинстве продуктов питания. Ее особенно много в бобовых, орехах, цельных зернах, говяжьей печени и моллюсках. Безопасным считается потребление до 3 мг меди в день.
Натрий поступает в организм в основном в составе поваренной соли, и его ежедневное количество должно быть не менее 0,5 г и не более 2,4 г (5 г пищевой соли). Несмотря на то что роль натрия в увеличении артериального давления все еще дискутируется, его эффект на выведение кальция из организма уже доказан. Поваренная соль увеличивает мочевыделение и тем самым потерю организмом кальция: на каждые 2,3 мг натрия, выделяемого с мочой, организм теряет 24–40 мг кальция. В экспериментах на животных доказано, что избыток натрия в диете вызывает утрату костной массы. Исследование женщин после менопаузы показало, что дополнительное употребление натрия приводит к увеличению маркеров резорбции кости.
Витамин D является предшественником гормона, который регулирует в организме метаболизм кальция и фосфора. Активная форма витамина D, кальцитриол, активирует всасывание кальция в кишечнике, стимулируя выработку переносчика кальция кальмодулина.
Он также влияет на обмен в костях, поэтому дефицит витамина D нарушает костную минерализацию. Уровень активной формы витамина D в крови снижается с возрастом. Это связано с меньшим пребыванием на солнце, ухудшением качества питания и физиологическими изменениями в коже, почках и печени, в которых происходит активация витамина D, а также с приемом стероидных фармпрепаратов. Не менее половины пожилых людей в северных широтах страдают от недостатка витамина D. Хотя проведенное большое исследование показало отсутствие влияния приема витамина D на частоту переломов, он снижает риск остеомаляции — недостаточной минеральной плотности костей. Недостаток витамина D снижает мышечный тонус, в результате чего повышается риск падений и переломов. Витамин D содержится в продуктах животного происхождения, таких как жирная рыба, сливочное масло, печень. Эффективность употребления добавок кальция без приема витамина D невелика.
Витамин К представляет собой кофактор остеокальцина — фермента, необходимого для включения кальция в гидроксиапатит, минеральную составляющую кости. Несколько исследований показали, что недостаточный уровень витамина К связан с низкой минеральной плотностью костей или повышенной частотой переломов. Восполнение витамина К способствует активизации остеокальцина, уменьшает выведение кальция с мочой и улучшает регенерацию костей.
Норма потребления витамина К составляет 55–70 мкг. Этот витамин поступает в наш организм из нескольких источников. Витамин К1 содержится в зелени, овощах (особенно брокколи, капусте, шпинате, салате в количестве 100 мкг на 100 г). Источником витамина К2 (МК-4, MK-7) являются полезные микроорганизмы нашего кишечника и некоторые продукты, такие как натто (особым образом ферментированная соя). Жирные кисломолочные продукты (йогурт, кефир, сыр) содержат в большом количестве другие формы витамина К2 (MK-9, MK-10 и MK-11). Риск приобрести дефицит витамина К велик у людей с нарушением усвоения жиров или хронически принимающих антибиотики.
Витамин С требуется для образования сшивок коллагена, повышающих прочность волокон соединительной ткани. Проблемы с плотностью костей появляются у людей, болеющих цингой.
В качестве антиоксиданта витамин С снижает негативное действие на здоровье костей при курении, которое в 1,5–2 раза увеличивает частоту переломов. У курящих женщин высокие дозы витаминов Е и С (но не бета-каротина или селена) значительно снижают шансы перелома шейки бедра.
Витамин С снижает негативное действие на здоровье костей при курении, которое в 1,5–2 раза увеличивает частоту переломов. У курящих женщин высокие дозы витаминов Е и С значительно снижают шансы перелома шейки бедра.
Ретиноевая кислота (витамин А) оказывает влияние на структуру кости через регуляцию активности остеобластов (клеток, строящих кость) и остеокластов (клеток, ее разрушающих). И недостаток, и избыток витамина А в равной степени вреден для костей. Гипервитаминоз витамина А провоцирует резорбцию кости и переломы, а недостаток этого витамина угнетает процессы перестройки кости. В рекомендованных дозах витамин А безопасен для костей.
Витамин А в разных формах содержится в животных продуктах и цветных овощах.
Недавние исследования показали, что оливковое масло, соевые бобы, черника и продукты, богатые Омега-3, такие как рыбий жир и масло льняного семени, также могут способствовать укреплению костей. С этой же точки зрения может быть полезно умеренное потребление определенных алкогольных и безалкогольных напитков, таких как вино, пиво и зеленый чай. Женщины в постменопаузе, которые принимают гормонозаместительную терапию и при этом употребляют умеренное количество алкоголя, реже сталкиваются с переломами бедра, чем трезвенники. Это наблюдение объясняется способностью алкоголя стимулировать преобразование андрогенов в эстрогены. В постменопаузный период жизни это является основным способом возникновения женских половых гормонов. Но нельзя исключить и эффекты от других полезных составляющих, которые содержатся в слабоалкогольных напитках, таких как флавоноиды, антиоксиданты и гидроксистильбен. Кроме того, по сравнению с воздерживающимися от употребления алкоголя у умеренно пьющих людей наблюдаются более благоприятный психический статус, сниженный уровень стресса и депрессии, низкая усталость от работы и снижение заболеваемости деменцией. Алкоголь в больших дозах, напротив, может привести к потере костной массы, поэтому употребление алкоголя необходимо ограничить до двух доз в день.
Кофе, чай, гуарана и безалкогольные напитки типа кока-колы содержат кофеин, который способен уменьшить усвоение кальция в кишечнике и ускорить потерю костной массы. Употребляйте эти напитки в умеренных количествах. Что же касается кофе, для профилактики остеопороза рекомендуется употреблять не более трех чашек этого напитка в день. При достаточном количестве кальция в диете вредный эффект кофеина становится практически не заметен. А кока-кола наравне с кофеином содержит фосфаты, которые мешают усвоению кальция, поступающего из продуктов питания.
Увеличение потребления белка повышает выход кальция из организма: на каждые 50 г съеденного белка организм теряет 60 мг кальция. Теоретически высокобелковая диета должна ухудшать здоровье костей. О повышенной резорбции костей при диете с повышенным содержанием белка свидетельствуют и клинические данные. Но недостаток белка не менее вреден для костей. Оптимальной для здоровья костей будет диета, содержащая умеренные уровни белка (приблизительно 1,0–1,5 г/кг массы тела).
В конце шестидесятых годов возникло предположение, что костная ткань может служить ионообменной или буферной системой для нейтрализации кислотных или щелочных продуктов питания и поддержания постоянного рН крови. В ответ на метаболический ацидоз (закисление крови) кость может растворяться и высвобождать кальций для нейтрализации возникших избыточных протонов. Таким образом, продукты питания, повышающие кислотность крови (такие как мясо), особенно если они потребляются в течение длительного времени, могут способствовать истощению кальция и повышенному риску остеопороза, в отличие от фруктов и овощей, богатых щелочными компонентами и молочными продуктами с нейтральной реакцией.
Мясо действительно способствует потере организмом кальция. Например, эскимосы, питающиеся преимущественно мясной пищей с огромным количеством белка (200 г/день) при недостатке кальция в диете, в возрасте после 50 лет утрачивают костную массу гораздо быстрее, чем среднестатистические американцы. Однако лакто — ово-вегетарианцы в возрасте после 50 лет тоже отличаются быстрой утратой костной массы, хотя они потребляют больше «щелочных» и «нейтральных» продуктов. Таким образом, гипотеза о кислотно — основном балансе до сих пор не подтверждена. Осложняет выводы еще и комплексность питания, которое содержит, помимо щелочных или кислых зольных элементов, также витамины, костеобразующие минералы и питательные вещества. Например, овощи и фрукты богаты такими полезными для костей компонентами, как витамин К, магний, калий, цинк и пищевые волокна.
Эпидемиологические исследования выявили связь между потреблением фруктов и овощей и здоровьем костей. Увеличение потребления овощей и фруктов связано с увеличением массы костной ткани, уменьшением ее потери и со снижением риска переломов. Потребление овощей и фруктов менее пяти порций в день приводит к увеличению переломов шейки бедра — это показало шведское когортное исследование, которое продолжалось 14 лет и в котором приняли участие 40 644 мужчин и 34 947 женщин. Аналогичная связь между потреблением овощей и переломами бедра была также обнаружена в европейской когорте 48 814 мужчин и 139 981 женщины. Рандомизированное контролируемое исследование 276 здоровых женщин в постменопаузе показало, что добавление 300 г фруктов и овощей в день в течение 2 лет увеличивает минеральную плотность кости. В китайской популяции, в которой потребление фруктов и овощей существенно выше, чем в Европе или США, частота остеопороза значительно ниже.
Добавление в ежедневный рацион 300 г фруктов и овощей в течение 2 лет увеличивает минеральную плотность кости.
Вещества растительного происхождения представляют собой разнообразные природные соединения, обладающие биологической активностью. Одна из таких групп, фитоэстрогены, включает около 20 соединений, которые содержатся в более чем 300 растениях, включая сою, зерновые, фрукты, кофе и травы. По своей химической структуре это нестероидные соединения, которые оказывают влияние на клетки, подобное женским половым гормонам. К таким соединениям относятся изофлавоны, которые содержат соевые продукты: они повышают плотность костей и снижают частоту переломов.
Различные бобовые, которые сейчас в большом разнообразии представлены в супермаркетах, содержат кальций, магний, клетчатку и другие важные питательные вещества. Однако они также содержат большое количество фитиновой кислоты, а фитаты мешают организму усваивать кальций из бобовых. Чтобы уменьшить уровень фитатов, бобовые можно замочить на несколько часов в воде до момента приготовления. Фитиновая кислота — это форма запасания фосфора в семенах. Замачивание запускает процессы, связанные с прорастанием, в результате чего активируется фермент фитаза, которая разрушает большую часть фитиновой кислоты.
Пшеничные отруби также содержат высокие уровни фитатов, которые могут предотвратить поглощение кальция. Более того, в отличие от бобовых пшеничные отруби способны снижать поглощение кальция из других пищевых продуктов, съеденных одновременно с отрубями. Например, если добавить отруби в молоко, йогурт или кефир, то содержащийся в молочных продуктах кальций не усвоится. Если вы принимаете добавки кальция, стоит употреблять их за два часа и более до или после приема пшеничных отрубей.
Мешают усвоению кальция из продуктов питания и большие количества оксалатов (солей щавелевой кислоты). К таким продуктам относятся, например, шпинат, ревень, зелень свеклы и некоторые бобовые. Они содержат другие необходимые питательные вещества, однако их не следует считать источниками кальция.
Для лучшего качества костей и общего состояния здоровья важно употреблять достаточно, но не слишком много белка. Многие пожилые люди в своих рационах не получают достаточного количества белка, что может быть вредно для костей. Тем не менее специальные диеты с высоким содержанием белка, которые включают несколько порций мяса и другого животного белка в каждом приеме пищи, также могут привести к потере кальция организмом. А вот кисломолочные продукты, хотя и являются продуктами с высоким содержанием белка, также содержат кальций, который важен для здоровых костей.
Употребление в пищу продуктов с большим количеством поваренной соли (натрия) приводит к потере кальция и может провоцировать потерю костной массы. Попытайтесь ограничить количество обработанных продуктов, консервов и соли в пище. Стремитесь потреблять не более 2300 мг натрия в день.
Ежедневное количество натрия в пище следует ограничить до 2300 мг.
Наиболее благоприятной в плане снижения рисков остеопороза признана средиземноморская диета, которая отличается существенной долей потребления овощей, фруктов и оливкового масла. Частота случаев переломов в странах, где практикуется эта диета, существенно ниже. Существуют свидетельства о том, что особенно благоприятное воздействие оказывают полифенольные вещества, входящие в состав оливкового масла первого холодного отжима.
Таблица. Рекомендации Национального фонда остеопороза США по питанию для улучшения плотности костей[2]