ВОСПАЛЕНИЕ ТОНКОГО КИШЕЧНИКА (ЭНТЕРИТ)
Энтериты представляют собой воспалительные заболевания тонкого кишечника, проявляющиеся значительными нарушениями пищеварения.
Различают острый и хронический энтерит.
Острый энтерит как изолированное поражение наблюдается редко, обычно отмечается гастроэнтерит или энтероколит. Различают энтерит инфекционный, неинфекционный, регионарный (болезнь Крона).
Острый энтерит чаще имеет инфекционную природу, может быть результатом отравления грибами, солями тяжелых металлов, лекарственными средствами. Энтерит возникает в результате действия как патогенных раздражителей извне, так и выделяемых кишечной стенкой, а также в результате сенсибилизирующего действия пищевых продуктов.
Механизм развития основных диспептических явлений при энтероколите связан не только с нарушением секреции желез тонких кишок, но и с процессами нарушения всасывания стенкой кишечника. Кроме того, появляются изменения моторики кишечника и развитие на этом фоне проявлений токсического порядка.
Клиника. При острых энтеритах ведущим симптомом является жидкий стул. Заболевание начинается с общего недомогания, появления тошноты, потери аппетита, повышения температуры тела, рвоты. Появляются боли в области пупка, выражены метеоризм и урчание в кишечнике. Характерными являются стул до 6–7 раз в сутки и более с резким запахом, бледно-желтого цвета, водянистый.
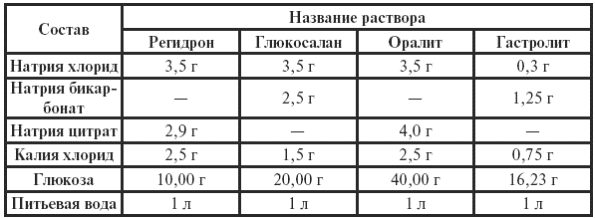
Лечение при возникновении неспецифического энтерита целесообразно начинать с промывания желудка и назначения слабительных средств. При инфекционных причинах назначают препараты, направленные против кишечных микробов, вызвавших заболевание. Восстанавливают водно-минеральный обмен, нарушенный в результате повышенной секреции и снижения реабсорбции воды и электролитов в кишечнике. Для этого применяется целый ряд глюкозо-солевых растворов (регидрон, цитроглюкосомоль, соли натрия, оралит, гастролит и др.), которые содержат, кроме глюкозы, соли натрия и калия.
Таблица 26
Состав разных глюкозо-солевых растворов для оральной дегидратации
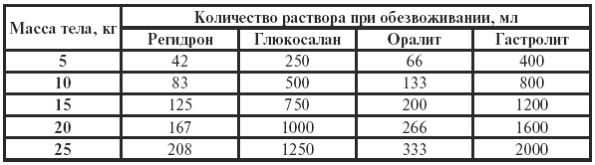
Пероральная регидратация проводится в два этапа. В первые 6 ч от начала лечения проводится ликвидация водно-солевого дефицита, возникшего в результате заболевания. По клиническим признакам определяются снижение веса ребенка и степень эксикоза. Дефицит массы 5 % характеризует первую степень, до 6–9% – вторую степень, 10 % – третью степень. Исходя из этого при I–II степени эксикоза вводится – от 50 мл/кг до 80 мл/кг и 100 мл/кг при третьей степени соответственно за первые шесть часов лечения.
Таблица 27
Ориентировочный расчет жидкости для пероральной регидратации детям различных возрастов
На втором этапе регидратации контролируют потери жидкости. Объем жидкости, вводимой на этом этапе, составляет 80-100 мл/кг в сутки. Регидратация продолжается до прекращения потерь жидкости.
При регидратации жидкость вводится дробно по 1/2 ч. л., 1/2 ст. л. через каждые 5-10 мин. При рвоте регидратация прерывается на 10–15 мин, затем вновь продолжается.
В зависимости от потери жидкости назначаются определенные соотношения глюкозо-солевых растворов с бессолевыми (чай, вода, рисовый отвар, отвар шиповника и др.) в следующем соотношении:
1) при выраженной водянистой диарее – 1: 1;
2) при потере жидкости со рвотой – 2: 1;
3) при потере жидкости с перспирацией при гипертермии и умеренно выраженном диарейном синдроме – 1: 2. Солевые и бессолевые растворы не смешиваются.
Во время регидратации обязательно проводится учет жидкости со стулом и рвотными массами путем взвешивания сухих и использованных пеленок, контроль за диурезом, регулярное взвешивание ребенка. Все данные заносятся в специальный лист.
Пероральная регидратация прекращается при отсутствии эффекта или нарастания потерь жидкости со стулом и рвотой и заменяется инфузионной терапией.
При проведении пероральной регидратации могут возникнуть следующие осложнения:
1) обильная рвота при введении слишком большого количества раствора, в этих случаях введение жидкости на время прекращается, а затем возобновляется;
2) при избыточном введении растворов и неправильном их соотношении могут появиться отеки. В этих случаях назначаются диуретические средства.
Пероральная регидратация не назначается при третьей степени обезвоживания с признаками гиповолемического шока, при сочетании обезвоживания тяжелой степени с интоксикацией.
При правильном проведении регидратации улучшение наступает у 80 % больных. Снижается количество больных, требующих внутривенного вмешательства.
При угрозе развития дегидратационного шока парэнтерально вводят солевые и коллоидные растворы. Для компенсации нарушенных функций желудочно-кишечного тракта оправданным является назначение ферментных препаратов. Кроме того, показаны адсорбирующие препараты.
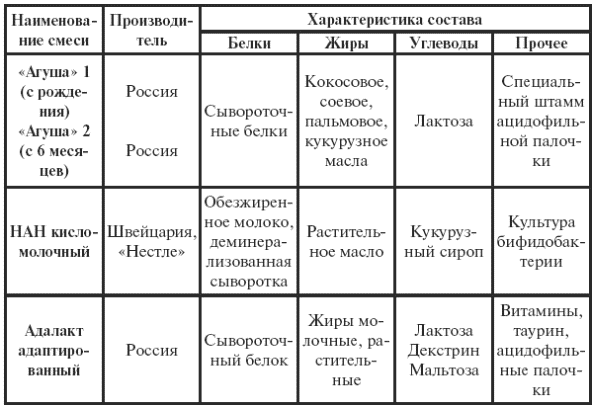
Назначается лечебное питание: несладкий чай, рисовый отвар, слизистые супы, протертые каши, овощи, паровые котлеты (стол № 4) с введением кисломолочных смесей два раза в день с переводом при улучшении на нормальный рацион питания. Детям раннего возраста назначаются адаптированные кисломолочные смеси.
Таблица 28
Адаптированные диетические смеси для детей раннего возраста
Обязательно производятся мероприятия по забору биологических выделений для лабораторной диагностики: испражнения собирают в пробирку с глицериновой смесью, рвотные массы или промывные воды желудка – в стерильную банку, материал для вирусологического исследования помещают в стерильную сухую пробирку.
Хронический энтерит
Причинами первичного хронического энтерита могут быть неполноценное питание, недостаток белка и витаминов, раздражающее действие пищи, что приводит к нарушению восстановления тонкого кишечника и возникновению атрофии слизистой оболочки.
Хронический энтерит может возникать при инфекциях и интоксикациях.
Клиника. Основным симптомом является диарея, наступающая после приема пищи, появляются боли, локализующиеся вокруг пупка, урчание, переливание в кишечнике, стул до десяти раз в сутки, водянистый, желтоватый. В испражнениях определяются непереваренные остатки пищи. Дети теряют в весе, появляется бледность, появляются остеопороз и анемия, отмечается пониженный тургор тканей.
Хронический энтерит протекает в виде рецидивов и ремиссий. Осложнениями могут быть анемия, отеки, связанные с гипопротеинемией.
Лечение в периоде обострения назначается аналогичное лечению при остром энтерите, диета, обогащенная белками, витаминами и микроэлементами, по показаниям – этиотропная терапия, которая включает антибиотики и химиопрепараты, специфические бактериофаги. Выбор этих лекарственных средств определяется этиологией заболевания. Продолжительность курса – от 5 до 7 дней, показанием для отмены препарата является его неэффективность в течение 5–7 дней.
Весьма эффективным является назначение, особенно у детей первого года жизни, энтеросорбентов, одним из которых является смекта – сорбент-цитомукопротектор, оказывающий разностороннее действие. Она способна фиксировать на себе и выводить не только патогенные микроорганизмы, их токсины, но и желчные кислоты, кишечные газы, непереваренные углеводы. Смекта проникает в слизистый слой кишечника, увеличивает образование защитного желеобразного слоя и улучшает его качество. Особенно эффективна она при смешанных энтеритах для ликвидации диспептических явлений и нарастания массы тела. Назначение смекты в начале болезни «обрывает», особенно у детей раннего возраста, проявления заболевания. Курс лечения смектой – 5–7 дней, ее можно применять с рождения до 1 года в дозировке 1 пакетик в день, старше 1 года – 1–2 пакетика, от 2 лет – 2–3 пакетика. Их содержимое растворяют в воде и распределяют на несколько приемов. Критерием отмены смекты является стойкая нормализация стула в течение двух суток.
Назначается ферментотерапия.
Назначаются витамины С и группы В курсом 10–14 дней.
Проводится коррекция дисбактериоза кишечника под контролем исследования кала на дисбактериоз. Для этого назначаются комбинированные биопрепараты и пребиотики.
Болезнь Крона (регионарный энтерит)
Заболевание, протекающее хронически и поражающее разные отделы желудочно-кишечного тракта.
Предлагается несколько гипотез возникновения заболевания. Инфекционная причина не вызывает подтверждения. Имеют место также генетическая, аллергическая, иммунная, нейрогенная теории. Данное заболевание отличается комплексным патогенезом, который связан с индивидуальной генетической детерминантой, инфекционным агентом, нарушением иммунологического состояния, пищевыми и другими агентами.
При болезни Крона возникают аутоантитела к тканям кишечника. Вначале воспаление поражает подслизистый слой, потом возникают инфильтраты, абсцессы, а затем – свищи. Воспалительный процесс локализуется в проксимальном отделе тонкой кишки, но может локализоваться и в других отделах желудочно-кишечного тракта.
В 20 % случаев, кроме тонкого кишечника, охватывает и толстый кишечник. Обычно пораженный участок утолщается, отмечаются отек и гиперемия. Соответствующий участок брыжейки утолщается. На поверхности слизистой оболочки появляются изъязвления, образующие поверхность, покрытую продольными и поперечными изъязвлениями, напоминающую початок кукурузы. Могут образоваться свищи, проникающие в брыжейку. Они возникают между петлями кишок и могут повредить и другие органы.
Клиника. У детей при болезни Крона отмечается пестрая картина. Температурная реакция может быть различной – от субфебрильной до 39,5 °C, нередко повышения температуры отсутствуют. Часто отмечаются жалобы на боли в суставах. В начале заболевания прогрессивно снижается аппетит, иногда анорексия носит тяжелый характер и часто сочетается с тошнотой и рвотой. Появляются боли (коликообразные или спазматические) в животе. Они локализуются вокруг пупка в правой подвздошной области, они сопровождаются урчанием, иногда видимой перистальтикой. Диарея вначале отсутствует. Она появляются позднее и имеет перемежающийся характер, иногда профузный. Стул – от трех до десяти раз в сутки. Кашицеобразный, часто имеет белесый цвет, иногда содержит гной. Одним из частых проявлений является снижение веса из-за потери всасывающей способности тонкого кишечника. Отставание в росте отмечается у 50 % больных детей. У некоторых отмечаются артрит и артралгии крупных суставов. Живот обычно слегка вздут, отмечается мягкая консистенция передней стенки живота и повышенная чувствительность в правой подвздошной области. Характерна ассиметрия живота.
При локализации патологического процесса в пищеводе отмечаются явления эзофагита. Если грануломатозные элементы отмечаются в стенке желудка, появляется симптоматика хронического гастрита. При воспалительном процессе на слизистой оболочке толстого кишечника отмечается чередование запоров и поносов. В случае поражения аноректальной области наблюдается отек перианальных складок, появление изъязвлений и свищей, которые могут появляться за несколько лет до характерных симптомов заболевания.
К внекишечным проявлениям при болезни Крона относятся спондилит, увеит, склерозирующий холангит, сакроилеит. Ряд заболеваний купируются при лечении болезни Крона (стоматит, артрит, гангренозная инодермия).
К осложнениям болезни Крона относятся: кишечная непроходимость, расширение толстого кишечника, внутренние свищи, мигрирующий полиартрит. Наиболее частым осложнением является отставание в физическом развитии и более позднее наступление пубертатного периода.
Диагностика. Подозрение на болезнь Крона возникает при рецидивирующих болях во второй половине дня и к вечеру, повышении температуры, слабости, потере массы тела в течение нескольких месяцев.
Диагноз устанавливается после проведения колоноскопии, ректороманоскопии, контрастного рентгенологического исследования, фиброгастродуоденоскопии.
При контрастной рентгеноскопии и рентгенографии выявляется чередование участков пораженного кишечника с неизмененными участками, отмечаются мелкие дефекты наполнения, неравномерное сужение кишечника.
Лечение. Ребенку назначается диета, богатая легкоперевариваемыми белками животного происхождения без жиров, но с включением специальных пищевых продуктов, содержащих триглицериды со средними углеводными цепями.
Если диагностируется высокий уровень бактериальной микрофлоры в тонком кишечнике, назначаются антибиотики. В острой фазе заболевания могут назначаться глюкокортикоиды из расчета 1 мг/кг в сутки. В случае отсутствия эффекта при лечении саназоприном и глюкокортикоидами назначаются иммунодепрессанты. Кроме этого, проводятся коррекция анемии, электролитных нарушений, витаминотерапия.
Хирургическое вмешательство производится при прободении, кровоизлиянии, непроходимости кишечника, наличии свищей.
Прогноз. Среди детей младшего возраста смертность довольно высока, у остальных детей отмечается высокая степень инвалидизации.






