Глава 8
Диагностика НАЖБП
НАЖБП диагностируют при выявлении жировой инфильтрации печени в том случае, если:
1) пациент не злоупотребляет алкоголем;
2) не принимает лекарственных препаратов, которые могут стать причиной вторичного стеатоза;
3) не имеет наследственных заболеваний, приводящих к микро- или макровезикулярному стеатозу печени.
Таким образом, в общей практике НАЖБП как ранний предиктор высокого риска сердечно-сосудистой патологии и СД 2 типа должен выявляться целенаправленно. Однако ранняя диагностика НАЖБП осложнена отсутствием специфических симптомов, особенно на ранних стадиях болезни. Простой стеатоз печени может протекать бессимптомно и диагностироваться случайно при обследовании пациента по другому поводу. Симптомы НАСГ зависят от активности процесса: часть пациентов предъявляет жалобы неспецифического характера: на повышенную утомляемость, ноющую боль или дискомфорт в области правого подреберья без четкой связи с приемом пищи. В тех случаях, когда НАЖБП приводит к развитию цирроза печени, появляются симптомы, которые служат проявлением печеночной недостаточности и/или портальной гипертензии: увеличение размеров живота, отеки, геморрагический синдром, энцефалопатия.
Согласно международному консенсусу и клиническим практическим рекомендациям Европейской ассоциации по изучению печени (EASL, European Association for the Study of the Liver) 2016 года, активный скрининг НАЖБП прежде всего необходим при ожирении — основном факторе риска развития/прогрессирования НАЖБП и инсулинорезистентности (уровень доказательности А1) [47].
Скрининговое обследование для выявления НАЖБП показано пациентам с:
? ожирением;
? сахарным диабетом 2 типа;
? метаболическим синдромом;
? атерогенной дислипидемией;
? гипотиреозом;
? синдромом мальабсорбции;
? увеличением титров АЛТ.
Физикальное исследование. При объективном осмотре выявляются признаки ожирения печени; умеренное увеличение печени, край ее закруглен, консистенция тестоватая. При выраженном фиброзе печень становится плотной, на стадии цирроза могут быть обнаружены «печеночные знаки», спленомегалия, портальная гипертензия.
Лабораторные исследования: титры ТГ, холестерина, ЛПВП, ЛПНП; аполипопротеин В, АЛТ, ACT, билирубин, ЩФ, ГГТП, альбумин, коагулограмма.
Отклонения липидного профиля при НАЖБП характерны для метаболического синдрома: повышение содержания триглицеридов (? 1,7 ммоль/л) и снижение уровня ЛПВП (<0,9 ммоль/л у мужчин и <1,0 ммоль/л у женщин). Увеличение титров АЛТ и ACT, ГГТ при НАЖБП обычно не превышает 4-5-кратный уровень. При НАСГ преобладает активность АЛТ. В случае преобладания активности ACT, соотношение АСТ/АЛТ, как правило, не превышает 1,3, но возрастает при выраженном фиброзе. Степень повышения ACT и АЛТ не является точным показателем тяжести процесса и не коррелирует с выраженностью стеатоза и фиброза печени. Вероятность НАСГ выше, если активность сывороточных трансаминаз превышает верхнюю границу нормальных значений более чем в 2 раза, однако нормальные показатели активности трансаминаз не позволяют надежно исключить НАСГ и фиброз печени. Уровень ГГТ повышен у большинства пациентов, как правило, не более чем в два раза, в ряде случаев это может быть единственным отклонением в биохимическом анализе. Повышение уровня ЩФ наблюдается у трети больных и также обычно не превышает норму более чем в два раза. Примерно в 20 % случаев выявляется умеренное повышение содержания общего билирубина за счет прямой фракции (в 1,5–2 раза).
Глюкоза крови натощак троекратно. При устойчивой гипергликемии натощак необходимо определить иммунореактивный инсулин в плазме натощак (ИРИ). Значение ПРИ больше 18 мкед/мл расценивается как базальная гиперинсулинемия; одновременное определение повышенного уровня С-пептида подтверждает полученный результат.
Тест на инсулинорезистентность (НОМА > 2). Гомеостатическая модель оценки инсулинорезистентности: расчет показателя НОМА-IR (HomeostasisModelAssessment-InsulinoResistance). НОМА-IR = инсулин плазмы натощак (мкед/мл) х глюкоза плазмы натощак (ммоль/л)/22,5. Значение НОМА-IR > > 2,27 указывает на инсулинорезистентность. Необходимо помнить, что диагностическая точность теста резко снижается у пациентов с сахарным диабетом.
Определение ферритина, церулоплазмина, маркеры вирусного гепатита — с целью постановки дифференциального диагноза.
НАСГ необходимо дифференцировать с:
? алкогольной болезнью печени;
? токсическим гепатитом/ятрогенным липидозом;
? гемохроматозом;
? болезнью Вильсона-Коновалова;
? вирусным гепатитом;
? аутоиммунным гепатитом.
Методы инструментальной диагностики НАЖБП
УЗИ имеет преимущества при скрининговой диагностике НАЖБП, особенно у пациентов без клинических симптомов поражения печени. При УЗИ печени определяется;
? диффузная гиперэхогенность паренхимы печени и неоднородность ее структуры;
? нечеткость и/или подчеркнутость сосудистого рисунка;
? дистальное затухание ЭХО-сигнала.
При рентгеновской КТ печени основными признаками НАЖБП служат:
? снижение лучевой плотности печени на 3–5 HU, которая в норме составляет 50–75 HU;
? более низкая лучевая плотность печени в сравнении с селезенкой;
? более высокая плотность внутрипеченочных сосудов, воротной и нижней полой вен в сравнении с печеночной тканью.
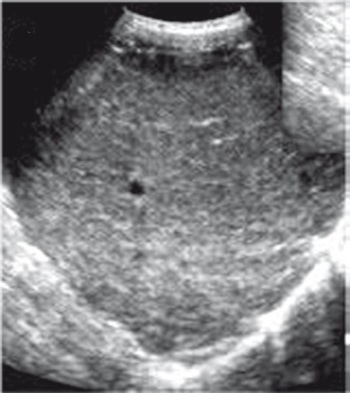
Рис. 35.
МРТ печени с фазовым контрастированием позволяет количественно оценить степень жировой инфильтрации. Очаги снижения интенсивности на Т1-взвешенных изображениях могут свидетельствовать о локальном накоплении жира. У пациентов с сахарным диабетом 2 типа в качестве метода скрининга НАСГ рекомендуется МРТ с определением степени жировой инфильтрации посредством расчета протонной плотности жира и определение степени фиброза печени посредством МРТ-элластограммы [16].
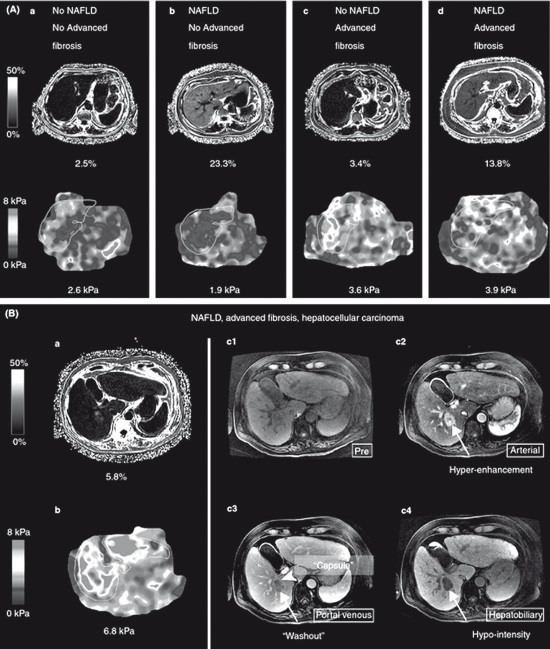
Рис. 36.
Эластография печени проводится на аппарате «FibroScan» и позволяет судить об изменении эластических свойств печени на основании отраженных вибрационных импульсов и их последующего компьютерного анализа. Применение эластометрии возможно на всех стадиях фиброза (F0-F4). К преимуществам метода относятся:
? неинвазивность;
? воспроизводимость;
? больший, чем при биопсии (в 100–200 раз), оцениваемый объем ткани печени;
? быстрота и удобство применения (обследование занимает в среднем 5 мин.);
? немедленный ответ;
? оценка эффективности терапии;
? возможность обследования детей.
Интерпретация результатов эластометрии затруднена в случаях;
? избыточной массы тела (ИМТ>35 кг/м2);
? выраженного стеатоза печени;
? значительной активности АЛТ и ACT выше верхней границы нормы в 3 и более раз.
Критерии успешного результата исследования:
? интерквартильный коэффициент (IQR) не более 30 % показателя эластичности;
? не менее 10 достоверных измерений в одной точке исследования;
? не менее 60 % успешных измерений.
В рамках Общероссийского национального проекта «Дни заботы о печени» проведено обследование на аппарате «FibroScan» 55 участников акции — жителей г. Москвы и Московской области. Средний возраст участников проекта составил 35+17 лет. Распределение по полу: 22 мужчины и 33 женщины. Распределение по ИМТ: 18–25 кг/м2 — 34 человека, 25–30 кг/м2– 17 человек, более 30 кг/м2 — 4 человека. По данным эластографии печени: F0 (отсутствие фиброза печени) выявлено у 31 (56,3 %) человека, F1 (минимальный фиброз) — у 12 (21,9 %) человек, F2 (умеренный фиброз) — у 8 (14,5 %) человек, F3 (выраженный фиброз) — у 3 (5,5 %) человек и F4 (цирроз печени) у 1 (1,8 %) человека. По данным проведенного комплексного обследования: 31 (56,3 %) человек оказался абсолютно здоровым, однако у 24 (43,7 %) выявлена различная патология со стороны печени: маркеры HBV-инфекции выявлены у 5 (9,1 %), маркеры HCV-инфекции — у 4 (7,3 %) человек. По данным УЗИ органов брюшной полости жировая инфильтрация печени выявлена у 15 (27,3 %) человек. Таким образом, у 1/3 участников проекта выявленные при эластографии фиброзные изменения ткани печени рассматривались как результат НАЖБП [6].
Пункционная биопсия с морфологическим исследованием — «золотой стандарт» диагностики стеатоза, воспаления и стадии фиброза при НАЖБП. Данный метод позволяет с высокой степенью достоверности подтвердить наличие НАЖБП, провести дифференциальный диагноз между стеатозом и НАСГ, оценить стадию фиброза и на основании гистологических данных прогнозировать дальнейшее течение заболевания, а также исключить другие причины поражения печени. В 2005 г. на основе консенсуса экспертов (CRN) морфологов для оценки НАЖБ предложена Шкала оценки активности НАЖБП (NAFLD activity score — NAS), которая является модификацией используемых ранее шкал Е. Brunt и Matteoni 1999 г. и позволяет оценить степень морфологических изменений в баллах (от 0 до 8). Шкала NAS позволяет оценить следующие признаки:
1. Степень активности NAS (0–8 баллов):
? стеатоз (0–3): <5 %, 5-33 %, 33–66 %, >66 %;
? внутридольковое воспаление: 0, <2, 2–4, >4;
? балонная дистрофия (0–2):
• нет;
• минимальная;
• умеренная;
• выраженая.
2. Стадия фиброза (0–4);
1) а, b: зона 3 ацинуса; 1 с: портальный фиброз;
2) зона 3 ацинуса+; портальный/перипортальный фиброз;
3) фиброзные септы;
4) цирроз печени.
Показания для пункционной биопсии печени при НАЖБП [48]:
? мотивированный пациент;
? СД2типа;
? андроидное ожирение;
? тромбоцитопения 140 тыс. и менее;
? инсулинорезистентность (НОМА >2);
? любые косвенные признаки цирроза печени.
Для верификации НАЖБП разработаны лабораторные методы, которые позволяют неинвазивно оценить степень некровоспалительной активности и стеатоза, стадию фиброза печени. Фибромакс®, Фибротест® включают 5 не коррелирующих между собой биохимических показателей: а-2-макроглобулин, гаптоглобин, аполипо-протеин А1, ?-глутамилтранспептидазу (ГГТП) и общий билирубин, которые позволяют оценивать выраженность фиброза с помощью дискриминантной функции. С его помощью можно дифференцировать фиброз (F1-F3) от цирроза печени (F4).
В европейских клинических практических рекомендациях по ведению НАЖБП (2016) было впервые подчеркнуто, что УЗИ и КТ не могут использоваться в дифференцировании стеатоза печени от НАСГ. Однако УЗИ имеет преимущества при скрининговой диагностике стеатоза печени, особенно у пациентов без клинических и лабораторных симптомов. Согласно консенсусу европейских специалистов;
? лабораторный и ультразвуковой скрининг НАЖБП у пациентов с ожирением, сахарным диабетом и другими факторами риска должен стать рутинным (уровень доказательности А2);
? при выявлении стеатоза печени независимо от титров печеночных проб необходимо диагностировать метаболический синдром (уровень доказательности А1);
? у пациентов с СД 2 типа необходимо мониторить титры печеночных проб для выявления НАСГ (уровень доказательности А2);
? при стойком повышении титров печеночных проб (АЛТ) необходимо диагностировать НАЖБП как «основную причину бессимптомного повышения ферментов» (уровень доказательности А1) [47].
Необходимо понимать, что верификация диагноза НАЖБП в медицинской практике подразумевает отсутствие у пациента значимого злоупотребления алкоголем, поскольку хроническая алкогольная интоксикация — залог негативного прогноза и отсутствия терапевтической перспективы при любой из форм хронического заболевания печени. Гепатотоксичным считается прием более 40 граммов чистого этанола в сутки для мужчин и более 20 граммов — для женщин. Однако это не означает, что этиологические факторы ожирения печени — НАЖБП и алкогольная болезнь — не могут существовать одновременно, потенцируя развитие друг друга. Установлено, что при сочетании алкогольной болезни печени и НАЖБП риск смерти от цирроза печени возрастает экспоненциально (в 9,53 раз) по сравнению с непьющими или людьми с нормальным весом [49]. С другой стороны, ожирение фатально увеличивает риск цирроза печени у злоупотребляющих алкоголем женщин, поскольку активно потенцирует воспалительный каскад и ассоциированный с ним фиброгенез (рис. 37). Установлено, что морбидное ожирение на 17 % увеличивает частоту встречаемости неалкогольного и на 42 % — частоту алкогольного цирроза печени [50].
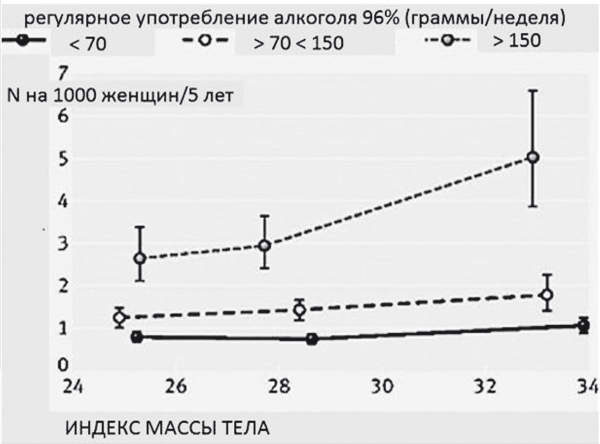
Рис. 37.
Таким образом, выяснение характера употребления алкоголя у пациента с вероятным НАЖБП имеет принципиальное значение для оценки этиологии и следовательно прогноза заболевания. В общей практике существует целый ряд технологий для уточнения алкогольного анамнеза (тесты AUDIT, CAGE, LE-GO и др.). Как следует из представленного ниже клинического примера, игнорирование этого важнейшего морбидного фактора может приводить к драматическим последствиям для жизни пациента (рис. 38).
К сожалению, специфичных морфологических признаков НАЖБП/НАСГ, как и клинических симптомов, не существет. При доступности гистологической диагности диагноз НАЖБП считается сомнительным в случае выявления в биоптате печени мелкокапельного стеатоза, преобладания портального воспаления и/или фиброза над лобулярным, признаков поражения желчных протоков, веноокклюзионной болезни.
Заключительный клинический диагноз:
Основное заболевание:
1. ИБС. Мерцательная аритмия, пароксизмальная форма.
2. Прогрессирующая дисциркуляторная энцелопатия.
Фоновое заболевание: Сахарный диабет, впервые выявленный, средней тяжести.
Артериальная гипертония, 2 стадии. Атеросклероз церебральных сосудов, аорты.
Осложнения: отек головного мозга.
Сопутствующие заболевания: микроцитарная анемия, 2 ст.

Хронический стеатогепатит
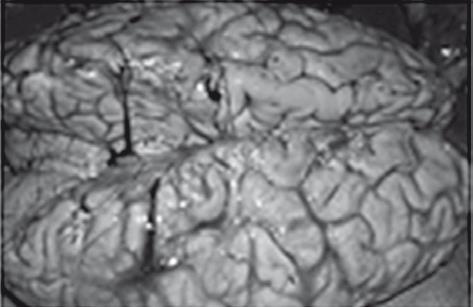
Отек головного мозга
Индуративный панкреатит
Гипертрофия миокарда
Минимальный левого желудочка коронарный атеросклероз
Рис. 38. Летальный случай пациентки с острым отравлением алкоголем
Характерными находками, позволяющими при гистологическом исследовании заподозрить алкогольную этиологию стеатоза и гепатита, являются:
? неоднородность стеатоза ткани;
? тельца Меллори (гиалин);
? признаки холестаза;
? перивенулярный склероз;
? алкогольная гидропическая дистрофия.






