Трихомонадный вагинит
Относится к наиболее частым инфекционным заболеваниям, передаваемым половым путем, и поражает 60–70% женщин, живущих половой жизнью.
Этиология и патогенез.
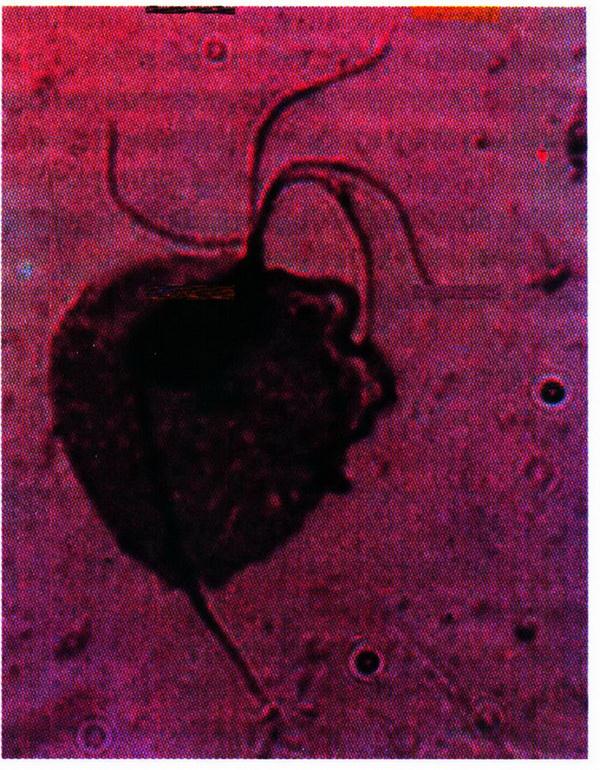
Возбудителем трихомониаза является влагалищная трихомонада (Trichomonas vaginalis) – простейший микроорганизм овальной формы; имеет от 3 до 5 жгутиков и ундулирующую мембрану, с помощью которых движется (рис. 12.6). Питание осуществляется путем эндоосмоса и фагоцитоза. Трихомонада неустойчива во внешней среде и легко погибает при нагревании выше 40°С, высушивании, воздействии дезинфицирующих растворов. Трихомонады часто бывают спутниками других инфекций, передаваемых половым путем (гонорея, хламидиоз, вирусные инфекции и др.) и (или) вызывающих воспаление половых органов (дрожжевые грибы, микоплазмы, уреаплазмы). Трихомониаз рассматривается как смешанная протозойно–бактериальная инфекция.
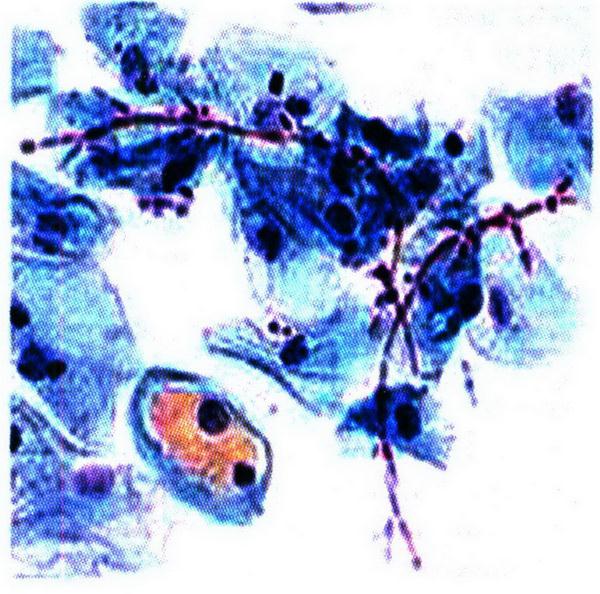
Рис. 12.5. Микроскопия влагалищного мазка
Трихомонады могут снижать подвижность сперматозоидов, что является одной из причин бесплодия.
Основной путь заражения трихомониазом – половой. Контагиозность возбудителя приближается к 100%. Не исключается также бытовой путь инфицирования, особенно у девочек, при пользовании общим бельем, постелью, а также интранатально во время прохождения плода через инфицированные родовые пути матери.
Трихомонады находятся в основном во влагалище, но могут поражать цервикальный канал, уретру, мочевой пузырь, выводные протоки больших желез преддверия влагалища. Трихомонада может проникать через матку и маточные трубы даже в брюшную полость, пронося на своей поверхности патогенную микрофлору.
Несмотря на специфические иммунологические реакции на внедрение трихомонад, иммунитет после перенесенного трихомониаза не развивается.
Классификация.
Различают:
1. свежий трихомониаз (давность заболевания до 2 мес)
• острый
• подострый
• торпидный (малосимптомный)
2. хронический (вялотекущие формы с давностью заболевания более 2 мес или с неустановленной давностью)
3. трихомонадоносительство, когда возбудители не вызывают воспалительного процесса в половых путях, но могут передаваться партнеру при половом контакте.
Урогенитальный трихомониаз подразделяется также на неосложненный и осложненный.
Клиническая симптоматика.
Инкубационный период при трихомониазе колеблется от 3–5 до 30 дней. Клиническая картина обусловлена, с одной стороны, вирулентностью возбудителя, с другой – реактивностью макроорганизма.
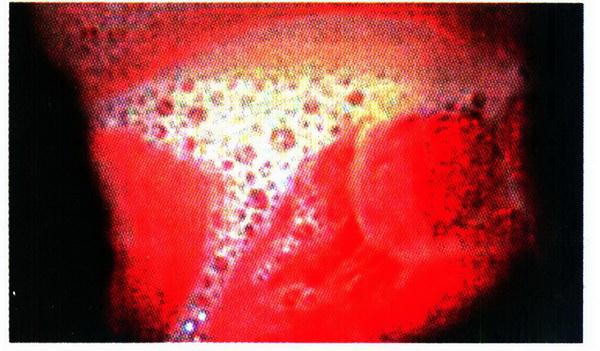
При остром и подостром трихомониазе больные жалуются на зуд и жжение во влагалище, обильные пенистые выделения серо–желтого цвета из половых путей (рис. 12.7).
Рис. 12.6. Микроскопия влагалищного мазка. Трихомонада
Рис. 12.7. Пенистые выделения из влагалища при трихомониазе
Пенистые выделения связывают с присутствием во влагалище газообразующих бактерий. Поражение уретры вызывает резь при мочеиспускании, частые позывы на мочеиспускание. При торпидном и хроническом заболевании жалобы не выражены или отсутствуют.
Диагностике помогают тщательно собранный анамнез (контакты с больными трихомониазом) и данные объективного обследования. Гинекологический осмотр выявляет гиперемию, отек слизистой оболочки влагалища и влагалищной порции шейки матки,«пенистые гноевидные бели на стенках влагалища. При кольпоскопии обнаруживают.петехиальные кровоизлияния, эрозии шейки матки. При подострой форме заболевания признаки воспаления выражены слабо, при хронической – практически отсутствуют.
При микроскопии влагалищных мазков выявляют возбудитель. Лучше использовать нативный, а не окрашенный препарат, поскольку возможность определения под микроскопом движения трихомонад повышает вероятность их обнаружения. В некоторых случаях используют люминесцентную микроскопию. В последние годы для диагностики трихомониаза все чаще используют метод ПЦР. За 1 нед до взятия материала больные не должны применять противоцистные препараты, прекращают местные процедуры. Успешная диагностика предполагает сочетание различных методик, многократное повторение анализов.
Лечение должно проводиться обоим половым партнерам (супругам), даже если трихомонада обнаружена только у одного из них. В период терапии и последующего контроля половую жизнь запрещают либо рекомендуют пользоваться презервативами. К лечению следует привлекать также трихомонадоносителей.
При остром и подостром трихомониазе терапия сводится к назначению одного из специфических противотрихомонадных препаратов – орнидазола, тинидазола, метронидазола. При отсутствии эффекта от лечения рекомендуются смена препарата или удвоение дозы.
При трихомонадном вульвовагините у детей препаратом выбора служит орнидазол.
При хронических формах трихомониаза, плохо поддающихся обычной терапии, эффективна вакцина «СолкоТриховак», включающая специальные штаммы лактобацилл, выделенных из влагалища женщин, зараженных трихомониазом. В результате введения вакцины образуются антитела, уничтожающие трихомонад и других возбудителей воспаления, имеющих общие с лактобактериями антигены. При этом происходит нормализация влагалищной микрофлоры и создается длительный иммунитет, препятствующий рецидивам.
Критериями излеченности трихомониаза являются исчезновение клинических проявлений и отсутствие трихомонад в выделениях из половых путей и моче.
Профилактика трихомониаза сводится к своевременному выявлению и лечению больных и трихомонадоносителей, соблюдению личной гигиены, исключению случайных половых связей.
Эндоцервицит – воспаление слизистой оболочки цервикального канала, возникает в результате травмы шейки матки при родах, абортах, диагностических выскабливаниях и других внутриматочных вмешательствах. Тропность к цилиндрическому эпителию канала шейки матки особенно характерна для гонококков, хламидий. Эндоцервицит часто сопутствует другим гинекологическим заболеваниям как воспалительной (кольпит, эндометрит, аднексит), так и невоспалительной (эктопия, эктропион шейки матки) этиологии. В острой стадии воспалительного процесса больные жалуются на слизисто–гнойные или гнойные выделения из половых путей, реже – на тянущие тупые боли внизу живота. Осмотр шейки матки с помощью зеркал и кольпоскопия выявляют гиперемию и отек слизистой оболочки вокруг наружного зева, иногда с образованием эрозий, серозно–гнойные или гнойные выделения из цервикального канала. Хронизация заболевания приводит к развитию цервицита с вовлечением в воспалительный процесс мышечного слоя. Хронический цервицит сопровождается гипертрофией и уплотнением шейки матки, появлением небольших кист в толще шейки (наботовы кисты – ovulae Nabothii).
Диагностике эндоцервицита помогают бактериологическое и бактериоскопическое исследование выделений из цервикального канала, а также цитологическое исследование мазков с шейки матки, которое позволяет обнаружить клетки цилиндрического и многослойного плоского эпителия без признаков атипии, воспалительную лейкоцитарную реакцию.
Лечение эндоцервицита в острой фазе заключается в назначении антибиотиков с учетом чувствительности возбудителей заболевания. Местное лечение противопоказано из–за риска восходящей инфекции.