Длительная иммобилизация: что мы знаем и что нам кажется, что знаем?
В поисковой системе Яндекс на словосочетание «длительная иммобилизация» приходится 388 000 ответов. При этом упоминаются следующие термины: длительно нетранспортабельный, длительно лежачий, длительно немобильный, длительно не ходячий, с тяжелыми длительными двигательными нарушениями, постельный больной, длительно находящийся в вынужденном положении, на длительном постельном режиме, обездвиженный пациент и пр.
?Франклин Делано Рузвельт, 32-й президент США, в возрасте 39 лет оказался парализованным по грудь. Путешествуя на лодке вместе с женой и 6-ю детьми, он заметил на одном из островов пожар. Тушение заняло много сил и времени, после чего, разгоряченный, мужчина бросился в холодную воду. Длительное путешествие в мокром костюме привело к острому приступу полиомиелита, ставшего причиной парализации.
Согласно мировым данным, в группу риска по длительной иммобилизации в первую очередь входят люди пожилого возраста старше 60 лет и инвалиды. По данным Федеральной службы государственной статистики, на 1 января 2014 года в России насчитывается около 27,8 миллиона человек старше 60 лет, что составляет около 19 % от общей численности населения страны. По данным Росстата, за 2012 год количество зарегистрированных инвалидов в России составило 805 тысяч человек, из них инвалидами первой группы признаны 15,9 %, инвалидами второй – 40,9 %, а это потенциальные маломобильные пациенты. По неофициальным данным, всего в России около 12,8 миллиона инвалидов, а это около 10 % от всего населения страны.
Но отвлечемся от сухих статистических цифр и попытаемся узнать: сколько маломобильных пациентов обращаются к врачу, существует ли регистр данных больных, регламент их ведения и пр.
Итак, 2012 год. Один из московских округов. Отсутствие полного представления, кто такие маломобильные и иммобилизированные пациенты и сколько их. А между тем, согласно нормативным актам: «Маломобильные группы населения – люди, испытывающие затруднения при самостоятельном передвижении, получении услуги, необходимой информации или при ориентировании в пространстве. К маломобильным группам населения здесь отнесены: инвалиды, люди с временным нарушением здоровья, беременные женщины, люди старших возрастов, люди с детскими колясками и т. п.». Из чего следует, что любой человек, использующий хоть инвалидную, хоть детскую коляску, относится к маломобильной группе населения! Даже в поисковой системе Яндекс на запрос о длительно иммобилизированном или лежачем пациенте практически подавляющее большинство ссылок приходилось на средства иммобилизации после различных переломов.
Необходимо напомнить, что согласно РАСПОРЯЖЕНИЮ ПРАВИТЕЛЬСТВА РФ от 30 декабря 2005 года № 2347-р все больные ДИП должны быть обеспечены всем необходимым для реабилитации средств, в том числе:
1. Для восстановительной терапии (включая лекарственное обеспечение при лечении заболевания, ставшего причиной инвалидности).
2. Для реконструктивной хирургии (включая лекарственное обеспечение при лечении заболевания, ставшего причиной инвалидности).
3. Санаторно-курортное лечение.
Ниже приведены заболевания, вследствие которых наиболее часто пациенты становятся иммобилизированными:
? A80 Острый полиомиелит
? М86 Остеомиелит
? C15–C97 Злокачественные новообразования различных локализаций
? F00–F09 Органические, включая симптоматические психические расстройства (деменция)
? G12.2 Болезнь двигательного неврона
? G20 Болезнь Паркинсона
? G30–G32 Другие дегенеративные болезни нервной системы
? G37 Другие демиелинизирующие болезни центральной нервной системы
? G60–G64 Полиневропатии и другие поражения периферической нервной системы
? G70–G73 Болезни нервно-мышечного синапса и мышц
? G80–G83 Церебральный паралич и другие паралитические синдромы
? G91 Гидроцефалия
? G95.0 Сирингомиелия и сирингобульбия
? I60–I69 Цереброваскулярные болезни
? I80 Флебит и тромбофлебит
? M05–M14 Воспалительные полиартропатии
? M15–M19 Артрозы
? M88 Болезнь Педжета [деформирующий остеит]
? S06 Внутричерепная травма
? S12 Перелом шейного отдела позвоночника
? S24 Травма нервов и спинного мозга в грудном отделе
? S34 Травма нервов и поясничного отдела спинного мозга на уровне живота, нижней части спины и таза
? S70–S79 Травмы в области тазобедренного сустава и бедра
? Т00–Т07 Травмы, захватывающие несколько областей тела
? T80–T88 Осложнения хирургических и терапевтических вмешательств, не классифицированные в других рубриках
? T90–T98 Последствия травм, отравлений и других воздействий внешних причин
Для поиска ДИП была просмотрена документация двух поликлиник. При этом оказалось, что в медицинской статистике нет данных на таких больных, несмотря на то что в паспортах терапевтических участков указываются наиболее значимые заболевания и подлежащие учету. Среди них гипертоническая болезнь, сахарный диабет, бронхиальная астма, онкозаболевания, глаукома и др. Но больных ДИП в этом списке нет.
?Мухина Елена Вячеславовна, известная советская гимнастка, абсолютная чемпионка СССР, в возрасте 20 лет во время подготовки к летним Олимпийским играм получила тяжелейшую травму позвоночника и до конца жизни была прикована к инвалидному креслу. И все 26 лет, что она жила в четырех стенах, о ней ни разу не вспомнили ни тренер, по вине которого произошло падение, ни друзья, ни фанаты.
Для выявления ДИП и частоты их встречаемости в 2012 году мы провели опрос администрации 22 городских поликлиник в одном из округов Москвы. В итоге получена информация о 2977 пациентах, зарегистрированных и обслуживающихся в городских поликлиниках исключительно на дому (рис. 2).
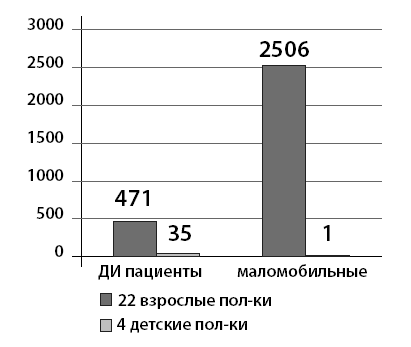
Рис. 2. Количество выявленных маломобильных и иммобилизованных пациентов в САО города Москвы в 2012 году
Из них 471 полностью обездвижен и не покидает свои постели. По данным амбулаторных карт, причинами ДИП у 471 больного явились в 45,4 % (214 пациентов) ЦВБ (рис. 3).
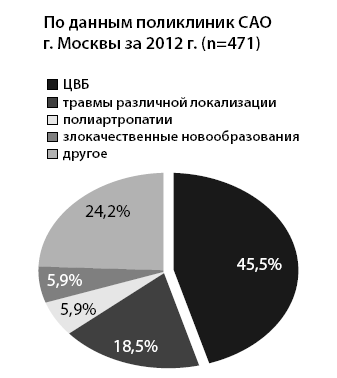
Рис. 3. Причины длительной иммобилизации у амбулаторных пациентов (п=471)
На втором месте травмы различной локализации (18,5 %, 87 пациентов) и на третьем в равном соотношении полиартропатии и злокачественные новообразования по 5,9 % (по 28 пациентов).
В дальнейшем для объективной оценки причин, вызвавших иммобилизацию, мы проанализировали причины ДИП у умерших в стационаре (рис. 4). Таких пациентов оказалось 302. В целом причины ДИП были сопоставимы. Также на первом месте были ЦВБ (64 %), далее следуют травмы и злокачественные образования, соответственно 16,8 % и 13,2 %.

Рис. 4. Основные причины иммобилизации в стационаре и поликлиниках за 2012 год
На следующем этапе поиска ДИП был предпринят анализ всех амбулаторных карт умерших пациентов вне стационара за 2011–2012 годы в двух поликлиниках. Из 742 умерших пациентов 273 оказались лежачими более месяца до наступления смерти, что составило 37 % от всех умерших вне стационара за два года. Но определить, «от чего умерли и чем данные пациенты болели», достоверно оценить не удалось, так как карты велись беспорядочно, не соблюдалась структура диагноза, графа «установленные диагнозы» не заполнялась.
Согласно приказу № 354 от 28.04.2012 ДЗ города Москвы «обязательному патологоанатомическому вскрытию (ПАВ) подлежат тела умерших на дому в случаях: отсутствия в поликлинике амбулаторной карты умершего лица, отсутствия в амбулаторной карте умершего записей о медицинском наблюдении за больным последние 7 суток, невозможности точного установления диагноза основного заболевания или его смертельного осложнения вне зависимости от длительности медицинского наблюдения за больным, смерти от онкологического заболевания при отсутствии гистологической верификации опухоли, смерти в течение месяца после выписки пациента из стационара… Также обязательному судебно-медицинскому вскрытию подлежат тела умерших в случаях насильственной смерти или при подозрении на нее. Особую настороженность проявлять в случаях скоропостижной смерти одиноко проживающих лиц престарелого и старческого возраста».
Согласно данному документу все ДИП подлежат обязательному вскрытию, однако на практике это не соблюдается: только в 32 случаях из 273 (11 %) было проведено патологоанатомическое вскрытие (рис. 5).
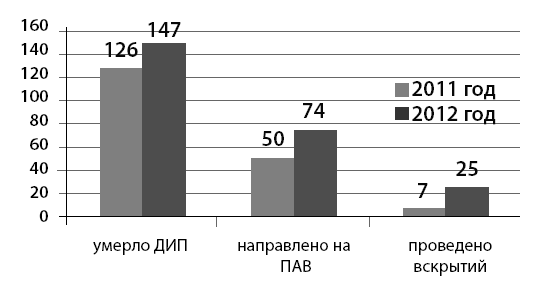
Рис. 5. Количество аутопсий ДИП по данным двух поликлиник города Москвы за 2011–2012 гг.
При этом расхождение патологоанатомического и клинического диагноза составило в 2011 году 100 %.
В этом плане заслуживают интерес следующие клинические примеры.
Пациентка В., 77 лет.
Наблюдение терапевтом 2 раза в год. Частые вызовы «03» по поводу хронического колита (???). Диагноз при жизни: сенильная деменция. Лецение: рибоксин, винпоцетин. Диагноз на секции: ИБС. Крупноочаговый кардиосклероз. Осложнения: острые эрозии и язвы желудка. Сопутствующая патология: ХОБЛ.
Пациентка Г., 97 лет.
Однократный осмотр терапевта со скромным диагнозом: ДЭП. Недержание мочи. Основной диагноз на секции: аденокарцинома поперечно-ободочной кишки с распадом. Осложнения: Пролежни крестцовой области. Отек головного мозга.
Пациентка Л., 90 лет, УВОВ.
29.03.12 осмотрена терапевтом. Диагноз: ИБС. Стенокардия напряжения 2 ФК. ДЭП 3. Синдром раздраженного кишечника с запорами. 9.04.12 умерла. На секции: основной диагноз – атеросклеротическая гангрена левой н/конечности. Атеросклероз бедренно-подколенного сегмента, левой бедренной артерии с тромбозом. Постинфарктные кисты головного мозга. Фоновое: АГ. Осложнения: левосторонняя сегментарная пневмония. Острые эрозии желудка. Отек легких и головного мозга. Сопутствующий: крупноочаговый кардиосклероз. ХОБЛ.
?Писатель Николай Островский, автор романа «Как закалялась сталь», за 32 года своей жизни прошел все круги ада, какие только может пройти пациент. В 16 лет он впервые почувствовал боли в коленях. С годами болезнь прогрессировала. Светила советской медицины, академики, такие как Чаклин В.Д., Нованченко Н.П., Вегнер К.Ф., Ситенко М.И., Шенк А.К., так и не смогли поставить ему правильного диагноза, но неизменно назначали терапию. Каждое лечение приводило к еще большему ухудшению состояния. К 30 годам писатель из малоподвижного пациента превратился в живую мумию: слепой, с закостеневшими суставами, с прямым, как палка, позвоночником, почечной недостаточностью и печеночными коликами. Он умер, так и не узнав настоящей причины своих мучений.
Обращает на себя внимание, что пациенты, не способные к самостоятельному обслуживанию и передвижению, имели 1-ю группу инвалидности лишь в 17 %, у 58 % ДИП вообще отсутствовала инвалидность, а 24 % имели 2-ю группу инвалидности, в большинстве случаев полученную до иммобилизации (рис. 6).
Индивидуальными средствами реабилитации за 2 года до смерти были обеспечены 28 % пациентов. Как правило, средствами реабилитации обеспечивали пациентов, причинами иммобилизации которых явились с ОНМК.
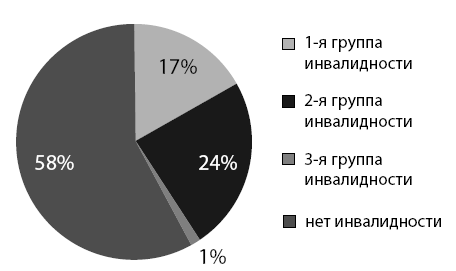
Рис. 6. Группы инвалидности у больных ДИП (2012 год)
Вновь напоминаем, что помимо упомянутого РАСПОРЯЖЕНИЯ ПРАВИТЕЛЬСТВА РФ от 30 декабря 2005 года № 2347-р существует ПОСТАНОВЛЕНИЕ ПРАВИТЕЛЬСТВА РФ «О порядке обеспечения за счет средств федерального бюджета инвалидов техническими средствами реабилитации и отдельных категорий граждан из числа ветеранов протезами (кроме зубных протезов), протезно-ортопедическими изделиями», согласно которому «технические средства реабилитации, протезы, протезно-ортопедические изделия, передаваемые инвалидам, ветеранам бесплатно в безвозмездное пользование, не подлежат отчуждению третьим лицам, в том числе продаже или дарению». В этих документах требуется бесплатное обеспечение всех нуждающихся техническими средствами реабилитации:
1. Трости опорные и тактильные, костыли, опоры, поручни.
2. Кресла-коляски с ручным приводом (комнатные, прогулочные, активного типа), с электроприводом, малогабаритные.
3. Протезы, в том числе эндопротезы и ортезы.
4. Противопролежневые матрацы и подушки.
5. Приспособления для одевания, раздевания и захвата предметов.
6. Специальная одежда.
7. Абсорбирующее белье, памперсы.
8. Кресла-стулья с санитарным оснащением.
9. Услуги.
10. Ремонт технических средств реабилитации, включая протезно-ортопедические изделия…
К сожалению, в 2011 году Постановления Правительства были выполнены только у 7 % больных ДИП.
Из рис. 7 видно, что лишь 29 % ДИП осматривались участковым терапевтом чаще одного раза в 2 месяца, 21 % посещались терапевтом с частотой более одного раза в год, а в некоторых случаях один раз в 5–7 лет.
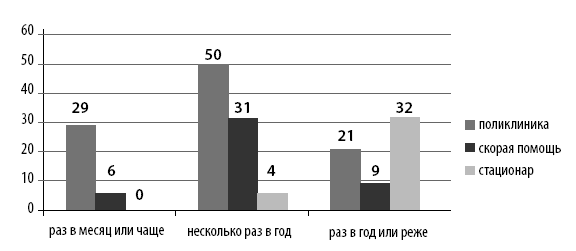
Рис. 7. Частота обращения ДИП к медицинским службам в 2012 году
Вызывали СМП на дом 46 %, из них 80 % вызовов приходилось на купирование гипертонического криза.
Стационарное лечение за последние 2 года наблюдений получили 36 % ДИП, из них 75 % были госпитализированы экстренно и лишь 25 % – в плановом порядке (рис. 8).
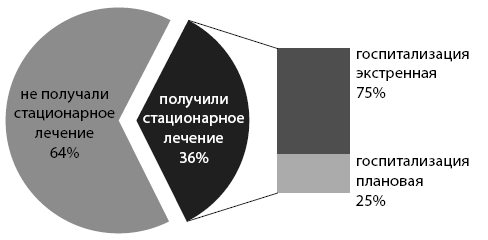
Рис. 8. Стационарное лечение ДИП по данным амбулаторных карт двух городских поликлиник Москвы (2011–2012 годы).
На последнем году жизни лишь у трети амбулаторных пациентов проводились доступные на дому исследования (рис. 9).
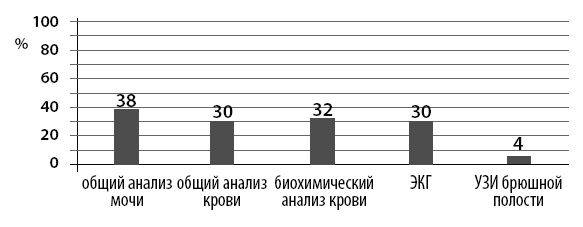
Рис. 9. Количество проведенных медицинских обследований у ДИП за год до смерти по данным амбулаторных карт двух городских поликлиник Москвы (2011–2012 годы)
Следует отдельно отметить, что клинический диагноз формулировался произвольно, а не в соответствии с требованиями МКБ-10, нормативных документов МЗ РФ и ДЗ Москвы. Отсутствовало деление диагноза на основное, фоновое заболевание, осложнения основного и сопутствующие заболевания. Диагноз формулировался, как правило, на основании субъективных причин: мотивация вызова и жалобы больного. Ни в одной карте не было указаний на вредные привычки. Лист впервые выявленных заболеваний велся только в 42 % амбулаторных карт.






