Глава 21. АКУШЕРСТВО. ЖЕНСКИЕ БОЛЕЗНИ
АКУШЕРСТВО
АБОРТ– прерывание беременности в сроки от зачатия до 22 нед, считая с первого дня последней менструации. Различают самопроизвольный и искусственный аборт.
Самопроизвольный аборт (выкидыш, спонтанный аборт)самопроизвольное прерывание беременности до 22 нед. В зависимости от срока прерывания беременности условно различают ранний (до 12 нед) и поздний (с 12 до 22 нед) самопроизвольный аборт. Прерывание беременности в сроки от 22 до 28 нед (согласно номенклатуре ВОЗ) обычно называют очень ранними преждевременными родами, если новорожденный прожил 7 дней после рождения. Если он погиб ранее 7 дней после рождения, то это считается поздним самопроизвольным выкидышем. Самопроизвольный аборт, повторяющийся при следующих одна за другой беременностях (более 2 раз), называют привычным выкидышем. Его причинами могут быть дисфункция яичников, коры надпочечников, воспалительные заболевания половых органов, предшествующие искусственные аборты, особенно при первой беременности, вредные привычки и другие факторы.
Механизм самопроизвольного аборта различен. В ряде случаев сначала возникают сокращения матки, вызывающие отслойку плодного яйца. В других случаях сокращениям матки предшествует гибель плодного яйца (при токсикозах беременных, инфекционных заболеваниях и др.). Иногда отслойка и гибель плодного яйца и сокращения матки происходят одновременно.
Выделяют следующие стадии самопроизвольного аборта: угрожающий, начавшийся, аборт в ходу, неполный и полный аборт. При угрожающем аборте отмечаются ощущение тяжести или слабые тянущие боли внизу живота и области крестца, при аборте в поздние сроки могут быть боли схваткообразного характера. Кровянистые выделения незначительные или отсутствуют. Шейка матки не укорочена, наружный зев ее закрыт, тонус матки повышен. Величина матки соответствует сроку беременности.
При начавшемся аборте схваткообразные боли и кровянистые выделения более выражены, чем при угрожающем. Плодное яйцо отслаивается на небольшом участке, поэтому величина матки соответствует сроку беременности. Шейка матки сохранена, канал ее закрыт или слегка приоткрыт.
Аборт в ходу характеризуется схваткообразными болями внизу живота, выраженным кровотечением. Плодное яйцо находится в канале шейки матки, нижний полюс его может выступать во влагалище. Аборт в ходу может завершиться неполным или полным абортом.
При неполном аборте плодное яйцо частично изгоняется из полости матки, наблюдаются схваткообразные боли внизу живота и кровотечение разной интенсивности. Канал шейки матки раскрыт, при влагалищном исследовании свободно пропускает палец, матка мягковатой консистенции, величина ее меньше, чем при предполагаемом сроке беременности. В матке обычно задерживаются плодные оболочки, плацента или ее часть.
При полном аборте, который чаще наблюдается в поздние сроки беременности, плодное яйцо выходит из полости матки, размеры матки уменьшаются, кровотечение прекращается.
Если сокращения матки, возникающие после гибели плодного яйца, недостаточны для его изгнания, происходит медленная отслойка плодного яйца, которая может сопровождаться длительным необильным маточным кровотечением, приводящим к развитию анемии. При ранних сроках беременности возможен шеечный аборт. В этом случае наружный маточный зев не раскрывается, а плодное яйцо, полностью отслаиваясь, опускается в результате сокращений матки в канал шейки матки, стенки которого растягиваются, и шейка матки приобретает бочкообразную форму. Этот вид самопроизвольного аборта следует дифференцировать с шеечной беременностью, когда плодное яйцо имплантируется в канале шейки матки.
При самопроизвольном аборте возможно проникновение микрофлоры из влагалища в полость матки с последующим развитием воспалительного процесса. Инфицированный (лихорадочный) аборт может стать причиной генерализованных септических заболеваний. При этом отмечаются лихорадка, тахикардия, лейкоцитоз, матка может быть по размеру больше нормы, болезненна при пальпации, появляются гноевидные выделения из половых путей. В случае распространения инфекции состояние ухудшается, появляются боли, озноб, диспептические и дизурические явления, изменения крови (высокий лейкоцитоз, повышенная СОЭ), развиваются гнойный сальпингит, параметрит, пельвиоперитонит, сепсис.
Диагнозсамопроизвольного аборта устанавливают на основании клинической картины, данных влагалищного, влагалищно-брюшностеночного и ультразвукового исследований.
Лечение.При угрожающем самопроизвольном аборте в I триместре беременности лечение может проводиться в женской консультации путем организации «стационара на дому». Если в течение 3–5 дней симптомы угрозы прерывания беременности не стихают, беременная должна быть направлена в стационар. Лечениеугрожающего прерывания беременности комплексное, оно включает постельный режим, назначение седативных, спазмолитических средств, в I триместре показана гормональная терапия с учетом причин угрозы прерывания, гормональных показателей крови и (или) мочи, срока беременности.
При позднем угрожающем самопроизвольном аборте (после 20 нед беременности) пациентку следует госпитализировать, так как необходимы постоянный контроль за состоянием шейки матки, оценка состояния плода. Для лечения используют токолитические и спазмолитические средства.
В случае начавшегося самопроизвольного аборта показана срочная госпитализация при любом сроке беременности. Лечениев основном такое же, как и при угрожающем выкидыше. Для прекращения кровянистых выделений при начавшемся аборте в I триместре беременности применяют гормональные препараты, в частности дюфастон (дидрогестерон), утрожестан (натуральный прогестерон), при гиперандрогении надпочечникового генеза назначают кортикостероиды (преднизолон, метипред и др.). Длительность применения препаратов зависит от результатов клинического обследования. При обильных кровянистых выделениях гормональная терапия начавшегося аборта не эффективна.
При аборте в ходу, неполном, полном и шеечном аборте проводят инструментальное удаление остатков плодного яйца и сгустков крови методами выскабливания или вакуум-аспирации, что позволяет остановить кровотечение и предотвратить инфицирование.
При неосложненном инфицированном аборте удаление остатков плодного яйца проводится на фоне антибактериальной терапии. Принцип лечения при осложненном инфицированном и септическом аборте такой же, как и при послеродовой септической инфекции.
При несостоявшемся аборте (неразвивающаяся беременность) длительное выжидание нецелесообразно. В I триместре беременности погибшее яйцо удаляют инструментально. В более поздние сроки беременности проводят родовозбуждение. Перед этим необходимо исследовать свертывающую систему крови. После удаления плодного яйца назначают антибактериальную терапию и средства, сокращающие матку.
Осложнения.Ближайшие осложнения при самопроизвольном аборте: маточное кровотечение вследствие задержки частей плодного яйца в полости матки или нарушения свертывающей системы крови в случае длительного выжидания при несостоявшемся аборте (в тяжелых случаях может развиться ДВС-синдром); инфицирование матки вплоть до развития сепсиса и инфекционно-токсического шока; осложнения, связанные с техническими погрешностями при выскабливании (перфорация матки, повреждение шейки матки).
Отдаленные осложнения: воспалительный процесс половых органов (сальпингоофорит, эндометрит), дисфункция яичников, бесплодие, хорионэпителиома, обострение экстрагенитальных заболеваний, развитие резуссенсибилизации при последующей беременности и др. Для профилактики резус-сенсибилизации женщинам с резус-отрицательной кровью необходимо в течение 48 ч после прерывания беременности (включая внематочную беременность) любым путем ввести 1 дозу антирезусного иммуноглобулина (Rh IgG).
Прогнозсохранения беременности при самопроизвольном аборте зависит от стадии процесса. Сохранение возможно при угрожающем выкидыше, реже при начавшемся. После самопроизвольного аборта женщина должна находиться под наблюдением врача-гинеколога до восстановления нормального ритма менструаций (при условии отсутствия каких-либо инфекционных осложнений). Через 3 мес после аборта целесообразно обследование состояния репродуктивной системы супружеской пары для выяснения причин самопроизвольного прерывания беременности и проведения необходимых реабилитационных мероприятий для подготовки к следующей беременности.
Искусственный аборт– преднамеренное прерывание беременности в сроки до 22 нед. Основными причинами искусственного аборта являются желание женщины ограничить число детей в семье или вообще их не иметь, неблагоприятный психологический климат в семье, невозможность (или нежелание) сочетать работу или учебу с рождением и воспитанием ребенка, что особенно характерно для молодых семей, а также наличие маленького ребенка, многодетность, болезнь одного из членов семьи, неудовлетворительные материально-бытовые условия и др. Несмотря на создание сети специализированных учреждений (подразделений, кабинетов), занимающихся вопросами планирования семьи, включая организацию работы по контрацепции, до настоящего времени отмечается высокая частота искусственных абортов. Это обусловлено все еще недостаточной осведомленностью населения о современных средствах контрацепции, недоступностью оральных контрацептивных средств для большей части населения и, к сожалению, негативным отношением и (или) некомпетентностью врачей в вопросах гормональной контрацепции. Искусственные аборты обусловливают большие медикодемографические и экономические потери, так как приводят к росту гинекологической заболеваемости, бесплодию, способствуют возникновению самопроизвольных абортов и преждевременных родов при последующих беременностях, повышению уровня материнской и перинатальной смертности.
Основным методом профилактики искусственных абортов является внедрение современных контрацептивных средств (см. Контрацепция).Использование женщинами репродуктивного возраста современных методов и средств контрацепции приводит к снижению частоты искусственных абортов и не оказывает в последующем отрицательного влияния на состояние здоровья женщин, детородную функцию, а также на уровень рождаемости. Достигнуть стойкого снижения уровня искусственных абортов возможно только при условии проведения целенаправленной работы по контрацепции в сочетании с гигиеническим воспитанием населения, особенно подростков.
Медицинский искусственный аборт проводится акушером-гинекологом в специализированном отделении больницы, родильном доме или женской консультации при желании женщины прервать беременность и по медицинским показаниям в тех случаях, когда сохранение беременности и роды ведут к ухудшению состояния здоровья и представляют угрозу для жизни женщины, либо при выявленных аномалиях развития плода. Наиболее распространенным является медицинский искусственный аборт в ранние сроки беременности (до 12 нед). В настоящее время в самые ранние сроки беременности (до 45 дней задержки менструации, считая от 1-го дня последней менструации) применяется медикаментозный аборт. После установления беременности (тесты на беременность, трансвагинальная эхография) женщина принимает однократно 600 мг (3 таблетки) мифегина (мифепристона) в присутствии врача, затем через 48 ч – 400 мкг сайтотека (мизопростола), повторяя его прием в той же дозе через 3 ч. Выкидыш происходит после 1-го или 2-го приема сайтотека (аналог простагландина Е1), что подтверждается с помощью контрольного трансвагинального УЗИ.
В сроки беременности до 5 нед можно в целях ее прерывания применять мини-аборт – вакуум-аспирацию содержимого полости матки в операционной женской консультации. При этом не требуется расширения шейки матки, поскольку используются канюли диаметром 4–6 мм. После миниаборта следует произвести УЗИ.
Прерывание беременности в сроки, превышающие 12 нед (поздний аборт), осуществляется главным образом по медицинским и социальным показаниям. Необходимость аборта по медицинским показаниям устанавливает акушер-гинеколог совместно со специалистами соответствующего профиля (терапевтом, хирургом, онкологом, психиатром и др.) и руководителем лечебного учреждения после обследования пациентки в стационаре.
Искусственный аборт при сроке беременности более 12 нед и до 22 нед разрешен, если рождение ребенка нежелательно в связи с некоторыми социальными факторами: например, несовершеннолетием беременной (проводится с согласия родителей), смертью мужа беременной, пребыванием женщины или ее мужа в заключении, лишением беременной прав материнства, многодетностью (более 5 детей в семье), разводом во время беременности, беременностью после изнасилования, наличием в семье ребенка-инвалида.
Противопоказаниями к искусственному аборту являются острые и подострые воспалительные процессы половых органов, наличие гнойных очагов независимо от их локализации, срок менее 6 мес после предшествующего прерывания беременности, острые инфекционные заболевания. В поздние сроки аборт противопоказан, если прерывание беременности в этот период более опасно для здоровья и жизни, чем продолжение беременности и роды.
Перед прерыванием беременности независимо от ее срока проводят клинические анализы крови и мочи, бактериоскопию мазка из влагалища, реакцию Вассермана и исследование на ВИЧ-инфекцию и вирусные гепатиты В и С, определяют группу крови и резус-принадлежность. Перед прерыванием беременности в поздние сроки исследуют свертывающую систему крови и проводят специальные исследования в зависимости от характера основного заболевания, послужившего основанием для аборта (электрокардиография, исследование функции почек, печени и др.).
Искусственное прерывание беременности в ранние сроки (до 12 нед) производят оперативными или консервативными методами. К оперативным методам относят выскабливание (кюретаж) с предварительным механическим расширением канала шейки матки и вакуум-аспирацию (вакуум-экскохлеацию) с предварительным расширением цервикального канала или, при задержке менструации до 20 дней, без расширения (мини-аборт). Операции производят в стационаре, мини-аборт может выполняться и в амбулаторных условиях.
Для консервативного расширения шейки матки при 7-12-недельной беременности, особенно у первобеременных и нерожавших, за 3–6 ч до операции искусственного аборта используют малые дозы простагландинов (одну вагинальную свечу, содержащую 1 мг метилдинопроста, либо однократное в/м введение 0,5 мг сульпростона) либо интрацервикально вводят стерильную палочку из спрессованной морской водоросли ламинарии, имеющую диаметр 2–3 мм и длину 6–7 см. В цервикальном канале благодаря гигроскопичности палочки ламинарии ее поперечный размер увеличивается в 4–5 раз, что способствует постепенному расширению канала шейки матки до 7-12 мм. Через 3–6 ч ламинарию удаляют.
Описанные методы консервативного искусственного аборта высокоэффективны, особенно применение мифегина, и безопаснее, чем оперативные. Их применяют амбулаторно. Возможны те же осложнения, что и при самопроизвольном аборте. Для контроля за полнотой опорожнения матки рекомендуется трансвагинальное УЗИ сразу после аборта и через 12–14 дней. Побочные реакции (тошнота, рвота, диарея и др.) наблюдаются редко. Противопоказания к использованию простагландинов и антипрогестинов: бронхиальная астма, гипертоническая болезнь, декомпенсированные тяжелые соматические заболевания, злокачественные опухоли. Антипрогестины не следует применять также при патологии системы гемостаза, надпочечников, почек, печени, длительном (3–6 мес) лечении глюкокортикостероидами, регулярном потреблении токсических веществ, в том числе алкоголя.
Осложненияво время операции искусственного прерывания беременности или вскоре после нее – перфорация матки, кровотечение. Самым частым осложнением является оставление в полости матки частей плодного яйца. Для предупреждения этого осложнения сразу после аборта проводят УЗИ, в случае обнаружения остатков плодного яйца – ревизию полости матки.
Отдаленные осложнения: воспалительные заболевания половых органов, дисфункция яичников и надпочечников, бесплодие, невынашивание беременности, внематочная беременность и др. При последующих беременностях и родах возрастает частота мертворождаемости, асфиксии и гемолитической болезни новорожденного. Группу риска по возникновению осложнений составляют женщины, имеющие 3 аборта и более в анамнезе, страдающие воспалительными заболеваниями придатков матки, нарушениями менструального цикла, заболеваниями крови, перенесшие ранее оперативные вмешательства на матке и яичниках. Медикаментозное прерывание беременности (мифегин) и метод вакуум-аспирации (особенно мини-аборт) имеют ряд преимуществ перед выскабливанием в связи с меньшей травматизацией шейки и стенок тела матки, сокращением времени операции, уменьшением частоты ближайших и отдаленных осложнений.
Для искусственного прерывания беременности в поздние сроки применяют гистеротомию – малое абдоминальное и влагалищное кесарево сечение (при тяжелых экстрагенитальных заболеваниях беременной), интра– и экстраамниональное введение гипертонического раствора хлорида натрия, введение препаратов простагландинов F2 и Е2 (интраамнионально, в/в, перорально или интравагинально). Задержавшиеся в матке части плодного яйца после искусственного аборта в 13–16 нед беременности удаляют хирургическим путем после расширения шейки матки (инструментального, при помощи ламинарии или простагландинов).
Перед интраамниональным введением раствора хлорида натрия с помощью УЗИ уточняют локализацию плаценты. Вначале проводят амниоцентез (прокол плодного пузыря) и удаляют 150–250 мл (в зависимости от срока беременности) околоплодной жидкости. Затем в полость амниона медленно вводят 20 %-ный (гипертонический) раствор хлорида натрия в количестве, на 30–50 мл меньшем, чем выведено околоплодной жидкости. Латентный период от момента введения раствора до появления схваток колеблется от 17 до 21 ч. Выкидыш происходит, как правило, через 24–26 ч. Осложнениямогут быть связаны с техническими погрешностями (введением гипертонического раствора хлорида натрия в ткани, сосудистое русло, плаценту); наблюдаются также те же осложнения, что и при самопроизвольном аборте, – кровотечения, воспалительные заболевания половых органов, разрывы шейки матки, обострения основного заболевания и др. Профилактикаосложнений состоит в тщательной подготовке к операции и точном соблюдении ее техники.
Препараты простагландинов вводят в полость плодного пузыря по тем же правилам, что и гипертонический раствор хлорида натрия, но без предварительной эвакуации околоплодной жидкости (срок беременности должен быть не менее 16 нед). При использовании простагландинов выкидыш происходит быстрее. Осложнений возникает меньше, чем при введении гипертонического раствора хлорида натрия; попадание простагландинов в ткани не вызывает их некроза. Могут быть побочные явления: тошнота, рвота, понос, головная боль и др.
Противопоказаниями к прерыванию беременности путем введения лекарственных средств в плодный пузырь являются тяжелые сердечно-сосудистые заболевания, значительное повышение АД, заболевания ЦНС, почек, крови, кровотечения, обусловленные предлежанием или преждевременной отслойкой плаценты, и др. Простагландины не следует применять при склонности к бронхоспазму, глаукоме, тяжелых заболеваниях печени.
Выбор препарата простагландина для искусственного аборта, способа его введения и дозы проводится с учетом доступности препарата, индивидуальной чувствительности к нему, побочных эффектов. Для более бережного прерывания беременности во II триместре перед использованием простагландинов (различными способами) или амниоинфузией 20 %-ного раствора хлорида натрия цервикальный канал расширяют путем введения ламинарии.
В послеабортном периоде необходимо следить за состоянием матки, характером выделений из половых путей, общим состоянием женщины. Ведение послеабортного периода при прерывании беременности в поздние сроки такое же, как послеродового периода, следует принимать меры для подавления лактации, проводить лечение основного заболевания. Пациенткам с резус-отрицательной кровью независимо от срока беременности осуществляют профилактику резус-сенсибилизации (в первые 48 ч после аборта вводят антирезусный иммуноглобулин).
Криминальный аборт– прерывание беременности самой женщиной; врачом вне специализированного лечебного учреждения либо при наличии противопоказаний; лицом, не имеющим высшего медицинского образования. Лицо, незаконно производящее женщине аборт, несет уголовную ответственность. Причиной криминального аборта чаще является желание женщины скрыть беременность. Для криминального аборта используют механические, химические, медикаментозные средства и др. Аборт нередко производят в антисанитарных условиях, в связи с чем часто возникают тяжелейшие септические осложнения, ДВС-синдром, инфекционно-токсический шок, почечная, печеночная недостаточность. В дальнейшем часто наступает бесплодие, наблюдаются невынашивание беременности и другие осложнения.
Нередко при криминальном аборте возникают отравления, связанные с введением внутрь или парентерально препаратов, называемых в обиходе абортивными средствами. К ним относят препараты женских половых гормонов и их синтетические аналоги; средства, стимулирующие мускулатуру матки. Клиническая симптоматика таких отравлений связана с избирательной токсичностью препаратов и принятой их дозой, которая, как правило, значительно превышает высшую разовую и суточную. Симптомы отравления препаратами женских половых гормонов и их синтетическими аналогами появляются при превышении высших суточных доз в 10 раз и более. При этом возникают диспептические расстройства (тошнота, рвота), головная боль, головокружение. Отмечаются повышение АД, тахикардия, возможен ортостатический коллапс. При длительном приеме (более 5–7 дней) токсических доз этих препаратов возможно токсическое поражение печени. Поводом для неотложной госпитализации обычно служит появление маточного кровотечения.
При отравлении лекарственными препаратами, применяемымми в целях криминального аборта, в случае превышения их суточной дозы в 3–4 раза возникают боли в животе, кардиотоксические проявления (особенно при парентеральном введении) – расстройство ритма и проводимости сердца. На ЭКГ регистрируются желудочковая экстрасистолия, различные стадии атриовентрикулярной блокады, фибрилляция желудочков. Возможны коллапс и летальный исход. Наибольший токсический эффект наблюдается при приеме пахикарпина, хинина, препаратов спорыньи в дозах, превышающих в 2–3 раза суточную. Диагностика таких отравлений затруднена при отсутствии достоверных анамнестических данных, которые часто скрывают.
Лечениеотравлений «абортивными средствами» обычно задерживается вследствие позднего обращения за медицинской помощью. Дезинтоксикационная терапия включает промывание желудка через зонд, введение внутрь 50 г активированного угля, слабительных средств (при пероральных отравлениях); форсированный диурез с использованием мочегонных средств (лазикса). При тяжелых отравлениях в 1-е сут рекомендуется гемосорбция. Симптоматическое лечение направлено на поддержание функций жизненно важных органов, при появлении маточного кровотечения показано экстренное выскабливание полости матки.
При использовании для искусственного аборта во внебольничных условиях катетеризации полости матки с последующим введением через катетер растворов антибиотиков, фурацилина, перманганата калия, мыла и др. наибольшую опасность представляет быстрое (в течение 2–3 дней) развитие эндометрита, септического состояния и острой почечной недостаточности (септический аборт).
АНОМАЛИИ РОДОВОЙ ДЕЯТЕЛЬНОСТИ (ДИСФУНКЦИЯ МАТКИ).К основным их видам относят патологический прелиминарный (подготовительный) период, слабость родовой деятельности (гипотоническая дисфункция матки), чрезмерно сильную родовую деятельность («гиперактивность матки»), дискоординацию родовой деятельности (гипертоническая дисфункция матки) и тетанус матки (тотальная дистония).
Патологический прелиминарный (подготовительный) период характеризуется выраженной болезненностью, хаотичностью подготовительных сокращений матки и отсутствием готовности шейки матки к родам (незрелая шейка матки). Лечениенаправлено на ускорение «созревания» шейки матки и коррекцию некоординированных болезненных сокращений. С этой целью используют медикаментозный отдых-сон, физиотерапию. При отсутствии готовности шейки матки к родам вводят эстрогены с витамином В 1, спазмолитические и аналгетические препараты. Можно применять также простагландиновый гель (пропидил гель), который вводят в канал шейки матки или задний свод влагалища.
Слабость родовой деятельности (гипотоническая дисфункция матки)характеризуется недостаточностью силы и продолжительности сокращений миометрия, увеличением пауз между схватками. Различают первичную и вторичную родовую слабость. Первичная слабость возникает в начале родового акта и может продолжаться в течение II периода родов. Вторичная слабость развивается на фоне нормальных схваток в I или II периоде родов. Причины первичной слабости родовой деятельности: перенапряжение функции ЦНС, эндокринопатии, предшествовавшие расстройства менструального цикла, нарушения обмена веществ, пороки развития матки, воспалительные процессы половых органов, перерастяжение матки (многоводие, многоплодие, крупный плод), юный возраст и возраст первородящей 30 лет и старше, перенашивание и др. Развитию первичной слабости схваток способствует дородовое излитие околоплодных вод. Причины вторичной родовой слабости, помимо указанных выше, – утомление роженицы в родах, клинически узкий таз, поперечное положение плода, тазовое предлежание, ригидность шейки матки, бессистемное и (или) длительное назначение препаратов, стимулирующих роды.
Слабость родовой деятельности выражается в укорочении схваток (или потуг) и увеличении пауз между ними. Это приводит к затяжному течению родов, гипоксии плода, развитию восходящей инфекции (хориоамнионит), кровотечениям в последовом и раннем послеродовом периодах и повышению частоты послеродовых заболеваний. Диагнозставят на основании динамического наблюдения за характером родовой деятельности – слабые, короткие схватки, длительные паузы между ними, замедленное раскрытие шейки матки (определяют при влагалищном исследовании), медленное поступательное продвижение предлежащей части плода. Из дополнительных методов исследования используют кардиотокографию, наружную гистерографию.
Чрезмерно сильная родовая деятельность («гиперактивность матки»)обусловлена гипертонусом матки и клинически выражается очень частыми схватками с укороченными интервалами между ними. Роды заканчиваются быстро (стремительно), при этом возникают расстройство маточноплацентарного кровообращения и гипоксия плода. Ребенок часто рождается с явлениями внутричерепной родовой травмы.
Дискоординированная родовая деятельность (гипертоническая дисфункция матки)характеризуется бессистемным сокращением отделов матки (дна и нижнего сегмента). Схватки регулярные, но очень болезненные и неэффективные; раскрытие зева происходит замедленно, несмотря на отсутствие признаков ригидности. Продвижения предлежащей части плода не происходит, нарушается самопроизвольное мочеиспускание, хотя признаков прижатия мочевого пузыря не отмечается. Часто возникает внутриутробная гипоксия плода вследствие расстройства маточно-плацентарного кровообращения.
Тетанус матки (тотальная дистония) – редкая патология, при которой матка не расслабляется, тонус ее остается повышенным. Гладкая мускулатура матки находится в состоянии тонического напряжения, плотно охватывает плод, сердцебиение которого становится частым или редким, аритмичным. Роды замедляются и останавливаются.
Лечениеаномалий родовой деятельности определяется состоянием женщины. При сильном утомлении роженицы ей следует предоставить медикаментозный отдых-сон на 2–4 ч (акушерский наркоз), который проводит врач-анестезиолог: в целях премедикации в/в воводят 1 мл 2%-ного раствора промедола, 1 мл 1%-ного раствора димедрола и 0,5 мл 0,1 %-ного раствора атропина сульфата. Через 25–30 мин после этого в/в вводят 15–20 мл 20 %-ного раствора натрия оксибутирата вместе с 20 мл 40 %-ного раствора глюкозы. После окончания наркотического сна обычно родовая деятельность усиливается и дополнительного назначения средств, стимулирующих роды, не требуется. Если схватки остаются слабыми, применяют одну из медикаментозных схем родостимуляции. При зрелой шейке матки и вскрытом плодном пузыре целесообразно в/в капельное введение окситоцина (5 ЕД окситоцина, разведенного в 500 мл 5%-ного раствора глюкозы) со скоростью от 10 до 40 капель/мин; при целом плодном пузыре и незрелой шейке матки используют препарат простагландина Е2 – простин, который вводят в задний свод влагалища 3 раза с перерывом 1 ч. Эффективно в/в введение 5 мг простагландина F2 в 500 мл изотонического раствора хлорида натрия или 2,5 мг простагландина F2 вместе с 2,5 ЕД окситоцина, разведенного в 500 мл изотонического раствора хлорида натрия. Скорость введения от 8 до 20–30 капель/мин. Кесарево сечение при слабости родовой деятельности должно применяться лишь в тех случаях, когда консервативная терапия безуспешна и прогноз родов для матери и плода неблагоприятный, особенно при сочетании слабости родовой деятельности с другой патологией (тазовое предлежание плода, отягощенный акушерский анамнез, пожилой возраст роженицы и др.).
При вторичной слабости родовой деятельности, не поддающейся медикаментозной терапии, в зависимости от акушерской ситуации осуществляют наложение акушерских щипцов, вакуум-экстракцию плода, извлечение плода за тазовый конец и др. При наличии признаков развивающейся инфекции, а также при безводном промежутке более 10 ч, если не ожидается окончание родов в ближайшие 1–2 ч, назначают антибиотики.
При чрезмерно сильной родовой деятельности ведение родов направлено на снижение родовой активности. Роженицу укладывают на бок, противоположный позиции плода, и дают наркоз (например, фторотановый). Использование закиси азота нецелесообразно, так как она не снижает тонус матки. Для регуляции и ослабления родовой деятельности эффективно в/в введение 10 %-ного раствора сульфата магния и применение токолитических препаратов – партусистена, ритодрина или бреканила. Препараты растворяют в 250–400 мл изотонического раствора хлорида натрия или реополиглюкина и вводят в/в капельно в первые 15 мин со скоростью 8 капель/мин, увеличивая каждые 10 мин число капель на 8 до достижения эффекта, который наступает, как правило, уже через 5-10 мин. Роды принимают в положении женщины на боку, противоположном позиции плода.
При дискоординированной родовой деятельности применяют психотерапию, анальгетические, седативные, спазмолитические, токолитические средства, акушерский наркоз (натрия оксибутират). Эффективна электроаналгезия.
При тетанусе матки родоразрешение проводят путем кесарева сечения или плодоразрушающей операции (на мертвом плоде) под глубоким наркозом.
АСФИКСИЯ НОВОРОЖДЕННОГОпатологическое состояние, возникающее при рождении и в первые часы и дни жизни, характеризующееся отсутствием или несостоятельностью самостоятельного дыхания при наличии других признаков жизни.
Этиология.Причинами асфиксии новорожденного являются острая и хроническая внутриутробная кислородная недостаточность – гипоксия плода, внутричерепная травма, иммунологическая несовместимость крови матери и плода, внутриутробная инфекция, полная или частичная закупорка дыхательных путей плода или новорожденного слизью, околоплодными водами (аспирационная асфиксия), пороки развития плода. Возникновению асфиксии новорожденного способствуют экстрагенитальные заболевания беременной (сердечно-сосудистые, особенно в стадии декомпенсации, тяжелые заболевания легких, выраженная анемия, сахарный диабет, тиреотоксикоз, инфекционные болезни и др.), гестоз, перенашивание беременности, преждевременная отслойка плаценты, патология пуповины, плодных оболочек и плаценты, осложнения в родах (несвоевременное излитие околоплодных вод, аномалии родовой деятельности, несоответствие размеров таза роженицы и головки плода, неправильные вставления головки плода и др.).
Патогенез.Независимо от причин кислородной недостаточности в организме новорожденного происходит нарушение метаболических процессов, гемодинамики и микроциркуляции. Степень выраженности их зависит от интенсивности и длительности гипоксии. Развивается метаболический или респираторно-метаболический ацидоз, сопровождающийся гипогликемией, азотемией и гиперкалиемией, сменяющейся дефицитом калия. Дисбаланс электролитов и метаболический ацидоз приводят к клеточной гипергидратации. При острой гипоксии возрастает объем циркулирующей крови в основном за счет увеличения объема циркулирующих эритроцитов. Асфиксия новорожденного, развившаяся на фоне хронической гипоксии плода, сопровождается гиповолемией. Происходит сгущение крови, увеличивается ее вязкость, повышается агрегационная способность эритроцитов и тромбоцитов. В головном мозге, сердце, почках, надпочечниках и печени новорожденных в результате микроциркуляторных расстройств возникают отек, кровоизлияния и участки ишемии, развивается тканевая гипоксия. Нарушаются центральная и периферическая гемодинамика, что проявляется снижением ударного и минутного объемов сердца и падением АД. Расстройства метаболизма, гемодинамики и микроциркуляции служат причиной нарушения мочевыделительной функции почек.
Клиническая картина.Ведущий симптом асфиксии новорожденного – нарушение дыхания, приводящее к изменению сердечной деятельности и гемодинамики, нарушению нервно-мышечной проводимости и рефлексов. Степень тяжести асфиксии определяют по шкале Апгар на 1-й и 5-й мин после рождения ребенка. Шкала Апгар основана на оценке по трехбалльной системе (0; 1; 2) пяти важнейших признаков: сердечного ритма, дыхательной активности, мышечного тонуса, рефлекторной возбудимости и цвета кожи. У здорового новорожденного общая сумма баллов по шкале Апгар на 1-й мин жизни составляет 8-10. В клинической практике принято различать три степени тяжести асфиксии: легкую (оценка по шкале Апгар на 1-й мин после рождения – 7–6 баллов), средней тяжести (5–4 балла) и тяжелую (3–0 баллов). Общая оценка 0 баллов свидетельствует о клинической смерти. При легкой асфиксии новорожденный делает первый вдох в течение 1-й мин после рождения, но дыхание у него ослабленное, отмечаются акроцианоз и цианоз носогубного треугольника, некоторое снижение мышечного тонуса. При асфиксии средней тяжести ребенок делает первый вдох в течение 1-й мин после рождения, дыхание ослаблено (регулярное или нерегулярное), крик слабый, как правило, отмечается брадикардия, но может быть и тахикардия, мышечный тонус и рефлексы снижены, кожа синюшная, иногда преимущественно в области лица, кистей рук и стоп, пуповина пульсирует. При тяжелой асфиксии дыхание нерегулярное (отдельные вдохи) либо отсутствует, ребенок не кричит, иногда стонет, сердцебиение замедлено, в ряде случаев сменяется единичными нерегулярными сокращениями сердца, наблюдается мышечная гипотония или атония, рефлексы отсутствуют, кожа бледная в результате спазма периферических сосудов, пуповина не пульсирует; часто развивается надпочечниковая недостаточность.
В первые часы и дни жизни у новорожденных, перенесших асфиксию, развивается постгипоксический синдром, основным проявлением которого служит поражение ЦНС. При этом у каждого третьего ребенка, родившегося в состоянии асфиксии средней тяжести, наблюдается нарушение мозгового кровообращения I–II степени. У всех детей, перенесших тяжелую асфиксию, развиваются нарушения ликвородинамики и мозгового кровообращения II–III степени. Кислородная недостаточность и расстройства функции внешнего дыхания нарушают становление гемодинамики и микроциркуляции, в связи с чем сохраняются фетальные коммуникации: остается открытым артериальный проток; в результате спазма легочных капилляров, приводящего к повышению давления в малом круге кровообращения и перегрузке правой половины сердца, не закрывается овальное отверстие. В легких обнаруживаются ателектазы и нередко гиалиновые мембраны. Отмечаются нарушения сердечной деятельности: глухость тонов, экстрасистолия, артериальная гипотензия. На фоне гипоксии и сниженной иммунной защиты нередко развивается дисбактериоз кишечника. В течение первых 5–7 дней жизни сохраняются метаболические расстройства, проявляющиеся накоплением в организме ребенка кислых продуктов обмена, мочевины, гипогликемией, дисбалансом электролитов и истинным дефицитом калия. Вследствие нарушения функции почек и резкого снижения диуреза после 2-3-го дня жизни у новорожденных развивается отечный синдром.
Диагнозасфиксии и ее тяжесть устанавливают на основании определения в 1-ю мин после рождения степени нарушения дыхания, изменений частоты сердечных сокращений, мышечного тонуса, рефлексов, цвета кожи. О степени тяжести перенесенной асфиксии свидетельствуют также показатели кислотно-основного состояния. Тщательное неврологическое обследование новорожденного, УЗИ головного мозга позволяют дифференцировать гипоксическое и травматическое поражение ЦНС. При преимущественно гипоксическом поражении очаговая неврологическая симптоматика у большинства детей не выявляется, развивается синдром повышенной нервнорефлекторной возбудимости, в более тяжелых случаях – синдром угнетения ЦНС. У детей с преобладанием травматического компонента (обширные субдуральные, субарахноидальные и внутрижелудочковые кровоизлияния и др.) при рождении могут наблюдаться сосудистый шок со спазмом периферических сосудов и выраженной бледностью кожи, гипервозбудимость. Нередко отмечаются очаговая неврологическая симптоматика и судорожный синдром, возникающий через несколько часов после рождения.
Лечение.Дети, родившиеся в асфиксии, нуждаются в реанимационной помощи. Эффективность ее в значительной мере зависит от того, насколько рано начато лечение. Реанимационные мероприятия проводят в родильном зале под контролем основных параметров жизнедеятельности организма: частоты дыхания и его проводимости в нижние отделы легких, частоты сердцебиения, показателей АД, гематокрита и кислотно-основного состояния.
Реанимация новорожденных включает обеспечение проходимости дыхательных путей, активное согревание ребенка (предпочтительнее источником лучистого тепла), тактильную стимуляцию дыхания. При отсутствии или нерегулярном самостоятельном дыхании через 20 с после рождения, брадикардии (менее 100 сердечных сокращений в 1 мин) начинают масочную вентиляцию легких 90-100 %-ным кислородом с частотой 40 вдохов в 1 мин. При аспирации околоплодных вод необходимо провести санацию трахеи; при неэффективности масочной ИВЛ в течение 1 мин, подозрении на диафрагмальную грыжу, неадекватном самостоятельном дыхании у ребенка, гестационный возраст которого менее 28 нед, проводят интубацию трахеи и ИВЛ через эндотрахеальную трубку. Если частота сердечных сокращений менее 80 в 1 мин, на фоне ИВЛ начинают закрытый массаж сердца, а в случае его неэффективности в течение 30 с в вену пуповины или эндотрахеально вводят 0,01 %-ный раствор адреналина в дозе 0,1 мл на 1 кг массы тела новорожденного (возможно повторное, до 3 раз, введение через каждые 5 мин). Необходимую дозу адреналина разводят равным количеством изотонического раствора хлорида натрия.
После восстановления дыхания, сердечной деятельности и стабилизации состояния ребенка его переводят в палату интенсивной терапии отделения новорожденных, где осуществляются мероприятия, направленные на предотвращение и ликвидацию отека головного мозга, восстановление гемодинамики и микроциркуляции, нормализацию газового гомеостаза, метаболизма и функции почек. Объем лечебных мероприятий и их продолжительность определяются состоянием ребенка.
При сохранении клинических и лабораторных признаков гипоксемии необходимо обеспечить дополнительную оксигенацию через кислородную палатку, маску или носовой катетер. Эффективно, особенно при частичных ателектазах легких у недоношенных детей, дыхание с положительным давлением на выдохе в пределах 2–6 см вод. ст. При нарастании симптомов дыхательной недостаточности и гипоксемии проводится ИВЛ.
Для коррекции нарушений системной и церебральной гемодинамики, метаболических расстройств и их профилактики практически все дети, родившиеся в состоянии тяжелой асфиксии, нуждаются в проведении инфузионной капельной терапии. В качестве стартового используют 10 %-ный раствор глюкозы из расчета 70 мл/кг/сут. При нарушениях микроциркуляции показаны препараты, улучшающие реологические свойства крови (реополиглюкин, трентал), при артериальной гипотензии (систолическое АД меньше 50–55 мм рт. ст.) – дофамин (3–5 мкг/кг/мин и более). В случае необходимости со 2–3 сут используют растворы белковых препаратов (плазма, альбумин, аминокислоты), электролитов. Гипогликемию (содержание глюкозы менее 2 ммоль/л) корригируют 15–20 %-ным раствором глюкозы. Суточный объем вводимой жидкости с учетом кормления должен составлять 30–50 мл/кг в 1-е сут жизни, 60–70 мл/кг – на 2-е сут, 80–90 мл/кг – на 3-й сут, с 4-5-х сут – 100–120 мл/кг.
Необходимыми условиями для успешного выхаживания детей, перенесших асфиксию, являются максимально щадящий уход, соблюдение оптимального температурного режима, что в наибольшей степени обеспечивается при наблюдении и лечении их в кувезах или закрытых кроватках с подогревом. Обязательно нужно следить за температурой тела, диурезом, функцией кишечника. Первое кормление при легкой асфиксии и асфиксии средней тяжести назначают через 12–18 ч после рождения (сцеженным грудным молоком). Родившихся в тяжелой асфиксии начинают кормить через зонд спустя 24 ч после рождения. Сроки прикладывания к груди определяются состоянием ребенка. В связи с возможностью осложнений со стороны ЦНС за детьми, родившимися в асфиксии, после выписки из родильного стационара устанавливают наблюдение педиатра и невропатолога.
Прогноззависит от тяжести асфиксии, полноты и своевременности лечебных мероприятий. При первичной асфиксии для определения прогноза состояние новорожденного повторно оценивают по шкале Апгар через 5 мин после рождения. Если оценка возрастает, прогноз для жизни благоприятный. В течение первого года жизни у детей, перенесших асфиксию, могут наблюдаться признаки гипо– и гипервозбудимости, гипертензионно-гидроцефальный, судорожный, диэнцефальный синдромы и др.
Профилактикавключает своевременное выявление и лечение экстрагенитальных заболеваний у беременных, патологии беременности и родов, предупреждение внутриутробной гипоксии плода, особенно в конце II периода родов, отсасывание слизи из верхних дыхательных путей сразу после рождения ребенка.
БЕРЕМЕННОСТЬ(определение срока). Для установления срока беременности и даты родов используют сведения о датах последней менструации и первого шевеления плода и данные объективного обследования беременной. Нормальная беременность длится 280 дней, т. е. 40 нед, или 10 акушерских месяцев, считая от первого дня последней менструации. У некоторых женщин беременность может продолжаться меньше этого срока (см. Преждевременные роды)или больше его (см. Беременность переношенная).
Определение срока беременности по величине матки: 1) в 6 нед матка несколько увеличена, шарообразной формы, имеются признаки Снегирева, Гентера, Горвица – Гегара; 2) в 8 нед матка достигает размеров женского кулака, дно ее на уровне лобкового симфиза, появляется признак Пискачека; 3) в 12 нед матка размером с мужской кулак, дно ее на поперечник одного пальца выше лобкового симфиза; 4) в 16 нед дно матки находится на середине расстояния между лобковым симфизом и пупком; 5) в 20 нед заметно увеличивается живот, дно матки расположено на поперечник двух пальцев ниже пупка, появляются движения плода и выслушиваются его сердечные тоны; 6) в 24 нед. дно матки на уровне пупка; 7) в 28 нед дно матки на поперечник двух пальцев выше пупка; 8) в 32 нед пупок сглаживается, дно матки определяется между пупком и мечевидным отростком; 9) в 36 нед дно матки достигает мечевидного отростка и реберных дуг; 10) в 40 нед дно матки опускается до уровня, на котором находилось при 32-недельной беременности. У первородящих головка плода фиксируется во входе малого таза, тогда как у повторнородящих она остается подвижной над входом в таз.
Для практического акушерства большое значение имеет диагностика 32-недельной беременности, так как в этот срок беременные получают дородовой отпуск.Этот срок можно определить по дате последней менструации, первого движения плода (в 20 нед у первородящих и в 18 нед у повторнородящих), величине матки при первой явке в женскую консультацию (при ранней явке диагноз устанавливают более точно). Наряду с этим учитывают высоту стояния матки над лоном, отношение предлежащей части плода ко входу в малый таз, длину плода или его лобно-затылочный размер, измеряемые тазомером, а также данные ультразвуковой фотометрии – величину копчиково-теменного размера, окружности живота, бипариетального размера головки плода и др.
Предложены различные формулы для определения срока беременности и календари для определения срока родов.
Беременность многоплодная– развитие в матке одновременно двух или (реже) более плодов. Частота ее составляет 0,4–1,6 % числа всех беременностей. В последние годы стала встречаться чаще в связи с широким применением препаратов, стимулирующих овуляцию, – кломифена, пергонала и др., а также методов экстракорпорального оплодотворения, при котором в полость матки переносят несколько эмбрионов (до 4). В возникновении многоплодной беременности имеет значение наследственная предрасположенность. Частота ее увеличивается у женщин старше 30 лет.
Многоплодная беременность возникает в результате оплодотворения двух или большего числа одновременно созревших яйцеклеток, а также при развитии двух или более зародышей из одной оплодотворенной яйцеклетки. В первом случае рождаются двуяйцовые или многояйцовые близнецы, во втором – однояйцовые. Возникновение однояйцовых близнецов (двоен, троен и т. д.) связано с оплодотворением яйцеклетки, имеющей два ядра и более, или с разделением в стадии дробления единого эмбрионального зачатка на части, из которых в дальнейшем развиваются отдельные зародыши. При развитии однояйцовой двойни плацента, хорион и капсульная децидуальная оболочка – общие для обоих плодов; амнион может быть общим (моноамниотическая двойня) или отдельным для каждого плода – биамниотическая двойня.
Осмотр плодных оболочек после их отделения дает возможность установить одно– или разнояйцовое происхождение близнецов: при однояйцовой двойне разделяющая плоды перегородка состоит из двух листков, при двуяйцовой – из четырех. При двуяйцовой двойне каждая оплодотворенная яйцеклетка после имплантации образует свои оболочки: амнион и хорион, в дальнейшем для каждого плода формируется своя плацента. При значительном удалении мест имплантации оплодотворенных яйцеклеток капсульная децидуальная оболочка формируется отдельно для каждого плода. Если же имплантация произошла на близком расстоянии, то края обеих плацент настолько тесно примыкают друг к другу, что плаценты как бы сливаются в одно целое, но хорион и амнион каждого плода остаются раздельными, а капсульная децидуальная оболочка у них общая.
Беременность при многоплодии отличается рядом особенностей. Беременные часто жалуются на утомляемость, одышку, учащенное мочеиспускание, запоры. Нередко возникают анемия, токсикозы беременных, отмечается расширение вен нижних конечностей. Может наблюдаться многоводие у одного из плодов, что ведет к резкому увеличению и перерастяжению матки, появлению одышки, тахикардии и других расстройств. Иногда многоводию у одного плода может сопутствовать маловодие у другого. Из-за большой площади плаценты может возникать ее предлежание. В случае неравномерного поступления питательных веществ из общей плаценты возможно нарушение развития одного из плодов вплоть до его внутриутробной гибели. Иногда возникают пороки развития плодов (например, сросшиеся двойни). Нередко наблюдаются неправильные предлежания плодов. Часто многоплодная беременность заканчивается преждевременными родами.
Диагностика многоплодия в начале беременности затруднена, однако отмечается необычно быстрое увеличение размеров матки. Диагнозустанавливают при ультразвуковом исследовании, когда обнаруживают два плода или более; выявление одной плаценты свидетельствует об однояйцовой двойне. До внедрения УЗИ использовали такие признаки многоплодия, как быстрое увеличение высоты стояния дна матки и окружности живота (в конце беременности окружность на уровне пупка более 100 см), ощущение движений плода одновременно в разных местах и прощупывание мелких частей плода в разных отделах живота, седловидная форма матки, появление борозд между плодами; определение трех (или более) крупных частей плодов, наличие в разных местах матки двух пунктов отчетливо выслушиваемых сердечных тонов с разницей в частоте на 10 ударов в минуту и более, а также «зоны молчания» между ними.
Ведение беременности. Беременные с многоплодием должны находиться под тщательным наблюдением врача женской консультации. Частота посещений врача (акушерки) во II триместре беременности должна составлять не менее 2 раз в месяц, в III триместре – не менее 1 раза в неделю. Рекомендуется диета, содержащая большое количество белка, железа. Необходимо следить за динамикой массы тела – прибавка ее не должна превышать прибавку массы при обычной беременности более чем на 50 %. Для профилактики задержки развития плодов рекомендуется принимать фолиевую кислоту. С этой же целью, а также для предотвращения преждевременного прерывания беременности назначают спазмолитические средства (но-шпу и др.), а с 24-й нед беременности – токолитические препараты (например, партусистен, гинипрал). В конце II – начале III триместра беременности (особенно в сроки от 29 до 32 нед) необходим щадящий режим (в этот период беременную можно госпитализировать). Госпитализация целесообразна также за 4 нед до предполагаемого срока родов даже при нормальном течении беременности. В случае появления первых признаков осложнений женщину госпитализируют независимо от срока беременности. При угрозе преждевременных родов целесообразно назначать токолитические препараты в сочетании с препаратами, улучшающими метаболизм плаценты.
Роды при многоплодии часто осложняются слабостью родовой деятельности из-за перерастяжения матки. В связи с возможностью неправильного положения и предлежания плодов, высоким расположением предлежащей части возможен несвоевременный разрыв плодного пузыря. При быстром излитии околоплодных вод существует опасность выпадения петель пуповины и мелких частей плода, развития запущенного поперечного положения плода, преждевременной отслойки плаценты. В III периоде родов и раннем послеродовом периоде нередки гипотонические маточные кровотечения.
Ведение родов. Необходимо тщательно наблюдать за состоянием роженицы и плодов, динамикой родов, следить за функцией мочевого пузыря и кишечника, систематически производить туалет наружных половых органов. В I периоде родов для профилактики слабости родовой деятельности роженице необходимо ввести эстрогены, витамины, глюкозу, препараты кальция, АТФ и кокарбоксилазу. В случае возникновения слабости родовой деятельности назначают сродства, усиливающие сократительную деятельность матки. При многоводии или напряженном плодном пузыре (в случае головного предлежания первого плода) и неполном раскрытии маточного зева (на 3–4 см) рекомендуется вскрыть плодный пузырь. Во избежание быстрого излития околоплодных вод его лучше вскрывать сбоку, выше внутреннего маточного зева. Околоплодные воды следует выпускать медленно, не извлекая руки из влагалища, чтобы предупредить выпадение пуповины или ручки плода. II период родов ведут выжидательно. К активным действиям прибегают только при возникновении осложнений, угрожающих состоянию матери и плодов. Проводят профилактику гипоксии плодов. После рождения первого плода тщательно перевязывают не только плодовый, но и материнский конец пуповины, так как при однояйцовой двойне второй плод может погибнуть от кровопотери.
После рождения первого плода производят наружное акушерское исследование и выясняют положение второго плода, характер его сердцебиения. Схватки нередко начинаются сразу после рождения первого плода. В этом случае, а также при отсутствии схваток через 10–15 мин рекомендуется вскрыть плодный пузырь второго плода и при продольном положении плода роды вести выжидательно. При поперечном положении второго плода производят наружный поворот либо комбинированный наружно-внутренний поворот плода. При возникновении осложнений (кровотечение из родовых путей, гипоксия плода) в зависимости от акушерской ситуации производят извлечение плода с помощью акушерских щипцов, поворот плода на ножку с последующим извлечением и др. Родившийся послед (последы) осматривают в целях установления их целости и определения одно– или разнояйцового происхождения близнецов. В первые часы после родов необходимо внимательно наблюдать за состоянием новорожденных и родильницы (сокращением матки, количеством выделяющейся из половых путей крови и т. д.). Инволюция матки в послеродовом периоде происходит медленнее, чем обычно, в связи с чем назначают средства, сокращающие матку.
Прогноздля матери и плодов при многоплодии во многом определяется течением беременности и родов. Он ухудшается при тяжелых токсикозах беременных, преждевременных родах, длительном течении родов. Для жизни и здоровья женщины представляют опасность гипотонические кровотечения в III периоде родов и раннем послеродовом периоде. В целях их профилактики в конце II периода родов в/в вводят 1 мл метилэргометрина, а в послеродовом периоде – 5 ЕД окситоцина и 400 мл 5%-ного раствора глюкозы в течение 2 ч. Строго следят за состоянием роженицы и количеством теряемой крови. Близнецы, родившиеся преждевременно, нередко погибают. У новорожденных чаще отмечаются последствия внутриутробной гипоксии.
Профилактикаосложнений заключается в тщательном наблюдении за беременными в женской консультации, раннем выявлении патологических изменений в организме беременной и плодов, своевременной госпитализации и проведении необходимых лечебных мероприятий.
Беременность переношенная– продолжение беременности более 41–42 нед и рождение ребенка с признаками перезрелости. Различают истинное перенашивание (патологическое состояние) и физиологическое (пролонгированное) перенашивание. В акушерской практике наибольшее значение имеет истинное перенашивание, сопровождающееся перезрелостью и нарушением состояния плода; частота этого осложнения в среднем составляет 10 %. Причины перенашивания изучены недостаточно. К ним относят функциональные изменения ЦНС, эндокринные нарушения, снижение возбудимости матки, патологические изменения плода.
Симптомы, течение. Истинное перенашивание беременности характеризуется отсутствием родовой деятельности после истечения предполагаемого срока родов, отсутствием нарастания массы тела беременной, уменьшением окружности живота на 5-10 см вследствие рассасывания околоплодных вод, крупными размерами плода и повышенной плотностью костей черепа, изменениями сердечной деятельности плода (состояние хронической гипоксии, по данным фетальной ЭКГ). При исследовании околоплодных вод, полученных при амниоцентезе, обнаруживают снижение концентрации глюкозы до 0,1 г/л и менее (при норме 0,2–0,5 г/л). Содержание эстриола в моче беременной снижено. При цитологическом исследовании влагалищного мазка определяют большое количество промежуточных клеток и отсутствие ороговевающих клеток. Плод при перенашивании находится в угрожаемом состоянии (часто наблюдаются внутриутробная гипоксия и гибель плода). В родах возникает опасность внутричерепных кровоизлияний и асфиксии.
Физиологическое или пролонгированное перенашивание беременности характеризуется только удлинением ее срока на 10–14 дней, признаки перезрелости плода и изменения в плаценте отсутствуют, состояние плода не нарушается.
Лечениепри истинном перенашивании беременности заключается в возбуждении родовой деятельности медикаментозными средствами после предварительного создания глюкозо-кальциево-гормонального фона. С этой целью вводят 5 ЕД окситоцина в/в капельно в 500 мл 5%-ного раствора глюкозы, начиная с 6–8 капель и доводя до 40 капель в 1 мин, либо препараты простагландина Е2 (препидил гель, содержащий 0,5 мг динопроста). Проводят профилактику гипоксии плода. Переношенная беременность в сочетании с другими осложнениями (пожилой возраст первородящей, узкий таз, тазовое предлежание плода, гипоксия плода и др.) может служить показанием к кесареву сечению.
При физиологическом перенашивании беременности и хорошем состоянии плода роды обычно наступают спонтанно, ведение их такое же, как и родов, наступивших в срок.
Внематочная беременность– имплантация и развитие плодного яйца происходят вне матки – чаще всего в маточной трубе (99 % случаев). Внематочная беременность обнаруживается у 1–4% общего числа гинекологических больных. Чаще всего причиной внематочной беременности служат воспалительные изменения маточных труб.
Наряду с этим большую роль играют различные эндокринные расстройства, изменяющие перистальтику труб. Ворсины хориона глубоко прорастают всю толщу маточной трубы, не встречая на своем пути воздействия антипротеолитического фермента децидуальной оболочки, так как в трубе она выражена слабо. Внематочная беременность может окончиться или трубным абортом, когда плодное яйцо выталкивается через ампулярный конец трубы, или разрывом трубы вследствие ее прорастания ворсинами хориона. И в том и в другом случае возникает внутрибрюшинное кровотечение, в результате которого образуются скопление крови в трубе, перитубарная или заматочная гематома. При разрыве трубы кровотечение бывает особенно сильным.
Симптомы, течение. Различают прогрессирующую и прервавшуюся внематочную беременность. Прогрессирующая внематочная беременность сопровождается такими же симптомами, как и маточная (задержка менструации, тошнота и рвота по утрам, цианоз влагалища и шейки матки, увеличение и размягчение матки и др.). Обычно на этой стадии развития внематочная беременность не диагностируется и ее принимают за маточную. Изменения маточной трубы выражены незначительно.
Прерывание трубной беременности в результате разрыва трубы чаще всего происходит на 6-8-й нед. Внезапно появляются резкая боль в животе с иррадиацией вверх (френикус-симптом) или вниз (в область наружных половых органов либо в прямую кишку); головокружение, обморочное состояние, снижение АД, учащение пульса и нарастающие симптомы внутреннего кровотечения. Кровянистые выделения из половых путей могут отсутствовать, так как децидуальная оболочка еще не успевает отслоиться от стенок матки.
Трубный аборт может протекать длительно и иметь разнообразную картину. Обычно на фоне небольшой задержки менструации у больной возникают схваткообразная боль в животе, чувство общей слабости, головокружение, дурнота. Через несколько дней появляются темные кровянистые мажущиеся выделения из половых путей. Эти симптомы носят периодический характер. Температура тела нормальная или субфебрильная (реже). При значительном внутреннем кровотечении симптомы аналогичны таковым при разрыве трубы. Диагнозпрогрессирующей трубной беременности может быть заподозрен на основании данных анамнеза: задержка менструации от нескольких дней до 3 нед, боль в животе. Для уточнения диагноза проводят гинекологическое исследование, определение хорионического гонадотропина в моче. Основной метод диагностики – УЗИ с использованием влагалищного датчика; этот метод позволяет выявить прогрессирующую внематочную беременность начиная с 1,5 нед после оплодотворения. Диагнознарушенной внематочной беременности устанавливают с учетом данных анамнеза (сальпингоофориты, инфантилизм, гормональные нарушения, задержка менструации), клинической картины, УЗИ.
При разрыве маточной трубы клиническая картина заболевания определяется болевым синдромом, внутренним кровотечением и нарастающей анемией. Пальпация живота болезненна, особенно в нижних отделах, на стороне расположения патологически измененной трубы. Имеются перитонеальные симптомы. При значительном кровотечении обнаруживают притупление перкуторного звука в латеральных отделах живота. При перемещении больной с боку на бок границы притупления соответственно перемещаются. При влагалищном исследовании отмечают цианоз слизистых оболочек, небольшое увеличение размеров матки (она меньше, чем должна быть по предполагаемому сроку беременности), ее размягчение. Пальпация придатков матки на стороне поражения вызывает резкую боль и защитную реакцию мышц живота, вследствие чего увеличенные придатки пальпировать часто не удается. Задний свод влагалища выбухает, болезнен при пальпации. При пункции заднего свода получают темную кровь с мелкими сгустками (не всегда). Нарушенная внематочная беременность, протекающая по типу трубного аборта, требует для распознавания более длительного времени, так как сходные признаки наблюдаются и при других заболеваниях: начавшемся маточном аборте, воспалении придатков матки, остром аппендиците и т. д. Поэтому для диагностики наряду с вышеописанными симптомами известное значение приобретают дополнительные тесты (биологические или иммунологические реакции на беременность, пункция заднего свода влагалища, исследование с помощью ультразвука, лапароскопия и др.).
Лечение.При подозрении на внематочную беременность больную экстренно госпитализируют. После установления диагноза показана срочная операция с использованием лапароскопического или лапаротомического доступа. Объем и характер операции уточняются непосредственно во время ее выполнения. В случае разрыва перешейка маточной трубы ее удаляют, при разрыве в области воронки или ампулы допустимо восстановление целости и проходимости маточной трубы при помощи современных технологических средств: микрохирургической техники, шовных материалов и др. При трубном выкидыше маточная труба может быть сохранена, если отсутствуют перитубарная гематома и воспалительные изменения в области малого таза. В случае локализации плодного яйца в интерстициальном отделе трубы клиновидно иссекают плодовместилище из угла матки, маточную трубу удаляют. При яичниковой и особенно брюшной беременности операция представляет большие трудности из-за прикрепления трофобласта к брюшине (в том числе к брюшине, покрывающей петли кишечника) и обширного спаечного процесса.
При ненарушенной внематочной беременности в случае фиксации неповрежденного плодного яйца в воронке, ампуле или перешейке маточной трубы и желании женщины сохранить детородную функцию, особенно при трубном бесплодии в анамнезе, показана лапароскопическая сальпинготомия и удаление плодного яйца. При вылущивании плодного яйца необходимо следить, чтобы была удалена вся ткань трофобласта. Показателем неполного удаления и персистенции ткани трофобласта служит отсутствие снижения содержания в крови -субъединицы хорионического гонадотропина (-ХГ) в течение 2–3 нед после операции.
При оперативных вмешательствах по поводу внематочной беременности важное значение имеют борьба с кровотечением и адекватное по объему возмещение кровопотери. В послеоперационном периоде, особенно после массивных кровопотерь, показано противоанемическое лечение.
В последние годы при ненарушенной внематочной беременности наряду с лапароскопическими операциями все большее распространение получают медикаментозные методы, способствующие рассасыванию плодного яйца или его отслойке от стенки маточной трубы и изгнанию. Они могут быть использованы в случае раннего выявления прогрессирующей внематочной беременности, при условии систематического УЗИ маточной трубы и определения содержания в крови -ХГ. Противопоказания к медикаментозному лечению при внематочной беременности: разрыв маточной трубы, гемодинамические нарушения, диаметр плодовместилища свыше 2 см. В качестве лекарственных препаратов чаще используют метотрексат, дериват простагландина Е2 – сульпростон и мифегином (RU-486). Препараты вводят интрахориально путем трансвагинальной пункции брюшной полости под контролем УЗИ либо (реже) во время лапароскопии; возможно введение этих препаратов в плодное яйцо во время тубоскопии, а также можно вводить их в/м или принимать внутрь. Лечениесчитается эффективным, если содержание в крови -ХГ снижается до 10 мМЕ/мл и менее. При отсутствии эффекта от лечения на протяжении 2–3 нед (при еженедельном гормональном мониторинге) дополнительно в/м вводят в течение 2 дней 1–4 дозы указанных препаратов. Медикаментозное лечение при прогрессирующей внематочной беременности способствует восстановлению анатомии маточных труб и улучшает прогноз в отношении деторождения.
Состояние репродуктивного здоровья женщин, перенесших внематочную беременность, в значительной степени зависит от восстановительного лечения в отдаленные после операции сроки. При недоразвитии половых органов и нарушении менструальной функции в прошлом показано гормональное лечение с учетом характера нарушения менструальной функции и срока, в течение которого необходимо предохранение от беременности (чаще 6-12 мес). При воспалительных процессах в половых органах в ближайшем послеоперационном периоде проводят активную антибактериальную терапию, ее повторяют во время трех последующих менструальных циклов.
Рекомендуются физиотерапевтические процедуры: последовательное применение электрофореза меди и цинка, ультразвукового воздействия, лечебных грязей (предпочтительно в санаторно-курортных условиях). Показано также ректальное введение ферментных препаратов в течение 1 мес на ночь (1–2 курса). После реконструктивных операций с сохранением маточной трубы для оценки состояния этой и противоположной трубы проводят гистеросальпингографию по окончании восстановительного лечения, но не ранее чем через 6 мес после операции. Если патологических изменений не выявляется, то беременность не наступает в течение 6-12 мес после завершения восстановительного лечения, показано дополнительное углубленное изучение состояния репродуктивной системы.
Прогнозпри нарушенной внематочной беременности в случае своевременного оперативного вмешательства и адекватного восполнения кровопотери благоприятный. При задержке операции возможен смертельный исход. Наиболее опасно прерывание межуточной трубной беременности в связи со значительной и быстрой кровопотерей и сопутствующими гемодинамическими нарушениями, а также отдаленными осложнениями в виде нейроэндокринных нарушений (бесплодие, гипоталамическая аменорея, ожирение и др.). После реконструктивно-пластических операций на маточных трубах повторная внематочная беременность наступает у 5-20 % женщин.
Профилактикавнематочной беременности включает своевременное выявление и адекватное лечение воспалительных заболеваний половых органов, нарушения функции яичников. Следует избегать непланируемой беременности и пользоваться эффективными средствами контрацепции.
ВОДЯНКА БЕРЕМЕННЫХ – см. Токсикозы беременных.
ГИПОКСИЯ ПЛОДА– патологическое состояние плода, возникающее при недостаточном снабжении кислородом его тканей и органов и накоплении углекислого газа в организме. Возникает как следствие патологических процессов в системе мать – плацента – плод.
Этиология, патогенез.Чаще всего гипоксия плода обусловлена плацентарной недостаточностью и нарушениями гемодинамики во время родов. Многочисленные этиологические факторы гипоксии плода можно разделить на три группы. К первой группе относят заболевания и патологические состояния беременной, приводящие к кислородной недостаточности или избытку диоксида углерода в ее организме (сердечно-сосудистые заболевания, особенно декомпенсированные пороки сердца, тяжелые заболевания легких, ведущие к нарушению газообмена, выраженная анемия, большая кровопотеря, шок, тяжелая интоксикация). Вторую (наиболее обширную) группу составляют нарушения плодо-плацентарного и маточно-плацентарного кровообращения: истинный узел пуповины, тугое обвитие плода пуповиной, сдавление пуповины головкой плода и стенками родовых путей при родах в тазовом предлежании, разрыв сосудов пуповины при ее оболочечном прикреплении, преждевременная отслойка плаценты (нормально, низко расположенной или предлежащей); тяжелый гестоз, перенашивание беременности, несвоевременное излитие околоплодных вод, приводящее к длительному безводному промежутку, слабость родовых сил, быстрые и стремительные роды, дискоординированные сокращения матки. Третья группа включает патологию самого плода (гемолитическая болезнь, инфицирование, внутричерепные травмы, пороки развития).
Степень выраженности изменений, возникающих в организме плода при гипоксии (независимо от ее причины), определяется длительностью и интенсивностью кислородной недостаточности. Тяжелая кислородная недостаточность приводит к значительному нарушению кровообращения и микроциркуляции у плода: кратковременное повышение АД и тахикардия сменяются снижением АД и брадикардией; происходит сгущение крови и выход плазмы за пределы сосудистого русла, развивается отек тканей; повышается проницаемость и ломкость сосудистой стенки, что приводит к кровоизлияниям; снижается тонус артериол и прекапилляров, наступает стаз крови, часть капилляров выключается из кровообращения, и возникают участки ишемии; повышаются реологические свойства крови, что способствует агрегации эритроцитов. Накопление в тканях кислых продуктов обмена (ацидоз), изменение баланса электролитов под влиянием кислородной недостаточности приводят к внутриклеточному отеку, нарушению тканевого дыхания. Нарушаются функции жизненно важных органов, что может стать причиной внутриутробной смерти плода, асфиксии новорожденного или внутричерепной родовой травмы
Клинические проявления, диагноз. Острая гипоксия плода чаще возникает во время родов (например, при аномалиях родовой деятельности, выпадении или прижатии пуповины, длительном сдавлении головки плода в полости малого таза), реже во время беременности (например, при разрывах матки, преждевременной отслойке плаценты). Она характеризуется быстро развивающимися выраженными нарушениями функции жизненно важных органов. О возникновении острой гипоксии плода свидетельствуют следующие признаки, выявляемые при обычном акушерском обследовании: нарушение сердечной деятельности плода – учащение (свыше 160 уд/ мин) или урежение (до 120 уд/мин и менее) сердечных сокращений, аритмия, глухость тонов, выраженное усиление или ослабление двигательной активности плода (в норме плод совершает около 5 движений в течение 30 мин); наличие мекония в излившихся околоплодных водах при родах в головном предлежании. Подтверждают диагноз результаты специальных исследований: электро– и фонокардиографии плода; кардиотокографии; ультразвукового исследования (частота дыханий менее 20 или более 70 в 1 мин); анализа околоплодных вод (рН менее 7,2, повышение концентрации диоксида углерода, изменение ферментативной активности и содержания гормонов).
Хроническая гипоксия плода может наблюдаться при экстрагенитальных заболеваниях беременной, гестозах, перенашивании беременности, несовместимости крови беременной и плода, инфицировании плода и других осложнениях беременности. Она развивается постепенно, поэтому плод адаптируется к умеренному дефициту кислорода. Хроническая гипоксия нередко приводит к гипотрофии. При истощении компенсаторных реакций плода возникают те же расстройства, что и при острой гипоксии плода. Диагностировать хроническую гипоксию плода можно только при помощи специальных методов исследования и функциональных проб. Ультразвуковая биометрия плода и плаценты позволяет оценить особенности внутриутробного развития. Электро– и фонокардиография плода дают возможность выявить изменение частоты сердечных сокращений, признаки поражения миокарда.
Для диагностики хронической гипоксии плода во время беременности применяют нестрессовый тест – регистрацию частоты сердечных сокращений плода при помощи кардиомониторов без каких-либо воздействий на организм беременной. Признаки хронической гипоксии плода: длительная тахи– или брадикардия; более низкая или более высокая, чем в норме, вариабельность базальной частоты сердечных сокращений (менее 6 или свыше 25 уд/мин); отсутствие акцелераций (кратковременных учащений сердечного ритма) при шевелении плода либо появление децелераций (урежений ритма) – спонтанных или при шевелении плода. Если изменений при нестрессовом тесте не выявлено, проводят стрессовый тест – исследование сердечной деятельности плода после внутривенного введения окситоцина.
При хронической гипоксии плода измененяются параметры центральной и периферической гемодинамики, определяемые при эхокардиографии плода во второй половине беременности и допплерометрии сосудов пуповины, аорты и мозговых сосудов плода. Изменения двигательной активности и дыхательных движений плода менее выражены, чем при острой гипоксии плода. Подтверждает диагноз хронической гипоксии плода и обнаружение примеси мекония в околоплодных водах во время амниоскопии или в излившихся околоплодных водах при родах в головном предлежании. Биохимические показатели околоплодных вод изменяются менее резко, чем при острой гипоксии плода.
С внедрением в клиническую практику кордоцентеза (пункция пуповины) стало возможным получать кровь плода для исследования рН, РO 2, РСO 2, мочевины, ферментов и др., что позволяет получить достоверные данные о состоянии плода.
Лечение.При подозрении на хроническую гипоксию плода (например, при гестозе, экстрагенитальном заболевании) беременную необходимо госпитализировать или направить в диагностический центр для исследования состояния плода, выяснения причины гипоксии. Мероприятия, направленные на увеличение оксигенации плода, улучшение маточно-плацентарного кровообращения и нормализацию обменных процессов плода, можно проводить в стационаре или амбулаторно. Назначают постельный режим, ингаляции кислорода с помощью маски и вдыхание 40–60 %-ной кислородно-воздушной смеси в количестве 4–5 л в 1 мин в течение 30–60 мин 1–2 раза в день. Хороший эффект получен при применении кислородного коктейля или кислородной пены. Для улучшения маточно-плацентарного кровообращения вводят сигетин в/в по 2–4 мл 1–2%-ного раствора в 20 мл 40 %-ного раствора глюкозы 1–2 раза в сутки в течение 2–4 дней. Эффективны инфузии глюкозы с эуфиллином, курантилом. Положительные результаты при плацентарной недостаточности дает использование компламина внутрь или в/м. Для улучшения маточно-плацентарного кровообращения и активации метаболизма в плаценте применяют токолитики (бриканил, гинипрал) в виде в/в инфузий или внутрь; препараты, влияющие на метаболические процессы (АТФ, кокарбоксилаза, фолиевая кислота и др.); для нормализации коагуляционных свойств крови используют дезагреганты и антикоагулянты.
Во время родов применяют триаду Николаева, включающую ингаляции кислорода, в/в вливание 40 мл 40 %-ного раствора глюкозы с 1 мл 10 %-ного раствора коразола или кордиамина и 5 мл 5%-ного раствора аскорбиновой кислоты; эти мероприятия повторяют дважды с интервалом 10–15 мин. Показано также в/в введение сигетина по 2–4 мл 2 %-ного раствора в 20 мл 40 %-ного раствора глюкозы; уже через 5-15 мин после вливания нормализуется сердечная деятельность плода, исчезает брадикардия. В связи с непродолжительностью действия препарата его вводят повторно через 1 ч.
В целях нормализации кислотно-основного состояния (КОС) проводится ощелачивающая терапия в I периоде родов. При невозможности контролировать показатели КОС капельно в/в вводят 150–200 мл 5%-ного раствора гидрокарбоната натрия с последующей инфузией 100 мл 10–20 %-ного раствора глюкозы (скорость вливания 40–60 капель в 1 мин). Устранению ацидоза способствует также в/в введение кокарбоксилазы.
Для улучшения маточно-плацентарного кровообращения при гипоксии плода в I периоде родов в/в вводят эуфиллин (10 мл 2,4 %-ного раствора с 20 мл 40 %-ного раствора глюкозы); уже через 10 мин после инъекции нормализуется сердечная деятельность плода, повышаются РаO 2и рН крови, РаСO 2снижается. Курантил эффективен при хронической гипоксии плода и начальных признаках острой гипоксии, особенно связанном со стимуляцией родовой деятельности окситоцином. Курантил вводят в начале I периода родов в дозе 30 мг в/в струйно, а затем применяют длительную капельную инфузию препарата в 5 %-ном растворе глюкозы со скоростью 1 мг/мин до конца родов. При выявлении первых признаков гипоксии плода на фоне частых и сильных схваток показана длительная инфузия -миметиков, обладающих токолитическим эффектом и способствующих нормализации родовой деятельности и улучшению состояния плода. После введения сосудорасширяющих и токолитических средств целесообразны ингаляции 60 %-ного кислорода.
Во II периоде родов возможности лечебного воздействия на организм плода ограничены, поскольку не всегда удается устранить причины кислородной недостаточности. При в/в вливании глюкозы во II периоде родов следует одновременно вводить инсулин из расчета 1 ЕД на 4 г сухого вещества глюкозы во избежание гипергликемии у матери и плода. Показано введение АТФ (в/м по 40 мг), аскорбиновой кислоты (5 мл 5%-ного раствора в/в с 20 мл 40 %-ного раствора глюкозы), витамина B 1(1 мл 6%ного раствора в/м), глюконата кальция (в/в 10 мл 10 %-ного раствора с последующим вливанием 20–40 мл 40 %-ного раствора глюкозы). Лекарственные препараты следует вводить не только в начале II периода родов, но и ввиду кратковременности их действия ближе к моменту родоразрешения. Выраженный эффект дает в/в вливание 40 мл 40 %-ного раствора глюкозы с 4 ЕД инсулина и 50-100 мг кокарбоксилазы за 10–20 мин до момента рождения ребенка.
При неэффективности терапии показано оперативное родоразрешение: во время беременности и в I периоде родов – кесарево сечение, во II периоде родов – акушерские щипцы, вакуум-экстракция либо (при тазовом предлежании) извлечение плода за тазовый конец. До и во время операции обязательны мероприятия для улучшения снабжения плода кислородом и повышения его устойчивости к гипоксии. В I и во II периодах родов в процессе подготовки к операции желателен кратковременный токолиз (в/в введение 0,005 мг партусистена в 20 мл изотонического раствора хлорида натрия) для восстановления маточно-плацентарного кровообращения. При выборе операции учитывают время, необходимое для ее проведения, влияние оперативного вмешательства и используемых при этом обезболивающих средств на плод и новорожденного. В целях предупреждения травмирования плода любая операция должна сопровождаться перинео– или эпизиотомией.
Прогнозпри своевременном лечении хронической гипоксии плода, рациональном ведении беременности и родов благоприятный. Исход острой гипоксии плода зависит от причины ее возникновения, длительности течения и быстроты проведения лечебных мероприятий.
Профилактика: раннее выявление и лечение экстрагенитальных заболеваний беременной, осложнений беременности и родов, контроль за состоянием плода.
ЗАБОЛЕВАНИЯ МОЛОЧНЫХ ЖЕЛЕЗ
Гипогалактия– недостаточное образование молока вследствие дисфункции молочных желез. Различают 4 степени гипогалактии: I – дефицит молока не более 25 %, II 26–50 %, III 51–75 %, IV более 75 %. Диагностировать гипогалактию можно уже на 5-6-й день после родов, так как в этот период отмечается высокая положительная корреляция между суточным количеством молока и функциональной активностью молочной железы.
Различают раннюю (в первые 10 дней после родов) и позднюю (спустя 10 дней после родов), первичную и вторичную гипогалактию. Первичная гипогалактия – следствие функциональной неполноценности молочной железы, обусловленной генетическими факторами или гормональными нарушениями в организме женщины (например, при сахарном диабете). Вторичная гипогалактия может возникать при осложнениях беременности (например, гестоз, анемия), родов (например, патологическая кровопотеря) и послеродового периода (например, послеродовые инфекционные заболевания); после акушерских операций (кесарево сечение и др.); при общих инфекционных и соматических заболеваниях, недостаточном питании, физическом и психическом перенапряжении; нарушении правил грудного вскармливания; снижении сосательного рефлекса у ребенка; вследствие употребления некоторых лекарственных средств (камфоры, алкалоидов спорыньи, эстрогенных и андрогенных препаратов и др.), а также при воздействии вредных производственных факторов.
Лечение.Необходимо установить причину гипогалактии и по возможности устранить ее. Для нормализации лактации рекомендуются окситоцин, витамины С и PP. Показаны также седативные средства. Используются неспецифические методы воздействия на организм в целом (физические упражнения, водные процедуры и др.), а также местные физиотерапевтические процедуры (ультразвук, УВЧ малой интенсивности, вибрационный массаж).
Профилактикагипогалактии: устранение причин, способствующих ее развитию. Она включает предупреждение и рациональное лечение осложнений беременности и родов, обеспечение правильного питания беременной и родильницы, соблюдение режима кормления ребенка; ритмичное и полное опорожнение молочной железы; предупреждение послеродовых инфекционных болезней, ограничение приема лекарственных средств.
Застой молока возникает в результате недостаточного оттока молока из молочных желез. Особую роль в последующем возникновении мастита играет так называемый патологический лактостаз, который сопровождается повышением температуры тела до 38–38,5 °C, равномерным нагрубанием и болезненностью молочных желез. Общее состояние родильницы изменяется мало. В грудном молоке выявляется большое количество патогенных стафилококков. Эти явления развиваются на 2-6-е сут после родов. Патологический лактостаз некоторые акушеры рассматривают как латентную стадию мастита.
Лечение.Временное прекращение кормления грудью, сцеживание молока молокоотсосом; антибиотикотерапия в течение 4–5 дней (полусинтетические пенициллины, цефалоспорины); ультрафиолетовое облучение молочных желез; согревающий компресс на 3–4 ч.
Мастит.Возбудители лактационного мастита – стафилококки, стрептококки и другие гноеродные микробы. Входными воротами возбудителей инфекции чаще всего служат трещины сосков, реже молочные протоки. По характеру патологического процесса различают серозные, инфильтративные и гнойные маститы.
Симптомы, течение. Начало заболевания острое, появляется боль в молочной железе, температура тела повышается до 38 °C и более; многократно отмечается озноб. Пораженная молочная железа увеличена, кожа над областью инфильтрата гиперемирована, подкожные вены расширены, на сосках трещины, подмышечные лимфатические узлы увеличены и чувствительны при пальпации. В начале заболевания инфильтрат в молочной железе не имеет четких границ, позднее он начинает определяться отчетливее, затем происходит его размягчение (нагноение). Нагноение сопровождается дальнейшим ухудшением состояния больной, температура становится ремиттирующей, усиливается интоксикация, в периферической крови нарастают лейкоцитоз и СОЭ. Появление флюктуации указывает на образование гноя. Для уточнения диагноза гнойного мастита необходима пункция.
Лечениеначинают при первых признаках заболевания. Назначают антибиотики (полусинтетические пенициллины, линкомицин, фузидин, цефалоспорины и др.). При участии анаэробной микрофлоры в развитии гнойного мастита могут быть эффективны линкомицин, клиндамицин, эритромицин, рифампицин, левомицетин, а также метронидазол. Антибиотики при гнойном мастите целесообразно применять в сочетании с поливалентным стафилококковым бактериофагом. В целях повышения специфической иммунологической реактивности при стафилококковом мастите назначают антистафилококковые гамма-глобулин, плазму, адсорбированный анатоксин. Неспецифическую защиту организма стимулируют путем переливания плазмы, введения иммуноглобулина или полиглобулина. Инфузионную терапию проводят при инфильтративном и гнойном, а также при серозном мастите, сопровождающемся симптомами интоксикации. В комплексной терапии мастита используют антигистаминные препараты, анаболические стероиды. Глюкокортикоиды назначают одновременно с антибиотиками при резистентных к терапии формах мастита, склонности к артериальной гипотензии и септическому шоку. При серозном и инфильтративном мастите показаны масляно-мазевые компрессы с использованием вазелинового и камфорного масел, бутадионовой мази, линимента бальзамического (по А. В. Вишневскому), физиотерапия – микроволны деци– и сантиметрового диапазона, ультразвук, ультрафиолетовое облучение; при гнойном мастите физиопроцедуры назначают после хирургического вмешательства – вначале УВЧ-терапию, затем ультрафиолетовое облучение.
Оперативное лечение гнойного мастита предусматривает широкое вскрытие гнойного очага с минимальной травматизацией молочных протоков. Своевременное и правильное выполнение операции предотвращает распространение патологического процесса, в значительной степени способствует сохранению железистой ткани и достижению хорошего косметического эффекта.
Грудное вскармливание при мастите временно прекращают. При тяжелом течении мастита и неэффективности терапии лактацию в ряде случаев подавляют путем назначения бромокриптина или достинекса. Показания к подавлению лактации: 1) быстрое прогрессирование процесса (переход серозной стадии в инфильтративную в течение 1–3 дней), несмотря на активное комплексное лечение; 2) гнойный мастит с тенденцией к образованию новых очагов после операции; 3) вялотекущий, резистентный к терапии гнойный мастит (после оперативного лечения); 4) флегмонозный и гангренозный мастит; 5) наличие инфекционных поражений других органов и систем.
Трещины сосковобразуются в результате недостаточно хорошей под-готовки молочных желез во время беременности, неправильной техники кормления, гиповитаминоза, общего ослабления организма женщины.
Лечениекомплексное, основным компонентом его должны быть антибиотики. Необходимо отлучить ребенка от груди на 2–4 дня и вскармливать его сцеженным грудным молоком. Соски обрабатывают спиртовым раствором бриллиантового зеленого или метиленового синего, 1–5%-ным линиментом синтомицина, 0,2 %-ной фурацилиновой мазью, мазью коланхоэ, 2 %-ным раствором хлорофиллипта в масле, цигеролом, настойкой календулы. Эффективны ультрафиолетовое облучение, дарсонвализация.
Профилактика. Во время беременности рекомендуют ношение лифчиков из плотных льняных тканей, воздушные ванны для молочных желез, оттягивание плоских сосков, общее ультрафиолетовое облучение. После родов необходимо несколько раз в день обмывать молочные железы кипяченой водой с мылом. После каждого кормления следует на 15 мин оставлять молочные железы открытыми (воздушные ванны).
КРОВОТЕЧЕНИЯ В ПОСЛЕДОВОМ ПЕРИОДЕ РОДОВ И В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ. Кровотечения в последовом периодевозникают при гипотонии матки, аномалиях расположения и прикрепления плаценты (предлежание, плотное прикрепление, приращение плаценты), травмах мягких тканей родовых путей (шейки матки, промежности и др.), неполном отделении плаценты от стенок матки в III периоде родов, наследственные или приобретенные нарушения гемостаза.
Симптомы, течение. Кровотечение при разрыве мягких тканей родовых путей характеризуется следующими признаками: при хорошо сократившейся после рождения плода матке из половых путей продолжается истечение крови, введение сокращающих матку препаратов не уменьшает кровотечение. При кровотечении, возникшем в результате гипотонии матки или задержки отделения плаценты (ущемление при наличии или отсутствии признаков полного отделения последа), матка продолжает оставаться недостаточно сократившейся, и кровотечение продолжается.
Лечение.При появлении кровотечения в III периоде родов в первую очередь необходимо исключить разрывы шейки матки и мягких тканей родовых путей, осмотрев их с помощью широких влагалищных зеркал. После этого следует установить, отделился или не отделился от стенок матки послед. При отделении последа (положительные признаки Альфельда, Чукалова – Кюстнера, Шредера и др.) лечебные мероприятия проводят в такой последовательности: 1) опорожняют мочевой пузырь с помощью катетера; 2) применяют приемы Абуладзе, Креде – Лазаревича, Гентера и др., направленные на удаление из матки уже отделившегося последа. Обычно после рождения последа кровотечение прекращается. Если послед лишь частично отделился от стенки матки (признаки Альфельда, Чукалова – Кюстнера, Шредера отрицательные), то последовательность лечебных мероприятий следующая: 1) опорожняют мочевой пузырь с помощью катетера; 2) вводят сокращающие матку средства (1 мл 1%-ного раствора метилэрго-метрина или 1 мл окситоцина); 3) под наркозом выполняют ручное отделение и выделение последа. При сильном кровотечении сразу же приступают к ручному отделению и выделению последа, не теряя время на менее эффективные мероприятия.
При задержке в матке частей плаценты под масочным эфирнокислородным или под в/в наркозом проводят ручное исследование матки. При истинном приращении плаценты (в этих случаях кровотечение может отсутствовать) не пытаются отделять плаценту рукой (опасность возникновения смертельного кровотечения!), а приступают к операции надвлагалищной ампутации матки. Одновременно с мерами по отделению и выделению последа осуществляют комплекс мероприятий, направленных на полное возмещение кровопотери (инфузия плазмы, эритроцитной массы, кровозаменителей и др.).
Кровотечения в раннем послеродовом периодемогут быть обусловлены гипо– или атонией матки (чаще всего); задержкой частей плаценты в матке (см. выше); разрывом матки; гипофибриногенемией.
Симптомы, течение. При гипотонии матка дряблая, плохо сокращается под влиянием наружного массажа, плохо контурируется через переднюю брюшную стенку, располагается относительно высоко (дно выше пупка). Кровь из половых путей выделяется струей (со сгустками или без них) или вытекает отдельными порциями. Состояние роженицы прогрессивно ухудшается по мере увеличения количества теряемой крови. Нарастают явления коллапса и острой постгеморрагической анемии. Если не будут своевременно приняты меры, то женщина может умереть.
Гипофибриногенемическое (коагулопатическое) кровотечение может сочетаться с гипотонией матки или возникать самостоятельно. Из половых путей выделяется жидкая кровь без сгустков. Для диагностики гипофибриногенемии у постели больной следует срочно применить пробу с растворением сгустка крови. Для этого у здоровой роженицы берут 2 мл крови из вены в пробирку; кровь свертывается через 2–3 мин. В другую пробирку берут такое же количество крови из вены больной (кровь не свертывается). Затем эту кровь постепенно переливают в первую пробирку, где происходит растворение сгустка.
Лечение.Прежде всего следует убедиться в целости последа. При его дефекте необходимо под наркозом произвести ручное обследование матки. Затем проводят комплекс мероприятий, направленных на борьбу с гипотонией матки: опорожнение мочевого пузыря катетером; в/в введение сокращающих матку средств; наружный массаж матки; лед на низ живота. Если парентеральное введение средств, стимулирующих мускулатуру матки, и наружный массаж матки не эффективны, необходимо сразу приступить к ручному обследованию матки и бережному наружно-внутреннему ее массажу (пальцы руки, введенной в матку, сжимают в кулак, другой рукой массируют матку снаружи). Эффективность ручного обследования матки и наружно-внутреннего массажа уменьшается с увеличением продолжительности гипотонии матки и объема кровопотери. Ручное обследование матки на ранних стадиях кровотечения позволяет также своевременно диагностировать разрыв матки, который клинически может протекать по типу гипотонического кровотечения. При отсутствии эффекта от применения средств, стимулирующих мускулатуру матки, ручного обследования матки и наружно-внутреннего ее массажа показана операция – надвлагалищная ампутация матки (при отсутствии ДВС-синдрома) или экстирпация матки (при развитии этого синдрома). О методах лечения кровотечения в связи с нарушением свертывающей системы крови – см. Преждевременная отслойка нормально расположенной плаценты.
При кровотечении во время родов вне акушерского стационара все усилия должны быть направлены на быстрейшую доставку больной в родильный дом. Транспортировка осуществляется на носилках. При кровотечении в III периоде родов и раннем послеродовом периоде для временной его остановки при транспортировке следует прижать кулаком брюшной отдел аорты. Перед началом транспортировки необходимо обеспечить постоянный доступ к венозной системе и в/в ввести 5 ЕД окситоцина (при гипотонии матки), аскорбиновую кислоту (2–3 мл 5 %-ного раствора), аналептические препараты (1 мл кордиамина или 3 мл 1,5 %-ного раствора этимизола). Одновременно при гипотонии матки в/м вводят 1 мл 0,02 %-ного раствора метилэргометрина. Обязательна инфузия кровезамещающих растворов, которая продолжается в процессе транспортировки.
Профилактикагипотонического (атонического) кровотечения в родах заключается в рациональном и бережном их ведении (регуляция родовой деятельности, исключение методов грубого форсированного родоразрешения, правильное ведение III периода). Продолжительность III периода родов не должна превышать 20–30 мин. По истечении этого времени вероятность самостоятельного отделения плаценты резко уменьшается, а возможность гипотонического кровотечения прогрессивно увеличивается. Профилактикакровотечения в родах включает в/м введение роженице в момент прорезывания головки плода 1 мл 0,02 %-ного метилэргометрина и активно-выжидательную тактику ведения III периода родов, предусматривающую при отсутствии признаков отделения последа через 20–25 мин после рождения плода в/в введение 5 ЕД окситоцина в 20 мл 40 %-ного раствора глюкозы, если еще через 10–15 мин после введения окситоцина послед не отделяется – ручное его удаление; появление кровотечения при отсутствии признаков отделения последа служит показанием к этой операции независимо от времени, прошедшего после рождения плода.
В целях профилактики акушерских кровотечений необходим лабораторный скрининг беременных, позволяющий своевременно выявить нарушения гемостаза и провести их коррекцию.
Лечениеврожденных и приобретенных нарушений гемостаза во время беременности осуществляют с учетом заболевания, послужившего их причиной. При тромбоцитопатиях у беременных целесообразны повторные курсы фитотерапии (настои крапивы, тысячелистника) в сочетании с назначением аскорбиновой кислоты, АТФ (по 1 мл 1%-ного раствора в/м в течение 10 дней), окиси магния (внутрь до 90 мг в сутки). Обязателен контроль за функциональным состоянием сосудисто-тромбоцитарного и коагуляционного звеньев гемостаза. У большинства беременных с врожденной патологией гемостаза наблюдается спонтанная его коррекция к родам. Если нарушение гемостаза к концу беременности не устраняется, риск кровотечения в родах сохраняется. В этом случае с профилактической целью в III периоде родов и раннем послеродовом периоде обязательно назначают средства, повышающие тонус матки, в/м вводят 2–4 мл 12,5 %-ного раствора этамзилата (дицинон). При анемии дополнительно применяют препараты железа, фолиевой кислоты и др. Коррекция нарушений гемостаза при гестозе включает лечение этого осложнения, использование токоферола ацетата (по 200–300 мг в сутки внутрь или в/м), средств, улучшающих микроциркуляцию (трентал и другие препараты пентоксифиллина), системную энзимотерапию препаратом вобэнзим в течение 7-14 дней, при необходимости – парентеральное введение низкомолекулярных гепаринов (кливарин, фраксипарин соответственно по 0,25 и 0,3 мл п/к в течение 5 дней), обязательно под контролем коагулограммы.
КОНТРАЦЕПЦИЯ– предохранение от зачатия. Применяется в качестве средства планирования семьи, она показана также в тех случаях, когда прогноз возможной беременности неблагоприятен для женщины или будущего ребенка.
Предохранение от нежелательной беременности с учетом возраста женщины, интервала между родами, состояния здоровья женщины и членов семьи способствует снижению гинекологической заболеваемости и перинатальной смертности. Поэтому контрацепция может рассматриваться как эффективный метод профилактики, позволяющий сохранять здоровье женщин.
Существуют следующие методы контрацепции, предотвращающие оплодотворение яйцеклетки сперматозоидом или имплантацию оплодотворенной яйцеклетки: барьерные (механические), спермицидные (химические), ритмический (физиологический), прерванное половое сношение, гормональный, внутриматочный и половая стерилизация.
Первые 4 метода контрацепции относятся к традиционным, они были распространены до внедрения гормональной и внутриматочной контрацепции. Средства, с помощью которых осуществляются барьерные, химические, гормональный и внутриматочный методы контрацепции, называют противозачаточными. Степень эффективности любого из методов контрацепции оценивается с помощью индекса Перля, который равен числу случаев беременности, возникших в группе из 100 женщин, пользующихся определенным методом контрацепции в течение 12 мес.
Барьерные (механические) методы контрацепцииоснованы на использовании средств, создающих механическое препятствие для проникновения сперматозоидов в канал шейки матки, – презервативов (мужских, женских), влагалищной диафрагмы и шеечного колпачка. Контрацептивная эффективность мужского презерватива относительно низкая, индекс Перля равен 14–18. Использование презерватива позволяет предотвратить заражение болезнями, передающимися половым путем, в том числе ВИЧ-инфекцией. Основной недостаток метода – разрыв презерватива (1-й случай на 150–300 половых сношений). При разрыве презерватива необходимо ввести во влагалище спермицидное средство либо принять таблетку гормонального посткоитального контрацептива. Использование презерватива ограничено также в связи со снижением сексуальных ощущений у обоих партнеров. Возможны аллергические реакции на резину (зуд во влагалище), индивидуальная непереносимость.
Влагалищная диафрагма, или колпачок КР, состоит из металлического кольца, соединенного с резиновым колпачком, имеющим форму полушария. Диафрагму вводят во влагалище так, чтобы покрыть шейку матки и создать механическое препятствие для прохождения сперматозоидов в канал шейки матки. Выпускаются диафрагмы от 50 до 105 мм в диаметре, нерожавшим женщинам обычно подходит диафрагма диаметром 60–65 мм. Врач подбирает диафрагму наибольшего размера, не вызывающую неприятных ощущений у женщины, и обучает технике введения и извлечения.
Диафрагму вводят непосредственно перед половым сношением, смазав спермицидной пастой с обеих сторон. Верхний край ее должен упираться в задний свод влагалища, нижний – в переднюю стенку влагалища, позади лобкового симфиза. При натуживании диафрагма не должна смещаться. Извлекать диафрагму следует через 8-12 ч после полового акта.
Противопоказания для введения влагалищной диафрагмы: эрозия шейки матки, цервицит, загиб матки кзади, опущение стенок влагалища, разрывы промежности и шейки матки. Не рекомендуется применять диафрагму в течение 2–3 мес после родов и 1-го мес после аборта.
При пользовании диафрагмой могут быть неприятные ощущения во время полового акта, иногда возникает цисталгия. Женщины, пользующиеся диафрагмой, должны осматриваться акушером-гинекологом не реже одного раза в 3 мес. Индекс Перля при этом методе контрацепции – 12–14.
Шеечный колпачок имеет полусферическую форму, утолщенные края, изготавливается из плотной резины. Выпускают колпачки с внутренним диаметром 22, 25 и 31 мм. На шейке матки колпачок удерживается благодаря создающемуся отрицательному давлению. Применяются также колпачки другого типа. Так, более плоский колпачок с наружным диаметром 50 – 75 мм покрывает не только шейку матки, но и своды и верхнюю часть влагалища, поэтому более приемлем при короткой или массивной шейке матки, а также при ее деформации.
Колпачок подбирает врач, женщина сама может вводить его после обучения. Перед введением колпачок смазывают с обеих сторон спермицидной пастой, во влагалище он может оставаться в течение 24 часов -3 дней. Колпачок применяется в тех случаях, когда у женщин возникают трудности с введением влагалищной диафрагмы. Использование колпачка противопоказано в тех же случаях, что и диафрагмы. Контрацептивный эффект этих методов одинаковый.
Спермицидные (химические) методы контрацепцииоснованы на использовании средств, губительно действующих на сперматозоиды. Это грамицидиновая паста, галаскорбин (влагалищные таблетки) и др. Эффективными контрацептивами этой группы считаются ноноксинол и фарматекс, которые обладают не только спермицидным, но также антибактериальным и антивирусным эффектом; выпускаются в виде влагалищных капсул (овул) и крема. Химические контрацептивы вводят во влагалище за 10 мин до полового сношения, поскольку их контрацептивный эффект наступает через 10 мин. Они могут использоваться при неглубоком заднем своде влагалища и отклонении шейки матки кзади. При склонности к аллергическим реакциям эти средства не рекомендуются. Индекс Перля – 20–25.
Ритмический метод контрацепцииоснован на половом воздержании в овуляторный период (с 11-го по 18-й день 28-дневного менструального цикла), когда зачатие наиболее вероятно; индекс Перля равен 24. Несколько эффективнее модификация ритмического метода, при которой половые сношения допускаются в раннюю фолликулярную фазу менструального цикла и через 3 дня после овуляции (индекс Перля равен 2, если сношения происходят только после овуляции, и 12, если до и после овуляции). Симптомы, свидетельствующие об овуляции, определяет сама женщина; к ним относят увеличение количества шеечной слизи, повышение ректальной температуры выше 37 °C. Ритмический метод не может быть использован при нерегулярном менструальном цикле.
Прерванное половое сношение– метод контрацепции, основанный на прекращении полового сношения до начала эякуляции. Существенными недостатками метода являются его невысокая эффективность (индекс Перля 18–20), нередко развивающиеся при длительном применении метода неврозы и импотенция у мужчин, тазовые боли у женщин.
Гормональная контрацепцияобладает почти 100 % эффективностью. После прекращения гормональной контрацепции генеративная функция восстанавливается в течение 3–6 мес.
Различают таблетированные (оральные), вводимые в/м и имплантируемые под кожу гормональные контрацептивы. Из них наиболее распространены оральные контрацептивы (ОК). По составу выделяют комбинированные эстроген-гестагенные и гестагенсодержащие гормональные контрацептивы.
Комбинированные эстроген-гестагенные контрацептивыотносятся к ОК. Известны одно-, двух– и трехфазные комбинированные эстрогенгестагенные ОК. Однофазные представляют собой таблетки с постоянным содержанием эстрогенов и гестагенов. К ним принадлежат нон-овлон, бисекурин, овулен, содержащие в одной таблетке эстрогены и гестагены в соотношении 1: 20 (0,05 и 1 мг соответственно), и препараты II и III поколения. Препараты II поколения (ригевидон) отличаются более низким содержанием эстрогенов и гестагенов в соотношении 1: 5 (0,03 и 0,15 мг соответственно), в качестве гестагена в них используется левоноргестрел, биологическая активность которого в 10 раз выше, чем норэтистерона, входящего в состав OK I поколения.
Препараты III поколения содержат синтетические гестагены более высокой биологической активности, чем левоноргестрел, что позволило значительно снизить их дозу. К этим препаратам относят силест (0,035 мг этинилэстрадиола и 0,25 мг норгестимата), марвелон (0,03 мг этинилэстрадиола и 0,15 мг дезогестрела) и наиболее оптимальный ОК с самым низким содержанием гестодена – фемоден (0,03 мг этинилэстрадиола и 0,075 мг гестодена). Гестоден, в отличие от других гестагенов, не образует в организме новых видов стероидных гормонов, отдаленное действие которых еще не изучено. По силе действия гестоден превосходит не только природный гормон желтого тела прогестерон, но и левоноргестрел.
Однофазные ОК назначают с 5-го дня менструального цикла в течение 21 дня ежедневно по одной таблетке в одно и то же время дня. Недопустимо прерывать прием таблеток, в крайнем случае, на следующий день после перерыва следует принять две таблетки. Длительность непрерывного приема нон-овлона, бисекурина, овулена, ригевидона – 2–5 лет при хорошей переносимости. В течение этого времени акушер-гинеколог должен осматривать женщин 1 раз в 3–6 мес. При появлении кровянистых выделений из половых путей на фоне приема указанных препаратов следует на 2–3 дня увеличить дозу до 2 таблеток в день. Прием таблеток прекращают при появлении острой головной боли, боли в груди, ногах, а также за 1 мес до предстоящего оперативного вмешательства.
Эффективность однофазных ОК очень высокая, индекс Перля менее 1. Кроме того, они способствуют регуляции менструального цикла, уменьшению кровопотери во время менструации, исчезновению болей и других болезненных симптомов, связанных с менструацией, обладают некоторым лечебным эффектом при эндометриозе любой локализации, фиброзно-кистозной мастопатии, гиперплазии и полипозе эндометрия, фолликулярных кистах яичников, воспалительных заболеваниях, особенно рецидивирующих, внутренних половых органов.
При применении однофазных ОК возможны осложнения и побочные реакции. Наиболее опасны тромбоэмболия (частота ее 1: 100 000) и другие заболевания, связанные с гиперкоагуляцией (флебиты, тромбофлебиты). Развитию этих осложнений способствуют такие факторы, как ожирение, сахарный диабет, курение, гипертоническая болезнь, нарушения липидного обмена и тяжелые формы токсикоза беременных в анамнезе.
Противопоказаниями к использованию этих препаратов являются возраст старше 40 лет (35 лет для курящих женщин или при ожирении III–IV степени), артериальная гипертензия, острые заболевания печени или почек, желтуха, перенесенная во время беременности, варикозное расширение вен или посттромботический синдром, опухоль любой локализации (или подозрение на нее), тяжелые токсикозы беременных в анамнезе.
Препараты, содержащие не более 0,03 мг эстрогенов, не вызывают изменений в плазменном и тромбоцитарном звеньях гемостаза и липидном обмене, что значительно снижает число осложнений и позволяет увеличивать сроки их применения. Наиболее хорошо переносится фемоден. Реже возникают метроррагии, не наблюдается повышения АД, увеличения массы тела и отрицательного действия на биосинтез липидов и липопротеинов, способствующего развитию атеросклероза. Фемоден, кроме того, стабилизирует свертывающую систему крови, не вызывает нарушений углеводного обмена.
Двухфазные ОК включают таблетки двух типов, предназначенные соответственно для приема в первую и вторую фазы менструального цикла; содержание эстрогенов в них одинаково, но в таблетках, принимаемых во вторую фазу менструального цикла, содержится больше гестагенов. Двухфазные ОК распространения не получили.
Трехфазные ОК (например, тризистон, триквилар, трирегол, трисеквенс) содержат эстрогены и гестагены в различных комбинациях. В таблетках 1-го типа содержание эстрогенов и гестагенов наименьшее, в таблетках 2-го типа доза эстрогенов и гестагенов увеличена, в таблетках 3-го типа содержание эстрогенов такое же, как в таблетках первого типа, а доза гестагенов выше, чем в таблетках 2-го типа. Содержание эстрогенов (этинилэстрадиол) и гестагенов (левоноргестрел) в таблетках 1-го, 2-го и 3-го типов препаратов тризистон, триквилар и трирегол в них соответственно 0,03 и 0,05 мг, 0,04 и 0,075 мг и 0,03 и 0,125 мг. Трехфазные ОК назначают с 1-го дня менструального цикла в течение 21 дня: в первые 6 дней применяют таблетки 1-го типа, затем 6 дней – 2-го типа, в последующие 9 дней – 3-го типа. Трехфазное введение половых стероидов позволяет обеспечить такое же изменение содержания в крови эстрогенов и гестагенов, как при нормальном менструальном цикле.
Эффективность трехфазных ОК очень высокая, индекс Перля менее 1. Эти препараты не вызывают повышения АД, изменений системы гемостаза, нарушений липидного и углеводного обменов. Кроме того, эти препараты оказывают лечебный аффект при мастопатии, некоторых формах предменструального синдрома, ановуляторных менструальных циклах.
Контрацептивное действие комбинированных эстроген-гестагенных ОК заключается в торможении овуляции вследствие подавления овуляторного выброса гонадотропинов передней доли гипофиза; нарушении имплантации в результате торможения секреторных изменений в эндометрии; уменьшении проницаемости шеечной слизи для сперматозоидов в канале шейки матки.
Гестагенсодержащие контрацептивывключают так называемые минипили, содержащие микродозы гестагенов, посткоитальные гестагенные ОК и средства длительного действия.
Мини-пили (например, континуин, фемулен) – таблетированные препараты для перорального применения; назначают в непрерывном режиме, ежедневно с первого дня менструального цикла в течение 6-12 мес. Контрацептивное действие их основано на торможении сократительной активности маточных труб, повышении вязкости слизи в канале шейки матки, нарушении циклических процессов в эндометрии. Контрацептивная эффективность несколько ниже, чем у эстрогенсодержащих ОК; индекс Перля составляет 1,5–1. Мини-пили не вызывают метаболических изменений и артериальной гипертензии, практически не нарушают деятельность свертывающей системы крови. Побочным действием, ограничивающим применение этих препаратов, является расстройство менструального цикла – длительные мажущие выделения, которые наблюдаются у 12–14 % женщин, обычно в первые 3 мес использования мини-пиль. Для прекращения кровянистых выделений рекомендуется принимать по 1 таблетке эстрогенгестагенного ОК; обычно через 2–3 дня кровянистые выделения исчезают. Использование мини-пиль противопоказано при острых и хронических заболеваниях печени, в том числе желтухе, перенесенной во время беременности. Кормящим матерям мини-пили в целях контрацепции следует назначать не ранее чем через 3 мес после родов, так как у ребенка до этого срока гестагены в печени не метаболизируются.
К посткоитальным гестагенам относят постинор, содержащий 0,75 мг левоноргестрела. Его назначают как экстренную контрацепцию при незащищенном половом контакте, в том числе при нарушении целости презерватива. Одну таблетку препарата принимают в течение 1 ч после полового сношения и через 12 ч повторяют прием еще одной таблетки. Контрацептивное действие основано на предотвращении имплантации оплодотворенной яйцеклетки вследствие изменений эндометрия и его отторжения в ответ на спад гормонов после приема препарата. Эффективность посткоитальных ОК, осложнения и противопоказания те же, что и при использовании мини-пиль.
К гестагенсодержащим контрацептивам длительного действия относятся депо-провера и норплант. Депо-провера – инъекционный препарат, содержащий 150 мг медроксипрогестерона ацетата; вводится в/м. Первая инъекция проводится на 5-й день менструального цикла, последующие – через каждые 90 дней. Контрацептивное действие этого препарата связано со снижением проницаемости (повышением вязкости) шеечной слизи для сперматозоидов, подавлением овуляторного выброса гонадотропинов, атрофическими изменениями в эндометрии. Депо-провера можно назначать и в период лактации, а также женщинам старше 40 лет – при наличии меноррагий, так как у 50 % женщин, применявших этот препарат в течение 1 года, наступает аменорея. Основным побочным действием является нарушение менструального цикла (у 20 % женщин) – длительные сукровичные выделения, особенно в первые 3 мес. Противопоказания те же, что и для оральных гестагенсодержащих ОК. Эффективность метода возрастает по мере увеличения срока применения; индекс Перля в первые 3 мес около 4, затем снижается до 1–0,3.
Норплант – депогестаген, заключенный в 6 силиконовых капсул из биодеградирующего материала, содержащих по 36 мг левоноргестрела. Капсулы имплантируют подкожно на 5 лет. Ежедневно капсулы выделяют по 0,03 мг гестагена. Норплант может быть введен в начале менструального цикла, сразу после искусственного аборта или через 6–8 нед после родов. Эффективность этого вида контрацепции высокая, индекс Перля менее 1. Побочное действие: в первые месяцы после введения капсулы у 12–14 % женщин отмечаются ациклические сукровичные выделения из половых путей, иногда возникает аменорея.
Внутриматочная контрацепция.Существует более 80 моделей внутриматочных контрацептивных средств (ВМС). Различают инертные и медикаментозные ВМС. Среди инертных наиболее известна петля Липпса – полиэтиленовое устройство длиной 2,5–3 см в виде двойной латинской буквы S. В настоящее время инертные ВМС практически не используются. Наиболее эффективны медикаментозные ВМС, содержащие медь, серебро или гестагены. Чаще применяются Т-образные контрацептивы с медной проволочкой, обвивающей их стержень (ВМС СиТ-200) или стержень и оба плечика (ВМС СиТ-380А), а также Т-образные контрацептивы прогестасерт и левоноргестрел-20, выделяющие соответственно гормоны прогестерон (0,065 мг в сутки) и левоноргестрел (20 мкг в сутки).
ВМС нарушают имплантацию оплодотворенной яйцеклетки, что связано с ускоренной перистальтикой маточных труб, обусловленной этим неполноценностью яйцеклетки и с отсутствием в эндометрии благоприятных для имплантации условий; медь оказывает бактерицидное и спермицидное действие. Эффективность ВМС достаточно высока: индекс Перля при использовании петли Липпса составляет около 4, медьсодержащих ВМС – 1–2.
Противопоказаниями для применения ВМС являются острые, подострые воспалительные заболевания половых органов, хронические воспалительные процессы с частыми обострениями, инфекционно-септические заболевания и лихорадка любой этиологии, истмико-цервикальная недостаточность, доброкачественные и злокачественные опухоли половых органов, полипы канала шейки матки, эритроплакия и лейкоплакия шейки матки; полипоз и гиперплазия эндометрия, туберкулез половых органов, пороки развития матки, внутриматочные синехии, нарушения менструального цикла по типу мено– или метроррагии, анемия, нарушения свертывающей системы крови, сопровождающиеся повышенной кровоточивостью.
ВМС вводит врач с соблюдением правил асептики на 5-й день менструального цикла, после искусственного аборта – сразу (или после очередной менструации), после родов – спустя 3 мес. Необходимыми условиями являются нормальная картина крови, I–II степень чистоты влагалища отрицательные результаты исследования крови на РВ, ВИЧ, гепатиты В, С.
ВМС вводят в положении женщины на гинекологическом кресле. Обнажают шейку матки с помощью влагалищных зеркал и определяют длину полости матки маточным зондом. Подбирают соответствующее по размеру ВМС, с помощью специального шприца-проводника его вводят через канал шейки до дна полости матки. Выводные нити контрацептива, свисающие из канала шейки метки, обрезают на расстоянии 2–3 см от наружного зева матки.
В течение 7-10 дней после введения ВМС половая жизнь запрещена. Врач должен осмотреть женщину через 1 нед после введения контрацептива, после первой менструации, затем через 3 мес, последующие осмотры проводятся 1 раз в 6 мес. Длительность нахождения ВМС в полости матки 3–5 лет. Женщина должна самостоятельно проверять расположение выводных нитей ВМС. Если она перестает их ощущать, необходимо обратиться к врачу, так как в 9-16 % случаев может произойти самопроизвольное изгнание контрацептива из полости матки; частота его обратно пропорциональна длительности нахождения ВМС в матке. После введения ВМС возможны скудные кровянистые выделения из половых путей в течение первого межменструального промежутка и более обильные менструации. Эти явления, как правило, исчезают самостоятельно через 2–4 мес.
Самыми частыми осложнениями внутриматочной контрацепции являются боли внизу живота и маточные кровотечения. У 1–2% женщин возникают воспалительные заболевания половых органов, при этом возбудители инфекции проникают в верхние отделы полового тракта по нитям ВМС. Осложнениячаще отмечаются у нерожавших женщин, особенно у имеющих в анамнезе аборт, поэтому ВМС предпочтительнее назначать рожавшим женщинам. При появлении осложнений врач извлекает ВМС за нить, свисающую из канала шейки матки. При обрыве нитей и оставлении ВМС или его части в полости матки извлечение осуществляют под контролем гистероскопии (при отсутствии воспалительного процесса в половых органах).
Необходимо иметь в виду, что при нахождении ВМС в полости матки возможно наступление внематочной беременности, прерывание которой также сопровождается сукровичными выделениями из половых путей и схваткообразными болями внизу живота. Для уточнения диагноза необходимо бимануальное и ультразвуковое исследование, при подтверждении диагноза внематочной беременности проводится срочное оперативное вмешательство.
К числу редких осложнений относится перфорация матки. Она может быть частичной (внедрение ВМС в мышцу матки в области дна или боковых стенок) и полной (с перемещением части или всего ВМС в брюшную полость).
При нахождении ВМС в полости матки может наступить маточная беременность, которая примерно в 50 % случаев заканчивается самопроизвольным абортом. Поэтому в подобных случаях целесообразно прерывание беременности.
У женщин, которые пользовались ВМС, генеративная функция в последующем не нарушается. После извлечения ВМС беременность наступает у 30 % женщин через 1 мес, у 60 % в течение 3 мес и у 90 % в течение 1 года.
Половая стерилизация – лишение человека способности к воспроизводству потомства при сохранении эндокринной функции половых желез – может применяться в качестве метода контрацепции как у женщин, так и мужчин. У мужчин этот метод контрацепции осуществляется путем двусторонней резекции семявыносящего протока (двусторонней вазорезекции). Операцию выполняют под местной анестезией, в стационаре или амбулаторно. Фертильность мужчины может сохраняться еще в течение
2 мес после операции за счет сперматозоидов, находившихся до операции в ампуле семявыносящего протока и семенных пузырьках. Половая стерильность подтверждается неоднократным исследованием эякулята. Поскольку возможно восстановление проходимости семявыносящих протоков вследствие реканализации образующейся в месте резекции сперматогранулемы, рекомендуют контрольные анализы эякулята через 6 мес и через год. Если в дальнейшем пациент обращается с просьбой восстановить репродуктивную функцию, то производят сшивание концов семявыносящего протока с использованием микрохирургической техники.
В основе хирургических методов половой стерилизации у женщин лежит нарушение проходимости маточных труб путем их коагуляции, перевязки и др. Половую стерилизацию нередко производят в ходе операций по поводу внематочной беременности, выпадения матки, при кесаревом сечении, миомэктомии и др. Оперативные вмешательства на маточных трубах в целях половой стерилизации выполняются при помощи операционных лапароскопов, реже лапаротомическим путем. Разработан метод временной стерилизации путем наложения клемм на интерстициальные отделы маточных труб во время лапароскопии. В дальнейшем при желании женщины восстановить репродуктивную функцию вновь проводят лапароскопию и снимают клеммы с маточных труб, проходимость которых восстанавливается.
В России половая стерилизация может производиться по желанию пациентов (по письменному заявлению) при наличии следующих условий: количество детей в семье не менее двух; возраст пациента (пациентки) не моложе 35 лет.
ЛОХИОМЕТРА – см. Послеродовый период патологический.
МАСТИТ – см. Заболевания молочных желез.
МНОГОВОДИЕ– избыточное накопление в амниотической полости околоплодных вод (более 1,5 л). Причины изучены недостаточно. Играют роль сахарный диабет, сердечно-сосудистые заболевания, резус-сенсибилизация, внутриутробные инфекции. Нередки сочетания с аномалиями развития плода. Многоводие бывает острым и хроническим, часто оканчивается преждевременными родами.
Симптомы, течение. Общая слабость, одышка вследствие высокого стояния диафрагмы, учащение пульса, отеки. Часто наблюдается неправильное положение плода. Размеры матки больше, чем должны быть при предполагаемом сроке беременности. Матка напряжена, пальпация частей плода затруднена, сердечные тоны прослушиваются нечетко. При влагалищном исследовании определяется напряжение плодного пузыря. Дифференциальный диагнозпроводят с многоплодной беременностью, кистомой яичника больших размеров, асцитом. Важное диагностическое значение имеет УЗИ.
Лечение.При остром многоводии, особенно в случае нарушения функции сердечно-сосудистой и дыхательной систем, а также при выявлении у плода пороков развития необходимо досрочное родоразрешение. Для этого осторожно пунктируют плодный пузырь и медленно выпускают околоплодные воды (по игле или катетеру), чтобы избежать отслойки плаценты, выпадения мелких частей плода, пуповины. После излития вод объем матки уменьшается, стенки ее уплотняются, появляются или усиливаются схватки.
При хроническом многоводии допустимо продолжение беременности до предполагаемого срока родов; применение с лечебной целью диеты, антибиотиков в большинстве случаев не эффективно.
Роды при многоводии нередко осложняются слабостью родовой деятельности, преждевременной отслойкой нормально расположенной плаценты, гипотоническим кровотечением, что связано с чрезмерным растяжением матки. Для предупреждения этих осложнений при неполном раскрытии маточного зева (на 3–4 см) необходимо медленно выпустить часть околоплодных вод, не извлекая руки из влагалища (опасность выпадения петли пуповины). При слабости родовой деятельности назначают соответствующее лечение. В III периоде родов проводят профилактику гипотонического кровотечения.
НЕФРОПАТИЯ – см. Токсикозы беременных.
ОБЕЗБОЛИВАНИЕ РОДОВ.Одним из основных немедикаментозных методов обезболивания родов является физиопсихопрофилактическая подготовка беременной к родам – система мероприятий, направленных на устранение отрицательных эмоций, воспитание положительных условно-рефлекторных связей, снятие у беременной страха перед родами и родовыми болями, привлечение ее к активному участию в акте родов. Включает следующие компоненты: комплекс лечебной физкультуры; ультрафиолетовое облучение тела и специальные занятия. Занятия по физической подготовке проводят под руководством инструктора по лечебной физкультуре. Ультрафиолетовое облучение повышает функциональное состояние нервной системы и эндокринных желез, увеличивает защитные силы организма. До 16 нед беременности обычно проводят 10 сеансов облучения интенсивностью 0,25-1,25 биодозы, при сроке 17–31 нед – 10 сеансов интенсивностью 1,25-1,5 биодозы, в сроки 32–40 нед – 20 сеансов интенсивностью 1,5–2,5 биодозы. Занятия по психопрофилактике проводят в женской консультации. Общее число занятий 6–8. Первое занятие, имеющее характер индивидуальной беседы, позволяет врачу установить прямой контакт с беременной, собрать анамнез. В доступной для беременной форме врач рассказывает о роли ЦНС в формировании боли, необоснованности страха перед родами и т. д. На втором занятии сообщают о течении родов и подчеркивают несостоятельность страха перед родами. На третьем занятии беременную знакомят с течением I периода родов и обучают приемам обезболивания (правильное, ритмичное, глубокое дыхание, поглаживание пальцами кожи нижнего отдела живота, прижатие точек в области верхних передних подвздошных остей и наружных углов поясничного ромба). На четвертом занятии проверяют, как эти навыки усвоены. Пятое занятие посвящают знакомству с течением II и III периодов родов, обучают задерживать дыхание и правильно тужиться. На шестом занятии проверяют усвоение этих приемов. На последующих 1–2 занятиях закрепляют полученные навыки.
Эффективными немедикаментозными методами обезболивания родов являются также акупунктура и акупрессура, чрескожная электронейростимуляция.
Лекарственные вещества, применяемые для обезболивания родов, должны быть безопасны не только для матери, но и для плода, так как большинство фармакологических препаратов сравнительно легко проникают через плацентарный барьер. В настоящее время в акушерской практике используют различные препараты, обладающие анальгетическим и спазмолитическим действием. Лекарственные вещества вводят в начале I периода родов при установившейся родовой деятельности и раскрытии шейки матки не менее чем на 3–4 см. Чаще всего вводят в/м 20–40 мг промедола в сочетании с 20 мг димедрола и 40 мг но-шпы. Промедол противопоказан при угнетении дыхания. Введение препаратов должно быть прекращено за 2 ч до момента предполагаемого рождения ребенка.
Для снятия нередко возникающего психомоторного возбуждения, приводящего к психическому и физическому утомлению роженицы и нарушению сократительной деятельности матки, назначают различные сочетания нейролептических (аминазин, пропазин, дроперидол), антигистаминных (димедрол, дипразин, супрастин), атарактических (хлозепид), транквилизирующих (сибазон) препаратов с аналгезирующими (анальгин) и спазмолитическими (но-шпа, папаверин) средствами. Обычно используют сибазон (диазепам) в сочетании с анальгином, спазмолитиками.
Широко применяется для обезболивания родов ингаляция смеси закиси азота и кислорода в соотношении 1:1. Этот метод обеспечивает адекватное обезболивание при сохранении сознания, не вызывает угнетения дыхания матери и плода. Газонаркотическую смесь подают в прерывистом режиме во время схваток. Для достижения оптимальной аналгезии ингаляцию смеси следует начинать за 10–15 с до того, как схватка станет болезненной. Правильное применение данной методики обеспечивает полное обезболивание у 60 % и частичное у 40 % рожениц.
В последние годы для обезболивания родов стали применять кроме закиси азота трилен, метоксифлюран в смеси с кислородом при помощи наркозных аппаратов различного типа (например, НАПП-2, портативные приборы). По мнению многих авторов, метоксифлюран является лучшим галогенизированным ингаляционным анестетиком для аналгезии в акушерстве, так как низкий коэффициент растворимости этого газа в крови обусловливает быстрое начало фармакологического действия и быструю элиминацию препарата. Кроме того, этот препарат практически не подвергается метаболизму, а длительная ингаляция его в концентрации до 0,75 об.% во II периоде родов не вызывает релаксации матки и увеличения кровопотери. Малые дозы его не угнетают ЦНС матери и плода.
В акушерской практике для достижения фармакологического сна, лечебного отдыха при затяжных родах, утомлении рожениц, дискоординации родовой деятельности применяется оксибутират натрия, обладающий выраженным гипнотическим (снотворным) и более слабым аналгезирующим эффектом. При внутривенном введении препарата в дозе 40–50 мг/кг через 10–15 мин наступает глубокий сон. Оксибутират натрия применяется в сочетании с другими седативными препаратами.
Адекватного уровня аналгезии у большинства рожениц позволяют достичь методы регионарной анестезии. Наиболее широко применяется эпидуральная (перидуральная) анестезия, которую может проводить только анестезиолог, в совершенстве владеющий этой методикой. Этот метод обеспечивает снижение метаболического ацидоза, гипервентиляции, уменьшение выброса катехоламинов и дистресс-гормонов. Вазомоторная блокада способствует улучшению маточно-плацентарного кровотока и тонуса матки, что положительно влияет на состояние плода. В связи с этим эпидуральной анестезии отдается предпочтение у пациенток с преэклампсией, сахарным диабетом и другими заболеваниями, при которых нарушен плацентарный кровоток. Она является методом выбора также при тазовых предлежаниях плода и многоплодии. Абсолютным противопоказанием к эпидуральной анестезии является угроза разрыва матки по рубцу.
Местный анестетик для обезболивания родов должен быть безопасным для матери и плода и обеспечивать достаточную аналгезию с минимальным моторным блоком, не ослабляющим силу потуг. В нашей стране в акушерской практике чаще используют 2 %-ный раствор лидокаина гидрохлорида и 2,5 %-ный раствор тримекаина. Обезболивание начинают при раскрытии шейки матки на 4–5 см (исключение составляют роды при тяжелой форме гестоза, заболеваниях сердечно-сосудистой системы, когда анестетик вводят с возникновением первых схваток). Вначале в эпидуральное пространство вводят тест-дозу местного анестетика – 2–3 мл 2 %-ного раствора лидокаина гидрохлорида или 2,5 %-ного раствора тримекаина, через 5 мин еще 4–6 мл. В дальнейшем введение местного анестетика повторяют при возобновлении болей. Обычно действие лидокаина (и тримекаина) сохраняется в течение 50 мин – 1 ч 50 мин после введения, причем оно постепенно укорачивается по мере развития родового акта. При возрастании интенсивности болей дозу анестетика увеличивают до 10–15 мл указанных выше растворов на одно введение. Введение местного анестетика прекращают, когда головка плода опускается на тазовое дно. Оно может быть продолжено при возникновении показаний к наложению акушерских щипцов, а также для обезболивания зашивания разрывов или разрезов промежности. Суточная доза 2 %-ного раствора лидокаина и 2,5 %-ного раствора тримекаина не должна превышать 50–60 мл. У рожениц с тяжелым гестозом, бронхиальной астмой, заболеваниями сердечно-сосудистой системы эпидуральную анестезию рекомендуется продолжать в течение 1–2 сут после родов (длительная эпидуральная анестезия), что позволяет улучшить показатели гемодинамики.
Неврологические нарушения (сонливость, галлюцинации, спутанность сознания, судороги) при использовании лидокаина и тримекаина обусловлены в первую очередь поступлением их в кровеносное русло в результате проникновения в просвет крупных тонкостенных вен, а не прямым угнетающим действием на ЦНС. При передозировке этих препаратов возможно угнетение сердечной деятельности пациентки вплоть до остановки сердца.
В последние годы для проведения эпидуральной анестезии в родах стали использовать близкий по структуре к лидокаину бупивакаина гидрохлорид. 0,125 %-ный раствор бупивакаина обеспечивает эффективную селективную аналгезию без значительной миорелаксации во II периоде родов показаний к наложению акушерских щипцов обычно не возникает, в то время как 0,25-0,5 %-ный раствор вызывает выраженный моторный блок, что приводит к слабости родовой деятельности и необходимости во многих случаях наложения акушерских щипцов.
Комбинация местного анестетика с адреналином (1: 800 000) и липофильными наркотическими анальгетика фентанилом (50-100 мкг) или суфентанилом (10 мкг) позволяет улучшить качество аналгезии, снизить дозу местного анестетика и уменьшить количество его побочных эффектов.
Пудендальная анестезия применяется для обезболивания потуг у рожениц, которым противопоказано длительное и сильное мышечное напряжение (при заболеваниях сердечно-сосудистой системы, высокой степени миопии), для обезболивания при наложении акушерских щипцов, а также в тех случаях, когда эпидуральная анестезия противопоказана или неосуществима из-за анатомических особенностей пациентки. Для пудендальной анестезии обычно применяется 0,5 %-ный раствор новокаина – по 50 мл раствора вводится с каждой стороны в область седалищно-прямокишечной ямки. Нередко пудендальная анестезия сочетается с перинеотомией.
ОБРАБОТКА ПУПОВИНЫ НОВОРОЖДЕННОГО.Пупочная рана может стать входными воротами возбудителей инфекции. Развитие инфекции может привести к сепсису. При обработке пуповины новорожденного особенно строго следят за выполнением правил асептики и антисептики. Перед обработкой пуповины акушерка моет руки, как перед операцией, надевает стерильные перчатки и маску. Пуповину отделяют в два этапа. Первоначально на пуповину, обработанную 0,5 %-ным раствором хлоргексидина в 70° этиловом спирте, после прекращения пульсации ее сосудов накладывают зажимы, один – на расстоянии 10 см от пупочного кольца, другой – отступя 2 см кнаружи от первого. Пуповину между зажимами смазывают тем же дезинфицирующим раствором и перерезают стерильными ножницами. Ребенка в стерильных пеленках переносят на пеленальный столик для дальнейшей обработки пуповинного остатка. Акушерка повторно обрабатывает руки, надевает стерильные перчатки и маску. Детский конец пуповины вновь протирают дезинфицирующим раствором и туго отжимают между указательным и большим пальцами. С помощью специальных стерильных щипцов на пуповину, отступя 0,5 см от пупочного кольца, накладывают стерильную металлическую скобку Роговина, конец пуповинного остатка отсекают на расстоянии 0,5–0,7 см от верхнего края скобки. Пупочную рану обрабатывают 5 %-ным раствором перманганата калия или 0,5 %-ным раствором хлоргексидина глюконата в 70° этиловом спирте. Возможно использование пленкообразующих препаратов. При резус-конфликте на пуповину сразу после рождения накладывают зажим, после чего – шелковую лигатуру на расстоянии 2–2,5 см от пупочного кольца. Пуповину пересекают ножницами, отступя 2–2,5 см от лигатуры. Культю пуповины завязывают марлевой салфеткой. Это дает возможность при необходимости произвести заменное переливание крови через сосуды пуповины новорожденному.
ПОСЛЕРОДОВЫЙ ПЕРИОД НОРМАЛЬНЫЙ.Продолжительность – 6–8 нед. Наиболее выражены изменения со стороны матки (инволюция). Показателем инволюции матки является высота стояния ее дна: к концу первых суток – на уровне пупка, на 5-е сут – на середине расстояния между лоном и пупком, к концу 10-х сут – за лоном. Внутренний маточный зев закрывается к концу 10-х сут, наружный – в конце 3-й нед после родов. Непосредственно после родов внутренняя поверхность матки представляет собой обширную раневую поверхность с обильным секретом (кровь). Эпителизация этой поверхности происходит постепенно: на 10-е сут эпителизируется внутренняя поверхность матки, за исключением плацентарной площадки, в конце 3-й нед происходит полная эпителизация внутренней поверхности матки. Соответственно, изменяется и характер послеродовых выделений (лохии). В течение первых 5 сут после родов лохии обильные кровянистые; с 6-го по 10-й день – обильные коричневые; с 11-го по 15-й день – умеренные желтоватые; с 16-го по 20-й день – скудные беловатые. С 3-й нед лохии становятся слизистыми. Под влиянием лактогенного гормона гипофиза на 3-4-й день после родов начинается секреция молока (молозиво, переходное молоко, зрелое молоко).
Течение. После родов родильница чувствует себя утомленной и нуждается в отдыхе. Температура тела нормальная; однократное повышение температуры может наблюдаться на 3-4-й день послеродового периода вследствие проникновения микробов в полость матки или в результате нагрубания молочных желез. Частота пульса чаще всего нормальная, реже отмечается физиологическая брадикардия. АД несколько снижается. Аппетит в первые дни может быть понижен, затем восстанавливается; стул и мочеиспускание задержаны вследствие атонии кишечника и мочевого пузыря.
Ведение. Ежедневное врачебное наблюдение за общим состояниям родильницы. Измеряют частоту пульса, температуру тела, АД. Определяют состояние молочных желез, инволюцию матки, характер лохий. Следят за стулом и мочеиспусканием. В целях профилактики послеродовой инфекции необходимо строжайшее соблюдение правил асептики и антисептики. Здоровым женщинам через 6 ч после родов разрешают вставать на 15–30 мин 1–2 раза (раннее вставание), назначают лечебную физкультуру. Разрывы промежности I–II степени не являются противопоказанием к раннему вставанию. На 3-й сут после родов при отсутствии стула ставят очистительную клизму или назначают слабительное. При задержке мочеиспускания назначают отвар медвежьих ушек, питуитрин или сульфат магния, в случае неэффективности этих мер проводят катетеризацию мочевого пузыря. Питание полноценное с достаточным содержанием витаминов. Два раза в день обязательно следует проводить туалет (подмывание) наружных половых органов раствором перманганата калия (1: 10 000). Если были наложены швы на промежность, то проводят «сухой туалет» (линию швов на промежности не моют, а присыпают одним из антисептических порошков). Молочные железы, начиная от соска и заканчивая подмышечной впадиной, обрабатывают теплой водой с детским мылом до и после каждого кормления и обсушивают стерильной ватой или марлей. Выписывают родильницу на 4-6-е сут после неосложненных родов. Половая жизнь разрешается не ранее чем через 6–8 нед после родов.
ПОСЛЕРОДОВОЙ ПЕРИОД ПАТОЛОГИЧЕСКИЙ. Задержка послеродовых выделений (лохиометра)возникает при загибе матки кзади (при длительном постельном режиме), замедленном ее сокращении, спазме внутреннего маточного зева или скоплении в этой области остатков плодных оболочек, сгустков крови.
Симптомы, течение. Замедленное сокращение матки (субинволюция), резкое уменьшение объема лохий, чувство тяжести внизу живота, температура тела нормальная, иногда субфебрильная. Лохиометру следует дифференцировать с эндометритом. При эндометрите матка может быть не увеличена, но болезненна при пальпации. Лохии мутные, с неприятным запахом. Температура тела повышена, пульс учащен. Наиболее информативным дополнительным методом дифференциальной диагностики лохиометры является УЗИ матки. При лохиометре переднезадний размер полости матки, примерно в 6 раз больше, чем на данный день после родов при неосложненном течении послеродового периода. О наличии эндометрита свидетельствуют эхографические признаки фибринозного налета и газа в полости матки.
Лечение.Вакуум-аспирация содержимого полости матки и назначение после этого утеротонических препаратов – окситоцина, метилэргометрина (за 20 мин до введения этих средств для снятия спазма внутреннего маточного зева в/м вводят но-шпу).
Профилактика. Правильное ведение родов и послеродового периода. В послеродовом периоде необходимо следить за состоянием матки (консистенция, размеры, чувствительность), характером и объемом лохий. Послеродовая лечебная гимнастика, своевременное опорожнение мочевого пузыря и кишечника.
Послеродовая язва (гнойно-воспалительный процесс)возникает на 3-4-е сут после родов в результате инфицирования раневой поверхности в области промежности, вульвы, влагалища и шейки матки. Воспалительный процесс сопровождается образованием некротического налета. Иногда отмечается субфебрильная температура. Диагнозставят при осмотре промежности, входа во влагалище, исследования с помощью влагалищных зеркал влагалища и шейки матки. Язва представляет собой раневую поверхность, покрытую сероватым, плотно сидящим на основании налетом (не снимается тупфером). Периферические ткани отечны и гиперемированы.
Лечение.Вскрытие раневой поверхности (раны) для обеспечения свободного оттока отделяемого, удаление гнойных налетов и лечение, направленное на активизацию регенерации ткани. Для удаления гнойных налетов в рану вводят стерильную марлевую турунду, пропитанную 10 % раствором хлорида натрия; турунду меняют ежедневно до тех пор, пока рана полностью не очистится от гноя. В целях стимуляции формирования грануляций в рану вводят марлевые тампоны, обработанные растворами протеолитических ферментов (трипсин, химотрипсин) – 10–20 мг препарата растворяют в 0,25 %-ном растворе новокаина. Проводят промывания ран антисептическими растворами. После очищения раны от гноя назначают аппликации с мазью Вишневского, левомеколем. Небольшие инфицированные раны заживают вторичным натяжением; при обширных послеродовых язвах иногда накладывают вторичные швы.
Послеродовой эндометрит.Причина – стафилококковая, стрептококковая, колибациллярная и другая инфекция. Развивается обычно в результате проникновения микробов в остатки децидуальной оболочки матки с вовлечением в процесс прилежащих участков миометрия (эндомиометрит).
Симптомы, течение. Заболевание начинается на 3-4-й день после родов. Повышается температура до 38 °C, пульс учащается, но частота его соответствует температуре, бывает однократный озноб. Общее состояние почти не нарушается. Местные изменения: субинволюция матки, болезненность «по ребрам матки» (место расположения крупных лимфатических сосудов), лохии с примесью гноя, лохиометра с последующим нагноением (пиометра). Заболевание протекает 8-10 дней.
Лечение.Рекомендуются постельный режим, антибиотики (в зависимости от вида возбудителя) в сочетании с сульфаниламидами, нитрофуранами или метронидазолом, болеутоляющие и спазмолитические препараты. Если эффект от терапии отсутствует, показано промывание матки растворами антисептических средств (например, этакридина лактата, диоксидина). В случае задержки в полости матки сгустков крови, остатков плодного яйца или децидуальной оболочки проводят вакуум-аспирацию матки, удаление задержавшихся в ней элементов и промывание матки антисептическими растворами. Назначают дезинтоксикационную терапию, средства, повышающие иммунологическую реактивность организма, витамины.
Послеродовой параметрит– следствие распространения инфекции (стафило-, стрептококки, кишечная палочка и др.) лимфогенным путем из послеродовой язвы или инфицированной матки. Проникновению возбудителей инфекции в параметральную клетчатку способствуют разрывы шейки матки и верхней трети влагалища. Воспалительный выпот быстро становится плотным, что придает характерную консистенцию пораженным тканям.
Симптомы, течение. Заболевание начинается остро на 2-й нед после родов, сопровождается ухудшением общего состояния, ознобом, высокой температурой, нарушением мочеиспускания. Эндомиометрит часто сопутствует параметриту. Перитонеальные симптомы выражены незначительно или отсутствуют, так как воспалительный инфильтрат располагается экстраперитонеально. Диагнозосновывается на клинической картине и данных влагалищного исследования. Сбоку от матки пальпируют плотный инфильтрат (одно– или двусторонний), доходящий до стенок таза. Дифференциальный диагнозпроводят с сальпингоофоритом, тазовым перитонитом и метротромбофлебитом.
Лечение.Постельный режим, лед на низ живота (в первые дни), обезболивающие средства, антибиотики, инфузии реополиглюкина, альбумина и др.; глюкокортикостероиды (вместе с антибиотиками) при замедленном рассасывании инфильтрата, препараты, повышающие иммунологическую реактивность организма, витамины, в/в введение 10 %-ного раствора хлорида кальция. При нагноении инфильтрата – задняя кольпотомия.
Послеродовой сальпингоофорит– воспаление придатков матки; чаще всего является осложнением эндометрита. Возбудители инфекции те же, что и при эндометрите. Инфекция распространяется лимфогенно или по маточным трубам (интраканаликулярно). Воспалительный процесс вначале захватывает маточные трубы, затем переходит на яичники, образуя единый конгломерат.
Симптомы, течение. Заболевание развивается на 8-10-й день после родов, сопровождается ухудшением общего состояния, повышением температуры до 38–39 "С, ознобом, тахикардией, сильной болью в животе, тошнотой, метеоризмом, перитонеальными симптомами. При влагалищном исследовании определяют признаки эндометрита и пастозность придатков матки с одной или двух сторон. Придатки матки резко болезненны при пальпации. При гиперергическом течении процесса возможно нагноение (пиосальпинкс, пиоварий) с угрозой развития диффузного гнойного перитонита. Дифференциальный диагнозпроводят с параметритом, тазовым тромбофлебитом, острым аппендицитом.
Лечение.Постельный режим, лед на живот, механически и химически щадящая пища, комбинации антибиотиков, воздействующих и на анаэробные микроорганизмы, например цефалоспорины II и III поколений (цефокситин, цефотенан, цефтриаксон и др.) в сочетании с клиндамицином, метронидазолом, хлорамфениколом и др., обезболивающие препараты, дезинтоксикационная инфузионная терапия, иммунотерапия (иммуноглобулин), десенсибилизирующая терапия (пипольфен, димедрол), 10 %-ный раствор хлорида кальция в/в, в дальнейшем возможны физиотерапевтические процедуры. В случае угрожающего или наступившего разрыва пиосальпинкса или пиовара показана срочная лапаротомия и удаление пораженных придатков; матку удаляют по показаниям.
Послеродовой тазовый перитонит (пельвиоперитонит).Возбудителями инфекции являются микробы септической группы, гонококк и др. Инфекция распространяется в основном лимфогенным путем из матки.
Нередко бывает осложнением сальпингоофорита. Поражение брюшины приводит к образованию серозного или гнойного экссудата. Процесс имеет тенденцию ограничиваться областью таза.
Симптомы, течение. Возникает на 1-2-й нед после родов. Начало острое: озноб, высокая температура, резкая боль внизу живота, метеоризм, положительный симптом Щеткина – Блюмберга. Через несколько суток состояние больной улучшается, в нижнем отделе живота начинает пальпироваться пограничная борозда, ограничивающая воспалительный процесс в тазу. При влагалищном исследовании в начале заболевания находят только резкую болезненность заднего свода влагалища. В последующие дни начинает четко пальпироваться выпот, выпячивающий задний свод влагалища в виде купола.
Лечение.Строгий постельный режим, лед на низ живота, обезболивающие, десенсибилизирующие препараты, антибиотики (в/м и через задний свод влагалища путем его пункции), сульфаниламиды, иммунокорригирующая и инфузионная терапия, витамины, сердечные средства. При выпячивании заднего свода влагалища и скоплении значительного количества экссудата – кольпотомия и дренирование. После стихания острых явлений – физиотерапия и курортное лечение.
Послеродовые тромбофлебитымогут возникать в поверхностных венах конечностей, венах матки, тазовых венах или глубоких венах нижних конечностей. Тромбофлебиты поверхностных вен нижних конечностей обычно протекают на фоне варикозного расширения вен.
Симптомы, течение. Тромбофлебит вен матки (метротромбофлебит) характеризуется субинволюцией матки, длительными кровянистыми выделениями из влагалища, повышением температуры, учащением пульса. При влагалищном исследовании можно обнаружить извитые тяжи (вены) на поверхности матки. Тромбофлебит вен таза развивается в конце 1-й нед после родов, сопровождается высокой температурой, учащением пульса, ознобом при плохом общем состоянии. При влагалищном исследовании на боковых стенках малого таза определяются извитые и болезненные вены. Пальпировать следует очень осторожно из-за опасности отрыва тромба.
Тромбофлебит глубоких вен нижних конечностей возникает на 2-й нед послеродового периода. Начало заболевания острое: боль в ноге и отек, повышение температуры тела, озноб, значительное учащение пульса (более 120 уд/мин). При объективном исследовании обнаруживается сглаженность паховой складки пораженной конечности: пальпация в области бедренного (скарповского) треугольника при тромбофлебите глубоких вен бед-pa болезненна. Отмечается также болезненность по ходу крупных сосудистых стволов бедра и голени. Продолжительность заболевания до 6–8 нед.
Лечение.Постельный режим, при тромбофлебите нижних конечностей возвышенное положение ног; ношение эластических бинтов или чулок; антибиотики, препараты, обладающие противовоспалительными и антиагрегантными свойствами (эскузан, бутадион, ацетилсалициловая кислота), средства, улучшающие реологические свойства крови (реополиглюкин, гемодез). Лечениеантиагрегантами и (или) антикоагулянтами проводят под контролем показателей свертываемости крови. Назначают гепарин или низкомолекулярные гепарины (флаксипарин или фрагмин). При этом величина протромбинового индекса не должна быть ниже 40–50 %. Применяют промедол, папаверин, новокаин в свечах.
При остро возникшем тромбозе вен нижних конечностей в первые сутки назначают непрямые антикоагулянты (варфарин, синкумар) и гепарин или фрагмин. В период выздоровления больной разрешают встать, если температура нормальная в течение недели, СОЭ не выше 30 мм/ч, отсутствуют ощущения ползания мурашек в конечностях.
Послеродовой сепсисразвивается в различные сроки послеродового периода. Начало острое, состояние больной тяжелое, высокая температура постоянного или гектического типа, повторный озноб, частый пульс, затемненное сознание, септическая картина крови, бактериемия. Из внутренних органов наиболее часто поражаются легкие (септическая пневмония). Тяжелое поражение почек приводит к острой почечной недостаточности. В дальнейшем клиническая картина заболевания определяется локализацией гнойных очагов (тромбофлебит, диффузный перитонит и др.). Диагнозосновывается на клинической картине заболевания, данных анализа крови, результатах посевов крови (на высоте озноба). Необходима дифференциальная диагностика с острыми экстрагенитальными инфекциями.
Лечение.Тщательный уход за больной, полноценное питание, богатое витаминами. Важную роль играет санация первичного очага. Интенсивная инфузионно-трансфузионная терапия включает введение плазмы, альбумина, протеина, реополиглюкина, полиглюкина, гемодеза, желатиноля, раствора Рингера – Локка, гидрокарбоната натрия, 5-10 %-ного раствора глюкозы, спазмолитические препараты, сердечные гликозиды и др. Ежесуточное количество вводимой в целях дезинтоксикации жидкости должно составлять не менее 3000–3500 мл в первую неделю и до 2000 мл во вторую неделю лечения.
Антибактериальная терапия проводится одновременно 2–3 антибактериальными препаратами, один из которых вводят в/в. Чаще применяют антибиотики широкого спектра действия в максимальных дозах: цефалоспорины (цефоксицин и др.), аминогликозиды (канамицина сульфат, гентамицина сульфат), полусинтетические пенициллины (оксациллин, метициллин). В целях воздействия на анаэробные бактерии могут быть использованы препараты имидазольной группы (метронидазол), а также левомицетии, линкомицин в сочетании с аминогликозидами. В целях профилактики бактериального шока проводят лечение, направленное на улучшение микроциркуляции с обязательным введением гепарина и кортикостероидов, по показаниям – ИВЛ и гипербарическую оксигенацию. При отсутствии эффекта от проводимой терапии в течение 3–4 дней заменяют антибиотики с учетом антибиотикограммы. Антибиотикотераиию продолжают в течение 7-10 дней с последующей сменой препаратов. Общая продолжительность терапии 14–20 дней. Кроме того, рекомендуются применение гепарина, лечение, направленное на улучшение состояния сердечно-сосудистой системы, почек, печени и др. Для повышения иммунологической реактивности показано переливание антистафилококковой гипериммунной плазмы, гамма-глобулина, цитратной свежей крови и др.
Профилактикасепсиса должна начинаться в женской консультации – санация очагов инфекции, своевременное лечение воспалительных заболеваний женских половых органов, рациональное ведение и оздоровление беременных. В стационаре рекомендуется совместное пребывание матери и ребенка (в приспособленных для этого родовспомогательных учреждениях), когда происходит вытеснение госпитальных штаммов стафилококков внебольничными штаммами микробов. Желательно уменьшение акушерских операций, особенно кесарева сечения, и числа абортов. Необходимы своевременное лечение локализованных форм послеродовой инфекции, нормализация микроциркуляции с помощью направленной инфузионной терапии.
ПРЕГЕСТОЗ – см. Токсикозы беременных.
ПРЕДЛЕЖАНИЕ И ВЫПАДЕНИЕ ПУПОВИНЫ.Выпадением петли пуповины и мелких частей плода называют нахождение их ниже крупной предлежащей части плода после излития околоплодных вод. Пока плодный пузырь цел и рядом с предлежащей частью плода или ниже ее через плодные оболочки определяется петля пуповины или мелкая часть плода, говорят об их предлежании. Диагнозустанавливают при УЗИ и влагалищном исследовании. Наиболее опасно выпадение петли пуповины при головном предлежании плода, так как во время родов она прижимается к стенкам таза, развивается гипоксия плода и наступает его гибель. Подозрение на выпадение петли пуповины возникает в случае стойкого изменения сердцебиения плода сразу после излития околоплодных вод.
Обнаружив предлежание петли пуповины, роженице придают коленнолоктевое положение или положение с приподнятым тазом, что иногда предотвращает дальнейшее прижатие пуповины. В случае выпадения петли пуповины при головном предлежании плода производится кесарево сечение. Если выпадение пуповины происходит при полном открытии шейки матки и головке плода, находящейся в полости таза, показана операция наложения акушерских щипцов. Выпадение петли пуповины при тазовом предлежании плода менее опасно, чем при головном, и, если нет других осложнений, допускаются роды через естественные родовые пути. В случае гибели плода производят плодоразрушающую операцию при наличии акушерских условий.
ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ– расположение ее впереди предлежащей части плода. Основные причины: дистрофические изменения слизистой оболочки матки, возникшие после абортов и родов, опухоли и аномалии развития матки, инфантилизм, снижение протеолитических свойств трофобласта плодного яйца, первичная низкая нидация плодного яйца.
Симптомы, течение. В зависимости от степени закрытия внутреннего зева матки плацентарной тканью различают полное (центральное) и неполное (боковое и краевое) предлежания плаценты. Если при открытии зева на 4–6 см повсюду определяется плацентарная ткань, то говорят о полном предлежании плаценты; если при таком же открытии вместе с плацентой определяются и оболочки, то предлежание частичное, или неполное. Кроме предлежания, выделяют низкое расположение плаценты, когда она, располагаясь в нижнем сегменте матки, не доходит до краев внутреннего зева. При полном предлежании кровотечение из половых путей обычно наблюдается в конце беременности, при неполном – в начале родов. Кровотечение начинается внезапно и не сопровождается болями. Иногда кровотечение стихает и переходит в длительные, периодические возобновляющиеся мажущиеся кровянистые выделения. Кровотечение приводит к анемии, степень которой соответствует наружной кровопотере. При предлежании плаценты кровотечение происходит из сосудов матки; плод кровь не теряет. Однако плоду угрожает асфиксия, так как отслоившаяся часть плаценты не участвует в его газообмене.
Диагнозосновывается на данных анамнеза и объективного исследования, включая УЗИ. Всякое кровотечение в последние месяцы беременности и в начале родов подозрительно на предлежание плаценты. При наружном акушерском исследовании обращают внимание на относительно высокое стояние предлежащей части плода. Нередко определяются тазовые предлежания и поперечное положение плода. При отсутствии ультразвуковой аппаратуры диагноз уточняют при влагалищном исследовании, которое из-за опасности сильного кровотечения следует всегда проводить крайне осторожно, со строгим соблюдением правил асептики и антисептики (опасность инфекции!) при развернутой операционной. Обычно за внутренним маточным зевом пальпируют губчатую ткань (полное предлежание) или губчатую ткань с расположенными рядом гладкими плодными оболочками (неполное предлежание). При закрытой шейке матки диагноз ставят на основании характерной пастозности влагалищных сводов и пульсации сосудов. Исследование заканчивают осмотром шейки матки и стенок влагалища с помощью зеркал для исключения возможного кровотечения из этих органов (рак шейки матки, варикозное расширение вен влагалища и др.). В настоящее время основным методом диагностики при исследовании плаценты является ультразвуковой, позволяющий точно определить ее локализацию, толщину и структуру. Дифференциальный диагнозпроводят с преждевременной отслойкой нормально расположенной плаценты и начинающимся разрывом матки.
Лечение.Беременную с подозрением на предлежание плаценты срочно госпитализируют для обследования и лечения. При умеренном кровотечении во время беременности применяют средства, расслабляющие матку (10–20 мл 25 %-ного раствора сульфата магния в/м 2 раза в день, свечи, содержащие 0,02 г папаверина, 2–3 раза в день). В последнее время для релаксации матки при преждевременном развитии родовой деятельности с успехом применяют -адреномиметические препараты (партусистен). Для повышения свертываемости крови показаны витамин К по 0,015 г 3 раза в день; переливание крови малыми дозами (по 100 мл); аскорбиновая кислота – 300 мг в 20 мл 40 %-ного раствора глюкозы в/в. В связи с возможностью кровотечения необходимо строгое соблюдение постельного режима. Беременную нельзя выписывать из стационара из-за опасности возникновения кровотечения.
Родоразрешение проводят в зависимости от акушерской ситуации. При неподготовленных родовых путях и сильном кровотечении показано абдоминальное кесарево сечение. Абсолютным показанием к кесареву сечению служит полное предлежание плаценты, а также частичное предлежание, сопровождающееся сильным кровотечением. При неполном предлежании плаценты и умеренном кровотечении в I периоде вскрывают плодный пузырь. При недостаточной родовой деятельности капельно вводят 5 ЕД окситоцина. Если после вскрытия плодного пузыря кровотечение продолжается, показано кесарево сечение, при глубоко недоношенном и нежизнеспособном плоде, в ряде случаев как вынужденную меру накладывают кожноголовные щипцы. При тазовом предлежании и подвижной предлежащей части при отсутствии условий для кесарева сечения можно крайне осторожно попытаться низвести ножку плода и подвесить к ней груз до 200 г. Экстракция плода при неполном раскрытии шейки матки абсолютно противопоказана (разрыв матки!). Последовый и ранний послеродовой периоды часто осложняются гипотоническим кровотечением, поэтому в III периоде родов необходимо в/в ведение 1 мл окситоцина (5 ЕД) в 20 мл 40 %-ного раствора глюкозы или 1 мл метилэргометрина вместе с 40 %-ным раствором глюкозы. После рождения последа во всех случаях осматривают шейку матки с помощью зеркал.
Профилактикапредлежания плаценты заключается в проведении санитарно-просветительной работы относительно вреда абортов, раннем выявлении и лечении инфантилизма и различных воспалительных заболеваний матки.
ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКАнормально расположенной плаценты. Причины: сосудистые заболевания матери (тяжелые формы поздних гестоза, гипертоническая болезнь, нефриты и др.), воспалительные и дистрофические изменения матки, дегенеративные изменения плаценты (перенашивание беременности, гиповитаминозы), перерастяжение матки (многоводие, многоплодие, крупный плод). Скопление крови между отслаивающейся плацентой и стенкой матки приводит к образованию ретроплацентарной гематомы, которая увеличивается в объеме и пропитывает стенку матки кровью (внутреннее, или скрытое, кровотечение). Если кровь проникает между стенкой матки и оболочками, то возникает наружное, или видимое, кровотечение. Поступление ретроплацентарной крови, богатой тромбопластическими веществами, в материнский кровоток может привести к состоянию гипофибриногенемии.
Симптомы, течение зависят от силы внутреннего кровотечения. Небольшая стабильная ретроплацентарная гематома может не проявляться клинически. При значительном кровотечении у беременной (роженицы) возникает сильная боль в животе, матка становится плотной, живот вздутым, болезненным в области гематомы. Снижается АД, учащается пульс. При наружном кровотечении степень анемии не соответствует степени кровопотери. У плода быстро возникает внутриутробная асфиксия. Дифференциальный диагнозпроводят прежде всего с предлежанием плаценты, разрывом матки, перекрутом ножки кисты яичника.
Лечение.При сильном кровотечении и отсутствии условий для естественного родоразрешения показано кесарево сечение даже при мертвом плоде. Выраженное пропитывание стенки матки кровью является показанием к экстирпации матки. Во время родов вскрывают плодный пузырь, накладывают акушерские щипцы или вакуум-экстрактор. В III периоде родов производят ручное отделение и выделение последа, не ожидая его самостоятельного рождения (опасность гипотонического кровотечения). В послеродовом периоде проводят инфузионно-трансфузионную терапию, профилактику гипотонического кровотечения и гипофибриногенемии. При кровотечении вследствие нарушения свертываемости крови вводят фибриноген (до 10 г в/в), аминокапроновую кислоту (100 мл 5%-ного раствора в/в), свежую донорскую кровь, свежезамороженную плазму, при тромбоцитопении – тромбоцитную массу.
ПРЕЖДЕВРЕМЕННЫЕ РОДЫнаступают при сроке беременности от 28 до 37 нед. Прерывание беременности в сроки от 22 до 28 нед, по номенклатуре ВОЗ, относят к очень ранним преждевременным родам. В России прерывание беременности в эти сроки считают преждевременными родами только в тех случаях, когда новорожденный выживает в течение 7 дней после рождения. Если ребенок погиб в первые 7 дней после рождения, прерывание беременности считается поздним выкидышем.
Причины преждевременных родов те же, что и при самопроизвольных абортах (см. Аборт). Различают следующие стадии преждевременных родов: угрожающие, начинающиеся и начавшиеся преждевременные роды. При угрожающих родах отмечаются боли в пояснице и в нижней части живота, повышение возбудимости и тонуса матки; характерных для родовой деятельности изменений шейки матки не обнаруживают, наружный маточный зев закрыт (у повторнородящих пропускает кончик пальца). При начинающихся преждевременных родах обычно отмечаются схваткообразные боли внизу живота или регулярные схватки, шейка матки укорочена или сглажена. Начавшиеся преждевременные роды характеризуются регулярной родовой деятельностью и открытием шейки матки на 2–3 см.
Роды часто осложняются дородовым излитием околоплодных вод, слабостью родовой деятельности (не всегда); высокая перинатальная смертность.
Лечение.В случае появления симптомов преждевременных родов женщину следует госпитализировать. В зависимости от акушерской ситуации выбирают консервативно-выжидательную или активную тактику ведения. Консервативно-выжидательная тактика показана при целом плодном пузыре, сроке беременности до 37 нед, хорошем состоянии матери и плода, раскрытии шейки матки не более чем на 2–4 см, отсутствии признаков инфекции. При этом проводят комплексное лечение, направленное на снижение возбудимости и подавление сократительной деятельности матки, повышение жизнедеятельности плода и его «созревание», а также на устранение патологических состояний, явившихся причиной преждевременных родов. Назначают постельный режим, седативные средства (препараты валерианы, пустырника, нозепам, сибазон), препараты, оказывающие спазмолитическое действие (но-шпу, баралгин, метацин) и снижающие сократительную деятельность матки [сульфат магния, партусистен (беротек), тербуталин (бриканил), гинипрал]. Для снижения сократительной деятельности матки могут быть использованы также электроаналгезия, иглорефлексотерапия, электрорелаксация, электрофорез магния синусоидальными модулированными токами.
При сроке беременности до 33 нед обязательна профилактика респираторного дистресс-синдрома новорожденных: для ускорения созревания легких плода беременной назначают глюкокортикоиды, например дексаметазон по 8-12 мг в сутки в течение 2–3 дней; если через 7 дней роды не наступили и срок беременности не превышает 32 нед, рекомендуется повторный курс лечения дексаметазоном в той же дозе.
В случае преждевременного излития околоплодных вод и при отсутствии родовой деятельности при сроке беременности 28–34 нед, хорошем состоянии матери и плода, отсутствии тяжелой экстрагенитальной и акушерской патологии и признаков инфекции следует придерживаться также консервативновыжидательной тактики в связи с неготовностью матки, особенно ее шейки, к родам и обусловленным этим затруднением родовозбуждения. В первые 3–5 дней после излития околоплодных вод может возникать спазм сосудов в системе маточно-плацентарного кровообращения и вследствие этого гипоксия плода, возрастает опасность развития инфекции. В связи с этим необходим тщательный контроль за состоянием женщины и плода в условиях стационара. При появлении признаков инфекции показаны родовозбуждение и антибиотикотерапия.
Активную тактику ведения родов применяют при вскрывшемся плодном пузыре, регулярной родовой деятельности, наличии признаков инфекции, нарушении жизнедеятельности плода, тяжелых экстрагенитальных заболеваниях женщины, осложнениях беременности (гестоз, многоводие и др.), не поддающихся терапии, при подозрении на пороки развития плода. Роды, как правило, ведут через естественные родовые пути, за исключением тех случаев, когда возникают экстренные показания со стороны матери или плода к кесареву сечению. Для стимуляции родовой деятельности используют окситоцин и (или) простагландины (как и при своевременных родах). Средства, стимулирующие сокращения матки, следует вводить осторожно, под контролем характера сократительной деятельности матки. При быстрых и стремительных преждевременных родах используют токолитики: партусистен, тербуталин, гинипрал. Их вводят в/в капельно до подавления сократительной деятельности матки, которая, как правило, прекращается через 10 мин. Затем дозу токолитика постепенно снижают до появления нормальной сократительной деятельности матки. В целом продолжительность введения токолитиков составляет 2–3 ч. При открытии шейки матки на 8–9 см, т. е. за 30–40 мин до рождения ребенка, токолитики отменяют.
В целях профилактики маточного кровотечения в конце II периода родов в/в вводят 1 мл 0,02 %-ного раствора метилэргометрина в 20 мл 40 %-ного раствора глюкозы. Для обезболивания родов используют анальгин, баралгин, электроаналгезию, рефлексотерапию, закись азота. В родах проводят профилактику гипоксии плода. Во II периоде родов, если недостаточна такая мера, как растягивание Бульварного кольца, осуществляют перинеотомию. Ребенка принимают на специальную подставку на уровне промежности матери и в теплые пеленки.
Для профилактики преждевременных родов большое значение имеет правильное физическое, половое и нервно-психическое развитие в пубертатном возрасте. В женских консультациях необходимо организовать наблюдение за беременными из группы риска в отношении преждевременных родов (нарушения менструального цикла, половой инфантилизм, эндокринопатии, привычное невынашивание беременности, хронические инфекционные болезни, пороки развития половых органов). Важно тщательное обследование женщин, у которых в прошлом были преждевременные роды. В срок прерывания предыдущей беременности показана госпитализация в акушерский стационар для проведения патогенетической терапии.
ПУЗЫРНЫЙ ЗАНОС (гестационная трофобластическая болезнь) –одно из заболеваний хориональной оболочки, характеризующееся пролиферативными изменениями ткани хориона, что в свою очередь приводит к повышенному выделению хорионического гонадотропина (ХГ). При пузырном заносе ворсины хориона приобретают вид пузырьков, заполненных светлой жидкостью. Пузырный занос может быть полным и частичным. При полном пузырном заносе отмечаются дегенеративные изменения всех ворсин, отек их стромы, отсутствие плода или эмбриона. В большинстве случаев при полном пузырном заносе выявляются нарушения оплодотворения. В случаях частичного пузырного заноса наблюдается частичное повреждение ворсин хориона, плод может развиваться, хотя чаще всего он погибает. Причины возникновения заболевания до сих пор не выяснены.
Симптомы, течение. Отмечается задержка менструаций на 2–3 мес и более, на фоне которой появляются кровянистые выделения, вызванные отторжением пузырьков заноса. Характерно несоответствие размеров матки сроку предполагаемой беременности (размеры матки превышают его). Матка приобретает тугоэластическую консистенцию. У 30–40 % больных возникают двусторонние текалютеиновые кисты яичников, которые после рождения заноса самостоятельно исчезают и не требуют в этих случаях оперативного лечения. Опасно последующее развитие злокачественной опухоли – хориокарциномы. Биологические и иммунологическая реакции на беременность резко положительны не только с цельной, но и с разведенной мочой вследствие высоких титров хорионического гонадотропина. Диагнозв начале заболевания нередко бывает ошибочным. Для уточнения диагноза используют ультразвуковое исследование, при котором в матке выявляют только мелкокистозную ткань в отсутствие плода, определение высоких концентраций ХГ (-субъединицы) и трофобластического -глобулина в биологических жидкостях организма. Дифференциальный диагнозпроводят с самопроизвольным абортом, многоплодной беременностью, многоводием и миомой матки.
Лечение– немедленное удаление пузырного заноса из матки. Для это-го используют выскабливание матки большой тупой кюреткой, при достаточном раскрытии маточного зева – пальцевое удаление заноса с последующим выскабливанием матки, вакуум-аспирацию. При обильном кровотечении и больших размерах матки (свыше 20 нед беременности) показана гистерэктомия. При выраженной пролиферации хориального эпителия назначают цитостатические препараты (метотрексат и др.).
Прогнозсерьезен. После удаления заноса и выписки из стационара больную тщательно наблюдают в женской консультации в течение 2 лет и систематически ставят реакции на наличие хорионического гонадотропина в моче (каждые 3–4 мес). Если отрицательная реакция становится положительной, то больную немедленно госпитализируют для исключения хориокарциномы. Женщина должна предохраняться от беременности в течение 2 лет.
РАЗРЫВЫ ПОЛОВЫХ ОРГАНОВ
Разрывы наружных половых органовво время родов бывают в области малых половых губ, наружного отверстия уретры и клитора; последние часто влекут за собой значительное кровотечение. Диагнозустанавливают на основании результатов осмотра.
Лечение– наложение кетгутовых швов под местной инфильтрационной анестезией.
Разрывы промежностинаблюдаются при ригидных тканях, особенно у пожилых первородящих, при высокой промежности, наличии рубцов, при родах крупным плодом, быстрых родах, разгибательных предлежаниях головки, влагалищных акушерских операциях. Диагнозставят на основании результатов осмотра с применением влагалищных зеркал. По глубине повреждения тканей все разрывы промежности разделяют на 3 степени.
Лечение.Разрывы зашивают под местной инфильтрационной, пудендальной или внутривенной анестезией. Зашивание производят в определенной последовательности в соответствии с анатомическими особенностями мышц тазового дна и тканей промежности. Разрывы промежности III степени должен зашивать опытный врач, хорошо владеющий оперативной техникой.
Профилактиказаключается в правильном ведении родов и бережном выполнении акушерских операций. При угрозе разрыва промежности необходима перитонеотомия.
Разрывы шейки маткивозникают во время родов, чаще патологических. Причины: воспалительные и дистрофические процессы, ригидность шейки матки, роды крупным плодом, быстрые роды, «оперативные роды». Различают 3 степени разрывов шейки матки: I степень – разрывы с одной или двух сторон не более 2 см; II степень – разрывы более 2 см, но не достигающие сводов влагалища; III степень – разрывы, доходящие до боковых сводов влагалища и переходящие на них. Разрывы шейки матки обычно сопровождаются кровотечением, начинающимся вслед за рождением ребенка. Вытекающая кровь алого цвета. Кровотечение продолжается и после рождения по-следа, несмотря на хорошее сокращение матки. Диагнозподтверждается осмотром шейки матки с помощью влагалищных зеркал.
Лечение– тщательное зашивание разрывов кетгутом.
Разрыв матки– тяжелейшее осложнение беременности и родов. Может быть самопроизвольным, возникающим без внешнего воздействия, и насильственным – под влиянием постороннего вмешательства; по степени повреждения – полным, захватывающим все мышечные слои матки, и неполным, когда разрыв захватывает эндометрий и миометрий, в то время как периметрий остается неповрежденным. Разрывы матки возникают при пространственном несоответствии между предлежащей частью плода и тазом (узкий таз, поперечное положение плода), разгибательные и асинклитические вставления головки (крупный плод, рубцовые сужения мягких тканей родового канала, опухоли малого таза, препятствующие естественному родоразрешению). Разрывы матки наблюдаются также при патологических изменениях ее стенки в связи с воспалительными и дистрофическими процессами, а также по рубцу после кесарева сечения или операции удаления узлов миомы.
Симптомы, течение. Различают угрожающий, начавшийся и совершившийся разрыв матки. Угрожающий разрыв протекает клинически различно в зависимости от механизма разрыва.
При пространственном несоответствии размеров плода и таза на фоне бурной родовой деятельности после излития околоплодных вод появляются признаки перерастяжения нижнего маточного сегмента; матка вытягивается в длину, контракционное кольцо располагается высоко (на уровне пупка) и косо, контуры матки напоминают песочные часы, круглые связки матки напряжены и болезненны. При пальпации нижнего маточного сегмента определяются напряжение и болезненность. Плод почти целиком расположен в перерастянутом нижнем сегменте матки. Роженица беспокойна, мечется, кричит, пытается тужиться при высоко расположенной предлежащей части плода. Быстро наступает внутриутробная асфиксия плода.
Клиническая картинаугрожающего разрыва матки, обусловленного патологическими изменениями маточной стенки, менее характерна, поэтому он труднее диагностируется. Родовая деятельность слабая, схватки болезненные, несмотря на отсутствие регулярной родовой деятельности. Появляется непроизвольная и малоэффективная потужная деятельность при высоко стоящей головке над входом в малый таз. Образуется выпячивание над лоном в результате отека паравезикальной клетчатки и перерастяжения мочевого пузыря. Нижний маточный сегмент менее перерастянут и болезнен, чем при угрожающем разрыве, вследствие пространственного несоответствия между размерами плода и таза. Для угрожающего разрыва матки по рубцу характерны истончение и локальная болезненность рубца в области намечающегося разрыва. Большое значение для диагностики имеют указания в анамнезе на осложненное течение послеоперационного периода со вторичным заживлением раны передней брюшной стенки.
Начавшемуся разрыву матки свойственны симптомы угрожающего разрыва с присоединением признаков, указывающих на надрыв маточной стенки: появление кровянистых выделений из влагалища, примесь крови в моче, асфиксия плода.
Совершившийся разрыв матки сопровождается типичной клинической картиной и обычно не вызывает затруднений в диагностике. В момент разрыва роженица ощущает сильную боль в животе, родовая деятельность прекращается, появляются признаки шока. Плод быстро погибает внутриутробно, появляются метеоризм, симптом Щеткина – Блюмберга, из влагалища выделяется кровь. При выхождении плода в брюшную полость живот приобретает неправильную форму, через переднюю брюшную стенку отчетливо пальпируются мелкие части плода. Иногда диагноз разрыва матки ставят поздно – после окончания родов или в течение первых дней послеродового периода, что грозит развитием разлитого перитонита и сепсиса. В связи с этим о разрыве матки следует думать в тех случаях, когда у родильницы внезапно появляются наружное кровотечение после выделения последа при хорошо сократившейся матке. Подозрение на разрыв матки должно возникать при задержке последа в матке и безуспешности его удаления по методу Креде-Лазаревича, после трудных акушерских операций (наружно-внутренний поворот, плодоразрушающие операции). В этих случаях ручное исследование матки позволяет выявить разрыв.
Лечение.При угрожающем и начавшемся разрыве матки необходимо срочно прекратить родовую деятельность с помощью глубокого наркоза (наркоз следует начинать немедленно). Роженица с угрожающим и начавшимся разрывом матки нетранспортабельна. Родоразрешение проводится на месте. Выбор оперативного метода родоразрешения зависит от акушерской ситуации (кесарево сечение, плодоразрушающая операция). Совершившийся разрыв матки требует немедленного чревосечения независимо от состояния плода. Одновременно проводят мероприятия по борьбе с шоком и коллапсом. Объем хирургического вмешательства зависит от давности разрыва, признаков наличия инфекции, состояния разорванных тканей матки, локализации разрыва (ушивание матки, надвлагалищная ампутация матки, экстирпация матки).
Профилактика. Всех женщин с отягощенным акушерским анамнезом (кесарево сечение, удаление узлов миомы, перфорация матки во время аборта), с узким тазом, неправильным положением плода, крупным плодом и другими осложнениями, опасными в отношении разрыва матки, в женских консультациях берут на особый учет и госпитализируют за 2 нед до родов. Акушерские операции (поворот и извлечение плода, наложение акушерских щипцов, вакуум-экстракция) должны проводиться при строгом учете условий и показаний.
ТОКСИКОЗЫ БЕРЕМЕННЫХ– патологические состояния, возникающие во время беременности и, как правило, прекращающиеся после ее окончания. Единая терминология и классификация этих состояний отсутствует. В настоящее время выделяют ранний токсикоз беременных, возникающий в I триместре беременности, и гестоз беременных, проявляющийся во II и III триместрах. Формы раннего токсикоза – рвота беременных (встречается наиболее часто), слюнотечение, дерматозы, бронхиальная астма, желтуха беременных и др.; формы гестоза – водянка беременных, нефропатия, преэклампсия, эклампсия.
Существуют многочисленные теории, объясняющие развитие токсикозов беременных (аллергическая, токсическая, иммунологическая, нейрорефлекторная, гуморальная и др.).
Рвота беременныхнередко наблюдается на фоне слюнотечения, сопровождается тошнотой, снижением аппетита, изменением вкусовых ощущений. Легкая форма не отражается отрицательно на общем состоянии беременной. При токсикозе средней тяжести отмечаются слабость, похудание, снижение диуреза, потеря аппетита. Наиболее тяжелая форма токсикоза – неукротимая рвота. Рвота возникает до 20 раз и более в сутки, часто независимо от приема пищи. Беременные резко худеют, снижается АД, учащается пульс, повышается температура тела, наступает выраженное обезвоживание, в моче определяется ацетон. Возникает опасность для жизни больной. В этих случаях необходимо прерывать беременность.
Лечение.При рвоте беременных легкой степени лечение проводят амбулаторно под контролем динамики массы тела беременной и при повтор-ных исследованиях мочи на ацетон. Назначают частое дробное питание, полоскание рта вяжущими средствами. Рекомендуют частую смену окружающей обстановки (прогулки и др.), иглорефлексотерапию, психотерапию, гипноз. При рвоте беременных средней тяжести и неукротимой рвоте лечение стационарное. Оно включает нормализацию функций ЦНС, восстановление потери питательных веществ и жидкости, коррекцию электролитного баланса и кислотно-основного состояния, применение средств, подавляющих рвотный рефлекс (дроперидола, тавегила, атропина, церукала, торекана и др.). Необходимо ежедневно вводить большие количества жидкости (до З л/сут), в том числе кристаллоидные растворы для регидратации, коллоидные – для дезинтоксикации, и растворы для парентерального питания: глюкозу (30–40 мл 40 %-ного раствора в/в), инсулин (5 ЕД на 100 мл глюкозы), растворы аминокислот. Назначают также кокарбоксилазу, рибофлавин-мононуклеотид, витамин С, фолиевую кислоту, рибоксин, спленин. Если лечение неэффективно и токсикоз прогрессирует (непрекращающаяся рвота, стойкий субфебрилитет, выраженная тахикардия, резкое похудание, протеинурия, ацетонурия, желтуха), показано прерывание беременности.
Прегестоз(доклиническая стадия заболевания) проявляется прогрессирующим по мере развития беременности снижением числа тромбоцитов в крови (до 160 · 10 9/л и менее), гиперкоагуляцией в клеточном и плазменном звене гемостаза, снижением уровня антикоагулянтов (эндогенного гепарина, антитромбина III, лимфопенией, активацией перекисного окисления липидов, снижением антиоксидантной активности крови, повышением уровня плазменного фибронектина и 2-макроглобулина – маркеров повреждения эндотелия, уменьшением кровотока в аркуатных артериях – ветвях маточных артерий (по данным допплерометрии). Эти доклинические признаки гестоза выявляются с 13-15-й нед гестации.
Водянка беременныххарактеризуется отеками, отрицательным диурезом, быстрым нарастанием массы тела беременной (более 300 г в неделю). В моче патологические элементы отсутствуют, АД не повышено. Течение кратковременное или длительное. В зависимости от степени распространения отеков различают 4 степени водянки: I степень – отеки нижних конечностей, II степень – отеки нижних конечностей и передней брюшной стенки, III степень – отеки ног, передней брюшной стенки и лица, IV степень – анасарка. У некоторых беременных заболевание прогрессирует и переходит в нефропатию. Диагнозосновывается на обнаружении во второй половине беременности отеков, не связанных с экстрагенитальными заболеваниями. Скрытые отеки обнаруживаются при систематическом взвешивании беременной в женской консультации (1 раз в 2 нед).
Лечение.При водянке I степени возможно проведение терапии на дому. При водянке II–IV степени и нефропатии необходимо лечение в стационаре. Беременных с тяжелой нефропатией, преэклампсией, эклампсией целесообразно госпитализировать в многопрофильные больницы, имеющие реанимационное отделение и отделение для выхаживания недоношенных детей. При тяжелой нефропатии, преэклампсии и эклампсии терапия начинается с того момента, когда врач впервые увидел пациентку (дома, в момент транспортировки, в приемном отделении стационара).
Основу терапии водянки беременных составляет диета. Рекомендуется белково-растительное питание с ограничением поваренной соли до 8 г в сутки и жидкости до 1200–1500 мл в сутки. Каждые 7-10 дней следует устраивать разгрузочные дни – творожные, яблочные. Необходим режим дня с достаточным отдыхом в постели. Для нормализации функций ЦНС показаны фитосборы (микстура Шарко), настойки валерианы, пустырника, транквилизаторы (сибазон или нозепам по 0,01 г 3 раза в день), на ночь – нитразепам (радедорм) в дозе 0,01 г, физиотерапевтические процедуры – рефлексотерапия, электротранквилизация, электросон. В целях нормализации реологических и коагуляционных свойств крови рекомендуют прием внутрь одного из дезагрегантов – трентала или агапурина (0,1 г 3 раза в день), курантила (0,02 г 3 раза в день), компламина (0,15 г 3 раза в день). Назначают также препараты антиоксидантного и восстанавливающего мембраны действия – токоферола ацетат (1 капсула 3 раза в день), глутаминовая кислота (0,1 г 3 раза в день), эссенциале-форте (2 капсулы 3 раза в день), липостабил (2 капсулы 3 раза в день). Для регуляции водно-солевого обмена рекомендуются фитосборы с мочегонными свойствами, триампур по 0,05 мг 1–2 раза в неделю в целях нормализации метаболизма – гендевит (1 драже 3 раза в день), сироп и настойка шиповника, ягод черноплодной рябины, метионин (0,5 г 3 раза в день), фолиевая кислота (0,02 г 3 раза в день). Для профилактики и лечения гипоксии и гипотрофии плода показаны кокарбоксилаза, теоникол, аскорбиновая кислота, гинипрал.
Нефропатия часто развивается на фоне водянки или предшествующих экстрагенитальных заболеваний (гипертоническая болезнь, нефрит), такие формы токсикоза называют сочетанными. Характеризуется триадой симптомов: отеки, артериальная гипертензия, протеинурия. Часто бывают только два симптома в любом сочетании или один из них (моносимптомный токсикоз). Возможно появление общемозговых симптомов. Для оценки степени тяжести нефропатии пользуются специальной шкалой (табл. 13). При тяжелом течении возможен переход в преэклампсию и эклампсию. Нефропатия оказывает неблагоприятное влияние на плод (гипотрофия, внутриутробная гибель).
Таблица 13. Оценка тяжести нефропатии(по Г. М. Савельевой)
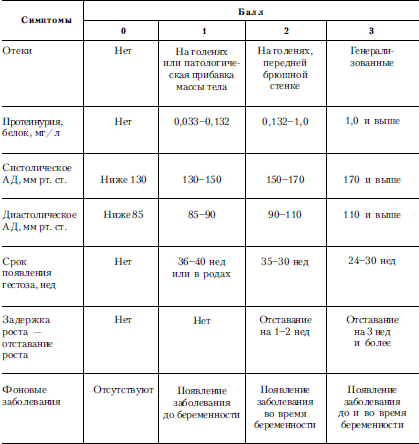
Примечание.Сумма баллов 7 и менее соответствует нефропатии беременных легкой степени, 8-11 баллов – средней тяжести, 12 баллов и более – тяжелой. С помощью этой шкалы определяют тяжесть состояния беременной в момент осмотра.
Лечение.При нефропатии легкой степени проводятся те же мероприятия, что и при водянке. Дополнительно назначают средства, понижающие АД, – эуфиллин (0,15 г 3 раза в день), папаверин (0,4 г 3 раза в день), дибазол (0,02-0,05 г 2–3 раза вдень), адельфан (1 таблетка 3 раза в день), клофелин (0,15 мг 3 раза в день), коринфар (0,01 г 3 раза в день), верапамил (0,04 г 3 раза в день). При возникновении рецидивов заболевания показана инфузионная терапия по тем же принципам, что и при нефропатии средней тяжести.
При нефропатии средней тяжести и тяжелой перед началом обследования и лечения при наличии судорожной готовности возможен кратковременный аналгетический наркоз – закисно-кислородный (1: 1) или в сочетании с фторотаном, или в/в введение сибазона (2,4 мл 0,5 %-ного раствора), дроперидола (1–2 мл 0,25 %-ного раствора), промедола (1 мл 2%-ного раствора). Одновременно с этим после акушерского исследования и определения дальнейшей тактики ведения, показана магнезиальная терапия. Методом выбора является в/в введение сульфата магния, возможны и в/м инъекции. Сульфат магния оказывает выраженный противосудорожный и умеренный генерализованный вазодилатирующий эффекты. Терапевтический уровень препарата в плазме крови матери колеблется от 4 до 8 мэкв/л, а токсический эффект наблюдается при его концентрации 10 мэкв/л.
Для создания терапевтической концентрации магния в крови в начале в/в одномоментно вводят 2–4 г сульфата магния, в последующем переходят на длительные (до 1–2 сут) инфузии со скоростью от 1 до 3 г/ч (суточная доза – до 10 г сухого вещества). Если на фоне введения нейролептиков, аналгетиков, сульфата магния не устраняется судорожная готовность или выраженная артериальная гипертензия (160/110 мм рт. ст. и выше), то показаны введение барбитуратов, интубация трахеи и ИВЛ.
В целях нормализации микрогемодинамики парентерально назначают также препараты гипотензивного действия: дибазол, папаверина гидрохлорид, эуфиллин, клофелин, лабетолол, коринфар, верапамил, пентамин или бензогексоний. Целесообразно сочетание препаратов с различным механизмом действия: спазмолитиков, адреноблокаторов, периферических вазодилататоров, ингибиторов вазоактивных аминов, ганглиоблокаторов. Следует помнить о том, что чрезмерное снижение АД может привести к уменьшению маточно-плацентарного кровотока. Для восполнения нормальной тканевой перфузии и органного кровотока, устранения гемоконцентрации и гипопротеинемии, коррекции электролитных и метаболических нарушений осуществляются инфузии онкоосмоактивных препаратов – свежезамороженной плазмы (250–300 мл), реополиглюкина (400 мл), реоглюмана (400 мл), альбумина (100–200 мл), лактосола, раствора Рингера – Локка, изотонического раствора хлорида натрия и др. Инфузионная терапия проводится при нефропатии легкой степени при наличии рецидивов заболевания, нефропатии средней тяжести и тяжелой, а также при гипотрофии плода независимо от степени тяжести гестоза. Обязателен контроль показателей гематокрита, диуреза, центрального венозного давления, осмолярности крови. При невозможности мониторинга за показателями гемодинамики объем инфузии определяется степенью тяжести заболевания: при легкой и средней степени нефропатии объем вводимых растворов составляет 400–800 мл, при тяжелой нефропатии – 1200–1400 мл. На фоне инфузионной терапии диуретики (лазикс) показаны при восстановлении объема циркулирующей крови и низком диурезе. В случае стойкой олигурии и анурии, развития почечной недостаточности необходимо своевременно ставить вопрос об экстракорпоральном гемодиализе.
Для нормализации реологических и гемостатических свойств крови при нефропатии средней тяжести и тяжелой необходимы периодические инфузии дезагрегантов с перерывом на 1-3-е сут на фоне их перорального приема. Длительность применения дезагрегантов – не менее 3–4 нед. Гепарин показан пациенткам с нефропатией средней тяжести и тяжелой степени, а также при гипотрофии плода при сроке беременности не более 36–37 нед. Гепарин вводят под контролем времени свертывания крови, числа тромбоцитов. Об эффективности действия гепарина свидетельствует удлинение времени свертывания крови в 1,5 раза по сравнению с исходным. Суточная доза гепарина составляет 15 000-20 000 ЕД. При сочетанном гестозе, наличии гипотрофии плода введение гепарина совместно с дезагрегантами должно быть длительным – 3–4 нед. Гепарин отменяют постепенно в течение 3–4 дней, снижая дозу препарата.
Препараты с антиоксидантным и восстанавливающим мембраны свойствами (эссенциале-форте, липостабил, липофундин, солкосерил), а также средства, нормализующие метаболизм (панангин и др.) при нефропатии средней тяжести и тяжелой вводят парентерально. Под контролем показателей кислотно-основного состояния в/в вводят 100–150 мл 5%-ного раствора гидрокарбоната натрия.
При нефропатии легкой степени продолжительность лечения в стационаре должна составлять не менее 2 нед, при средней – 2–4 нед. Пациентка может быть выписана из стационара с рекомендациями продолжить противорецидивную терапию (фитосборы, спазмолитики, дезагреганты, антиоксиданты, мембраностабилизирующие препараты), и лечение (по показаниям) экстрагенитальной патологии до родоразрешения. При тяжелой нефропатии и наличии эффекта от терапии, оптимальным является наблюдение и лечение в условиях стационара до родоразрешения, вопрос о котором решается в 36–37 нед. При гипотрофии плода тактика ведения определяется его состоянием. При хорошем состоянии плода и наличии эффекта от терапии беременность пролонгируется до 36–38 нед. В противном случае показано досрочное родоразрешение путем кесарева сечения.
Преэклампсия характеризуется появлением на фоне предшествующей нефропатии жалоб на сильную головную боль, расстройство зрения, боль в подложечной области. Лечениеаналогично лечению тяжелых форм нефропатии.
Эклампсия характеризуется судорогами с потерей сознания. Чаще всего возникает на фоне тяжелой формы нефропатии или преэклампсии. Припадок судорог развивается в определенной последовательности: I этап – появляются мелкие фибриллярные сокращения мышц лица, переходящие на верхние конечности; II этап – тонические судороги мышц всей скелетной мускулатуры; больная теряет сознание, дыхание отсутствует, зрачки расширены, цианоз кожи и слизистых оболочек; III этап – клонические судороги мышц туловища, затем верхних и нижних конечностей; появляется нерегулярное дыхание, изо рта выделяется пена; IV этап – коматозное состояние. Редкой и чрезвычайно тяжелой формой гестоза является бессудорожная эклампсия. Обычно она проявляется внезапным возникновением сильной головной боли, потемнением в глазах, неожиданно может наступить полная слепота и коматозное состояние при высоких цифрах АД. Очень часто бессудорожная эклампсия связана с кровоизлиянием в мозг, что может привести к летальному исходу.
Профилактикаэклампсии и других тяжелых форм гестоза: сердечная недостаточность, отек легких, острая почечная недостаточность, мозговая кома, кровоизлияния в надпочечники, кишечник, поджелудочную железу, селезенку. Часто возникают преждевременная отслойка нормально расположенной плаценты, плацентарная недостаточность, приводящая к внутриутробной задержке развития плода хронической и острой гипоксии и внутриутробной гибели плода.
При тяжелых формах гестоза увеличивается частота развития HELLP-синдрома: аббревиатура образована от английских названий основных симптомов: Н – hemolysis (гемолиз), EL – elevated liver enzymes (повышение активности печеночных ферментов), LP – low platelet count (тромбоцитопения). При тяжелой нефропатии и эклампсии этот синдром развивается в 4-12 % случаев и характеризуется высокой материнской (до 75 %) и перинатальной смертностью (79 %). Первоначальные проявления неспецифичны и включают головную боль, утомление, недомогание, тошноту и рвоту, боли в животе, диффузные или в правом подреберье. Характерны желтуха, рвота с примесью крови, кровоизлияния в местах инъекций, нарастающая печеночная недостаточность, судороги и кома. В послеродовом периоде наблюдаются профузные маточные кровотечения.
Лечение.При тяжелой форме нефропатии, преэклампсии и эклампсии лечение следует проводить совместно с реаниматологами в отделении интенсивной терапии при постоянном наблюдении за состоянием жизненно важных органов. Основными задачами терапии являются купирование и последующее предупреждение судорог, устранение артериальной гипертензии, предотвращение нарушения внешнего дыхания. На догоспитальном этапе для купирования судорог в/в вводят 25 %-ный раствор сульфата магния (до 15–20 мл), 0,5 %-ный раствор сибазона (до 4 мл). Гипотензивный эффект сульфата магния может быть усилен внутривенным введением дибазола, папаверина, но-шпы, эуфиллина. Для предупреждения нарушения внешнего дыхания больную следует уложить на ровную жесткую поверхность, голову повернуть набок, с помощью шпателя или ложки открыть рот и очистить полость рта от содержимого, обеспечивая проходимость верхних дыхательных путей. При сохранении или быстром восстановлении дыхания проводят ингаляцию кислорода. При остановке сердечной деятельности и дыхания необходима реанимация. В случае неэффективности указанных мероприятий для купирования судорог применяют закисно-кислородный, фторотановый или барбитуровый (гексенал или тиопентал-натрий) наркоз. Все лечебные и диагностические мероприятия при эклампсии проводят в условиях эффективной аналгезии и нейролепсии, что достигается применением атаралгезии, закиси азота. Хороший анальетический эффект дает эпидуральная анестезия. Для улучшения метаболических процессов, реологических свойств крови и функции сердечно-сосудистой системы применяют, в частности, глутаминовую кислоту, дипиридамол, гепарин, эссенциале, аскорбиновую кислоту, рибоксин, АТФ, кокарбоксилазу, коргликон. В целях ликвидации метаболического ацидоза используют гидрокарбонат натрия, трисамин.
Проводимые лечебные мероприятия являются подготовкой к родоразрешению при доношенной беременности, внутриутробной гибели плода и невозможности продолжения беременности.
Абсолютные показания для ИВЛ – экламптический статус, сочетание эклампсии с массивной кровопотерей, сердечно-легочная недостаточность, экламптическая кома. В этих ситуациях рекомендуется также применять глюкокортикостероидные гормоны. Ноотропные препараты (пирацетам, пиридитол) и гипербарическую оксигенацию включают в терапию только при отсутствии судорожной готовности. Для предупреждения осложнений, в том числе острой почечной и почечно-печеночной недостаточности, воспалительносептических заболеваний, необходимо обязательное возмещение кровопотери в родах (при кесаревом сечении – в раннем послеродовом периоде), а также проведение активной антибактериальной терапии. Экстракорпоральные методы детоксикации, к которым относят гемосорбцию, гемодиализ, плазмаферез, гемоультрафильтрацию, применяют при неэффективности детоксикационных систем организма (например, при почечно-печеночной недостаточности). Своевременное родоразрешение и применение комплексной терапии являются основой снижения летальности при эклампсии.
При развитии HELLP-синдрома, помимо комплексного лечения гестоза, производят плазмаферез с заменным переливанием свежезамороженной плазмы, коррекцию гемостаза, назначают иммунодепрессанты, гепатопротекторы.
Показания к досрочному родоразрешениюпри гестозах: нефропатия средней тяжести при отсутствии эффекта от лечения в течение 7-10 дней; тяжелая нефропатия, преэклампсия при безуспешности интенсивной терапии в течение 2–3 ч; нефропатия независимо от степени тяжести при наличии гипотрофии плода и отсутствии его роста на фоне лечения; эклампсия и ее осложнения: кома, анурия, HELLP-синдром, кровоизлияние в мозг, отслойка и кровоизлияние в сетчатку, амавроз и др.
Ведение родов при гестозах.Тяжелые формы гестоза, включая преэклампсию, при отсутствии эффекта от терапии в течение 3–4 ч – 3 сут при неподготовленности шейки матки к родам, эклампсия и ее осложнения являются показанием к кесареву сечению. Кесарево сечение – метод выбора при синдроме задержки развития плода, хронической гипоксии плода и при сроке беременности, не превышающем 34–35 нед. При использовании эндотрахеального наркоза, обеспечивающего надежную нейровегетативную защиту больной от операционной травмы, в сочетании с ИВЛ кесарево сечение является наиболее бережным методом оперативного родоразрешения.
Через естественные родовые пути родоразрешение проводится при удовлетворительном состоянии пациентки, наличии эффекта от лечения, удовлетворительном состоянии плода (по данным УЗИ), готовности шейки матки к родам. При неподготовленных родовых путях и необходимости родоразрешения, для улучшения функционального состояния матки и подготовки шейки матки к родам предварительно в течение 3–5 дней применяют эстротенные препараты n аскорбиновую кислоту. Оптимальный ме-тод подготовки шейки матки к родам – введение в цервикальный канал или в задний свод влагалища простагландиновых гелей. При подготовленной шейке матки проводится родовозбуждение со вскрытием плодного пузыря и с последующим введением утеротонических средств.
В I периоде родов необходимы эффективная гипотензивная инфузионная терапия и адекватное обезболивание. Метод выбора для обезболивания родов при гестозах – эпидуральная анестезия. В целях снижения внутриматочного давления показано ранее вскрытие плодного пузыря (при раскрытии шейки матки на 2–3 см). Вопрос о родовозбуждении или активации родовой деятельности (при ее слабости) решается в зависимости от состояния пациентки и плода. При удовлетворительном их состоянии возможно введение утеротонических препаратов. При ухудшении состояния роженицы (артериальная гипертензия, мозговые и диспептические симптомы или гипоксия плода) рекомендуется оперативное родоразрешение.
При родоразрешении через естественные родовые пути во II периоде родов выраженная артериальная гипертензия, судорожная готовность служат показанием к перинео– или эпизиотомии, управляемой нормотонии ганглиоблокаторами или к наложению акушерских щипцов, при мертвом плоде производится перфорация головки. В III периоде у пациенток с нефропатией велик риск маточного кровотечения. Для его профилактики необходимо продолжение инфузионной терапии, применение препаратов свежезамороженной плазмы. Комплексная терапия гестоза должна проводиться и в послеродовом периоде до стабилизации состояния родильницы.
Профилактика. Профилактические мероприятия целесообразно проводить на доклиническом этапе развития гестоза у пациенток группы риска в отношении его развития. В эту группу входят беременные с экстрагенитальной патологией (нарушение жирового обмена, гипертоническая болезнь, патология почек, эндокринопатии, частые инфекции верхних дыхательных путей, сочетанная экстрагенитальная патология и др.), наличием профессиональных вредностей, перенесшие гестоз во время предыдущих беременностей с неблагоприятными социальными факторами.
Профилактические мероприятия по предупреждению гестоза в группе риска должны начинаться с 8–9 нед беременности. Рекомендуются режим с достаточным отдыхом в постели, соответствующая конкретной ситуации диета, энергетическая ценность которой не превышает 3000 ккал. Суточное количество жидкости составляет 1200–1300 мл. Показаны травяные витаминные сборы или таблетированные препараты витаминов.
С 13-14-й нед беременности в профилактический комплекс дополнительно включают препараты трав, обладающих седативными свойствами (валериана, пустырник), улучшающих сосудистый тонус (боярышник) и функцию почек (почечный чай, березовые почки, толокнянка, лист брусники, спорыш, кукурузные рыльца и т. д.). По показаниям для нормализации сосудистого тонуса назначают спазмолитики (эуфиллин, папаверин). Для предотвращения дефицита калия, кальция, магния используют изюм, курагу или лекарственные средства (аспаркам, панангин). С 15-16-й нед необходимо принимать также дезагреганты (трентал, агапурин, курантил, аспирин), антиоксиданты (витамин Е, глутаминовая кислота), мембраностабилизирующие препараты (эссенциале-форте, липостабил, рутин). После 3-4-недельного приема дезагрегантов и мембраностабилизаторов возможен перерыв в лечении на 1–2 нед при условии удовлетворительного состояния беременной и нормального темпа роста плода. В указанный период можно использовать фитосборы, затем курс лечения повторяют. Если, несмотря на проведение профилактических мероприятий, появляются ранние симптомы гестоза, пациентку необходимо госпитализировать.
Фитосборы, дезагреганты и мембраностабилизаторы должны обязательно применяться после выписки из стационара в период ремиссии гестоза.
ТРЕЩИНЫ СОСКОВ – см.Заболевания молочных желез.
УЗКИЙ ТАЗ.Различают анатомически узкий таз и клинически (функционально) узкий таз.
Анатомически узкий таз диагностируется в том случае, если хотя бы один из размеров таза уменьшен на 2 см. По форме сужения различают общеравномерносуженный таз (все размеры уменьшены на 2 см и более), простой плоский таз (уменьшены прямые размеры), плоскорахитический таз (наибольшее сужение прямого размера входа в таз – истинной конъюгаты; наряду с этим имеются значительные изменения крестца) и общесуженный плоский таз (сочетание общеравномерносуженного и плоского таза). В акушерской практике стали чаще наблюдаться поперечносуженные тазы, уплощения крестцовой впадины. Анатомически узкий таз имеет 4 степени сужения: I степень – истинная конъюгата меньше 11 см и больше 9 см; II степень – истинная конъюгата меньше 9 см и больше 7,5 см; III степень – истинная конъюгата меньше 7,5 см и больше 6,5 см; IV степень – истинная конъюгата меньше 6,5 см. При I и II степени сужения таза роды возможны, но при хорошей родовой деятельности и конфигурации головки (при II степени роды более длительные, сопровождаются большим числом осложнений и их нередко приходится заканчивать операцией кесарево сечение). При III степени производят кесарево сечение или роды заканчиваются плодоразрушающей операцией (при мертвом плоде). При IV степени родоразрешение возможно только путем кесарева сечения. Беременность при узком тазе в большинстве случаев протекает без особенностей. В конце беременности возможны дородовое излитие околоплодных вод, выпадение петли пуповины, аномалии предлежания плода и др. В родах нередко отмечаются слабость схваток (первичная и вторичная), увеличена частота гипотонических кровотечений.
Механизм родов.При общеравномерносуженном тазе: резкое сгибание головки во входе малого таза; вставление головки в одном из косых размеров малого таза; длительное прохождение головки по родовому каналу; в момент прорезывания головка резко отклоняется в сторону промежности (поэтому часты разрывы промежности). При простом плоском тазе: умеренное разгибание головки (малый и большой роднички располагаются на одном уровне); асинклитическое вставление головки (первой вставляется передняя часть или задняя часть теменной кости); среднее и низкое стояние стреловидного шва. При плоскорахитическом тазе: длительное стояние головки во входе малого таза; разгибание головки; быстрое рождение плода после прохождения головкой плоскости входа в таз (место наибольшего сужения). При общесуженном плоском тазе: разгибание головки во входе малого таза; асинклитическое вставление головки; замедленное прохождение головкой плоскостей малого таза.
Диагнозустанавливают на основании данных анамнеза (указания на рахит, инфантилизм), наружного измерения таза с помощью тазомера, данных рентгенопельвиометрии и ультразвукового исследования, а также особенностей механизма родов, характерных для каждого вида анатомически узкого таза. Современная рентгенологическая аппаратура, основанная на применении цифровой сканирующей рентгенографической установки, дает возможность при низкой лучевой нагрузке визуально (на экране монитора) оценить пространственные взаимоотношения головки плода и полости малого таза женщины в различных его плоскостях и предположить возможные осложнения в процессе родов, что особенно важно при стертых формах узкого таза. Исследование производится не ранее чем за 2 нед до родов или в родах без предварительной подготовки пациентки. Дополнительной защиты пациентки от ионизирующего облучения не требуется. В настоящее время возможно использование для пельвиметрии компьютерной или магнитно-резонансной томографии.
Ведение родов зависит от степени сужения таза. При III и IV степени сужения таза роды через естественные родовые пути при живом доношенном плоде невозможны, показано кесарево сечение. При I–II степени сужения таза и средних размерах плода роды можно вести через естественные родовые пути. Во время родов проводят функциональную оценку таза, так как может возникнуть несоответствие между размерами головки и таза (см. Клинически узкий таз). При крупном плоде или других отягощающих факторах (например, перенашивание беременности, неправильное положение или тазовое предлежание плода, бесплодие или мертворождение в анамнезе, экстрагенитальные заболевания) у пациенток с I–II степенью сужения таза проводится плановое кесарево сечение. Беременных с узким тазом за 2 нед до родов госпитализируют в отделение патологии беременных.
Клинически узкий таз может быть при анатомически узком тазе, а также при нормальных размерах таза, но при крупном плоде, неправильных вставлениях и предлежаниях головки (задний асинклитизм, лобное предлежание и др.). Течение родов зависит от степени несоответствия между размерами головки и таза. Осложнения: преждевременное или раннее излитие околоплодных вод; выпадение петли пуповины; слабость родовой деятельности; затяжные роды; восходящая инфекция в родах (хориоамнионит); гипоксия и внутричерепная травма плода; разрыв матки; мочеполовые свищи; расхождение и разрыв лобкового симфиза.
Ведение родов.Проводят функциональную оценку таза. Для предупреждения преждевременного или раннего излития вод беременную госпитализируют за 2 нед до родов. Роженица должна находиться в кровати, что предотвращает ранний разрыв плодного пузыря. При слабости родовой деятельности назначают родостимулирующие препараты. Окситоцин и другие сильнодействующие контрактильные средства назначают с осторожностью из-за опасности разрыва матки. Следят за признаками клинического несоответствия между размерами головки и таза. При появлении таких признаков несоответствия размеров головки плода и таза роженицы, как нарушение вставления головки плода, выраженная ее конфигурация, положительный признак Вастена – Генкеля, длительное стояние головки плода в одной плоскости таза (особенно при полном открытии шейки матки и энергичной родовой деятельности), задержка мочи и появление в ней крови, растяжение нижнего сегмента матки и угроза ее разрыва, следует немедленно закончить роды. В случае отсутствия условий для родоразрешения через естественные родовые пути прибегают к кесареву сечению, при мертвом плоде показаны плодоразрушающие операции.
Необходимо постоянно проводить профилактику внутриутробной гипоксии плода.
Эмболия околоплодными водами развивается вследствие проникновения в кровоток матери амниотической жидкости. Это осложнение чаще всего наблюдается при бурной родовой деятельности, предлежании плаценты, преждевременной отслойке нормально расположенной плаценты.
Симптомы, течение:острое начало, цианоз, одышка, клокочущее дыхание, пенистая мокрота. Нередки нарушения свертывающей системы крови. Возможна остановка дыхания и сердечной деятельности.
Лечение: срочный перевод больной на ИВЛ, инфузии противошоковых растворов с выраженным реологическим действием, назначение десенсибилизирующих средств, при возникновении маточного кровотечения – мероприятия, направленные на его остановку.
ЖЕНСКИЕ БОЛЕЗНИ
АДНЕКСИТ(воспаление придатков матки) – см. Сальпингоофорит.
АЛЬГОМЕНОРЕЯ– болезненные менструации, частое расстройство менструальной функции у девушек и молодых женщин. Сочетание болезненных менструаций с нерегулярными называют альгодисменореей. Частота альгоменореи, по различным данным, колеблется от 8 до 80 %, при этом часто статистически учитывают только те ее случаи, которые сопровождаются ухудшением общего состояния женщины, снижают уровень ее активности или требуют определенного медицинского вмешательства.
Альгоменорея представляет собой циклический патологический процесс: в дни менструации появляются выраженные боли внизу живота, которые могут сопровождаться резкой общей слабостью, тошнотой, рвотой, головной болью, головокружением, отсутствием аппетита, повышением температуры тела до 37–38 °C с ознобом, сухостью во рту или слюнотечением, вздутием живота, ощущением «ватных» ног, обмороками и другими эмоциональными и вегетативными расстройствами. Иногда ведущим симптомом может быть одна из перечисленных жалоб, беспокоящих больную больше, чем боль. Сильные боли истощают нервную систему, способствуют развитию астенического состояния, снижают память и работоспособность.
Все симптомы, сопровождающие болезненные менструации, можно разделить на эмоционально-психические, вегетативные, вегетативно-сосудистые и обменно-эндокринные. К эмоционально-психическим нарушениям относят раздражительность, анорексию, депрессию, сонливость, бессонницу, булимию, непереносимость запахов, извращение вкуса и др. Вегетативные расстройства обычно проявляются тошнотой, отрыжкой, икотой, познабливанием, ощущением жара, потливостью, гипертермией, сухостью во рту, частым мочеиспусканием, тенезмами, вздутием живота и др. Вегетативно-сосудистые симптомы чаще выражаются обмороками, головными болями, головокружениями, тахикардией или брадикардией, экстрасистолиями, болями в сердце, похолоданием и чувством онемения рук и ног, отеками век, лица и др. Обменноэндокринные симптомы встречаются в виде рвоты, ощущения «ватных» ног, резкой слабости, зуда кожи, болей в суставах, отеков, полиурии и др.
Альгоменорею принято подразделять на первичную и вторичную. При первичной альгоменорее у женщин, как правило, отсутствуют патологические изменения половых органов. При вторичной альгоменорее появление боли внизу живота во время менструации связано с различными, чаще всего гинекологическими заболеваниями. Вторичная альгоменорея характерна для таких заболеваний, как эндометриоз, воспалительные заболевания органов малого таза, аномалии развития внутренних половых органов, варикозное расширение вен таза и др.
Первичная альгоменорея обычно появляется в подростковом возрасте через 1–3 года после менархе, с началом овуляции. Среди всех причин отсутствия девочек в школе это расстройство менструальной функции занимает первое место. В первые годы заболевания боли во время менструации обычно бывают терпимыми, кратковременными и не влияют на работоспособность. С течением времени могут наблюдаться усиление болей, увеличение их продолжительности, появление новых симптомов, сопровождающих боль. Боли, как правило, начинаются за 12 ч до или в первый день менструального цикла и продолжаются на протяжении первых 2-42 ч, реже в течение всей менструации. Боли часто бывают схваткообразными, но могут быть ноющими, дергающими, распирающими с иррадиацией в прямую кишку, придатки матки, мочевой пузырь.
При компенсированной форме заболевания выраженность и характер патологического процесса в дни менструаций с течением времени не изменяются. При некомпенсированной форме интенсивность боли с каждым годом нарастает.
Вторичная альгоменорея обычно обусловлена органическими изменениями в органах малого таза. Она, как правило, возникает через несколько лет после начала менструаций, а боли могут появляться или усиливаться за 1–2 дня до начала менструального кровотечения. Одной из наиболее частых причин ее развития являются воспалительные процессы в органах малого таза и эндометриоз. Альгоменорея может быть вызвана также использованием внутриматочных контрацептивов. При заболеваниях внутренних половых органов она возникает как следствие нарушения кровотока, спазма гладкой мускулатуры, растяжения стенок полых органов, чрезмерного раздражения нервных элементов при сокращениях матки, воспалительных изменений в органах и тканях, при эндометриозе, аномалиях развития половых органов.
Лечениеназначают после гинекологического исследования. При первичной альгоменорее показана общеукрепляющая терапия, направленная на регуляцию функций нервной и эндокринной систем. Для уменьшения болей используют спазмолитические и аналгезирующие средства (но-шпа, анальгин и др.), а также средства, ингибирующие синтез простагландинов (напросин, индометацин, бутадион и др.). В некоторых случаях для снижения возбудимости матки применяют средства, тормозящие овуляцию, – синтетические эстроген-гестагенные препараты: ригевидон, марвелон, трирегол, триквилар. При вторичной альгоменорее необходимо проводить лечение основного заболевания. Терапия включает также рациональное питание, упорядочение режима труда и отдыха, устранение причин, оказывающих неблагоприятное влияние на психику, назначение седативных средств, психотерапию.
Профилактика. Для предупреждения альгоменореи девочку следует подготовить к появлению менструаций, рассказать ей о физиологической роли менструальной функции. Необходимо соблюдение правил личной гигиены, закаливание организма, правильное питание, рациональный режим, соблюдение мер предосторожности в отношении инфекционных болезней и своевременное их лечение.
АМЕНОРЕЯ– отсутствие менструаций в течение 6 мес и более в возрасте 16–45 лет. Как физиологическое явление наблюдается в этом возрасте во время беременности и лактации. Патологическая аменорея является симптомом органических или функциональных нарушений на любом из уровней репродуктивной системы; сопровождается бесплодием. Выделяют первичную и вторичную патологическую аменорею.
Первичная аменорея– патологическое состояние, при котором менструации не было ни разу в жизни. Встречается при нарушениях полового созревания (его отсутствие, задержка полового развития, гетеросексуальное созревание), некоторых пороках развития (аплазия матки и влагалища), гинекологических заболеваниях (синдром Ашермана). По уровню поражения репродуктивной системы первичную аменорею условно разделяют на церебральную, гипоталамическую, гипофизарную, надпочечниковую, яичниковую, маточную. Практическому врачу важно различать первичную аменорею при отсутствии полового созревания, при задержке полового созревания, на фоне вирилизации и при нормальном женском фенотипе. Подобное разделение сужает диагностический поиск и нацеливает на проведение высокоинформативных исследований, позволяющих выявить уровень поражения репродуктивной системы.
Первичная аменорея при отсутствии полового созревания связана с дисгенезией гонад – генетически обусловленным глубоким их недоразвитием. Первичная аменорея при задержке полового созревания чаще имеет церебральный генез. Она может наблюдаться при органических нарушениях гипоталамических структур (вследствие травмы, интоксикации, инфекции, опухоли); при этом на первый план выступает выраженная нервнопсихическая патология, по поводу которой показано обследование и лечение в психиатрических и неврологических отделениях. Причинами аменореи могут быть также функциональные нарушения гипофизотропной зоны гипоталамуса, проявляющиеся недостаточным образованием и выделением нейротрансмиттеров, люлиберина (гипоталамический гипогонадизм), и патологические процессы в передней доле гипофиза, например врожденное отсутствие секреции гонадотропных гормонов (изолированный гипофизарный гипогонадизм). В этих случаях у больных отмечается недоразвитие молочных желез, недостаточное половое оволосение, евнухоидное или интерсексуальное телосложение. При гинекологическом исследовании выявляют гипоплазию наружных и внутренних половых органов (развитие их соответствует первой фазе пубертатного возраста – 10–12 годам). Яичники сформированы правильно, иногда уменьшены. Процесс фолликулогенеза в них не происходит, овуляция отсутствует. Отмечается резко выраженная гипоэстрогения (по результатам исследования клеточного состава влагалищного мазка, в котором преобладают парабазальные клетки влагалищного эпителия), снижение (ниже базального уровня) содержания лютеинизирующего и фолликулостимулирующего гормонов в крови. При УЗИ определяется уменьшение размеров матки и иногда яичников.
Лечениеаменореи на фоне задержки полового созревания заключается в проведении циклической гормонотерапии. Применяют таблетированные препараты эстрогенов и гестагенов. Рекомендуемые схемы гормонотерапии: этинилэстрадиол (микрофоллин) по 0,05 мг 1 раз в день в течение 15 дней, затем норколут или дюфастон по 10 мг 2 раза в день в течение 6 дней (все препараты принимают внутрь). После 21-дневного приема препаратов назначают перерыв на 7 дней. Подобные циклы проводятся в течение 3–4 мес. Затем повторяют с 1-2-месячным интервалом в течение длительного времени. Можно использовать синтетические комбинированные эстрогенгестагенные препараты – оральные контрацептивы (нон-овлон, ригевидон, бисекурин и др.), а также двух– и трехфазные оральные контрацептивы, имитирующие уровень эстрогенов и гестагенов в течение овуляторного менструального цикла. В целях индуцирования овуляции и восстановления детородной функции предпринимаются попытки применения лютеинизирующего рилизинг-гормона в/в с часовым интервалом у больных с функциональными нарушениями гипофизотропной зоны гипоталамуса, гонадотропных препаратов (например, пергонала) у больных с гипофизарным гипогонадизмом.
Первичная аменорея на фоне вирилизации наблюдается при адреногенитальном синдроме, вирилизирующих опухолях надпочечников и яичников, развившихся до периода полового созревания. Первичная аменорея при нормальном женском фенотипе отмечается у больных с аплазией матки и влагалища (синдром Майера – Рокитанского – Кюстнера – Хаузера), синдромом тестикулярной феминизации.
Вторичная аменорея– отсутствие менструаций после периода регулярных или нерегулярных менструаций. В зависимости от уровня нарушения репродуктивной системы условно различают гипоталамическую, гипоталамо-гипофизарную, надпочечниковую, яичниковую и маточную формы вторичной аменореи.
К гипоталамической относят так называемую центральную аменорею, а также аменорею при потере и превышении массы тела. Аменорея центрального генеза (психогенная, или стресс-аменорея) может быть обусловлена эмоционально-психической травмой, стрессовыми ситуациями, вызывающими метаболические сдвиги в гипофизотропных структурах гипоталамуса: усиление выделения эндорфинов, нейротрансмиттеров класса эндогенных пептидов и др. Это приводит к уменьшению образования дофамина, нейротрансмиттера класса биогенных аминов и опосредованно – к торможению гонадотропной функции гипофиза. Клиническая картинацентральной аменореи характеризуется прекращением менструаций на фоне эмоциональнопсихической травмы, острого или хронического стресса (например, аменорея военного времени). Изменений со стороны внутренних и наружных половых органов не отмечается. Выделение лютеинизирующего и фолликуло-стимулирующего гормонов гипофиза имеет ациклический монотонный характер, содержание их в крови соответствует нижним границам базального уровня. Кариопикнотический индекс также имеет монотонный характер и не превышает 40 %.
Лечениевключает нормализацию условий жизни, устранение стрессов, назначение витаминов А, Е, группы В. Антидепрессанты и нейролептики, обычно назначаемые этим женщинам невропатологами и психиатрами, усиливают торможение гонадотропной функции гипофиза, о чем больные должны быть предупреждены. Эстроген-гестагенные препараты типа оральных контрацептивов, подавляющие гонадотропную функцию гипофиза, следует применять с осторожностью краткими 10-дневными курсами (с 16-го по 25-й день сформированного менструального цикла) в течение 3–4 мес. Прогнозблагоприятный.
Аменорея при потере массы теларазвивается у девушек и молодых женщин, которые применяют различные диеты в целях похудания. Патогенезэтой формы обусловлен функциональной недостаточностью гипофизотропной зоны гипоталамуса вследствие инфекционно-токсических воздействий в детском и пубертатном возрасте. Разрешающим фактором является психоэмоциональный стресс. Определенную роль играет уменьшение объема жировой ткани – места внегонадного синтеза эстрогенов. У больных отмечаются снижение массы тела до 25 % возрастной нормы, умеренная гипоплазия молочных желез, наружных и внутренних половых органов, резкое снижение аппетита.
Диагнознесложен благодаря типичным анамнезу и клинической картине. Уровень гонадотропных гормонов в крови несколько ниже возрастной нормы, кариопикнотический индекс снижен до 20 %. При УЗИ отмечается уменьшение размеров матки. Для исключения нервной анорексии – психического заболевания, встречающегося у молодых женщин и девушек, необходима консультация психиатра.
Лечениевключает дробное полноценное питание, назначение ферментных препаратов (пепсина, абомина, желудочного сока и др.), витаминов (B 1В 6, С, Е, глутаминовой кислоты), настоя или отвара валерианы, при необходимости проводят психотерапию в сочетании с применением френолона (по 5-10 мг в день в течение 3 нед). Прогнозпри своевременном правильно проводимом лечении благоприятный.
Профилактиказаключается в соблюдении режима питания, закаливании, занятиях спортом.
Аменорея при превышении массы тела (ожирении различного генеза) может быть обусловлена различными патогенетическими механизмами в зависимости от причины ожирения. Терапия направлена на лечение основного заболевания и коррекцию массы тела (диета, лечебная физкультура и др.).
Гипоталамо-гипофизарная аменорея включает функциональную и органическую аменорею – галакторею на фоне гиперпролактинемии, аменорею при синдроме Шихена, синдроме «пустого» турецкого седла.
Надпочечниковая аменорея наблюдается при вирильном синдроме надпочечникового генеза: вирилизирующей опухоли надпочечников, функциональной надпочечниковой гиперандрогении.
Яичниковая аменорея встречается при поликистозных яичниках, вирилизирующей опухоли яичников, синдроме истощения яичников (преждевременном климаксе) и синдроме резистентных (нечувствительных к эндогенным гонадотропным гормонам) яичников.
Маточная аменорея обусловлена повреждением эндометрия, при котором он теряет способность отвечать на гормональную стимуляцию. Встречается при туберкулезном эндометрите, внутриматочных синехиях (синдром Ашермана).
АНОВУЛЯЦИЯ– нарушение менструального цикла, при котором отсутствует овуляция (разрыв фолликула яичника и выброс яйцеклетки в брюшную полость), в яичнике не образуется желтое тело, в эндометрии пролиферативная фаза не сменяется секреторной, и в большинстве случаев не наступает фаза десквамации. Ановуляция может сопровождаться олигоменореей, аменореей, дисфункциональными маточными кровотечениями, у некоторых пациенток наблюдается циклическая менструальноподобная реакция. Различают физиологическую и патологическую ановуляцию.
Физиологическая ановуляцияи аменорея характерны для беременности, послеродового и лактационного периодов. К физиологической относят также ановуляцию в пубертатном и климактерическом периодах. У здоровых женщин детородного возраста с сохраненной репродуктивной функцией менструальные циклы без овуляции могут быть связаны с кратковременным нарушением функции гипоталамо-гипофизарно-яичниковой системы при стрессе, переезде в другую климатическую зону и др.
Патологическойсчитают хроническую ановуляцию, сопровождающуюся бесплодием, обусловленную стойкими расстройствами системы регуляции менструального цикла на различных ее уровнях. К первично-яичниковым причинам хронической ановуляции относят дисгенезию гонад; дефекты ферментных систем яичников, участвующих в фолликулогенезе (например, недостаточность 17-гидролазы); аутоиммунные поражения яичников; поражение ткани яичников при лучевой и химиотерапии; синдром истощения яичников, или синдром резистентных яичников.
Одна из основных причин ановуляции – гипоталамо-гипофизарные расстройства, сопровождающиеся гиперпролактинемией или нарушением секреции гипофизом гонадотропных гормонов, регулирующих фолликулогенез и овуляцию, при нормальном уровне пролактина (Прл) в крови. Отсутствие овуляции при гиперпролактинемии может быть результатом непосредственного влияния избыточного количества Прл на яичники, торможения гонадотропинсекретирующей функции гипофиза с блокировкой спонтанного пика секреции лютеинизирующего гормона (ЛГ), ингибирования выделения гонадотропин-рилизинг-гормонов в гипоталамусе.
Секреция гонадотроиных гормонов при нормальном уровне Прл в крови может нарушаться вследствие изменения ритма нейросекреции гонадотропин-рилизинг-гормонов в гипоталамусе, уменьшения или прекращения их продукции при анорексии и резком падении массы тела, отсутствии нейронов в гипоталамусе, опухолях гипоталамической области и др. Уровень гонадотропных гормонов в крови при этом может оставаться нормальным или снижается. Резкое снижение содержания гонадотропных гормонов в организме, приводящие к ановуляции, нередко наблюдается после оперативного или лучевого лечения аденом гипофиза.
Ановуляция может быть следствием гиперандрогении (надпочечниковой, яичниковой, смешанной), так как при избытке андрогенов тормозится секреция гонадотропных гормонов. При поликистозных яичниках ановуляция обусловлена нарушением гипоталамо-гипофизарных и яичниковых механизмов овуляции.
Диагноз.Ановуляцию распознают на основании типичных изменений базальной (ректальной) температуры: температурная кривая монотонная или (реже) пилообразная с показателями, не превышающими 37 °C, без характерного для второй фазы менструального цикла подъема. Об ановуляции свидетельствуют также отсутствие достоверного повышения уровня прогестерона в плазме крови во второй фазе цикла; отсутствие секреторных изменений в соскобе эндометрия.
Показатели эстрогенной насыщенности организма – цервикальное число Инслера, суммарно оценивающее несколько тестов функциональной диагностики, уровень эстрадиола (Е 2) в плазме крови – колеблются при ановуляции от резко сниженных до соответствующих нормальному базальному уровню (при олигоменорее и циклических менструальноподобных кровотечениях). Альтернативный функциональный тест для определения эстрогенной насыщенности организма при ановуляции и аменорее – прогестероновая проба. Возникновение менструальноподобного кровотечения через 2–5 дней после 7-10-дневного в/м введения прогестерона указывает на достаточный уровень эстрогенов в организме; проба отрицательна при гипоэстрогении и маточной аменорее. В целях оценки андрогенного статуса исследуют содержание тестостерона, кортизола, дегидроэпиандростерона, дегидроэпиандростерона-сульфата и 17-кетостероидов в моче или плазме крови. При гиперандрогении для выяснения ее генеза проводят пробу с дексаметазоном.
Наиболее достоверно оценить уровень и характер нарушения системы регуляции менструального цикла позволяет определение в плазме крови содержания Прл, фолликулостимулирующего гормона (ФСГ) и ЛГ. При гиперпролактинемии определяют количество в крови тиреотропного и тиреоидных гормонов, проводят тест с тиролиберином для диагностики гипотиреоза. При гипоталамо-гипофизарной дисфункции с нормальным уровнем Прл в крови концентрация в ней ФСГ, ЛГ и Е 2может быть нормальной или ниже базального уровня – соответственно нормо– и гипогонадотропная ановуляция. Повышенный в 4–5 раз и более уровень ФСГ в плазме крови свидетельствует о яичниковой ановуляции. Увеличение концентрации в плазме крови ЛГ, особенно повышение индекса ЛГ/ФСГ, в сочетании с клиническими признаками позволяет заподозрить поликистозные яичники.
Всем пациенткам с ановуляцией для уточнения ее причины показаны медико-генетическое консультирование, краниография, рентгено– или ультразвуковое исследование молочных желез, диагностическое выскабливание эндометрия с последующим гистологическим исследованием соскоба. В случае выявления на краниограмме увеличенного турецкого седла (независимо от уровня Прл в крови) необходимо исключить опухоль гипофиза. При подозрении на яичниковую ановуляцию проводят лапаро-скопическую биопсию яичников, иммунологические исследования (выявление яичниковых антител).
Лечение.При ановуляции, связанной с гипоталамо-гипофизарными расстройствами, сопровождающимися гиперпролактинемией, восстановить овуляцию и фертильность у большинства больных позволяют агонисты дофамина (бромокриптин, достинекс), нормализующие гипоталамический контроль за секрецией Прл и гонадотропных гормонов и уменьшающие размеры пролактиномы. При гиперпролактинемии на фоне гипотиреоза наряду с агонистами дофамина показаны тиреоидные гормоны.
В случае гипоталамо-гипофизарной дисфункции при нормальном уровне в крови Прл, ФСГ, Е 2и положительной прогестероновой пробе назначают эстроген-гестагенные препараты в целях получения так называемого ребаунд-эффекта (резкого усиления функции гипоталамо-гипофизарной системы после отмены препаратов) и антиэстрогены (кломифенцитрат). При гипоталамо-гипофизарной дисфункции с нормальным уровнем в крови Прл, резким снижением содержания в крови ФСГ, Е, и отрицательной прогестероновой пробой (гипогонадотропная ановуляция) последовательно назначают гонадотропные гормоны (пергонал, хорионический гонадотропин и др.) или выводят гонадотропин-рилизинг-гормон в пульсирующем режиме. В случае резистентности к указанной терапии предпринимаются попытки стимулировать овуляцию гормоном роста. При ановуляции на фоне гиперандрогении назначают дексаметазон – 2,5–5 мг в день или метипред по 2–4 мг/сут.
Пациенткам с поликистозными яичниками последовательно назначают эстроген-гестагенные препараты, кломифенцитрат, чистый ФСГ (метродин), иногда малые дозы хорионического гонадотропина, пергонала. При сопутствующей гиперандрогении показаны также глюкокортикостероиды, при гиперпролактинемии – агонисты дофамина. Отсутствие эффекта от консервативного лечения служит показанием для лапароскопической биопсии яичников и последующей гормональной терапии с учетом выявленных изменений.
Восстановление репродуктивной функции при яичниковой ановуляции бесперспективно. С заместительной целью назначают эстроген-гестагенные препараты. Эти препараты или чистые гестагены применяют также для нормализации гормонального баланса у пациенток с ановуляцией другого генеза, не заинтересованных в восстановлении репродуктивной функции.
АПОПЛЕКСИЯ ЯИЧНИКА– кровоизлияние в яичник, сопровождающееся его разрывом и кровотечением в брюшную полость. В большинстве случаев происходит разрыв желтого тела яичника или кисты желтого тела. Возникает вследствие патологических изменений сосудов (варикозное расширение, склероз) на фоне предшествующего воспалительного процесса. Чаще всего наступает в момент овуляции или в стадии васкуляризации желтого тела (середина и вторая фаза цикла). Провоцирующую роль играют травма, поднятие тяжести, бурное половое сношение. Возможен разрыв желтого тела во время беременности.
Симптомы, течение. Наблюдаются симптомы внутреннего кровотечения и болевого синдрома (острый живот). Диагностика представляет значительные трудности, так как сходные явления наблюдаются при нарушенной внематочной беременности. Уточнить диагноз может помочь УЗИ. Однако наиболее информативна лапароскопия, которая позволяет не только визуально оценить состояние органов малого таза, но и при необходимости провести оперативное лечение. Иногда диагноз устанавливают во время лапаротомии, предпринятой в связи с обильным внутренним кровотечением.
Лечение.Срочная госпитализация. При отсутствии выраженного внутреннего кровотечения и коллапса возможна консервативная тактика (покой, холод на низ живота). При нарастающих явлениях внутреннего кровотечения показана операция. Производят резекцию или ушивание яичника. Удаляют яичник только при массивном кровоизлиянии с поражением всего органа. Небольшой кровоточащий участок можно коагулировать. При разрыве желтого тела беременности его ушивают, не производя резекцию, иначе беременность прервется. Операции на яичнике могут быть выполнены как при лапаротомии, так и лапароскопическим путем. Необходимо возмещение кровопотери (ретрансфузия, переливание донорской крови, кровезаменителей), по показаниям вводят сердечно-сосудистые препараты.
БАКТЕРИАЛЬНЫЙ ВАГИНОЗ– заболевание, основным признаком которого являются патологические выделения из половых путей, характеризующееся отсутствием признаков воспаления, лейкоцитов и патогенных возбудителей во влагалищном секрете, снижением содержания в нем, вплоть до отсутствия, лактобацилл. Общее количество бактерий во влагалищном содержимом увеличивается, доминируют условно-патогенные возбудители, в основном гарднерелла, бактероиды, пептострептококки, микоплазма; рН секрета составляет более 4,5 (при норме 3,8–4,2).
Заболевание рассматривается как дисбактериоз влагалища, обусловленный иммунными сдвигами, гормональными нарушениями и нерациональной антибиотикотерапией, часто сочетается с кишечным дисбактериозом. Встречается у 15–20 % гинекологических больных. На его фоне в 3–5 раз чаще возникают послеродовые, послеабортные осложнения, а также неблагоприятно протекают послеоперационный период и внутриматочные вмешательства (гистероскопия, гистерография и т. д.). Возрастает частота акушерских осложнений.
Симптомы. Отмечаются выделения из влагалища, у большинства женщин с неприятным запахом. Выделения, как правило, белого цвета, нередко напоминают творожистую массу, обладают свойством пениться, равномерно распределяются по стенкам влагалища. Возможны дипареуния (половые расстройства), зуд, дизурия. Примерно у 50 % пациенток с бактериальным вагинозом какие-либо жалобы отсутствуют. Характерно отсутствие явлений воспаления, отечности, гиперемии стенок влагалища и вульвы.
Диагнозосновывается на обязательном наличии следующих признаков (из перечисленных должно быть не менее трех): 1) сероватые, гомогенные, липкие выделения; 2) рН влагалищного отделяемого более 4,5 (5–7,5); 3) наличие в нативных мазках влагалищного отделяемого ключевых клеток (эпителиальные клетки, на поверхности которых налипают небольшие грамотрицательные палочки); 4) положительный аминотест (при добавлении 10 %-ного раствора гидроксида калия к капле влагалищного секрета появляется специфический, «рыбный», запах летучих аминов). Дополнительные признаки: очень малое число лактобактерий; очень малое число или отсутствие лейкоцитов в содержимом влагалища.
Лечение.Для этиотропной терапии рекомендуются средства с антианаэробным спектром активности – клиндамицин или метронидазол. Системное лечение основано на использовании пероральных форм метронидазола (по 500 мг 2 раза в день) или клиндамицина (по 300 мг 2 раза в день) в течение 7 дней; местное – на применении вагинальных форм: 2 %-ного далацина (клиндамицина) в виде крема или вагинальные свечи (1 раз на ночь, на курс лечения 7 аппликаций), 0,75 %-ного геля метронидазола или свечей «Флагил», содержащих метронидазол (1–2 раза в день, 5 дней). По эффективности местное лечение не уступает системному. Кроме того, при местном применении химиопрепаратов значительно уменьшается их курсовая доза и снижается число побочных реакций. Поэтому местное лечение считается предпочтительным. Оно является методом выбора во II и III триместрах беременности. В I триместре беременности применение препаратов клиндамицина и метронидазола противопоказано. Для профилактики кандидозного вагинита одновременно с началом местного лечения клиндамицином или метронидазолом необходимо назначать антимикотические средства: при отсутствии беременности – дифлюкан (по 150 мг внутрь), во время беременности – вагинальные свечи «Гинопеварил-150» (по 1 свече 3 раза в день).
Второй этап лечения – применение эубиотиков ацилакта или лактобактерина в виде вагинальных свечей в течение 7-10 дней; проводится при отрицательных результатах исследования вагинального отделяемого на грибы.
Рецидивы заболевания в ближайшие 7-10 мес после лечения отмечаются у 30–60 % пациенток.
БАРТОЛИНИТ– воспаление большой железы преддверия влагалища. Возбудителями являются различные микробы: стафилококки, эшерихии, гонококки и др. Возбудитель инфекции проникает через выводной проток железы (каналикулит), затем воспалительный процесс захватывает паренхиму (серозное, гнойное воспаление). Гнойный экссудат заполняет дольки железы с образованием ложного абсцесса, который может самостоятельно вскрыться.
Симптомы, течение. В острой стадии недомогание, слабость, ощущение припухлости в области наружных половых органов, повышение температуры тела. При объективном исследовании отмечают припухлость и гиперемию в области бартолиновой железы; ее пальпация резко болезненна. При образовании псевдоабсцесса температура гектическая, ознобы. При прорыве гнойника улучшается общее состояние больной, снижается температура. В хронической стадии заболевания возможно развитие ретенционной кисты. Заболевание имеет склонность к рецидивам.
Лечение.В острой стадии покой, антибиотики, сульфаниламиды, сидячие теплые ванночки с раствором перманганата калия (1: 6000), при образовании псевдоабсцесса – хирургическое лечение. В случае рецидивирующего бартолинита показана экстирпация железы.
БЕЛИ– выделения из половых органов женщины. Физиологические выделения из половых органов необильные, слизистые, не вызывают раздражения кожи и слизистой оболочки наружных половых органов. Количество выделений несколько увеличивается во второй половине менструального цикла и во время беременности.
Патологические бели – чрезмерные по количеству и необычные по характеру (водянистые, зеленоватые, сукровичные, имеющие запах и др.), вызывают зуд, жжение, чувство влажности. Чаще всего причиной белей являются возбудители инфекций. Бели могут обусловить также сахарный диабет, опухоли половых органов, опущение стенок влагалища, нарушения правил личной гигиены. Самой частой причиной белей является воспаление слизистой оболочки влагалища (вагинит, кольпит), как правило сочетающееся с цервицитом.
Характер выделений при кольпите зависит от вида возбудителя. Например, при трихомонозе бели пенистые, при гнойной инфекции – зеленоватые, при бактериальном вагинозе имеют резкий «рыбный» запах, при грибковых копьпитах слизистая оболочка влагалища покрыта белым нитеобразным налетом.
Шеечные бели часто возникают вследствие нарушения секреции желез шейки матки. В норме эти железы продуцируют в сутки 0,5–1 мл прозрачной стекловидной слизи. Усиление продукции слизи железами шейки матки может наблюдаться при воспалительных процессах хламидийной, гонорейной этиологии, при полипах и (или) дисплазии шейки матки. Бели при этом имеют слизисто-гнойный характер, при полипах содержат примесь крови. При раке шейки метки выделения всегда имеют кровянистый характер с примесью некрозированных участков опухоли.
Маточные бели возникают при воспалениях слизистой оболочки матки различной этиологии и новообразованиях тела матки (полипах, миоме, раке и др.). При остром эндометрите бели обычно бывают гнойными, при хроническом – водянистыми, при раке тела матки – вначале водянистые, а затем при распаде опухоли приобретают цвет мясных помоев. Значительно реже бели могут быть симптомом заболевания маточных труб, при котором брюшинное отверстие трубы нередко закрывается, маточное – резко суживается. Серозное или гнойное содержимое скапливается в просвете маточной трубы (гидросальпинкс или пиосальпинкс) и затем порциями изливается в матку, а из нее во влагалище. Кроме того, трубные бели наблюдаются при раке маточной трубы; они обычно водянистые, желтого цвета, содержат примесь крови.
При появлении белей необходимо выяснить их причину. Проводят гинекологическое исследование, тщательный бактериологический анализ выделений.
Лечениезависит от причины, вызвавшей бели. При необходимости по назначению и под контролем врача проводят местное лечение: влагалищные спринцевания, орошения, ванночки, введение вагинальных свечей с лекарственными препаратами и др. При отсутствии эффекта от лечения требуется углубленное обследование больной для исключения онкологического заболевания половых органов.
БЕСПЛОДИЕ– неспособность лиц детородного возраста к воспроизводству потомства в течение 1 года регулярной половой жизни (половые сношения не реже одного раза в неделю) без контрацепции. Примерно в 30 % случаев бесплодный брак обусловлен нарушениями в репродуктивной системе обоих супругов. Для выяснения причин бесплодного брака необходимо тщательное одновременное обследование обоих супругов. Диагнозбесплодия у женщины может быть поставлен только после исключения бесплодия у мужчины и при положительной пробе, подтверждающей совместимость спермы и слизи шейки матки.
Если у женщины, живущей половой жизнью, ни разу не наступала беременность, бесплодие считают первичным, если в прошлом была хотя бы одна беременность – вторичным. Бесплодие может быть обусловлено анатомическими и функциональными изменениями маточных труб (непроходимостью, нарушением перистальтики), спаечным процессом в малом тазу – так называемое трубно-перитонеальное бесплодие, реже патологическими изменениями слизистой оболочки шейки или тела матки. Эти изменения затрудняют передвижение сперматозоидов из влагалища в матку и маточные трубы, транспорт и имплантацию оплодотворенной яйцеклетки. В большинстве случаев анатомические и функциональные изменения матки, маточных труб, яичников, приводящие к бесплодию, являются следствием аборта и перенесенных воспалительных заболеваний матки и ее придатков. Кроме того, бесплодие может наблюдаться при пороках развития, опухолях матки и яичников, нейроэндокринных расстройствах и иммунологических нарушениях (возникновение антисперматозоидных антител в организме женщины). Эндокринными причинами бесплодия являются нарушения созревания яйцеклетки и выхода зрелой яйцеклетки из фолликула яичника в брюшную полость (овуляции) в результате заболеваний или нарушения функции яичников, надпочечников и (или) гипоталамо-гипофизарной системы. При этом выявляют отсутствие овуляции (см. Ановуляция),несколько реже неполноценную овуляцию – созревшая яйцеклетка не выходит из фолликула и подвергается обратному развитию, на месте неразорвавшегося фолликула возникает неполноценное желтое тело.
Выявление причин бесплодия у женщин начинают с тщательного сбора анамнеза (выясняют возраст родителей при ее рождении, течение беременности у матери, особенности детородной и менструальной функции у близких родственников по линии матери и отца, заболевания, перенесенные в детстве, в период полового созревания и после начала половой жизни). Характер менструального цикла оценивают с помощью менструального календаря, графика базальной (ректальной) температуры и др. При нарушениях менструального цикла, проявляющихся отсутствием менструаций (см. Аменорея),удлинением интервалов между менструациями (олигоменореей), дисфункциональными маточными кровотечениями и др., проводят исследование органов репродуктивной системы в целях выяснения уровня поражения. Большое значение имеет определение содержания в организме половых и гонадотропных гормонов.
При нормальных показателях ритма и характера менструаций исследуют состояние маточных труб и брюшины малого таза для исключения так называемого трубно-перитонеального фактора бесплодия. С этой целью применяют гистеросальпингографию, а также хромосальпингоскопию – осмотр маточных труб во время лапароскопии с одновременным введением в них через канал шейки матки растворов красящих веществ, что позволяет с высокой степенью точности определить состояние маточных труб и тазовой брюшины, а также яичников и матки. С помощью этого метода могут быть обнаружены хронический сальпингит, перитубарные спайки, малые формы наружного эндометриоза, небольшие кисты яичников и миомы матки. Применение гистероскопии дает возможность оценить особенности слизистой оболочки тела матки, выявить полипы, миому или внутренний эндометриоз матки.
Лечениебесплодия у женщин зависит от вызвавшей его причины. Лечениеэндокринного бесплодия (обусловленного нарушениями овуляции) проводится женщинам, возраст которых не превышает 38 лет, при отсутствии у них соматических заболеваний. При ановуляции необходима терапия вызвавших ее заболеваний. В целях стимуляции овуляции по специальным схемам назначают кломифенцитрат; гонадотропины, получаемые из мочи женщин, находящихся в периоде постменопаузы, содержащие лютеинизирующий и фолликулостимулирующий гормоны в соотношении 1: 1 (пергонал, неопергонал, хумегон); хорионический гонадотропин, получаемый из мочи беременных женщин. При гипоталамическом гипогонадизме, сопровождающемся ановуляцией, аменореей или опсоменореей, назначают препараты гипоталамических рилизинг-гормонов.
Стимулировать овуляцию необходимо под ультразвуковым контролем размеров доминантного фолликула и толщины эндометрия (диаметр преовуляторного фолликула около 20 мм, толщина эндометрия в конце фолликулярной фазы менструального цикла около 1 см). Желательно также следить за содержанием эстрадиола в крови. Дополнительным ориентиром, позволяющим определить наступление преовуляторной фазы, могут служить показатели тестов функциональной диагностики – увеличение цервикального числа до 10–12 баллов, выраженный феномен зрачка (+++).
При бесплодии, связанном с нарушением лютеиновой функции, проводится патогенетическое лечение заболеваний, вызывающих нарушение функции яичников. Кроме того, во вторую фазу менструального цикла по специальным схемам назначают норколут, дюфастон, утрожестан, оказывающие лютеотропное действие, хорионический гонадотропин. Длительность лечения определяется индивидуально (как правило, не менее 3–4 менструальных циклов).
В целях стимуляции овуляции назначают синтетические эстрогенгестагенные препараты (оральные контрацептивы) в течение 3 мес; полноценная овуляция возможна на фоне отмены препаратов. Используют также кломифенцитрат с 5-го по 9-й день менструального цикла и хорионический гонадотропин по достижении доминантным фолликулом преовуляторных размеров в тех же дозах, что и при ановуляции. У женщин с регулярным менструальным циклом должны быть устранены трубноперитонеальные причины бесплодия и заболевания тела и шейки матки.
Для лечения функционального трубного бесплодия (нарушение сократительной способности маточных труб) применяют психотерапию, седативные средства, транквилизаторы, спазмолитики, блокаторы синтеза простагландина (напроксен, индометацин, ибупрофен, ацетилсалициловую кислоту – в преовуляторном периоде), сероводородные ванны, ультразвук в импульсном режиме, электростимуляцию маточных труб. При трубном бесплодии воспалительного генеза проводят лечение хронических воспалительных процессов придатков матки. Гидротубация при нарушении проходимости маточных труб в интерстициальном или истмическом отделе не эффективна, а при сактосальпинксе опасна. Повторные курсы гидротубации приводят к повреждению внутренних слоев маточных труб. Поэтому важно свое-временное оперативное лечение трубного бесплодия. Абсолютное противопоказание к операции – туберкулез половых органов. Относительные противопоказания: возраст женщины старше 38 лет, частые обострения хронического воспалительного процесса в придатках матки и перенесенный острый воспалительный процесс в течение предшествующего года, резко выраженный спаечный процесс в малом тазу, большой гидросальпинкс, при удалении которого останется не более 5 см маточной трубы. Реконструктивно-пластические операции на маточных трубах проводятся во время лапароскопии либо путем лапаротомии.
Для предупреждения реокклюзии маточных труб с первого дня после операции показана физиотерапия. В течение 4 мес после операции рекомендуется контрацепция, предпочтительнее синтетическими прогестинами. При трубном бесплодии, в основном при непроходимости и отсутствии обеих маточных труб, применяется экстракорпоральное оплодотворение и трансплантация эмбриона.
При иммунологическом бесплодии могут быть эффективны механическая контрацепция, исключающая контакт эякулята с половым трактом женщины, в течение 6 мес; введение спермы непосредственно в полость матки; иммуносупрессия, достигаемая с помощью глюкокортикоидных препаратов.
Искусственное осеменение– введение спермы мужа (или донора) в половые пути женщины. В зависимости от методики введения спермы различают влагалищный, внутришеечный и внутриматочный методы искусственного осеменения. Влагалищный метод (введение спермы в задний свод влагалища) используют редко; он наиболее прост, но наименее эффективен, поскольку влагалищное содержимое может неблагоприятно действовать на сперматозоиды. Эффективность внутришеечного метода (введение спермы в канал шейки матки) недостаточна в связи с возможностью образования антиспермальных антител в шеечной слизи. Наиболее приемлем внутриматочный метод – введение спермы в полость матки. Однако при титре антиспермальных антител в шеечной слизи более 1: 32 они обнаруживаются и в полости матки; в подобных случаях перед введением спермы необходима неспецифическая десенсибилизация.
Искусственное осеменение спермой мужа проводят по следующим показаниям: со стороны мужа – гипоспадия, импотенция, отсутствие эякуляции, олигоспермия при нормальном строении и подвижности сперматозоидов; со стороны женщины – анатомические изменения шейки матки, не поддающийся лечению вагинизм, наличие антиспермальных антител в шеечной слизи. Противопоказания у женщин: острые и хронические воспалительные заболевания половых органов.
Перед осеменением необходимо исследовать сперму мужа, исключить трубно-перитонеальные и маточные причины бесплодия. В целях установления времени овуляции и наличия желтого тела проводят тесты функциональной диагностики, определяют содержание лютеинизирующего гормона и прогестерона в крови. При помощи УЗИ выясняют диаметр доминантного фолликула.
Сперму вводят в течение 3–5 менструальных циклов, по 2–3 раза в течение цикла (на 12-14-й дни при 28-дневном цикле). Необходимые условия: симптом зрачка – не менее +++, растяжимость шеечной слизи – не менее 8 см, диаметр доминантного фолликула – не менее 18 мм.
При неполноценной лютеиновой фазе менструального цикла после искусственного осеменения рекомендуется введение препаратов, стимулирующих развитие желтого тела (хорионический гонадотропин). При удлиненной фолликулярной фазе менструального цикла проводят стимуляцию созревания фолликула и овуляции (желательно под ультразвуковым контролем диаметра доминантного фолликула). Для этого назначают кломифенцитрат и хорионический гонадотропин по схеме. После искусственного осеменения необходимо измерение базальной (ректальной) температуры или определение содержания -хорионического гонадотропина в крови в целях ранней диагностики беременности.
Искусственное осеменение спермой донора осуществляют при азооспермии у мужа (абсолютное показание), а также при олиго– и астеноспермии у мужа в сочетании с морфологическими изменениями сперматозоидов, иммунологическом конфликте по резус-фактору, не поддающемся лечению, наследственных генетически обусловленных заболеваниях в семье мужа (относительные показания). Противопоказания те же, что и к осеменению спермой мужа.
Искусственное осеменение спермой донора проводят после получения согласия обоих супругов. Донор должен быть моложе 36 лет, физически и психически здоров, не иметь наследственных заболеваний и нарушений развития, у родственников первой степени родства не должно быть более одного случая смерти плода и спонтанного аборта. Обязательно проведение реакции Вассермана и исследование на ВИЧ-инфекцию, а также антител к гепатиту В, С. При подборе донора учитывают резус– и групповую принадлежность крови, фенотип, в том числе телосложение, рост, цвет волос и глаз. Донор обязуется никогда не разыскивать своих биологических потомков в целях предъявления к ним каких-либо требований.
Перед осеменением необходимо проведение теста для выявления локальных антиспермальных антител к сперме донора и пробы на способность сперматозоидов проникать в шеечную слизь. Примерно у женщин, которым ранее проводилось осеменение спермой донора, образуются локальные антиспермальные антитела; обнаружение их является показанием для внутриматочного введения спермы.
Для осеменения спермой донора может быть использована нативная или консервированная сперма. Техника введения спермы в половые пути женщины, методика стимуляции овуляции и желтого тела те же, что и при осеменении спермой мужа. В течение трех последовательных менструальных циклов следует применять сперму одного донора.
Женщины, у которых наступила беременность после искусственного осеменения, должны наблюдаться акушером-гинекологом женской консультации, как беременные с отягощенным акушерским анамнезом. Беременности и роды протекают так же, как и при нормальном зачатии, аномалии развития плода возникают не чаще, чем в популяции.
Экстракорпоральное оплодотворение и трансплантация эмбрионовв полость матки (ЭКО и ТЭ) – один из современных методов лечения женского бесплодия. Показания: абсолютное трубное бесплодие (состояние после двусторонней тубэктомии); непроходимость или затрудненная проходимость обеих маточных труб при отсутствии эффекта от проведенного оперативного или длительного (более 5 лет) консервативного лечения; бесплодие, генез которого после проведенного полного клинического обследования (включая гормональное, эндоскопическое, иммунологическое) остается неясным; субфертильность спермы мужа (в случае неэффективности гомологического осеменения).
Условия проведения: сохраненная в полном объеме функциональная способность матки к имплантации эмбриона и его вынашиванию; отсутствие противопоказаний для беременности и родов в связи с соматическими, психическими, генетическими заболеваниями женщины; сохраненная способность яичников к адекватному ответу на экзо– или эндогенную стимуляцию овуляции, отсутствие новообразований, воспалительных и анатомических изменений в органах малого таза.
Противопоказания: отсутствие перечисленных условий, а также возраст женщины старше 45–50 лет.
Метод состоит из 5 этапов: 1) стимуляция суперовуляции (множественная овуляция) путем комбинированного назначения антиэстрогенов (кломифенцитрата) и гонадотропинов (пергонала, хорионического гонадотропина); 2) аспирация яйцеклеток путем пункции преовуляторных фолликулов (трансабдоминально или через влагалище под контролем влагалищных ультразвуковых датчиков, что значительно облегчает визуализацию фолликулов и снижает частоту осложнений); 3) оплодотворение яйцеклеток в термостате; 4) культивирование оплодотворенных яйцеклеток в специальной среде; 5) перенос дробящихся эмбрионов, помещенных в пластиковый катетер, в полость матки.
В последние годы при мужском бесплодии с выраженной олигозооспермией хорошие результаты достигнуты благодаря использованию метода интрацитоплазматической инъекции сперматозоида в яйцеклетки – отбирают один подвижный морфологически неизменный сперматозоид и осуществляют микроинъекцию этого сперматозоида в одну из яйцеклеток.
После трансплантации эмбрионов проводят динамическое определение -хорионического гонадотропина в крови, что помогает установить наступление беременности с 7-9-го дня после трансплантации. При наступлении беременности женщины наблюдаются акушером-гинекологом женской консультации, как беременные с отягощенным акушерским анамнезом.
Эффективность метода повышается с совершенствованием аппаратуры и лекарственных препаратов для стимуляции овуляции. Наиболее частое осложнение метода – синдром гиперстимуляции яичников, который характеризуется увеличением яичников до 5-12 см, болями в животе, метеоризмом, иногда возникают асцит, гидроторакс, тромбоэмболия магистральных сосудов. Частота внематочной беременности при этом методе составляет, по данным разных авторов, 2-10 %, частота невынашивания беременности достигает 40 %. Относительно чаще, чем в популяции, наблюдается гибель плодов в родах. Эти осложнения связаны, несомненно, с возрастом женщин и наличием патологических изменений в их репродуктивной системе.
Трансплантация женских и мужских половых клеток в просвет маточной трубы осуществляется при помощи тефлонового катетера и пластикового зонда в качестве проводника, которые вводят через полость матки в просвет ампулы маточной трубы под контролем эхографии с применением влагалищного датчика. Через катетер шприцем вводят яйцеклетки (не менее трех) и 200–600 тыс. сперматозоидов в питательной среде. Оплодотворение происходит в маточной трубе, что значительно физиологичнее, чем в пробирке.
Метод признается достаточно перспективным для лечения бесплодия неясного генеза, бесплодия при некоторых формах эндометриоза, а также бесплодия, обусловленного нарушением сперматогенеза у мужчин. Обязательное условие его применения – проходимость маточных труб.
ВАГИНИТ (кольпит) – воспаление слизистой оболочки влагалища. Возбудители: стрепто– и стафилококки, эшерихии, трихомонады, грибы рода Candida и др. Предрасполагающие факторы: общие заболевания, гипофункция яичников, несоблюдение правил личной гигиены, инволюционные процессы в пожилом возрасте.
Симптомы, течение. Различают острое, подострое и хроническое течение. При остром воспалении жалобы на ощущение тяжести во влагалище, жжение и зуд в области наружных половых органов, обильные бели. При исследовании с помощью влагалищных зеркал находят гиперемию слизистой оболочки влагалища с точечными кровоизлияниями и обильные бели. В хронической стадии больные жалоб не предъявляют. Диагнозосновывается на характерном анамнезе, данных гинекологического исследования и бактериоскопии белей. Дифференциальный диагнозпроводят в первую очередь с бактериальным вагинозом.
Лечениевключает назначение этиотропных и противовоспалительных средств, а также терапию сопутствующих заболеваний, нейроэндокринных и обменных нарушений, коррекцию иммунного статуса. Антимикробные средства выбирают с учетом вида возбудителя инфекционного процесса и его чувствительности к ним. Обязательным условием при инфекциях, передающихся половым путем, должно быть лечение полового партнера.
В целях санации влагалища и вульвы применяют обмывание наружных половых органов слабым раствором перманганата калия, отварами ромашки, календулы, шалфея, а также влагалищные спринцевания этими растворами. Спринцевания производятся в течение 3–4 дней, более длительные процедуры могут замедлить восстановление нормальной микрофлоры и кислотности содержимого влагалища. Местное применение антибактериальных препаратов целесообразно при длительном течении вагинита и чувствительности к ним микроба-возбудителя. Можно вводить во влагалище раствор хлорофиллипта (1 ст. л. 1 %-ного спиртового раствора на 1 л воды) ежедневно в течение 10 дней. В последние годы с успехом применяется полижинакс – вагинальные капсулы, в состав которых входят ацетарсол, неомицин, полимиксин В и нистатин; их вводят 1 раз в день в течение 6-12 дней. По окончании курса лечения антибактериальными средствами показано местное применение содержащих лактобактерии эубиотиков – ацилакта, лактобактерина и др.; при сенильном вагините рекомендуется также местное лечение препаратами, стимулирующими регенерацию влагалищного эпителия (витамин А, облепиховое масло, солкосерил, эстриол).
Для профилактики рецидивов вагинитов в детском и детородном возрасте целесообразно применение вакцинных препаратов (солкоуровак, солкотриховак), анатоксинов, аутовакцин.
Первичная профилактика неспецифических вагинитов заключается в тщательном соблюдении правил интимной гигиены, ликвидации очагов хронической инфекции, поддержании механизмов самоочищения влагалища и укреплении общей неспецифической резистентности организма.
Лечениеспецифического (туберкулезного, трихомонозного и др.) вагинита проводится согласно общим принципам лечения соответствующих инфекций женских половых органов.
ВУЛЬВИТ– воспаление наружных половых органов; часто сочетается с вагинитом (см. Вульвовагинит). Возникает вследствие механических, химических воздействий, развития инфекций.
Симптомы, течение. Боль и зуд в области половых органов, при наружном осмотре в острой стадии – гиперемия и отечность тканей вульвы с серозно-гнойными выделениями; возможно изъязвление и образование налетов.
Лечение.Проводят лечение воспалительных заболеваний влагалища и матки. Устраняют механические и другие раздражители. В острой стадии – обмывание наружных половых органов 2–3 раза в день теплым раствором перманганата калия (1: 10 000), настоем ромашки, 2 %-ным раствором борной кислоты. Теплые сидячие ванны со слабым раствором перманганата натрия.
ВУЛЬВОВАГИНИТ– воспаление влагалища и наружных половых органов. Наблюдается главным образом в детском возрасте. Возбудители: гноеродная и кишечная флора, гельминты (острицы) и др. Предрасполагающие факторы: экссудативный диатез; изменения в организме, обусловленные хронической тонзиллогенной интоксикацией; несоблюдение правил гигиены; механические факторы (введение инородных тел во влагалище).
Симптомы, течение. Зуд и обильные бели; вульва отечна и гиперемирована, слизистая оболочка влагалища также гиперемирована с точечными геморрагиями. Бели обильные, гноевидные, иногда с примесью крови (при наличии во влагалище инородных тел).
Лечение– см. Вульвит, Вагинит.При вульвовагините у девочек рекомендуется тщательное соблюдение гигиенических требований, рациональное питание с исключением пищевых аллергенов и раздражающей пищи, лечение глистной инвазии. При обильных выделениях влагалище промывают при помощи тонкого резинового катетера растворами дезинфицирующих средств. Эффективны сидячие ванны с отварами лекарственных трав. После ванны область вульвы можно обработать 0,02 %-ным раствором фурацилина, 0,25 %-ной оксолиновой мазью. Антибактериальные препараты могут применяться в виде влагалищных свечей. При рецидивирующих вульвовагинитах назначают влагалищные палочки, содержащие фолликулин (500 ЕД), борную кислоту (0,1 г), масло какао (1,5 г), курс лечения 57 дней. После окончания первого этапа лечения местно применяют эубиотики и препараты, стимулирующие регенерацию влагалищного эпителия.
ГОНОРЕЯ– венерическое заболевание, вызываемое гонококком. Передается в основном половым путем. Возбудитель инфекции поражает преимущественно отделы мочеполовой системы, выстланные однослойным эпителием: слизистую оболочку уретры, выводные протоки бартолиновых желез, канал шейки матки, тело матки, маточную трубу. Нередко в процесс вовлекаются парауретральные ходы, покровный эпителий яичников, слизистая оболочка прямой кишки, брюшина малого таза. Воспаление слизистой оболочки влагалища (гонорейный кольпит) возможно в любом возрасте, во время беременности и в период постменопаузы. Воспалительный экссудат содержит большое количество фибриногена, быстро выпадающего в фибрин и способствующего тем самым отграничению воспалительного процесса с образованием многочисленных спаек. Инкубационный период 3–4 дня. Иммунитет к гонококку практически не вырабатывается.
Различают следующие формы болезни: свежая гонорея (острая, подострая, торпидная); хроническая и латентная. Торпидная (асимптомная) форма характеризуется незначительными клиническими проявлениями при обнаружении у больных возбудителя. Для латентной гонореи типично состояние, при котором гонококки в мазках и посевах не обнаруживаются, симптомы заболевания практически отсутствуют, а женщина является тем не менее явным источником заражения.
Гонорейный уретрит.В острой стадии больные жалуются на боль и резь при мочеиспускании, в хронической стадии жалобы отсутствуют. При гинекологическом исследовании – покраснение и отечность в области наружного отверстия уретры и слизисто-гнойные выделения из уретры. В воспалительный процесс часто вовлекаются парауретральные ходы. При хроническом уретрите отмечается только утолщение стенок уретры (при пальпации через переднюю стенку влагалища).
Гонорейный эндоцервицитнаряду с уретритом – самая частая локализация заболевания. В острой стадии – слизисто-гнойные бели и небольшая боль внизу живота. При осмотре шейки матки с помощью влагалищных зеркал обнаруживают покраснение и разрыхление слизистой оболочки в области наружного маточного зева, цервикальные слизисто-гнойные бели, свисающие в виде ленты. В хронической стадии выделения становятся слизистыми, жалоб больные не предъявляют. Вокруг наружного зева матки нередко бывает эрозия.
Гонорейный бартолинит.Воспаление всегда начинается с выводного протока железы (каналикулит); оно выражается гиперемией в области наружных отверстий выводных протоков (гонорейные пятна). При присоединении вторичной инфекции возникает псевдоабсцесс железы с характерной клинической картиной (см. Бартолинит).
Гонорейный проктитнаблюдается сравнительно редко, при затекании инфицированных выделений из половых органов. Острая стадия характеризуется чувством жжения в прямой кишке и тенезмами; в хронической стадии эти симптомы не выражены.
Гонорейный эндометрит.Восхождению инфекции (за область внутреннего маточного зева) способствуют менструация, аборты, роды, внутриматочные вмешательства (диагностическое выскабливание, гистеросальпингография и др.). В воспалительный процесс при гонорейном эндометрите вовлечены как базальный, так и функциональный слой эндометрия. Во время очередной менструации отторжение слизистой оболочки затягивается, что проявляется меноррагией. Острая стадия: боль внизу живота, субфебрильная температура, серозно-гнойные выделения. При влагалищном исследовании матка слегка болезненная при пальпации. Для хронического гонорейного эндометрита типичен только симптом меноррагии.
Гонорейный сальпингоофоритобычно бывает двусторонним, в то время как при сальпингоофорите, вызванном другими микробами, воспалительный процесс чаще бывает односторонним. В острой стадии процесса больных беспокоят боль в животе, повышение температуры, дизурические расстройства, нарушения менструального цикла (см. Кровотечения маточные дисфункциональные). При влагалищном исследовании обнаруживают увеличенные, отечные придатки матки, резко болезненные при пальпации. Часто присоединяются явления тазового перитонита. В хронической стадии больные предъявляют жалобы на периодически возникающую боль внизу живота, часто – ее рецидивы под влиянием неспецифических факторов (переохлаждение, грипп и др.). Типично трубное бесплодие первичное или вторичное).
Гонорейный пельвиоперитонитявляется результатом перехода воспалительного процесса с придатков матки на брюшину малого таза. Воспаление имеет выраженную тенденцию к отграничению (разлитой перитонит – исключение). Начало заболевания чаще острое. Характерны резкая боль в животе, диспепсические расстройства, тахикардия, повышение температуры, симптомы раздражения брюшины в нижних отделах живота. Отграничение процесса наступает быстро, о чем свидетельствует борозда, расположенная выше области таза (конгломерат петель кишечника и сальника). При влагалищном исследовании определяются явления двустороннего сальпингоофорита и выбухание заднего свода влагалища, резко болезненного при пальпации. При пункции заднего свода в острой стадии процесса получают серозный выпот. В хронической стадии: боль, обусловленная рубцово-спаечными изменениями тазовых органов; часто бесплодие за счет эндо– и перисальпингита.
Симптомы и диагноз. Распознаванию способствует анамнез: заболевание возникает вскоре после начала половой жизни, случайных половых связей. При обследовании обнаруживают уретрит, эндоцервицит у первично бесплодной женщины, двусторонний сальпингоофорит, проктит. Бактериологическая и бактериоскопическая диагностика – мазки и посевы из уретры, цервикального канала, влагалища (до начала применения антибиотиков!). В хронических стадиях показана провокация: 1) смазывание слизистой оболочки уретры и цервикального канала раствором нитрата серебра (для уретры 0,5 %-ный раствор, для шейки матки 2 %-ный раствор); 2) в/м введение гоновакцины (500 млн микробных тел); 3) физиотерапевтические процедуры (диатермия и др.). Бактериологическое и бактериоскопическое исследование проводят на 3-й день после провокации. Менструация является провокацией, поэтому можно взять мазки и сделать посев на 2-3-й день менструации. Серологические реакции с антителами и антигеном большого диагностического значения не имеют. При цитобактериологическом исследовании мазков различают следующие картины: К1 – в мазке большое количество лейкоцитов, флоры нет, видны внутри– и внеклеточно расположенные гонококки (грамотрицательные); К2 – большое количество лейкоцитов, флоры нет, гонококки отсутствуют (мазок подозрителен на гонорею); КЗ – небольшое количество лейкоцитов и разнообразная микробная флора (мазок не характерен для гонореи).
Лечение.При свежей и восходящей гонорее лечение проводят в условиях стационара. Постельный режим, антибактериальное и симптоматическое лечение. Антибактериальная терапия проводится с учетом стадии и локализации воспалительного процесса. Курсовые дозы антибиотиков при гонорее нижнего отдела мочеполовых органов должны быть в 2 раза ниже, чем при восходящей гонорее (при восходящей гонорее антибактериальную терапию проводят в течение 5–7 сут). Используют препараты пенициллина (аугментин, бициллин-1, бициллин-3 и др.), полу синтетические пенициллины (оксациллин, ампициллин, ампиокс), цефалоспорины (цефалорадин, цефазолин, цефалексин и др.), тетрациклины, макролиды (эритромицин и др.). Сульфаниламиды назначают при непереносимости антибиотиков. Иммунотерапия показана при безуспешном лечении антибиотиками, торпидном и хроническом течении, восходящей гонорее (при подостром течении и стихании острых явлений при остром течении). Специфическая иммунотерапия – введение гонококковой вакцины; неспецифическая – применение пирогенала или продигиозана, иммуномодуляторов (иммунал, полиоксидоний и др.).
Местное лечение применяют при гонорее нижнего отдела мочеполовых органов в случае непереносимости антибиотиков или их недостаточной эффективности, у больных со свежей торпидной и хронической гонореей, при рецидивах заболевания (в острой стадии местные лечебные процедуры проводят с осторожностью из-за риска распространения инфекции). При уретрите: промывание уретры раствором перманганата калия 1: 5000-1: 10000; инсталляции 1–2%-ного раствора протаргола, смазывание слизистой оболочки уретры 1 %-ным раствором нитрата серебра. При цервиците: смазывание канала шейки матки 2 %-ным раствором нитрата серебра; влагалищные ванночки с 3–5%-ным раствором протаргола. При бартолините: в острой стадии – сидячие ванночки, УВЧ-терапия; при нагноении – вскрытие гнойника; в хронической стадии – энуклеация железы (в случае образования псевдоабсцесса).
Критерии излеченности от гонореи. После окончания лечения проводят гинекологическое исследование больной и берут мазки в течение 3 мес. Мазки из уретры, шейки и влагалища берут после медикаментозной и физиологической (менструация) провокации (см. выше). Отсутствие гонококков в течение этого периода позволяет считать женщину излеченной от гонореи.
ЗУД ВУЛЬВЫ.Эссенциальный зуд вульвы возникает чаще в периоды пре– и постменопаузы. Часто сочетается с лейкоплакией, иногда предшествует развитию рака вульвы. Больные подлежат систематическому наблюдению гинеколога и онколога. Необходимо обследование с помощью кольпоскопа и по показаниям биопсия.
Лечение.Гигиенические мероприятия, мази с новокаином, глюкокортикостероидными препаратами, при выраженной гипофункции яичников – мази и эмульсии с эстрогенами (овестин), при наличии признаков атрофии вульвы – мази и эмульсии с тестостероном; успокаивающие и седативные препараты; психотерапия; при упорном зуде – новокаиновая блокада половых нервов. Применяют также ультразвуковую терапию, иглорефлексотерапию, воздействие гелий-неоновым лазером, улучшающим трофику тканей.
КИСТЫ ЯИЧНИКА.Среди кист, относящихся к опухолевым образованиям яичника, наиболее распространены фолликулярная киста и киста желтого тела, паровариальная киста и эндометриоидная киста (см. Эндометриоз). Часто встречается также дермоидная киста – одна из герминогенных опухолей яичников.
Фолликулярная киста яичникаформируется в результате скопления фолликулярной жидкости в неовулировавшем фолликуле; чаще наблюдается в периоде полового созревания и у молодых женщин. Представляет собой тонкостенное однокамерное образование, диаметр которого редко превышает 8 см. По мере увеличения кисты клетки, выстилающие внутреннюю поверхность ее стенки, атрофируются. Небольшие фолликулярные кисты, выстланные гранулезными клетками, обладают умеренной гормональной активностью.
Фолликулярные кисты диаметром до 4–6 см клинически часто не проявляются. При гормонально-активных кистах возможны гиперэстрогения и обусловленные ею нарушения менструального цикла: ациклические маточные кровотечения у женщин репродуктивного возраста или преждевременное половое развитие у девочек первого десятилетия жизни. При диаметре фолликулярной кисты 8 см и более может произойти перекрут ножки кисты, сопровождающийся нарушением кровообращения и некрозом ткани яичника, или разрыв кисты. В этих случаях развивается картина острого живота.
Диагнозфолликулярной кисты устанавливают на основании клинических проявлений, данных гинекологического и ультразвукового исследований. При влагалищно-брюшностеночном и прямокишечно-брюшностеночном исследовании спереди и сбоку от матки пальпируется опухолевидное образование тугоэластической консистенции с гладкой поверхностью, в большинстве случаев подвижное, малоболезненное. На ультразвуковой сканограмме фолликулярная киста представляет собой однокамерное округлое образование с тонкими стенками и однородным содержимым.
Больные с фолликулярными кистами диаметром до 8 см подлежат динамическому наблюдению с повторным ультразвуковым исследованием. Как правило, в течение 1,5–2 мес происходит обратное развитие кисты. Для его ускорения применяют эстроген-гестагенные препараты типа оральных контрацептивов с 5-го по 25-й день менструального цикла в течение 2–3 циклов. При диаметре фолликулярной кисты 8 см и более показаны вылущивание кисты или резекция яичника. В последние годы эти операции производят во время лапароскопии. При перекруте ножки кисты яичника, разрыве яичника оперативное вмешательство осуществляется в экстренном порядке, в случае нарушения кровообращения в яичнике его удаляют.
Прогнозблагоприятный.
Киста желтого телаобразуется на месте нерегрессировавшего желтого тела, в центре которого в результате нарушения кровообращения накапливается геморрагическая жидкость. Диаметр кисты обычно не превышает 6–8 см. Киста желтого тела, как правило, протекает бессимптомно и подвергается обратному развитию в течение 2–3 мес. Осложнения: перекрут ножки кисты и разрыв кисты в результате кровоизлияния в ее полость, сопровождающиеся картиной острого живота. При гинекологическом исследовании определяется опухолевидное образование в области яичника, которое на ультразвуковой сканограмме имеет такое же строение, как фолликулярная киста, иногда в кисте желтого тела выявляется мелкодисперсная взвесь (кровь).
Больные с бессимптомными небольшими кистами желтого тела (диаметром до 6–8 см) наблюдаются гинекологом в течение 2–3 мес. При кистах большего размера, а также при разрыве кисты или перекруте ее ножки проводится оперативное лечение. Вылущивание кисты и резекцию яичника в пределах здоровых тканей в последние годы выполняют во время лапароскопии. В случае некротических изменений яичника при перекруте ножки кисты производят лапаротомию и удаление яичника.
Паровариальная кистаразвивается в области брыжейки маточной трубы из околояичника (paroophoron) и придатка яичника (epoophoron) – эмбриональных остатков канальцев и протока первичной почки. Встречается у женщин репродуктивного возраста, чаще до 30 лет. Паровариальная киста – тонкостенное однокамерное образование, диаметр которого может достигать 20 см, но в большинстве случаев не превышает 12 см. Ее внутренняя поверхность выстлана однорядным цилиндрическим или плоским эпителием. Киста наполнена прозрачной жидкостью, в которой содержится небольшое количество белка и отсутствует муцин.
Обычно киста располагается между листками брыжейки маточной трубы, в связи с чем на поверхности кисты имеется двойная сосудистая сеть: наружная (сосуды брыжейки маточной трубы) и внутренняя (сосуды стенки кисты). Маточная труба (часто растянутая) распластана по поверхности кисты, яичник находится под нижним полюсом кисты. Вследствие особенностей расположения паровариальная киста малоподвижна, растет медленно.
Клинически киста может не проявляться. При больших ее размерах возможны тянущие боли внизу живота или симптомы сдавления мочевого пузыря, прямой кишки. Поскольку киста малоподвижна, перекрут ножки кисты и картина острого живота, как правило, не наблюдаются. При двуручном гинекологическом исследовании в области придатков матки определяется округлое тугоэластическое образование; иногда на нижнем его полюсе или рядом пальпируется яичник. Киста, как правило, безболезненна, имеет гладкую поверхность. УЗИ и лапароскопия позволяют провести дифференциальный диагноз с кистой яичника.
Лечениеоперативное. В настоящее время для удаления паровариальной кисты используют лапароскопический доступ, реже лапаротомию. Операция включает рассечение переднего листка брыжейки маточной трубы над кистой, вылущивание кисты из межсвязочного пространства, гемостаз ее ложа, ушивание листков широкой связки матки.
Прогнозблагоприятный, рецидивов не бывает.
Дермоидные кисты (зрелые тератомы) – доброкачественные опухоли, состоящие из различных тканей организма в стадии завершенной дифференцировки (кожи, жировой ткани, волос, нервной ткани, костей, зубов), заключенных в слизеобразную массу, и покрытые плотной толстостенной капсулой. Опухоль обычно односторонняя, растет медленно, больших размеров не достигает. Обнаруживается, как правило, у молодых женщин и девушек в периоде полового созревания.
Клинические проявления обусловлены размерами опухоли. Часто происходит перекрут ножки опухоли, сопровождающийся симптомами острого живота. При двуручном гинекологическом исследовании дермоидная киста пальпируется сбоку и кпереди от матки.
Лечение: удаление опухоли с оставлением здоровой ткани яичника.
Прогнозблагоприятный.
КИСТОМЫ ЯИЧНИКА– серозные и муцинозные эпителиальные доброкачественные опухоли. Морфологически различают гладкостенные и папиллярные кистомы. Гладкостенная серозная кистома (серозная цистаденома, цилиоэпителиальная кистома) представляет собой шаровидное одно– или многокамерное образование с тонкими стенками, содержащее светлую опалесцирующую жидкость, выстланное изнутри мерцательным эпителием. Как правило, опухоль односторонняя, небольшая, но встречаются опухоли, масса которых достигает нескольких килограммов.
Папиллярная серозная кистома (папиллярная серозная цистаденома) отличается от гладкостенной наличием сосочковых разрастаний на внутренней поверхности, а иногда и снаружи. Нередко поражаются оба яичника, возникают сращения с соседними органами, асцит. Серозные кистомы развиваются чаще в пре– и постменопаузе.
Муцинозные кистомы получили свое название из-за слизеподобного содержимого. Опухоли, как правило, многокамерные, имеют дольчатую поверхность за счет выбухающих отдельных камер, могут достигать больших размеров. При папиллярных муцинозных кистомах с разрастанием сосочков на поверхности опухоли нередко возникает асцит. Муцинозные кистомы наблюдаются обычно в возрасте 40–60 лет, папиллярные опухоли – в постменопаузе.
Клинические проявления доброкачественных эпителиальных опухолей яичников зависят в основном от величины и расположения опухоли.
Опухоли даже небольшого размера вызывают чувство тяжести и боли внизу живота. При сдавлении мочевого пузыря и кишечника нарушаются мочеиспускание и дефекация. Для некоторых опухолей характерен асцит. Частое осложнение – перекрут ножки опухоли яичника. Реже наблюдается разрыв капсулы кистомы. Озлокачествляются наиболее часто серозные палиллярные кистомы, реже муцинозные папиллярные.
Диагнозкистом яичника устанавливают на основании данных гинекологического, ультразвукового и гистологического исследований. В диагностических центрах применяются специальные исследования в целях дооперационной дифференциальной диагностики доброкачественных и злокачественных опухолей яичника.
Лечениекистом оперативное, так как независимо от размера опухоли существует опасность ее малигнизации. Во время операции проводится срочное гистологическое исследование опухолевой ткани. При серозной гладкостенной кистоме у молодых женщин допустимо вылущивание опухоли с оставлением здоровой ткани яичника, в постменопаузе необходима пангистерэктомия – удаление матки и ее придатков. При серозных папиллярных и муцинозных кистомах пораженный яичник у женщин репродуктивного возраста удаляют, в постменопаузе удаляют матку и ее придатки. При перекруте ножки опухоли яичника или разрыве капсулы опухоли операция проводится в экстренном порядке.
Прогнозпри своевременной операции благоприятный. Женщины, перенесшие операции по поводу серозных папиллярных кистом, должны наблюдаться гинекологом.
КОЛЬПИТ – см.Вагинит.
КРАУРОЗ ВУЛЬВЫ– заболевание наружных половых органов, выражающееся в дистрофических, атрофических и склеротических изменениях их кожи. Нередко сочетается с лейкоплакией. Обычно крауроз наблюдается в климактерическом периоде.
Симптомы. Жалобы на зуд и сухость кожи наружных половых органов. Выраженная атрофия наружных половых органов, сужение входа во влагалище. Необходимы кольпоскопическое исследование и прицельная биопсия из мест изъязвлений и лейкоплакий.
Лечениезависит от результатов гистологического исследования биоптата. При отсутствии противопоказаний можно назначать местно мази, содержащие эстрогены (овестин), глюкокортикоиды (синалар, локакортен-Н и др.). Эффективна лазерная терапия. В тяжелых случаях назначают седативные препараты, транквилизаторы, применяют криохирургическое воздействие. Вульвэктомия показана в случае неэффективности лечения, особенно при выявлении дисплазии. В связи с высоким риском развития рака вульвы больные должны постоянно наблюдаться гинекологом-онкологом, важное значение имеет своевременное проведение прицельной биопсии.
ЛЕЙКОПЛАКИЯ вульвы, шеики маткихарактеризуется утолщением и разной степенью ороговения покровного эпителия с последующим развитием склеротического процесса, возникновением на наружных половых органах и влагалищной части шейки матки беловатых пятен, не снимаемых ватным тампоном. Лейкоплакия шейки матки, сопровождающаяся атипией эпителия, рассматривается как предраковое заболевание.
Симптомы, течение. Часто протекает бессимптомно. При лейкоплакии вульвы возможно появление зуда, приводящего к появлению расчесов и ссадин. Нередко сочетается с краурозом. Лейкоплакию шейки матки чаще всего диагностируют при осмотре шейки матки при помощи влагалищных зеркал во время профилактических осмотров женщин. Для подтверждения диагноза применяют осмотр с помощью кольпоскопа (вульвоскопия, кольпоскопия) и биопсию.
Лечение.При лейкоплакии вульвы рекомендуются диета (растительная пища, ограничение поваренной соли и острых блюд), гидротерапия (теплые сидячие ванны), седативные препараты, мази, содержащие эстрогенные препараты. С успехом применяют воздействие излучением СO 2-лазера. При лейкоплакии шейки матки наиболее целесообразна электроконизация шейки или лазерная терапия. При резко выраженной атипии проводят ампутацию шейки матки.
МАТОЧНЫЕ КРОВОТЕЧЕНИЯ дисфункциональные– маточные кровотечения в пубертатном, репродуктивном периоде и периоде пременопаузы, обусловленные нарушением функционального состояния системы гипоталамус – гипофиз – яичники – надпочечники. В зависимости от наличия или отсутствия овуляции дисфункциональные маточные кровотечения (ДМК) разделяют на овуляторные и ановуляторные, последние встречаются примерно в 80 % случаев.
Ановуляторные дисфункциональвые маточные кровотечения возникают ациклично с интервалами 1,5–6 мес, продолжаются обычно более 10 дней. Они наблюдаются преимущественно в периоды становления и увядания репродуктивной системы: в пубертатном периоде (ювенильные кровотечения), когда цирхоральный (с часовым интервалом) выброс люлиберина еще не сформировался, и в пременопаузе (см. Климактерический период), когда цирхоральный выброс люлиберина нарушается вследствие возрастных изменений нейросекреторных структур гипоталамуса. Ановуляторные ДМК могут возникать также в репродуктивном периоде в результате расстройства функции гипофизотропной зоны гипоталамуса при стрессах, инфекциях, интоксикациях.
Ювенильные кровотечениясоставляют до 10–12 % всех гинекологических заболеваний, наблюдающихся в возрасте 12–18 лет. В патогенезе ювенильных ДМК ведущая роль принадлежит инфекционно-токсическому влиянию на не достигшие функциональной зрелости гипоталамические структуры, которые регулируют функцию яичников. Особенно неблагоприятно действие тонзиллогенной инфекции. Определенную роль играют психические травмы, физические перегрузки, неправильное питание (в частности, гиповитаминозы).
Для ювенильных кровотечений характерен особый тип ановуляции, при котором происходит атрезия фолликулов, не достигших овуляторной стадии зрелости. При этом нарушается стероидогенез в яичниках: продукция эстрогенов становится относительно низкой и монотонной, прогестерон образуется в незначительном количестве. В результате эндометрий секреторно не трансформируется, что препятствует его отторжению и обусловливает длительное кровотечение (хотя выраженных гиперпластических изменений в эндометрии не происходит). Длительному кровотечению способствует также недостаточная сократительная активность матки, не достигшей еще окончательного развития.
Ювенильные ДМК наблюдаются чаще в первые 2 года после менархе (первая менструация). Состояние больной зависит от степени кровопотери и тяжести анемии. Характерны слабость, отсутствие аппетита, утомляемость, головные боли, бледность кожи и слизистых оболочек, тахикардия. Определяются изменения реологических и коагуляционных свойств крови. Так, при легкой и средней степени тяжести анемии повышаются агрегационная способность эритроцитов и прочность образующихся эритроцитарных агрегатов, ухудшается текучесть крови. При тяжелой анемии уменьшаются количество тромбоцитов и их агрегационная активность, снижается концентрация фибриногена, удлиняется время свертывания крови. Дефицит факторов коагуляции обусловлен как кровопотерей, так и развивающимся ДВС-синдромом.
Диагнозосновывается на типичной клинической картине, ановуляция подтверждается тестами функциональной диагностики. Дифференциальный диагнозпроводят с заболеваниями крови, сопровождающимися повышенной кровоточивостью (например, с тромбоцитопенической пурпурой), гормонально-активной опухолью яичника, миомой и саркомой матки, раком шейки матки, прервавшейся беременностью у лиц старше 14–15 лет. При нарушениях гемокоагуляции в анамнезе имеются указания на носовые кровотечения и кровотечения после экстракции зубов, отмечаются кровоточивость десен, петехии, множественные подкожные кровоизлияния; диагноз подтверждается при специальном исследовании свертывающей системы крови.
При дифференциальной диагностике ДМК в пубертатном возрасте с гормонально-активными опухолями яичника, миомой, саркомой матки решающее значение имеют ультразвуковое исследование матки и яичников, позволяющее выявить увеличение и изменение их эхоструктур, и бимануальное (прямокишечно-брюшностеночное) исследование при опорожненных кишечнике и мочевом пузыре. При раке шейки матки (в пубертатном возрасте встречается крайне редко) возможны выделения с примесью гноя, в запущенных случаях с гнилостным запахом. Диагнозподтверждается при осмотре шейки матки с помощью детских влагалищных зеркал или вагиноскопа с осветительной системой. Диагнозпрервавшейся беременности устанавливают на основании косвенных признаков беременности (нагрубание молочных желез, потемнение сосков и околососковых кружков, цианоз вульвы), увеличения матки, обнаружения в излившейся крови сгустков, частей плодного яйца. Большую информативную ценность имеет ультразвуковое исследование матки, при котором определяются увеличение ее размеров и характерная эхоскопическая картина содержимого полости.
Лечениеювенильных ДМК включает два этапа: остановку кровотечения (гемостаз) и профилактику рецидива кровотечения. Выбор метода гемостаза зависит от состояния больной. При тяжелом состоянии, когда имеются выраженные симптомы анемии и гиповолемии (бледность кожи и слизистых оболочек, содержание гемоглобина в крови ниже 80 г/л, гематокритное число ниже 25 %) и продолжается кровотечение, показан хирургический гемостаз – выскабливание слизистой оболочки матки с последующим гистологическим исследованием соскоба. Во избежание нарушения целости девственной плевы необходимо пользоваться детскими влагалищными зеркалами, девственную плеву перед операцией обколоть растворенной в 0,25 %-ном растворе новокаина лидазой. Проводится также терапия, направленная на устранение анемии и восстановление гемодинамики: переливание плазмы, цельной крови, реополиглюкина (8-10 мл/кг), в/м введение 1 %-ного раствора АТФ по 2 мл в день в течение 10 дней, назначение витаминов С и группы В, железосодержащих препаратов (перорально – ферковен, ферроплекс, конферон, гемостимулин, в/м или в/в – феррум Лек). Рекомендуются обильное питье, полноценное высококалорийное питание.
При состоянии больной средней тяжести или удовлетворительном, когда симптомы анемии и гиповолемии нерезко выражены (содержание гемоглобина в крови выше 80 г/л, гематокритное число выше 25 %), проводят консервативный гемостаз гормональными препаратами: эстроген-гестагенными препаратами типа оральных контрацептивов или чистыми эстрогенами с последующим приемом гестагенов. Эстроген-гестагенные препараты (нон-овлон, ригевидон, ановлар, бисекурин и др.) назначают по 4–5 таблеток в сутки до остановки кровотечения, которая происходит обычно к концу первых суток. Затем дозу снижают на таблетку в сутки, доводя до 1 таблетки, после чего продолжают лечение в течение 16–18 дней. Микрофоллин (этинилэстрадиол) применяют по 0,05 мг внутрь 4–6 раз в день до остановки кровотечения, затем дозу препарата ежедневно снижают, доводя до 0,05 мг в сутки, и сохраняют эту дозу еще в течение 8-10 дней, после чего сразу назначают гестагены (норколут, дюфастон, прогестерон). Норколут и дюфастон назначают по 5-10 мг в день внутрь в течение 10 дней. Прогестерон вводят в/м по 1 мл 1%-ного раствора в течение 6 дней или по 1 мл 2,5 %-ного раствора через день трехкратно, прогестерона капронат – в/м по 1 мл 12,5 %-ного раствора два раза с интервалом 2–3 дня. Менструальноподобные выделения после прекращения введения гестагенов бывают довольно обильными; для уменьшения кровопотери применяют глюконат кальция внутрь по 0,5 г 3–4 раза в день, котарнина хлорид внутрь по 0,05 г 2–3 раза в день, при необходимости – утеротонические средства.
В ходе консервативного гемостаза проводят антианемическую терапию: назначают железосодержащие препараты, витамины группы С и группы В.
Профилактикарецидива ювенильных ДМК направлена на формирование регулярного овуляторного менструального цикла, проводится амбулаторно. Оптимальные результаты достигнуты при использовании эстроген-гестагенных препаратов типа оральных контрацептивов. Их препараты назначают на протяжении первых трех менструальных циклов по 1 таблетке с 5-го по 25-й день от начала менструальноподобной реакции, затем еще в течение трех циклов с 16-го по 25-й день цикла. Применяют также норколут – по 5 мг в день с 16-го по 25-й день менструального цикла в течение 4–6 мес.
Используют также иглорефлексотерапию для стимуляции овуляции, электростимуляцию шейки матки по Давыдову, интраназальный электрофорез витамина B 1или новокаина, вибрационный массаж паравертебральных зон. Большое значение имеют меры, направленные на оздоровление организма; санация очагов инфекции (кариес зубов, тонзиллит и др.), закаливание и занятия физической культурой (подвижные игры, гимнастика, лыжи, коньки, плавание), полноценное питание с ограничением жирной и сладкой пищи, витаминотерапия в весенне-зимний период (аевит, витамины B 1и С). Больные с ювенильными кровотечениями должны находиться под диспансерным наблюдением гинеколога.
Прогнозпри соответствующей терапии благоприятный. Отрицательное влияние на развитие организма в период полового созревания может оказать анемия. При отсутствии адекватного лечения нарушение функции яичников может явиться причиной бесплодия (эндокринное бесплодие), значительно повышается риск развития аденокарциномы матки.
Профилактикаювенильных кровотечений включает закаливание с раннего возраста, занятия физической культурой, полноценное питание, разумное чередование труда и отдыха, предупреждение инфекционных болезней, особенно ангины, своевременную санацию очагов инфекции.
Дисфункциональные маточные кровотечения репродуктивного периодасоставляют около 30 % всех гинекологических заболеваний, встречающихся в возрасте 18–45 лет. Причинами расстройства функции циклической системы гипоталамус – гипофиз – яичники – надпочечники, конечным результатом которого являются ановуляция и ановуляторные кровотечения, могут быть нарушения гормонального гомеостаза после абортов, при эндокринных, инфекционных заболеваниях, интоксикациях, стрессах, приеме некоторых лекарственных препаратов (например, производных фенотиазина).
При ДМК репродуктивного периода в отличие от ювенильных кровотечений в яичнике чаще происходит не атрезия, а персистенция фолликулов с избыточной продукцией эстрогенов. При этом овуляция не наступает, желтое тело не образуется, секреция прогестерона ничтожно мала. Возникает прогестерондефицитное состояние на фоне абсолютной или чаще относительной гиперэстрогении. В результате, увеличения продолжительности и интенсивности неконтролируемых эстрогенных влияний в эндометрии развиваются гиперпластические изменения; преимущественно железисто-кистозная гиперплазия. Резко возрастает риск развития атипической аденоматозной гиперплазии и аденокарциномы эндометрия.
Кровотечение происходит из некротических и инфарктных участков гиперплазированного эндометрия, появление которых обусловлено нарушением кровообращения, расширением сосудов, стазом, тромбозом. Интенсивность кровотечения в значительной степени зависит от местных изменений гемостаза. Во время кровотечения в эндометрии повышается фибринолитическая активность, снижаются образование и содержание простагландина F 2, вызывающего спазм сосудов, увеличивается содержание простагландина Е 2, способствующего расширению сосудов, и простациклина, препятствующего агрегации тромбоцитов.
Клиническая картинаопределяется степенью кровопотери и анемии; при длительных кровотечениях развивается гиповолемия и возникают изменения в системе гемокоагуляции.
ДиагнозДМК репродуктивного возраста ставят только после исключения заболеваний и патологических состояний, при которых также может наблюдаться маточное кровотечение: нарушенная маточная беременность, задержка частей плодного яйца в матке, плацентарный полип, миома матки с подслизистым или межмышечным расположением узла, полипы эндометрия, внутренний эндометриоз (аденомиоз), рак эндометрия, внематочная (трубная) беременность (прогрессирующая или прервавшаяся по типу трубного аборта), поликистозные яичники, повреждение эндометрия внутриматочными контрацептивами при их неправильном положении или вследствие образования пролежней при длительном ношении.
Для установления причины кровотечения важное значение имеет анамнез. Так, наличие ановуляторного бесплодия, указание на ювенильные кровотечения следует расценивать как косвенное подтверждение дисфункциональной природы кровотечения. Циклический характер кровотечений является признаком кровотечений, возникающих при миоме матки, полипах эндометрия, аденомиозе. Для аденомиоза характерны интенсивные боли во время кровотечения, иррадиирующие в крестец, прямую кишку, поясницу.
Дифференциально-диагностические данные могут быть получены при осмотре. Так, гипертрихоз и ожирение – типичные признаки поликистозных яичников.
Основным этапом диагностики и дифференциальной диагностики является раздельное выскабливание слизистой оболочки канала шейки матки и тела матки. По виду полученного соскоба (обильный, полиповидный, крошковидный) можно косвенно судить о характере патологического процесса в эндометрии. Точно установить структуру соскоба позволяет его гисто-логическое исследование. Как правило, при ДМК у женщин репродуктивного возраста в эндометрии обнаруживают гиперпластические процессы: железисто-кистозную гиперплазию, аденоматоз, атипическую гиперплазию. При рецидивирующих ДМК выскабливание проводят под контролем гистероскопии (предпочтительнее в жидкой среде, так как промывание полости матки улучшает видимость и повышает информативность метода). Во время гистероскопии можно выявить не удаленные при выскабливании полипы и обрывки слизистой оболочки матки, миоматозные узлы, эндометриоидные ходы.
Гистерография менее информативна, проводится только с водорастворимыми контрастными веществами через 1–2 дня после выскабливания.
При аденомиозе на рентгенограмме хорошо видны ветвистые тени, проникающие в толщу миометрия.
УЗИ позволяет оценить структуру миометрии, выявить и определить размеры миоматозных узлов и очагов эндометриоза, установить поликистозные изменения яичников (увеличение их размеров, утолщение капсулы, мелкие кистозные образования диаметром 8-10 мм), обнаружить и уточнить положение внутриматочного контрацептива или его части. Кроме того, ультразвуковое исследование имеет важное значение в диагностике маточной и внематочной беременности.
Лечениевключает хирургический гемостаз и профилактику рецидивов ДМК. Проводят раздельное выскабливание слизистой оболочки канала шейки матки и тела матки (соскоб направляют на гистологическое исследование). Попытка остановить ДМК у женщины репродуктивного возраста консервативными методами, в том числе с помощью гормональных препаратов, должна расцениваться как врачебная ошибка. При анемии, гиповолемии проводится такая же терапия, как при этих состояниях у больных с ювенильным кровотечением.
Для профилактики рецидивов ДМК применяют гормональные препараты, состав и дозу которых подбирают в зависимости от результатов гистологического исследования соскоба слизистой оболочки матки. При железисто-кистозной гиперплазии эндометрия назначают эстроген-гестагенные препараты типа оральных контрацептивов (нон-овлон, бисекурин, овидон и др.) по 1 таблетке с 5-го по 25-й день после выскабливания, затем с 5-го по 25-й день менструального цикла в течение 3–4 мес; при рецидивирующей гиперплазии – в течение 4–6 мес. Можно применять также только гестагены (норколут, дюфастон, утрожестан, препараты прогестерона) или кломифен с последующим назначением оксипрогестерона капроната. Норколут принимают по 5 мг внутрь с 16-го по 25-й день после выскабливания, затем в эти же дни менструального цикла, курс лечения 3–6 мес. Оксипрогестерона капронат вводят в/м по 1 мл 12,5 %-ного раствора на 14-й, 17-й и 21-й день после выскабливания, затем в эти же дни менструального цикла, курс лечения 3–4 мес (при рецидивирующей гиперплазии – 4–6 мес). Кломифен (кломифенцитрат, клостильбегит) назначают по 50-100 мг с 5-го по 9-й день цикла, затем вводят в/м 2 мл 12,5 %-ного раствора оксипрогестерона капроната на 21-й день цикла. Курс лечения 3 мес. Начинать лечение этим препаратом рекомендуется после появления менструально-подобных выделений, вызванных приемом эстроген-гестагенных препаратов или гестагенов после выскабливания.
При рецидивирующей железисто-кистозной гиперплазии по окончании курса лечения проводят контрольное цитологическое исследование аспирата эндометрия или контрольное выскабливание слизистой оболочки матки с последующим гистологическим исследованием.
При аденоматозе или атипической гиперплазии эндометрия показано введение 12,5 %-ного раствора оксипрогестерона капроната по 4 мл в/м 2 раза в неделю в течение 3 мес, затем 2 раза в неделю по 2 мл в течение 3 мес. После окончания лечения проводятся контрольное выскабливание слизистой оболочки матки и гистологическое исследование соскоба.
Противопоказания для гормональной терапии: тромбоэмболия, желтуха во время предшествующих беременностей, варикозное расширение вен нижних конечностей и прямой кишки, обострение хронического холецистита, гепатита.
Прогнозпри правильном лечении, как правило, благоприятный. У 3–4% женщин, не получающих адекватной терапии, возможна эволюция гипер-пластических процессов эндометрия (аденоматоз, атипическая гиперплазия) в аденокарциному. Большинство женщин с ДМК страдают ановуляторным бесплодием. Прогестерондефицитное состояние является благоприятным фоном для развития фиброзно-кистозной мастопатии, миомы матки, эндометриоза. Риск возникновения эндометриоза резко возрастает при повторных выскабливаниях слизистой оболочки матки.
ПрофилактикаДМК репродуктивного возраста аналогична профилактике ювенильных кровотечений. К эффективным профилактическим мерам относят также применение оральных контрацептивов, которые не только снижают частоту нежелательных беременностей, а следовательно, и абортов, но и подавляют пролиферативные процессы в эндометрии.
Дисфункциональные маточные кровотечения в периоде пременопаузы (пременопаузальные ДМК)у женщин 45–55 лет являются самой частой гинекологической патологией. Эти кровотечения возникают вследствие возрастных изменений функционального состояния гипоталамических структур, регулирующих функцию яичников. Старение этих структур выражается прежде всего в нарушении цикличности выброса люлиберина и соответственно лютропина и фоллитропина. В результате, нарушается функция яичников: удлиняется период роста и созревания фолликула, не происходит овуляция, формируется персистенция или атрезия фолликула, желтое тело либо не образуется, либо секретирует недостаточное количество прогестерона. Возникает прогестерондефицитное состояние на фоне относительной гиперэстрогении, что приводит к таким же изменениям эндометрия, как при ДМК репродуктивного периода. Такие гиперпластические процессы, как атипическая гиперплазия, аденоматоз, в пременопаузе встречаются значительно чаще, чем в репродуктивном возрасте. Это обусловлено не только нарушениями гормональной функции яичников, но и возрастной иммунодепрессией, повышающей риск развития злокачественных новообразований эндометрия.
Состояние больных так же, как и при ДМК других возрастных периодов, определяется степенью гиповолемии и анемии. Но, учитывая большую частоту сопутствующих заболеваний и обменно-эндокринных нарушений (гипертоническая болезнь, ожирение, гипергликемия), ДМК у женщин 4555 лет протекает тяжелее, чем в другие возрастные периоды. Нарушения в системе свертывания крови, характерные для ювенильных кровотечений и ДМК репродуктивного периода, не встречаются, поскольку в пременопаузе наблюдается возрастная тенденция к гиперкоагуляции.
ДиагнозДМК затруднен, так как в климактерическом периоде возрастает частота возникновения эндометриоза, миомы и аденокарциномы матки, полипов эндометрия, являющихся причиной маточных кровотечений, ациклический характер которых может быть обусловлен возрастной ановуляцией. ДМК в период пременопаузы нередко сочетаются с эндометриозом матки (в 20 % случаев), миомой матки (в 25 % случаев), полипами эндометрия (в 10 % случаев), у 24 % женщин с ДМК отмечаются одновременно эндометриоз и миома матки. Относительно редкой причиной ДМК и рецидивирующих процессов в эндометрии могут быть гормонально-активные (гранулезо– и текаклеточные) опухоли яичников.
Для выявления органической внутриматочной патологии проводят раздельное выскабливание слизистой оболочки канала шейки матки и тела матки. После этого выполняют гистероскопию в жидкой среде, гистерографию с водорастворимыми контрастными веществами и ультразвуковое исследование матки и яичников. Ультразвуковое исследование яичников позволяет выявить увеличение одного из них, что следует расценивать как признак гормонально-активной опухоли.
Лечение.Основным лечебным мероприятием является раздельное выскабливание слизистой оболочки канала шейки матки и тела матки.
Применение консервативного гемостаза гормональными препаратами до выскабливания является грубой ошибкой. В дальнейшем тактика лечения ДМК определяется наличием сопутствующей гинекологической патологии, заболеваниями других органов и систем, возрастом больной. Абсолютным показанием для удаления матки является сочетание ДМК с рецидивирующей аденоматозной или атипической гиперплазией эндометрия, узловатой формой эндометриоза (аденомиоза) матки, подслизистой миомой матки. Относительным показанием для оперативного лечения служит сочетание ДМК с рецидивирующей железисто-кистозной гиперплазией эндометрия у женщин с ожирением, нарушенной толерантностью к глюкозе и клинически выраженным сахарным диабетом, артериальной гипертензией.
Для профилактики рецидивов ДМК в период пременопаузы после выскабливания применяют гестагены, дозы которых зависят от характера гиперпластического процесса в эндометрии и возраста больной.
Гестагены противопоказаны при тромбоэмболии, инфаркте миокарда или инсульте в анамнезе, при тромбофлебите, варикозном расширении вен нижних конечностей и прямой кишки, хронических гепатитах и холециститах, желчнокаменной болезни, хроническом пиелонефрите. Относительными противопоказаниями к их приему являются выраженное ожирение (превышение массы тела на 50 % и более), гипертоническая болезнь (при АД выше 160/100 мм рт. ст.), заболевания сердца, сопровождающиеся отеками.
Женщинам до 48 лет при обнаружении в соскобе железисто-кистозной гиперплазии назначают в/м инъекции оксипрогестерона капроната по 1 или 2 мл 12,5 %-ного раствора на 14-й, 17-й и 21-й день после выскабливания, затем в эти же дни менструального цикла в течение 4–6 мес. Применяют также норколут по 5 или 10 мг внутрь с 16-го по 25-й день включительно после выскабливания, а затем в эти же дни менструального цикла в течение 4–6 мес. Женщинам старше 48 лет в целях подавления менструаций назначают оксипрогестерона капронат в непрерывном режиме по 2 мл 12,5 %-ного раствора в/м 2 раза в неделю на протяжении 6 мес.
При выявлении в соскобе аденоматозной или атипической гиперплазии эндометрия и противопоказаниях для оперативного лечения (тяжелые соматические заболевания) применяют оксипрогестерона капронат в непрерывном режиме по 4 мл 12,5 %-ного раствора в/м 3 раза в неделю в течение 3 мес, затем по 2 мл этого раствора 2–3 раза в неделю в течение 3 мес. В конце 3-го и 6-го мес лечения проводят контрольное выскабливание слизистой оболочки канала шейки матки и тела матки с тщательным гистологическим исследованием соскоба.
При противопоказаниях к гормонотерапии и оперативному лечению рекомендуется резекция эндометрия (трансцервикальная аблация) с помощью специального прибора. Эндометрий удаляют под контролем зрения, включая базальный слой и 2 мм подлежащего миометрия. В результате, полость матки облитерируется и развивается стойкая аменорея.
Препараты андрогенов для подавления менструальной функции почти не используются, поскольку они вызывают симптомы вирилизации и артериальную гипертензию. Кроме того, при наличии железисто-кистозной гиперплазии, аденоматоза или атипической гиперплазии эндометрия андрогены слабо подавляют митотическую активность и патологические митозы в клетках эндометрия, способны метаболизироваться в эстрогены в жировой ткани и клетках патологически измененного эндометрия.
При гиперпластических процессах в эндометрии у женщин с ДМК в период пременопаузы успешно используют метод криодеструкции эндометрия. В качестве хладагентов применяют жидкий азот. В специально сконструированных приборах с принудительной циркуляцией азота охлаждение криозонда достигает 180–170 °C. Криодеструкции подвергаются эндометрий и подлежащие слои миометрия на глубину 4 мм. Спустя 2–3 мес эндометрий замещается рубцовой тканью. Противопоказаний нет, отмечается стойкий лечебный эффект.
Во время лечения, направленного на предотвращение рецидивов ДМК, необходимо проводить мероприятия, способствующие устранению обменноэндокринных нарушений. Рекомендуется питание с ограничением жиров до 80 г в сутки и заменой 50 % животных жиров растительными, углеводов до 200 г, жидкости до 1,5 л, поваренной соли до 4–6 г в сутки при нормальном содержании белков. Принимать пищу следует не реже 4 раз в сутки, что способствует нормализации желчевыделения. Показаны гипохолестеринемические (зокор, липобай, ловастатин), липотропные (метионин, холина хлорид) препараты, витамины С, А, В 1.
Прогнозпри правильном лечении во многих случаях благоприятный. Однако высок риск развития аденоматозных и атипических изменений эндометрия и аденокарциномы из гиперплазированного эндометрия (частота развития этих процессов при пременопаузальных ДМК может достигать 40 %). Факторами, повышающими риск перехода железисто-кистозной гиперплазии в аденоматозную и атипическую, а также в аденокарциному, являются ожирение, нарушенная толерантность к глюкозе и клинически выраженный сахарный диабет, артериальная гипертензия.
Овуляторные маточные кровотечения составляют около 20 % всех ДМК, встречаются у женщин репродуктивного возраста. Овуляторные ДМК разделяют на межменструальные и обусловленные персистенцией желтого тела.
Межменструальные дисфункциональные маточные кровотечениянаблюдаются в середине менструального цикла, в дни, соответствующие овуляции, продолжаются 2–3 дня и никогда не бывают интенсивными. В их патогенезе основную роль играет падение уровня эстрогенов в крови после овуляторного пика гормонов.
Диагнозустанавливают на основании появления необильных кровянистых выделений в дни менструального цикла, соответствующие падению базальной температуры или пику эстрогенов и гонадотропинов в крови. Дифференциальный диагнозпроводят с полипами эндометрия и канала шейки матки, эндометриозом шейки матки, ее канала и тела матки, эрозией и раком шейки матки. Используют кольпоскопию, позволяющую выявить различные патологические процессы шейки матки; гистероскопию (сразу после прекращения выделений), которая дает возможность обнаружить эндометриальные «ходы» и полипы в канале шейки матки и в полости матки; гистерографию (выполняемую на 5-7-й день менструального цикла), с помощью которой можно определить полипы слизистой оболочки тела матки, эндометриоз канала шейки матки и тела матки.
Лечениепроводят только при значительных выделениях, беспокоящих женщину. В целях подавления овуляции назначают эстроген-гестагенные препараты типа оральных контрацептивов (нон-овлон, бисекурин, овидон) по 1 таблетке с 5-го по 25-й день менструального цикла в течение 3–4 мес.
Прогнозблагоприятный. Профилактикане разработана.
Маточные кровотечения, обусловленные персистенцией желтого тела,являются следствием нарушения гонадотропной стимуляции синтеза прогестерона. Увеличение содержания прогестерона в крови и его длительная секреция препятствуют нормальному отторжению эндометрия во время менструации. Толщина эндометрия увеличивается, иногда макроскопически он имеет складчатый или полиповидный характер, однако пролиферации эпителия желез не наблюдается. Длительному кровотечению способствуют затрудненное отторжение эндометрия, замедление репаративных процессов в нем, а также снижение тонуса миометрия под влиянием повышенного содержания прогестерона в крови.
Характерна задержка менструации на 4–6 нед с последующими умеренными кровянистыми выделениями. При бимануальном исследовании определяются несколько размягченная матка (влияние прогестерона) и одностороннее незначительное увеличение яичника. При ультразвуковом исследовании в нем обнаруживают персистирующее желтое тело, иногда кистозно-измененное. Окончательный диагноз может быть установлен только после гистологического исследования соскоба слизистой оболочки матки (в отличие от изменений эндометрия при ановуляторных ДМК типичными изменениями при персистенции желтого тела являются выраженные секреторные изменения желез и децидуальная реакция стромы эндометрия) и исключения таких причин маточного кровотечения, как прогрессирующая или прервавшаяся по типу трубного аборта внематочная беременность, прервавшаяся маточная беременность, а также задержка частей плодного яйца в полости матки, плацентарный полип, подслизистая и межмышечная миома матки, полипы эндометрия, внутренний эндометриоз, рак эндометрия, поликистозные яичники, повреждение эндометрия внутриматочным контрацептивом. В целях дифференциальной диагностики проводят УЗИ матки и яичников, гистероскопию, гистерографию.
Лечениезаключается в раздельном выскабливании слизистой оболочки канала шейки и тела матки в целях гемостаза. После выскабливания показана регуляция функции яичников эстроген-гестагенными препаратами типа оральных контрацептивов (нон-овлон, овидон, бисекурин и др.). Их назначают по 1 таблетке с 5-го дня после выскабливания в течение 25 дней, затем с 5-го по 25-й день менструального цикла в течение 3–4 мес.
Прогнозблагоприятный, рецидивы в отличие от ановуляторных ДМК наблюдаются редко.
МИОМА МАТКИ– доброкачественная опухоль, развивающаяся из мышечной оболочки матки. По морфогенетическим признакам выделяют простые миомы матки (контролируемые мышечные гиперплазии), пролиферирующие (истинные доброкачественные опухоли) и предсаркомы. На ранних стадиях опухоль располагается в толще мышечной оболочки матки, в последующем по мере роста формируются межмышечные, подбрюшинные или подслизистые узлы, реже – межсвязочные. В 80 % случаев образуются множественные узлы миомы. Опухоль может поражать как тело, так и шейку матки. Миома матки диагностируется у 15–17 % женщин в возрасте старше 30 лет. При профилактических гинекологических обследованиях опухоль впервые выявляют у 1–5% женщин.
Развитие миомы матки происходит в периоды функциональной активности репродуктивной системы (пубертатном, детородном и климактерическом). У 2/ 3больных детородного возраста развитие и рост опухоли наблюдаются на фоне гормональных соотношений, свойственных нормальному менструальному циклу. В переходные периоды (пубертатный и климактерический), а также при дисфункции яичников в детородном возрасте ведущую роль в развитии миомы матки приобретает дефицит прогестерона – гормона желтого тела. Содержание внутриклеточных рецепторов эстрогенов и прогестерона в узлах небольших размеров не изменено, но по мере роста опухоли и при появлении в ней дегенеративных изменений оно снижается. При миоме матки характерны указания на искусственные аборты и малое число родов в анамнезе.
Клиническая картиназависит от возраста больной, локализации и стадии развития опухоли, сопутствующей гинекологической экстрагенитальной патологии. Основными признаками миомы матки являются маточные кровотечения циклического или ациклического (при подслизистой миоме или межмышечных узлах опухоли с центрипетальным ростом) характера, боли внизу живота и пояснице; реже отмечаются дизурические явления, запоры. При подслизистой миоме могут возникать профузные маточные кровотечения. Величина и интенсивность менструальной кровопотери могут усиливаться при развитии некротических изменений в узлах опухоли, наличии внутреннего эндометриоза или патологии эндометрия. Трофические нарушения в узлах опухоли сопровождаются появлением локальных или разлитых болей в животе, симптомов раздражения брюшины, изменений в крови. Сходная симптоматика возникает при перекруте ножки подбрюшинного миоматозного узла. Ноющие, тянущие боли в животе, интенсивность которых не меняется на протяжении менструального цикла, характерны для больших и относительно медленно растущих опухолей. При подслизистой миоме может произойти выворот матки с «рождением» узла опухоли.
При миоме матки могут развиться железодефицитная анемия, расстройства водно-солевого и белкового обмена, гиповолемия. Репродуктивная функция у больных снижена.
Диагнозобычно устанавливают на основании характерных жалоб, данных бимануального гинекологического исследования, при котором пальпируется увеличенная плотная матка с неровной узловатой поверхностью, и результатов ультразвукового сканирования матки. Ультразвуковое сканирование – наиболее информативный метод диагностики миомы матки, позволяющий следить за развитием опухоли в динамике. При подозрении на подслизистую миому или деформацию полости матки за счет центрипетального роста межмышечного узла выполняют гистероскопию и (реже) метросальпингографию. При подготовке больной к операции или перед началом консервативного лечения необходима четкая ориентация в состоянии всех отделов репродуктивной системы: влагалищной части шейки матки (кольпоскопия), слизистой оболочки канала шейки и тела матки (раздельное диагностическое выскабливание слизистой оболочки канала шейки матки и тела матки), маточных труб и яичников (ультразвуковое исследование).
При относительно небольшой опухоли (размеры матки соответствуют таковым при сроке беременности 7-12 нед) у женщин детородного возраста с нерегулярным менструальным циклом дифференциальную диагностику проводят с маточной беременностью; наиболее информативным методом исследования для установления беременности является ультразвуковое сканирование матки. Кроме того, независимо от возраста больных миому матки дифференцируют с опухолями и кистами яичника; при этом необходимо учитывать данные анамнеза, бимануального исследования, в сомнительных случаях решающее значение имеют ультразвуковое исследование и лапароскопия.
Лечение.Больные должны находиться под диспансерным наблюдением гинеколога. Важное значение имеют выявление и лечение сопутствующих гинекологических и экстрагенитальных заболеваний, профилактика и лечение железодефицитной анемии, нормализация нарушенных гормональных соотношений. В процессе наблюдения уточняются форма и темп роста опухоли и выделяются больные, подлежащие оперативному и консервативному лечению. Основные показания для плановой операции: патологическая кровопотеря во время менструаций, приводящая к анемии; под слизистая миома; быстрый рост опухоли; значительные размеры опухоли, превышающие размеры матки в сроки 14–15 нед беременности; трофические нарушения в узлах опухоли; сочетание миомы матки с другими опухолями репродуктивной системы, внутренним эндометриозом, атипическими изменениями эндометрия. Картина острого живота, профузное маточное кровотечение, перекрут ножки подбрюшинного узла опухоли, «рождение» подслизистого узла являются показаниями для экстренного оперативного вмешательства. Объем операции (надвлагалищная ампутация матки, экстирпация матки с придатками) зависит от состояния шейки матки, эндометрия и яичников. У женщин в возрасте до 38 лет при подбрюшинном и межмышечном расположении узла (узлов) допустимы реконструктивно-пластические операции – вылущивание узлов эндоскопическим доступом.
Консервативное лечение включает рациональный гигиенический режим, диету с большим количеством сырых овощей и фруктов, препараты, содержащие железо. В целях торможения роста опухоли применяют гестагены (норколут, дюфастон, утрожестан) в циклическом режиме с 16-го по 25-й день менструального цикла в течение 3–6 мес ежегодно; периодически электрофорез йодида калия на надлобковую область. При сочетании миомы матки с начальными стадиями внутреннего эндометриоза и (или) гиперплазией эндометрия гормональные препараты назначают на 6–9 мес с полугодовыми перерывами, иногда (женщинам старше 40 лет) дополнительно рекомендуют малые дозы андрогенов (например, тестостерон). Аналогичное лечение осуществляют и после реконструктивно-пластических операций. Диспансерное наблюдение должно продолжаться и после оперативного лечения (за исключением случаев полного удаления матки и придатков).
Прогнозпри своевременной операции благоприятный. В редких случаях из элементов опухоли (пролиферирующей миомы матки, предсаркомы) развивается саркома. После реконструктивно-пластических операций возможны рецидивы. Если с момента выявления миомы проводят консервативное лечение с назначением гормональных препаратов, то вероятность последующих оперативных вмешательств уменьшается примерно в 2 раза.
Профилактикавключает соблюдение рационального гигиенического режима, применение современных средств контрацепции в целях исключения искусственных абортов, нормализацию гормональных нарушений, адекватную терапию акушерских осложнений, гинекологических и экстрагенитальных заболеваний. Следует избегать чрезмерной инсоляции, в возрасте старше 40 лет исключить неадекватные температурные воздействия (сауна и др.).
ОПУЩЕНИЕ И ВЫПАДЕНИЕ МАТКИ И ВЛАГАЛИЩА– чаще всего встречаются в пожилом возрасте вследствие перенесенной во время родов травмы, тяжелой физической работы (тяжелый труд вскоре после родов), инволюционных процессов в половых органах, присущих пожилому возрасту. Различают опущение матки (влагалища), неполное и полное выпадение. Вместе с маткой и влагалищем часто выпадает стенка мочевого пузыря (цистоцеле) и прямой кишки (ректоцеле). Процесс прогрессирует.
Симптомы, течение. Тянущая боль внизу живота и поясничной области, недержание мочи, запор, выпадение тела матки из половой щели. При гинекологическом осмотре отмечают инволюционные процессы в половом аппарате, нарушение целости мышц тазового дна, опущение или выпадение стенок влагалища или матки (при натуживании). На стенках влагалища и шейки матки часто возникают декубитальные язвы. Слизистые оболочки сухие, кожистые.
Лечение.Единственно надежным способом устранения опущения и выпадения половых органов является оперативное вмешательство. При решении вопроса об операции учитываются возраст пациентки, состояние генеративной функции, необходимость сохранения половой функции, характер и выраженность жалоб, наличие сопутствующей экстрагенитальной и гинекологической патологии. Заместительная терапия коньюгированными эстрогенами (премарин по 1,25 мг в день перорально или в виде влагалищных кремов) может оказаться эффективной как при самостоятельном лечении опущения влагалища и матки при незначительных жалобах, так и перед операцией (в течение 1–1,5 мес) для улучшения процессов заживления тканей. Физические упражнения для укрепления мышц тазового дна и брюшного пресса рекомендуются всем больным с опущением и выпадением половых органов, в начальной стадии смещения с помощью лечебной физкультуры иногда удается предотвратить операцию. Перед операцией осуществляют тщательную санацию влагалища, лечение трофических язв половых органов.
Хирургическое лечение заключается в укреплении мышц тазового дна и связочного аппарата матки. В современной гинекологической практике большинство реконструктивных операций, требующих вскрытия брюшной полости, у пациенток детородного возраста с опущением и выпадением матки осуществляется с использованием лапароскопического доступа. При полном выпадении матки чаще всего производят ее влагалищную экстирпацию. В послеоперационном периоде рекомендуется лечебная физкультура, исключение тяжелых физических нагрузок.
ПАРАМЕТРИТ– воспаление околоматочной клетчатки. Возбудители – чаще всего золотистый стафилококк или эшерихия, нередко ассоциация микроорганизмов. Инфекция из матки и придатков распространяется по лимфатическим путям. Особенно часто параметриты развиваются при сочетании воспаления и травмы различных отделов половых органов (послеабортные разрывы шейки матки, диатермокоагуляция и диатермоэксцизия шейки матки, операционная рана матки или придатков). Воспаление обычно захватывает определенные области: от переднего отдела шейки инфильтрат распространяется по латеральным краям мочевого пузыря к передней брюшной стенке; от переднебоковых отделов шейки – к пупартовой связке и боковым отделам живота; от заднебоковых отделов шейки – к стенкам таза; от заднего отдела шейки – к прямой кишке. Воспалительный инфильтрат может рассосаться, нагноиться или приобрести хроническое течение.
Симптомы, течение. Стойкое повышение температуры, приобретающее при нагноении интермиттирующий характер. Общее состояние больной в начале заболевания изменено мало, но при распространении процесса определяются признаки интоксикации: бледность кожных покровов, отсутствие аппетита, адинамия, головная боль. Появляются тупая боль и тяжесть внизу живота, чувство давления на прямую кишку, иногда дизурия, болезненность и затруднение акта дефекации. Показатели крови: до нагноения обычно только стойкое и длительное повышение СОЭ; при нагноении – в случае выраженного лейкоцитоза резкий сдвиг лейкоцитарной формулы влево. Признаки раздражения брюшины отсутствуют. При распространении инфильтрата к стенкам таза его верхняя граница может определяться на уровне пупартовых связок, а по средней линии – клиновидно по направлению к пупку. При перкуссии остей подвздошных костей таза выявляется притупление звука, если инфильтрат достигает стенок таза (симптом Гентера). Этот прием по разнице перкуторного тона помогает обнаружить одностороннее или двустороннее поражение клетчатки. Характерные данные получают при бимануальной пальпации, при которой определяются укорочение и сглаживание влагалищных сводов, более выраженные либо по месту поражения отдельных слоев околоматочной клетчатки (сзади, спереди или с боков), либо по всем отделам сводов при тотальном распространении процесса. Матка полностью не контурируется, поскольку целиком или частично включена в инфильтрат.
Пальпация в начале заболевания малоболезненна, но при нагноении становится болезненной. Признаками нагноения являются изменение общего состояния и выявление участков размягчения инфильтрата.
Осложнения: прорыв гнойника в свободную брюшную полость, прямую кишку, мочевой пузырь. Дифференцировать необходимо от пельвиоперитонита, острого воспаления придатков матки, перекрута ножки опухоли придатков матки, некроза узлов и миомы матки.
Лечение.В острой стадии воспаления применяют антибиотики с учетом чувствительности к ним микрофлоры (полусинтетические пенициллины, канамицин, цефалоспорины, гентамицин и др.) в сочетании с сульфаниламидами. Учитывая возможную роль анаэробов в развитии процесса, полезно применять в течение 5-10 дней метронидазол (трихопол) по 0,25 г 3 раза в день. Проводят инфузионную терапию. Показаны холод на низ живота, обезболивающие средства. При нагноении вскрывают гнойник путем задней кольпотомии с обязательным введением дренажной Т-образной резиновой трубки на несколько дней. При распространении гнойника к границам пупартовой связки его вскрывают со стороны брюшной стенки (внебрюшинно). При переходе острой стадии в подострую и хроническую назначают средства, способствующие рассасыванию инфильтрата: микроклизмы с 2 %-ным раствором йодида калия по 50 мл 1 раз в сутки, легкое тепло. При длительном существовании инфильтрата применяют глюкокортикостероидные препараты, преднизолон по 20 мг/сут (суммарная доза 400 мг). При полной нормализации показателей крови – ультразвук на низ живота. Через 4–6 мес после начала заболевания показано курортное лечение с использованием сероводородных влагалищных орошений, грязевых влагалищных и ректальных тампонов, массажа. Заболевание отличается медленным обратным развитием воспалительных явлений.
ПОЛИКИСТОЗНЫЕ ЯИЧНИКИ– патологическое изменение структуры и функции яичников на фоне метаболических нарушений, проявляющееся увеличением обоих яичников и кистозной атрезией фолликулов, расстройством менструального цикла (чаще по типу опсо– или аменореи), ановуляторным бесплодием, гипертрихозом и в большинстве случаев ожирением. Термины «первичные поликистозные яичники» (болезнь поликистозных яичников, склерокистозные яичники, синдром Штейна – Левенталя) и «вторичные поликистозные яичники» (синдром поликистозных яичников) ныне практически не употребляются.
Этиология, патогенез.По современным представлениям, поликистозные яичники являются следствием хронической ановуляции, возникающей в результате нарушения образования и ритма выделения гонадотропных рилизинг-гормонов в медиобазальной зоне гипоталамуса. Опосредованно уменьшается количество вырабатываемых в гипофизе гонадотропных гормонов и нарушается ритм их выделения, в связи с чем в яичниках замедляется процесс роста и созревания фолликулов (они не достигают зрелости). В текаклетках фолликулов усиливается синтез андрогенов, в гранулезных клетках – уменьшается образование из андрогенов эстрогенов. Повышение содержания в крови андрогенов и снижение уровня эстрогенов по закону обратной связи вызывает увеличение выделения гипофизом лютеинизирующего гормона (ЛГ) и снижение выработки фолликулостимулирующего гормона (ФСГ). Результатом является кистозная атрезия не достигших зрелости фолликулов и ановуляция. Нарушения выделения рилизинг-гормонов гипоталамусом и гонадотропных гормонов гипофизом возникает обычно в пубертатном возрасте, поэтому при поликистозных яичниках бесплодие чаще первичное. Интенсивность гипертрихоза зависит от степени гиперандрогении, наиболее выражен этот симптом при ожирении.
Ановуляция сопровождается развитием гиперпластических процессов в эндометрии в результате длительного воздействия эстрогенов при выраженном дефиците прогестерона. При поликистозных яичниках повышен риск развития аденокарциномы эндометрия и рака молочных желез. Высокий уровень андрогенов приводит к нарушению метаболизма липидов, что способствует развитию атеросклероза и сердечно-сосудистых заболеваний. При ожирении и гиперинсулинемии повышается риск развития сахарного диабета.
Морфологические изменения яичников: склероз и утолщение белочной оболочки, гиперплазия клеток стромы, текаклеток и клеток ворот яичников; кистозная атрезия фолликулов, достигающих в диаметре 4–8 мм.
Клинические проявления, диагноз. Одним из основных симптомов поликистозных яичников являются нарушения менструального цикла – опсоменорея или аменорея; у 15–20 % пациенток наблюдаются дисфункциональные маточные кровотечения. Характерно ановуляторное бесплодие. Отмечаются также гипертрихоз и (более чем в половине случаев) ожирение универсального характера, сопровождающееся гиперинсулинемией и нарушением толерантности к глюкозе. При гинекологическом исследовании выявляют увеличение обоих яичников. Тесты функциональной диагностики свидетельствуют о наличии хронической ановуляции. Гормональный статус характеризуется повышением уровня тестостерона и дегидроэпиандростерона в плазме крови и увеличением экскреции с мочой 17-кетостероидов. Проба с дексаметазоном выявляет снижение содержания названных гормонов в крови и их метаболитов в моче на 50–30 % после введения дексаметазона, что указывает на яичниковое происхождение андрогенов. Отмечается также повышение в крови уровня ЛГ при снижении уровня ФСГ, количественное соотношение их составляет 3:1.
Решающее значение для диагностики имеет УЗИ яичников; наиболее информативно использование влагалищного датчика. При УЗИ обнаруживаются увеличение в 2–6 раз размеров яичников, утолщение их капсулы, 8-10 фолликулярных кист диаметром 4–8 мм, расположенных под капсулой в виде ожерелья по краям гиперэхогенной стромы. При лапароскопии выявляют увеличенные яичники, покрытые плотной белесоватой сглаженной капсулой, с ветвящимися древовидными сосудами на поверхности.
Лечениенаправлено на восстановление фертильности, нормализацию менструального цикла, уменьшение гипертрихоза, профилактику гиперпластических процессов в эндометрии. При ожирении первый этап терапии – снижение массы тела путем применения малокалорийной диеты с разгрузочными днями, витаминотерапии, дозированных физических нагрузок.
Вторым (при отсутствии ожирения – первым) этапом лечения является стимуляция овуляции. Используется кломифена цитрат (клостильбегит) в дозе 50-150 мг в день с 3-го или 5-го дня от начала менструации или индуцированной менструальноподобной реакции в течение 5 дней. Эффективность стимуляции овуляции оценивают путем эхографического контроля за ростом доминантного фолликула и увеличением толщины эндометрия с 10-го по 16-й день менструального цикла. Стимуляцию овуляции кломифенцитратом проводят в течение 3–4 менструальных циклов. Этот препарат обладает антиэстрогенным эффектом, в связи с чем при его приеме уменьшается количество и снижается проницаемость для сперматозоидов слизи в канале шейки матки. Поэтому при терапии кломифенцитратом рекомендуется применение этинилэстрадиола в дозе 0,025 мг в день с 10-го по 16-й день менструального цикла. Если при помощи кломифенцитрата не удалось восстановить овуляцию, то в течение 3–5 менструальных циклов назначают гонадотропины. Со 2-го или 5-го дня менструального цикла вводят человеческий менопаузальный гонадотропин – пергонал, хумегон, неопергонал (содержащие ЛГ и ФСГ в равных количествах) в суточной дозе 75-150 ME. Эффективность препаратов также контролируется при помощи УЗИ. При достижении доминантным фолликулом диаметра 16–17 мм и увеличении толщины эндометрия до 8-10 мм вводят препарат хорионического гонадотропина – профази (10 000 ME), либо прегнил (5000 ME). Частота наступления овуляции достигает 80 % при использовании кломифенцитрата, 90 % – при использовании гонадотропинов; частота наступления беременности – соответственно 45 и 60 %. Примерно у 6 % пациенток индуцированная беременность прерывается, обычно в I триместре.
Для уменьшения гипертрихоза используют препараты, содержащие антиандрогены. Эффективен препарат диане (ципротерона ацетат в сочетании с этинилэстрадиолом), его применяет курсами по 6 мес. У женщин, не заинтересованных в наступлении беременности, для профилактики гиперпластических процессов в эндометрии и снижения риска развития аденокарциномы рекомендуется прием гестагенов с 10-го по 25-й день от начала менструации или индуцированной менструальноподобной реакции. Используют таблетированные гестагены – норколут, дюфастон, оргаметрил (по 5-10 мг в день) или медроксипрогестерон (провера) по 10 мг в день. Препараты принимают в течение 6 мес.
Хирургическое лечение поликистозных яичников (клиновидная резекция яичников, различные способы каутеризации) производится в настоящее время чаще при лапароскопии. Эндоскопические операции при поликистозных яичниках по эффективности (восстановления репродуктивной функции) могут конкурировать с различными методами гормональной стимуляции функции яичников, особенно при сочетанной патологии органов малого таза. Полагают, что удаление 50 % гормональноактивной ткани яичников приводит к снижению уровня тестостерона, что способствует восстановлению овуляции. Частота наступления беременности после хирургического лечения такая же, как и при консервативной терапии. Важное значение имеет также возможность выявления и устранения при лапароскопии таких сопутствующих причин бесплодия, как спаечный процесс, эндометриоз и др.
Прогноз. Овуляторный менструальный цикл после резекции яичников, как правило, сохраняется не более 5 лет. Затем вновь формируется ановуляторная дисфункция. Гормонотерапия также дает временный эффект, ограниченный сроком ее применения. Женщины с поликистозными яичниками должны наблюдаться акушером-гинекологом, учитывая повышенный риск развития аденокарциномы эндометрия, рака молочных желез, сахарного диабета и сердечно-сосудистых заболеваний.
ПОЛИПЫ шейки и тела матки– патологическая пролиферация железистого эпителия эндометрия или эндоцервикса.
Полипы эндометрия– очаговая пролиферация базального слоя эндометрия, в которую по мере роста желез вовлекаются строма и мышечные элементы. Полипы эндометрия располагаются на ножке из фиброзной и гладкомышечной ткани. По гистологическому строению выделяют железистые, железисто-фиброзные и аденоматозные полипы эндометрия. Последние рассматриваются как предрак.
Полипы могут быть единичными и (или) множественными, локализуются чаще в области дна или трубных углов полости матки. Железистые и железисто-фиброзные полипы чаще встречаются у женщин позднего репродуктивного возраста, фиброзные – в пери– и постменопаузе. Железистые и железисто-фиброзные полипы развиваются обычно на фоне гиперпластических процессов эндометрия. В патогенезе их ведущую роль играет гиперэстрогения при дефиците прогестерона. Фиброзные полипы к гормонозависимым образованиям не относятся, патогенез их недостаточно изучен, развиваются на фоне атрофии эндометрия.
У женщин репродуктивного возраста полипы эндометрия проявляются меноррагиями и межменструальными кровянистыми выделениями. В пери– и постменопаузе возникают сукровичные выделения или кровотечения. При полипах, длина которых превышает 2 см, возможны схваткообразные боли в животе вследствие «рождения» полипа. Диагнозосновывается на данных УЗИ и гистероскопии.
Лечение: удаление полипа и его ножки под контролем гистероскопии, выскабливание эндометрия. Гормонотерапия после удаления полипа проводится только при гистологическом выявлении железистой или железисто-кистозной гиперплазии эндометрия. Принципы гормонотерапии те же, что и гиперпластических процессов в эндометрии. Железистые и железисто-фиброзные полипы могут малигнизироваться, чаще это происходит у женщин группы риска (сахарный диабет, ожирение, артериальная гипертензия, гиперлипидемия).
Полипы эндоцервикса(слизистой оболочки канала шейки матки) – доброкачественные образования, встречаются у женщин всех возрастов, чаще в позднем репродуктивном периоде.
Патогенезэтих полипов не ясен. Полагают, что определенную роль играют хронические цервициты. Полипы, как правило, имеют «ножку», иногда – широкое основание. По гистологическому строению их разделяют на железистые, железисто-фиброзные и аденоматозные. Консистенция полипа мягкая или плотная, цвет розовый, при инфицировании, воспалении, нарушении кровообращения в полипе – багровый.
Полипы протекают бессимптомно. Вторичные изменения вследствие инфицирования, травмы, нарушения кровообращения приводят к появлению сукровичных выделений. Полипы обнаруживаются при осмотре с помощью влагалищных зеркал и кольпоскопа.
Лечение: удаление полипа и выскабливание эндоцервикса. При цервиците или кольпите перед операцией проводится соответствующая противовоспалительная терапия. Прогнозблагоприятный, малигнизация наблюдается редко.
ПРЕДМЕНСТРУАЛЬНЫЙ СИНДРОМ– комплекс нейропсихических, вегетативно-сосудистых и обменно-эндокринных симптомов, появляющихся за 7-10 дней до менструации и исчезающих с ее началом. В возрасте 19–29 лет предменструальный синдром наблюдается у 20 % женщин, в 30–40 лет – у 47 %, в 41–50 лет (при регулярном менструальном цикле) – до 55 %. Чаще этот синдром наблюдается у женщин, занятых интеллектуальным трудом, а также у эмоционально лабильных женщин.
Этиология, патогенез изучены недостаточно. Наиболее распространены теории нарушения гормонального гомеостаза, объясняющие возникновение предменструального синдрома гиперэстрогенией на фоне ановуляции или недостаточности желтого тела, гиперпролактинемией (нерезко выраженной во второй фазе менструального цикла), гиперпростагландинемией, нарушением секреции и метаболизма альдостерона, ренина, ангиотензина, серотонина. Благоприятным фоном для развития синдрома служат хронические стрессы, заболевания гастроинтестинальной и гепатобилиарной систем, артериальная гипертензия.
В зависимости от преобладания тех или иных клинических проявлений выделяют нейропсихическую, отечную, цефалгическую, кризовую и атипичную формы предменструального синдрома. Нейропсихическая форма характеризуется раздражительностью, агрессивностью, депрессией, плаксивостью, повышенной чувствительностью к звукам и запахам, головной болью, масталгией (болезненным нагрубанием молочных желез), вздутием живота. При отечной форме преобладают масталгия, отечность лица, голеней, кистей рук; отмечаются отрицательный диурез, увеличение массы тела на 1–3 кг. Цефалгическая форма проявляется головной болью (типа мигрени), тошнотой, рвотой, головокружением, болью в области сердца, напряжением и болезненностью молочных желез, пастозностью голеней, кистей рук, лица. Для кризовой формы предменструального синдрома характерны внезапное резкое повышение АД, боли за грудиной, страх смерти, сердцебиение; как правило, эти симптомы возникают при стрессовых ситуациях в предменструальном периоде. Атипичная форма предменструального синдрома встречается редко, проявляется аллергическими реакциями (вплоть до отека Квинке), приступами удушья, мигренью, сопровождающейся рвотой, слезотечением, птозом, гипертермией. Нередко отмечается сочетание 2–3 форм предменструального синдрома.
Диагнозустанавливают на основании циклически повторяющихся в предменструальном периоде (второй фазе менструального цикла) симптомов. Дифференциальный диагнозчаще всего необходим при нейропсихической форме предменструального синдрома и проводится с психическими болезнями при обязательном участии психиатра. Кризовую форму следует дифференцировать с опухолями мозгового вещества надпочечников, для уточнения диагноза проводят ультразвуковое или томографическое исследование надпочечников, определяют содержание катехоламинов в моче и крови. Для исключения органических заболеваний ЦНС при кризовой и цефалгической формах предменструального синдрома необходимы консультации невропатолога и офтальмолога, электроэнцефалография, реоэнцефалография, исследование глазного дна.
Лечение.Независимо от формы предменструального синдрома рекомендуется диета с ограничением животных жиров, поваренной соли, жидкости, исключением молока, крепкого чая и кофе во второй фазе менструального цикла. При всех формах синдрома, учитывая определенное тревожное ожидание «заболевания» перед менструацией, назначают транквилизаторы (например, сибазон, мезапам), нейролептики (тиоридазин и др.), а также психотерапию и аутотренинг. Женщинам до 40 лет рекомендуют эстрогенгестагенные препараты типа оральных контрацептивов (нон-овлон, ановлар, ригевидон и др.) с 5-го по 25-й день менструального цикла в течение 3–4 менструальных циклов; при необходимости терапию повторяют через 1–2 мес. При ановуляторных менструальных циклах или недостаточности желтого тела показаны гестагены: норколут по 5 мг внутрь с 16-го по 25-й день менструального цикла; прогестерон по 1 мл 1%-ного раствора в/м с 21-го по 26-й день цикла; дюфастон по 10 мг внутрь с 16-го по 25-й день менструального цикла и др.
При отечной форме предменструального синдрома во второй половине менструального цикла используют мочегонные средства. Предпочтение отдают калийсберегающему диуретику – спиронолактону (верошпирону). Можно применять фуросемид, триампур. При повышении уровня пролактина в крови и резко выраженной масталгии с 14-го по 26-й день менструального цикла назначают бромокриптин (парлодел) внутрь по 1,25-2,5 мг в день.
В случае аллергических реакций показаны антигистаминные препараты (например, тавегил, диазолин), алимемазин (терален), оказывающий антигистаминное, антисеротониновое и нейролептическое действие. Женщинам, страдающим циклическими мигренями и масталгией, во второй фазе менструального цикла и в первый день менструации рекомендуют нестероидные противовоспалительные препараты, подавляющие синтез простагландинов (напроксен по 0,25 г или индометацин по 0,025 г внутрь 2 раза в день).
При всех формах предменструального синдрома в качестве поддерживающей терапии назначают общий массаж, массаж воротниковой зоны, центральную электроаналгезию (10 процедур в течение менструального цикла), перорально витамины В 6и Е.
Женщин старше 45 лет, страдающих предменструальным синдромом, относят к группе высокого риска развития тяжелого климактерического синдрома, гиперпластических процессов в эндометрии и молочных железах. Они должны находиться под диспансерным наблюдением гинеколога, при необходимости их направляют на консультацию к другим специалистам (психиатру, невропатологу, терапевту, офтальмологу, гастроэнтерологу и др.).
Профилактикапредменструального синдрома включает здоровый образ жизни, предупреждение заболеваний гастроинтестинальной, гепатобилиарной, сердечно-сосудистой систем.
САЛЬПИНГИТ– воспаление маточных труб. Чаще всего сопровождается одновременным воспалением яичников. Вызывается разнообразной микрофлорой (стафило– и стрептококки, эшерихии, гонококки, микобактерии туберкулеза и др.). Процесс начинается со слизистой оболочки трубы (эндосальпингит), затем переходит на мышечную оболочку и ее серозный покров. В результате слипчивого процесса складки внутренней оболочки маточных труб спаиваются, возникает их непроходимость. Скопление экссудата приводит к развитию гидросальпинкса, гноя – пиосальпинкса, крови – гематосальпинкса.
Симптомы, течение. Заболевание протекает в острой, подострой и хронической форме (при генитальном туберкулезе имеет хроническое течение). Острая стадия характеризуется высокой температурой, болью в животе и поясничной области, явлениями раздражения брюшины. В хронической стадии выражен болевой синдром с образованием мешотчатых воспалительных образований (сактосальпинкс).
Диагнозосновывается на данных анамнеза и клинических проявлениях заболевания. Важное значение для установления этиологии сальпингита имеет микробиологическое исследование (микроскопия мазков, посевы на питательные среды) содержимого мочеиспускательного канала, влагалища и канала шейки матки. Материал для исследования микрофлоры и определения чувствительности ее к антибиотикам следует брать при первичном обращении больной к гинекологу, до начала антибактериальной терапии. При оценке результатов исследования необходимо учитывать, что наиболее близка к микрофлоре маточных труб микрофлора канала шейки матки. Однако в хронической стадии воспаления, особенно при ранее проводимой антибактериальной терапии, микрофлора канала шейки матки сравнительно редко идентична таковой в маточных трубах. При подозрении на гонорею материал для исследования берут из наиболее типичных областей локализации инфекции; при хроническом течении заболевания исследование проводят после провокации (например, прием соленой, острой пищи). Диагнозхламидийного сальпингита подтверждают при помощи серологических исследований и методов, выявляющих хламидии и их антигены в цитоплазме клеток слизистой оболочки канала шейки матки. Больных с подозрением на туберкулезный сальпингит направляют для обследования в противотуберкулезный диспансер.
При скоплении экссудата в прямокишечно-маточном углублении выполняют пункцию брюшной полости через задний свод влагалища. Лапароскопию проводят при остром сальпингите в случае невозможности исключить острое хирургическое заболевание (особенно острый аппендицит), внематочную беременность или разрыв пиосальпинкса. Гистеросальпингография показана только при хроническом процессе для уточнения проходимости маточных труб. УЗИ для диагностики сальпингита мало информативно.
Дифференциальный диагнознаиболее часто проводят с острым аппендицитом, нарушенной трубной беременностью, апоплексией яичника.
Лечениеострого и подострого сальпингита, а также выраженного обострения хронического сальпингита (повышение температуры тела, экссудативный процесс в области придатков матки, лейкоцитоз, повышенная СОЭ) проводится в стационаре. Хронический сальпингит вне обострения и при обострении без инфекционно-токсического компонента лечат амбулаторно. При остром, подостром сальпингите и обострении хронического внутриматочный контрацептив должен быть немедленно извлечен.
В стационаре назначают лечебно-охранительный режим со строгим постельным режимом, лед на гипогастральную область (до 2 ч с перерывами 30–60 мин в течение 1–2 сут), щадящую диету. Тщательно следят за деятельностью кишечника и мочевого пузыря. Проводят антибактериальную, дезинтоксикационную, десенсибилизирующую, общеукрепляющую и рассасывающую терапию. При остром и подостром сальпингите, а также при инфекционно-токсическом варианте обострения хронического сальпингита проводится антибактериальная терапия с учетом этиологии сальпингита и чувствительности возбудителя инфекции к антибактериальным средствам. В 1-е сут пребывания больной в стационаре, когда отсутствуют лабораторные данные о характере врозбудителя инфекции и его чувствительности к антибактериальным средствам, назначают антибиотики широкого спектра действия. Используют полу синтетические пенициллины (оксациллин, ампициллин, ампиокс), цефалоспорины (цефалоридин, цефалексин, цефазолин), препараты тетрациклинового ряда, аминогликозиды (неомицин, канамицин, гентамицин), левомицетин и др. Лечениеантибиотиками рекомендуется продолжать не менее 10–14 дней. Антибиотики целесообразно сочетать с производными нитрофуранов (фуразолидон, фуразолин, фурадонин, фурагин), которые эффективны в отношении грамположительных и грамотрицательных бактерий, крупных вирусов, трихомонад.
При хламидийной инфекции эффективны препараты тетрациклинового ряда, антибиотики-макролиды (сумамед, эритромицин), фторхинолоны (таривид). При анаэробной инфекции и трихомонозе применяют метронидазол. В связи с опасностью развития дисбактериоза и кандидоза при применении антибиотиков и метронидазола необходимо одновременно назначать противогрибковые антибиотики: нистатин, леворин. Антибактериальную терапию гонорейного и туберкулезного сальпингита проводят в соответствии с принципами лечения гонореи и туберкулеза.
При выраженных явлениях интоксикации внутривенно вводят 5%ный раствор глюкозы с витаминами, реополиглюкин, гемодез и др. Назначают десенсибилизирующие средства, нестероидные противовоспалительные средства (производные пиразолона), витамины С, В 1, Р, Е, кокарбоксилазу, глутаминовую кислоту.
При хроническом сальпингите в период ремиссии и при обострении без инфекционно-токсического компонента антибактериальная терапия показана только в тех случаях, если она не проводилась ранее. Для стимуляции защитно-приспособительных реакций организма при хроническом сальпингите применяют экстракт алоэ, ФиБС, экстракт плаценты, проводят аутогемотерапию. При выраженных спаечных изменениях в малом тазу показаны ферментные препараты – лидаза, ронидаза. Целесообразно назначать ректальные свечи, содержащие лидазу (или ронидазу), натрия салицилат и амидопирин.
В целях усиления неспецифических иммунологических реакций и повышения резистентности организма в период стойкой ремиссии заболевания под защитой антибиотиков применяют бактериальные полисахариды – пирогенал и продигиозан. Для достижения обезболивающего эффекта и рассасывания спаек в период ремиссии показаны местные физиотерапевтические процедуры: ультразвук в импульсном режиме, импульсные токи низкой частоты (диадинамические, синусоидальные модулированные, флюктуирующие), магнитное поле высокой или ультравысокой частоты, грязи («трусы», вагинальные тампоны), озокерит, парафин, сульфидные, хлоридные, натриевые, мышьяковистые минеральные воды (ванны, влагалищные орошения). Электрофорез кальция при выраженных спайках в малом тазу и особенно при облитерации маточных труб противопоказан, так как способствует усилению спаечного процесса. При хроническом смальпингите иглорефлексотерапия оказывает болеутоляющее действие и способствует регрессу патологических изменений, устранению функциональных расстройств.
Оперативное лечение при сальпингите проводят в основном в случае формирования сактосальпинкса или тубоовариального образования при недостаточной эффективности консервативной терапии.
Прогноздля выздоровления и восстановления репродуктивной функции не всегда благоприятен.
Профилактикавключает борьбу с абортами, предотвращение послеродовых и послеабортных осложнений, тщательный учет противопоказаний при различных внутриматочных вмешательствах, своевременную ликвидацию очагов экстрагенитальной инфекции, эффективное лечение заболеваний органов малого таза. Большое значение имеет гигиеническое воспитание девочек и женщин.
САЛЬПИНГООФОРИТ– воспаление придатков матки: маточных труб и яичников. Возбудители – стафило-, стрептококки, эшерихии, гонококки, микобактерии туберкулеза и другие микробы. В большинстве случаев яичники поражаются вторично вследствие сальпингита. Воспалительноизмененная маточная труба спаивается с яичником, образуя единый воспалительный конгломерат – тубоовариальное образование. Нагноение сопровождается формированием единой гнойной полости с пиогенной капсулой – тубоовариальный абсцесс. Послеродовой сальпингоофорит – см. Послеродовой период патологическийв разделе «Акушерство».
Симптомы, течение. Различают острую, подострую и хроническую стадии заболевания. Острое воспаление проявляется болью внизу живота и в поясничной области, высокой температурой, ознобом, дизурическими расстройствами, перитонеальными явлениями, нередко нарушениями функции яичников (см. Маточные кровотечения дисфункциональные). В хронической стадии больных беспокоят боль в животе, нарушения менструального цикла (метроррагии). Часто отмечаются рецидивы заболевания под влиянием неспецифических факторов (переутомление, переохлаждение, интеркуррентные инфекции). Нередко выявляется вторичное бесплодие функционального характера. В острой стадии придатки матки пальпируются нечетко из-за их отечности и болезненности. В хронической стадии придатки увеличены и болезненны, расположены кзади от матки, ретортообразной формы, эластической или плотной консистенции, чувствительны при пальпации.
Диагнозосновывается на данных анамнеза (связь заболевания с началом половой жизни, осложненными родами или абортом, внутриматочными вмешательствами, введением внутриматочного контрацептива, обострение воспалительного процесса под влиянием неспецифических факторов) и клинических проявлениях заболевания. Установить этиологию сальпингоофорита помогает исследование микрофлоры канала шейки матки, влагалища и мочеиспускательного канала. При сопутствующих нарушениях менструального цикла проводят тесты функциональной диагностики, что дает возможность определить характер нарушений функции яичников.
УЗИ придатков матки наиболее информативно при использовании влагалищного датчика, особенно при исследовании в динамике. Ценную информацию УЗИ может дать при значительных объемных образованиях в области придатков матки. Лапароскопию с одновременной хромогидротубацией чаще проводят при бесплодии, для уточнения состояния маточных труб. Гистеросальпингография показана при хроническом сальпингоофорите для определения проходимости и выраженности патологических изменений маточных труб.
Дифференциальный диагнозпри остром сальпингоофорите и обострении хронического проводят с острым аппендицитом, нарушенной трубной беременностью и апоплексией яичника. В ряде случаев при значительном увеличении придатков матки необходимо исключить перекрут ножки кисты или опухоли яичника. Хронический сальпингоофорит в случае наличия мешотчатого воспалительного образования в области придатков матки нередко приходится дифференцировать с эндометриозом яичника.
Лечениеострого, подострого и хронического сальпингоофорита проводят так же, как и соответствующих форм сальпингита. Аналогичны и показания к оперативному лечению. При нарушениях менструального цикла у больных хроническим сальпингоофоритом в комплекс лечебных мероприятий включают физиотерапию. При гиперэстрогении (ановуляторные циклы) используют электрофорез йода или йода и цинка, радоновые ванны; при гипоэстрогении – воздействие ультразвуком в импульсном режиме или импульсными токами высокой частоты, электрофорез меди.
Прогноздля выздоровления и полного восстановления нарушений репродуктивной функции не всегда благоприятный.
ТРИХОМОНОЗ (трихомониаз) – заболевание, вызываемое влагалищными трихомонадами – простейшими, относящимися к классу жгутиковых. Заражение происходит, как правило, половым путем. Девочки могут инфицироваться во время родов от больных матерей.
Возникновению клинических проявлений трихомоноза способствуют общие заболевания, хронические инфекционные заболевания, гиповитаминоз, снижение функциональной активности яичников, изменения в слизистой оболочке влагалища. Основным и первичным местом внедрения трихомонады является влагалище; в воспалительный процесс часто вовлекаются уретра и парауретральные ходы. Реже трихомонады проникают в большие железы преддверия (бартолиновы железы), мочевой пузырь, прямую кишку, еще реже в полость матки и ее придатки.
Трихомоноз диагностируется у 40–80 % больных, страдающих гинекологическими заболеваниями; особенно часто он встречается у больных гонореей (до 90 %), что объясняется общностью путей заражения. Кроме того, отмечается фагоцитоз гонококков трихомонадами. В большинстве случаев поражение локализуется в нижнем отделе мочеполовых органов – развивается вульвовагинит (кольпит).
Клиническая картина.Различают свежее заболевание с острым, подострым и торпидным (малосимптомным) течением, хронический трихомоноз (длительность заболевания свыше 2 мес) и бессимптомный трихомоноз (стойкое и транзиторное трихомонадоносительство). Инкубационный период от 3 дней до 3–4 нед (в среднем 10–14 дней).
При остром и подостром воспалении отмечаются жалобы на жжение в области наружных половых органов, обильные гнойные пенистые выделения с неприятным запахом, резкий зуд, жжение, болезненность при половом акте, иногда учащенные позывы на мочеиспускание. При осмотре слизистая оболочка вульвы, преддверия влагалища отечна, гиперемирована, покрыта жидкими пенистыми гнойными выделениями иногда с примесью крови, с мелкоточечными кровоизлияниями (эрозии). Слизистая оболочка влагалища резко гиперемирована, отечна, местами с точечными кровоизлияниями, легко кровоточит. При хроническом процессе периодически появляются зуд, небольшие выделения. При осмотре отмечается очаговая гиперемия слизистой оболочки вульвы и влагалища. Иногда трихомонадный вульвовагинит сочетается с остроконечными кондиломами.
Трихомонадный уретрит.У 30 % больных заболевание даже в острой стадии протекает бессимптомно, остальные жалуются на резь, болезненность при мочеиспускании (особенно в конце его). При осмотре губки уретры отечны, гиперемированы, стенки мочеиспускательного канала инфильтрированы, при надавливании из уретры выделяется гной. При хроническом процессе жалобы обычно отсутствуют. Уретра нередко пальпируется в виде плотного тяжа, отделяемое скудное. При поражении парауретральных ходов слизистая оболочка вокруг них гиперемирована, выделения гнойные, жидкие. При хроническом процессе пальпируются плотные узелки.
Трихомонадный эндоцервицит.Шейка матки при осмотре отечная, с диффузной (при остром процессе) или очаговой (при хроническом) гиперемией, с образованием истинной эрозии (чаще на задней губе). Выделения гнойные, жидкие, пенистые. При восходящем трихомонозе примерно в половине случаев наблюдаются эндометрит, сальпингоофорит. Клинические проявления сходны с течением гонорейной инфекции.
Диагнозустанавливают на основании жалоб больных, анамнеза, клинической картины заболевания и обязательного обнаружения трихомонад при микроскопии патологического материала (выделения влагалища, канала шейки матки, моча, смывы из прямой кишки и др.), реже в посевах на искусственные питательные среды.
Лечение.Непременным условием является одновременное лечение обоих супругов (или половых партнеров). В период лечения и последующего контроля половая жизнь запрещается. Основной противотрихомонадный препарат – метронидазол (трихопол, флагил, орвагил и другие производные нитроимидазола). На курс лечения используют 5 г препарата (иногда при осложненных и хронических формах курсовая доза может быть увеличена до 7,5-10 г). Применяют различные схемы лечения: 1) по 0,25 г 2 раза в день в течение 10-ти дней; 2) по 0,5 г 2 раза в день в течение 5 дней; 3) 4 дня по 0,25 г 3 раза в день и последующие 4 дня по 0,25 г 2 раза в день; 4) первый день – по 0,5 г 2 раза, во второй – по 0,25 г 3 раза и в последующие дни – по 0,25 г 2 раза. Последняя методика считается более эффективной. Местно рекомендуется 75 %-ный гель метронидазола 1 раз в день в течение 5 дней или таблетки «Клион-Д» – 1 таблетка в день во влагалище в течение 7 дней. Беременным лечение метронидазолом следует проводить только в III триместре.
Местное лечение (обработка 4 %-ным раствором метиленового синего) проводят в первые два триместра беременности. При остром вульвите (при непереносимости трихопола или в случаях упорного течения) вместе с трихополом назначают сидячие ванночки, свинцовые примочки, обработку 4 %-ным водным раствором метиленового синего.
Первый контроль (взятие мазков) проводят через 7-10 дней после окончания лечения, а затем в течение 3 менструальных циклов. Анализы берут до и после менструации. Больные считаются излеченными при отсутствии в мазках трихомонад на протяжении 3 менструальных циклов.
Профилактика. Борьба с распространением трихомоноза проводится теми же методами, как и при гонорее. Девочки-школьницы и женщины, больные трихомонозом, не допускаются к занятиям или к работе в детских учреждениях.
ТУБЕРКУЛЕЗ ЖЕНСКИХ ПОЛОВЫХ ОРГАНОВ– возникает чаще при переносе инфекции из первичного очага (легкие) гематогенным путем или по лимфатическим сосудам из мезентериальных лимфатических узлов и брюшины. Наиболее часто поражаются маточные трубы, реже эндометрий и яичники, очень редко шейка матки, влагалище и вульва.
Различают три формы туберкулеза придатков матки (сальпингоофорита): с незначительными воспалительными изменениями; с выраженными воспалительными изменениями; с образованием туберкулем. Туберкулемы могут располагаться в тубоовариальных воспалительных образованиях, в толще маточной трубы, яичника. В последнем часто развиваются параспецифические и неспецифические изменения (кистозная атрезия фолликулов и др.), обусловленные периоофоритом и гормональными нарушениями. Вокруг туберкулемы иногда возникает перифокальное воспаление. В запущенных случаях при распаде туберкулезного очага формируются свищи, соединяющие придатки матки с кишечником, влагалищем, мочевым пузырем или открывающиеся на коже передней брюшной стенки.
Туберкулезное поражение слизистой оболочки матки (эндометрит) может быть очаговым, милиарным (тотальное поражение эндометрия), казеозным. Возможно развитие подобных изменений и в мышечной оболочке матки (метрит). Туберкулез шейки матки, влагалища, вульвы проявляется в виде язв.
Основной жалобой при генитальном туберкулезе является бесплодие, преимущественно первичное. Более чем у половины пациенток наблюдаются боли в животе, не связанные с менструальным циклом. Симптомы туберкулезной интоксикации и нарушения менструального цикла (нерегулярные, скудные и редкие менструации, аменорея) чаще отмечаются при туберкулезе придатков матки с выраженными воспалительными изменениями. Обильные менструации и маточные кровотечения не характерны для генитального туберкулеза, их возникновение может быть обусловлено миомой матки, эндометриозом и другими сопутствующими болезнями. Ведущий симптом туберкулезного эндометрита в периоде постменопаузы – появление кровянистых выделений из половых путей.
При бимануальном гинекологическом исследовании определяются неизмененные или слегка утолщенные придатки матки (при незначительных воспалительных изменениях) или тубоовариальные образования (при выраженных воспалительных изменениях). Туберкулезные язвы влагалища и шейки матки выявляют при исследовании с помощью влагалищных зеркал. По виду они не отличаются от эрозий нетуберкулезной этиологии. Туберкулезные язвы вульвы располагаются на внутренней поверхности малых половых губ, очень болезненны.
В условиях поликлиники всем женщинам из группы риска в отношении генитального туберкулеза (т. е. женщинам, страдающим одновременно хроническим воспалением придатков матки и бесплодием и перенесшим туберкулез другой локализации или контактировавшим с больным туберкулезом) проводят рентгенологическое исследование легких, обзорную рентгенографию брюшной полости, пробу Манту с 2 ТЕ туберкулина, определяют степень чистоты влагалища, исключают нетуберкулезный инфекционный процесс (микоплазменную инфекцию, хламидиоз, трихомоноз и др.), выполняют (при отсутствии противопоказаний) гистеросальпингографию с использованием водорастворимого рентгеноконтрастного вещества. При генитальном туберкулезе на гистеросальиингограммах обнаруживаются ригидные маточные трубы, расширенные на конце в виде луковицы, сегментированные или с дивертикулами и негомогенными тенями в виде ватного тампона, туберкулемы в придатках матки: деформацию или облитерацию полости матки (последняя часто свидетельствует о клинически излеченном туберкулезе эндометрия). У ряда больных туберкулезом придатков матки выявляют сактосальпинксы.
Для дообследования и определения активности туберкулезного процесса больных госпитализируют. В стационаре выполняют подкожную туберкулиновую пробу с 50 ТЕ туберкулина (проба Коха) с оценкой общей и очаговой реакции, бактериологическое исследование отделяемого половых путей и мочи на микобактерии туберкулеза, термографию органов малого таза.
Диагностическое значение имеют также выскабливание слизистой оболочки матки в секреторной фазе менструального цикла с последующим гистологическим и микробиологическим исследованием соскоба, многократные (10–12) посевы менструальной крови на микобактерии туберкулеза, лапароскопия с хромогидротубацией, УЗИ.
Лечение.Противотуберкулезную химиотерапию проводят в два этапа: 1-й этап – в стационаре или специализированном санатории (ежедневный прием препаратов); 2-й этап – амбулаторное долечивание в противотуберкулезном диспансере (прерывистое лечение). Продолжительность основного курса химиотерапии – 6-18 мес.
При туберкулезе придатков матки с незначительными воспалительными изменениями назначают внутрь два противотуберкулезных средства в течение 6–8 мес. При туберкулезе придатков матки с выраженными воспалительными изменениями изониазид вводят в/в и в/м. При туберкулезе придатков матки с наличием туберкулем химиотерапию проводят в течение 1–2 мес как предоперационную подготовку. Используют препараты, хорошо проникающие в очаги казеоза: изониазид в сочетании с рифампицином, этамбутолом или пиразинамидом; изониазид вводят в/в и в/м. Лечениетуберкулезнго эндометрита проводят с учетом процесса в придатках матки. Туберкулезные язвы шейки матки, влагалища, вульвы обкалывают растворами стрептомицина или изониазида, внутрь назначают рифампицин или этамбутол. Для предупреждения образования спаек одновременно с противотуберкулезными средствами (при отсутствии противопоказаний) назначают биостимуляторы, антиоксиданты, а также физиопроцедуры (электрофорез цинка, натрия тиосульфата, террилитина, фонофорез гидрокортизона, синусоидальные модулированные токи). Больным с затихающим активным и неактивным туберкулезом рекомендуется грязелечение (температура грязи 35–36 °C).
Показаниями к оперативному вмешательству помимо туберкулемы придатков матки являются тубоовариальные воспалительные образования с плотной капсулой, сохраняющиеся после 3-5-месячной химиотерапии; свищевые формы генитального туберкулеза; сактосальпинкс; сочетание генитального туберкулеза с «симптомной» миомой матки, эндометриозом, кистами и кистомами яичников.
Прогнозсерьезный. Рецидивы болезни наблюдаются примерно у 7 % больных. К инвалидности может привести спаечная болезнь и свищевые формы генитального туберкулеза. Репродуктивная функция восстанавливается у 5–7% больных.
ЭНДОМЕТРИОЗ– гетеротопия эндометрия в органы и ткани, где его в норме не бывает. Наиболее распространены теории о развитии эндометриоидной ткани из целомических клеток (в результате их метаплазии); остатков эмбриональных клеток; имплантировавшихся в необычном месте клеток эндометрия, занесенных с менструальной кровью (например, в маточные трубы, брюшную полость) по кровеносным или лимфатическим сосудам либо во время операций на матке.
Эндометриоидные включения могут наблюдаться в толще матки (аденомиоз, внутренний эндометриоз), в просвете маточных труб, на брюшине малого таза с прорастанием в подлежащие ткани (ректовагинальная перегородка), во влагалище, в шейке матки, яичнике с образованием кист («шоколадные» кисты), рубце после кесарева сечения, редко – в отдаленных от матки органах и тканях. При естественной или искусственной менопаузе очаги эндометриоза подвергаются обратному развитию.
Симптомы. Типичное проявление генитального эндометриоза (за исключением эндометриоза шейки матки) – боль в животе в предменструальном периоде и во время менструации, обусловленная набуханием железистых элементов эндометриоидной ткани, скоплением крови и секрета желез в замкнутых полостях. Практически в половине случаев генитальный эндометриоз сопровождается бесплодием.
Для аденомиоза характерны боли в животе в период менструации (как правило, иррадиирующие в крестец и поясницу), меноррагия, скудные кровянистые выделения из половых путей до и после менструации («мазня»), увеличение матки. Уточняют диагноз при помощи гистеросальпингографии, лапароскопии, гистероскопии и ультразвукового сканирования. Аденомиоз следует дифференцировать с подслизистой миомой матки, раком эндометрия, хроническим эндометритом, дисфункциональными маточными кровотечениями.
Характерные клинические проявления эндометриоза шейки матки – пре– и постменструальные кровянистые выделения из половых путей. Болевой синдром и бесплодие, как правило, отсутствуют. На влагалищной части шейки матки при осмотре с использованием влагалищных зеркал определяются точечные или неправильной овальной формы очаги диаметром 7–8 мм, выступающие над поверхностью слизистой оболочки, размер очагов увеличивается в предменструальный период, цвет меняется от розового (в первые дни после менструации) до синюшно-багрового (перед менструацией). Для уточнения степени и характера поражения шейки матки проводят кольпоскопию. Решающее значение в постановке диагноза имеют данные гистологического исследования прицельно биопсированной ткани шейки матки.
Эндометриоз влагалища и промежности характеризуется образованием плотных резко болезненных узлов и рубцов, которые иногда имеют синюшную окраску, болями во влагалище и прямой кишке, усиливающимися при половом сношении. Диагнозосновывается на данных осмотра, пальпации пораженных участков и результатах гистологического исследования биоптата. В связи с тем, что патологический процесс может распространяться на мочевой пузырь, мочеточники и прямую кишку, необходимо провести УЗИ, цистоскопию, цистографию, экскреторную урографию, а при обширном эндометриозе задней стенки влагалища – ректороманоскопию и ирригоскопию. Дифференциальный диагнозпроводят с раком и метастазами хорионэпителиомы.
Основной симптом эндометриоза маточной трубы – боль внизу живота, усиливающаяся во время менструации. Эндометриоидные узелки маточных труб хорошо определяются при лапароскопии. Дифференциальный диагнозпроводят с туберкулезом и раком маточной трубы.
Клинические проявления эндометриоза яичников зависят от характера поражения. При наличии небольших (до 5 мм в диаметре) очагов эндометриоидной ткани на поверхности яичника и (или) брюшине малого таза (малые формы эндометриоза) наблюдаются циклические боли в животе,
бесплодие. Эти формы эндометриоза диагностируются при лапаро-скопии.
При формировании эндометриоидных кист боли в животе усиливаются, нередко появляются симптомы раздражения брюшины, обусловленные микроперфорацией кист и из литием их содержимого в брюшную полость. При бимануальном гинекологическом исследовании сбоку или сзади от матки определяются опухолевидные тугоэластические образования овоидной или округлой формы диаметром до 10–12 см, которые ограничены в подвижности за счет спаечного процесса и резко болезненны. Для диагностики эндометриоидных кист яичников широко используют трансабдоминальное и трансвагинальное ультразвуковое сканирование, лапароскопию. При подозрении на вовлечение в патологический процесс толстой кишки проводят ирриго– и ректороманоскопию для уточнения сте-пени ее поражения и выявления стенозирования.
Эндометриоидные кисты яичников необходимо дифференцировать с опухолевидными образованиями придатков матки воспалительной этиологии, доброкачественными и злокачественными опухолями яичников, туберкулезом придатков матки.
Ретроцервикальный эндометриоз характеризуется поражением клетчатки, расположенной позади шейки матки, прорастанием эндометриоидной ткани в заднюю часть свода влагалища, прямую кишку, прямокишечновлагалищную перегородку. Симптомами его являются резкие боли внизу живота, иррадиирующие во влагалище, прямую кишку, промежность, наружные половые органы, бедро и усиливающиеся при половом сношении и дефекации, а также скудные кровянистые выделения из половых путей до и после менструации. При бимануальном гинекологическом исследовании в ретроцервикальной области пальпируются мелкобугристые, плотные, неподвижные, резко болезненные образования. В случае прорастания их в заднюю часть свода влагалища при исследовании с использованием влагалищных зеркал определяются синюшные «глазки», из которых во время менструации выделяется темная кровь. Поражение прямой кишки может быть выявлено при ректоромано– и ирригоскопии.
Для подтверждения диагноза ретроцервикального эндометриоза необходимы биопсия и гистологическое исследование патологических образований.
Эндометриоз брюшины прямокишечно-маточного углубления и крестцово-маточных связок развивается обычно у больных с эндометриоидными кистами яичников и ретроцервикальным эндометриозом. Сопровождается болями в области крестца и поясницы, усиливающимися во время менструации и при половом сношении. При влагалищном исследовании пальпируются узелки эндометриоидной ткани на брюшине или в области крестцово-маточных связок. Диагнозподтверждается при лапароскопии и гистологическом исследовании биоптата.
При эндометриозе кишечника отмечаются боли в животе, вначале совпадающие с менструацией, затем постоянные, возможна непроходимость кишечника. Эндометриоз мочевого пузыря проявляется дизурией во время менструации, иногда гематурией. В случае поражения мочеточников может нарушаться отток мочи и развиваться гидронефроз. Эндометриоз пупка и послеоперационных рубцов характеризуется появлением болезненных инфильтратов или узлов, кожа над которыми во время менструации может приобретать синюшный оттенок. Иногда отмечаются кровянистые выделения из области поражения. Эндометриоз легких может проявляться кровохарканьем во время менструации. Диагнозэкстрагенитального эндометриоза основывается на данных анамнеза (связь патологических проявлений с менструациями), клинической картине и результатах дополнительного обследования (рентгенологического, ультразвукового, эндоскопического, гистологического).
Лечениеэндометриоза может быть гормональным, оперативным и комбинированным (оперативное и гормональное). При выборе лечебной тактики учитывают локализацию и степень распространения эндометриоидной ткани, выраженность клинических проявлений, возраст больной.
При диффузной форме аденомиоза применяют в основном гестагенные препараты (например, норколут, дюфастон, угрожестан). В последние годы предпочтение отдают применению производного тестостерона – даназола, оказывающего антигонадотропное действие, а также бусерелина ацетата (интраназально).
При диффузной форме аденомиоза с распространением эндометриоидной ткани вглубь миометрия более чем наполовину его толщины и узловатой форме аденомиоза производится экстирпация матки, у молодых пациенток допустима щадящая консервативно-пластическая операция – удаление очагов эндометриоза.
Лечениеэндометриоза шейки матки включает иссечение очагов поражения с последующей криодеструкцией или обработкой лучом СO 2-лазера. После операции с целью профилактики рецидивов проводится терапия гестагенами в непрерывном режиме в течение 6 мес. При эндометриозе влагалища и промежности, а также при эндометриозе маточных труб лечение оперативное: иссечение очагов поражения в области влагалища и промежности в пределах здоровых тканей, удаление маточной трубы.
Первый этап лечения эндометриоидных кист яичников – операция. Это обусловлено онкологической настороженностью и неэффективностью гормональной терапии. Эндометриоидные кисты могут быть удалены при помощи лазерной техники во время лапароскопии. Мелкие очаги эндометриоидной ткани на поверхности яичников во время лапароскопии могут быть выпарены лучом СO 2-лазера или электрокоагулированы. Оптимальным является полное удаление всех видимых очагов эндометрия при лапаротомии: резекция одного или обоих яичников в пределах здоровых тканей с последующей обработкой операционного поля излучением СO 2-лазера, выпаривание при помощи СO 2-лазера обнаруженных во время операции очагов эндометриоза за пределами яичников.
После реконструктивных операций необходимо комплексное восстановительное лечение. В раннем периоде после операции рекомендуются воздействие переменного низкочастотного магнитного поля, гипербарическая оксигенация. В последующем показано противорецидивное лечение гестагенами; использование санаторно-курортных факторов (в частности, радоновых ванн), способствующих активизации репаративной регенерации оперированных органов.
Первый этап лечения ретроцервикального эндометриоза – иссечение эндометриоидной ткани влагалищным путем. Эта операция имеет и диагностическое значение, так как гистологическое исследование удаленной ткани позволяет уточнить характер патологического процесса. Производят криодеструкцию операционного поля или обработку его расфокусированным лучом СO 2-лазера. При распространении процесса на стенку прямой кишки с вовлечением ее слизистой оболочки и инфильтрацией тканей показано лечение гестагенами или антигонадотропинами в непрерывном режиме в течение 9-12 мес. При отсутствии эффекта от гормонотерапии проводят пангистерэктомию и резекцию стенки прямой кишки.
При эндометриозе брюшины прямокишечно-маточного углубления и крестцово-маточных связок очаги поражения иссекают во время лапаротомии и прижигают или выпаривают лучом СO 2-лазера.
При эндометриозе легких назначают эстроген-гестагенные препараты.
Лечениеэндометриоза пупка, послеоперационных рубцов, кишечника, мочевого пузыря и мочеточников оперативное.
Прогнозпри своевременной диагностике и рациональном лечении эндометриоза благоприятный.
Профилактикагенитального эндометриоза: внедрение современных противозачаточных средств в целях предупреждения абортов, выполнение диагностических и лечебных внутриматочных манипуляций только по показаниям, предупреждение травм родовых путей и их рациональное лечение (тщательное зашивание разрывов шейки матки и стенок влагалища), своевременное и адекватное лечение воспалительных заболеваний половых органов и гормональных нарушений. Для предотвращения эндометриоза шейки матки оперативные вмешательства на ней с использованием диатермохирургической или лазерной техники, а также криодеструкцию в целях лечения эрозий рекомендуется проводить на 7-8-й день менструального цикла.
ЭНДОМЕТРИТ– воспаление слизистой оболочки матки. Возникает в результате проникновения в матку патогенных микроорганизмов: стрептококков, стафилококков, гонококков, кишечных палочек, микобактерий туберкулеза, трихомонад, бактероидов, хламидий, вирусов и др. Инфицирование может происходить восходящим (из влагалища, канала шейки матки), гематогенным и лимфогенным путем. Возбудители инфекции могут попадать в полость матки извне – при несоблюдении правил асептики и антисептики во время проведения внутриматочных диагностических и лечебных манипуляций. Чаще эндометрит рязвивается после родов (см. Послеродовой период патологическийв разделе «Акушерство»),аборта. Обычно вначале возникает воспаление слизистой оболочки матки, затем, как правило, в патологический процесс вовлекается мышечная оболочка (эндомиометрит). Иногда поражается и серозная оболочка матки (метрит).
Симптомы, течение. Повышенная температура тела, общее недомогание, боль внизу живота, жидкие гноевидные бели. Хроническое течение сопровождается уплотнением матки, расстройством менструального цикла, невынашиванием беременности.
Лечение.В острой стадии – покой, холод на низ живота, антибиотики с учетом чувствительности к ним микроорганизмов (полусинтетические пенициллины, гентамицин и др.), метронидазол, обезболивающие средства, в/в введение 10 %-ного раствора хлорида кальция, аутогемотерапия. В случае необходимости проводят инфузионную, гипосенсибилизирующую, общеукрепляющую терапию.
При хроническом эндометрите ведущую роль играет физиотерапия. Пациенткам с ненарушенной функцией яичников и продолжительностью заболевания менее 2 лет показано применение микроволн сантиметрового диапазона или магнитного поля УВЧ; при длительности заболевания более 2 лет рекомендуются ультразвук в импульсном режиме или электрофорез цинка. Если имеется гипофункция яичников, наиболее эффективно применение микроволн сантиметрового диапазона (при длительности заболевания до 2 лет) и ультразвука в импульсном режиме (при длительности заболевания более 2 лет). Хорошие результаты при хроническом эндометрите дает курортное лечение (пелоидотерапия, бальнеотерапия).
Прогнозпри адекватном лечении благоприятный.
Профилактика. Соблюдение гигиены во время менструаций (отказ от половой жизни, от влагалищных спринцеваний); меры, предупреждающие возникновение послеабортной или послеродовой инфекции.





![Еда, меняющая жизнь [Откройте тайную силу овощей, фруктов, трав и специй]](https://img-lib.med-tutorial.ru/964172336/cover.jpg)
