Что такое крапивница?
Крапивница – это генетически обусловленное заболевание, аллергической природы, характеризующееся внезапным появлением зуда и сыпи в ответ на химический, термический или пищевой раздражитель. Сыпь представлена в виде волдырей, основным механизмом развития которых выступают отек и высокая проницаемость сосудов. Патология достаточно распространена и занимает второе место в структуре аллергических заболеваний.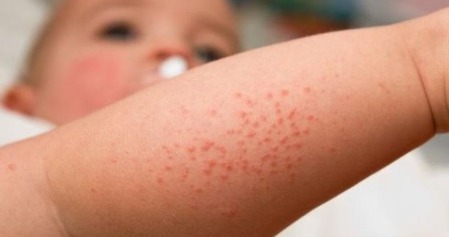
Причины заболевания
Причиною крапивницы являются разнообразные экзогенные и эндогенные факторы. Большое значение имеет наследственная предрасположенность к аллергическим реакциям – индивидуальная степень выраженности сенсибилизации. Важную роль играют психоэмоциональная лабильность человека, климатические и социальные условия жизни. Особенно часто крапивница проявляется у детей и грудничков, подробнее об этом вы можете узнать на сайте компании Valio – https://www.valio.ru/valiology/blog/krapivnitsa-u-detey-/.
К факторам развития крапивницы относят:
- хронический холецистит, дискинезия желчевыводящих путей;
- гастрит, язвенная болезнь желудка;
- нарушения метаболического обмена, дисбактериоз кишечника;
- острый и хронический панкреатит;
- гипо- или гипертиреоз;
- глистные инвазии (аскоридоз, трихинеллез);
- эхинококкоз печени;
- употребление в пищу гипераллергенных продуктов – яйца, рыба, красные ягоды, шоколад, молоко, копчености;
- лекарственные препараты – антибиотики, противовоспалительные средства, сыворотки, вакцины, гипотензивные средства;
- неврологические нарушения – вегето-сосудистая дистония;
- укусы насекомых;
- бытовая химия;
- перепады температуры.
Клинические проявления
В зависимости от механизма развития выделяют острую и хроническую крапивницу.
Острая крапивница начинается внезапно, кожа приобретает красный цвет, через несколько минут на ней формируется волдырь, беспокоит выраженный зуд и жжение. Сыпь может локализоваться на любых участках тела, но чаще на лице, шеи, конечностях, груди. Существует волдырь от нескольких минут до 5 часов и исчезает бесследно. В зависимости от анатомического элемента сыпи, различают следующие типы крапивницы: пятнистая, фигурная, буллезная, кольцевидная, геморрагическая, что требует тщательной дифференциальной диагностики с другими кожными заболеваниями.
Одновременно с появлением сыпи, пациент чувствует слабость, головную боль, боль в суставах и по ходу кишечника, нарушается сон, урежается частота сердечных сокращений. В тяжелых случаях отек выражен настолько, что протекает по типу ангионевротического отека Квинке, но поражает он только кожу и подкожно-жировую клетчатку, быстро проходит, не несет смертельной опасности, как истинный отек Квинке.
Хроническая крапивница характеризуется периодическими рецидивами, сыпь не столь обильна, как при острой крапивнице, но может существовать до двух недель. Рецидивы всегда связаны с обострением какого-либо хронического заболевания у пациента – патологии желудочно-кишечного тракта, эндокринной системы, нарушения в центральной и в вегетативной нервной системе. Локализация сыпи отличается от острой крапивницы, чаще поражаются ушные раковины, гениталии, внутренняя поверхность бедра. Обострения заболевания представляют опасность, так как значительно повышается риск развития ангионевротического отека, сопровождающегося кашлем, затруднением дыхания, нарушениями в работе сердечно-сосудистой системы, что преставляет реальную угрозу жизни человека.
Диагностика
Диагноз крапивницы устанавливается на основании тщательной оценки аллергологического анамнеза, данных лабораторных и инструментальных методов исследования.
Лабораторные исследования:
- общий и биохимический анализы крови и мочи с обязательным определением эозинофилов, фракций белка, креатинина, прямого и непрямого билирубина, печеночных проб, глюкозы крови;
- анализ кала на яйца глистов;
- анализ крови на реакцию Вассермана;
- иммунопаразитологическое исследование с определением антигенов и антител;
- ревматические пробы;
- скарификационные тесты, внутрикожные пробы с аллергенами;
- определение общего и специфического иммуноглобулина Е.
Инструментальные методы исследования:
- при подозрении на паранеопластический процесс следует проводить биопсию лимфатических узлов и пункцию костного мозга;
- колоноскопия, дуоденальное зондирование с посевом желчи для обнаружения лямблий;
- ультразвуковое исследование органов брюшной полости и забрюшинного пространства, щитовидной железы.
Лечение крапивницы
Для лечения острой крапивницы применяются антигистаминные препараты – Тавегил, Фенкарол, Зиртек, Кларитин. Если явления крапивницы нарастают, состояние человека ухудшается, требуется неотложная терапия – введение 1 мл 0.1% адреналина подкожно, внутривенно вводятся системные глюкокортикоиды – преднизолон 60 мг, стабилизаторы мембраны тучных клеток – кальция хлорид, диуретики – фуросемид 40 мг.
При хронической крапивнице следует определить возможную причину рецидива, чаще всего определяются нарушения в работе органов желудочно-кишечного тракта. Лечение патологии должно быть комплексным, длительным:
- диетотерапия – исключаются острые и пряные блюда, копчености, цитрусовые фрукты, шоколад;
- энтеросорбенты – Энтеросгель, Полифепам, Атоксил;
- дезинтоксикационная терапия – Реамберин, Реосорбилакт, Гемодез, тиосульфат натрия, кальция глюконат;
- иммунокоррекция – метилурацил, циклоферон;
- витаминотерапия – витамины группы В, С, Р, А, Е;
- местно применяются антигистаминные мази – Фенистил, Фенкарол;
- в тяжелых случаях используются системные глюкокортикоиды – преднизолон, дексаметазон, дипроспан;
- физиотерапевтическое лечение – иглорефлексотерапия, лечебные ванны с отваром дуба, хвоей, морской солью.
Профилактика рецидивов хронической крапивницы заключается в своевременной санации хронических очагов инфекции, оптимизации режима труда и отдыха, постоянной диетотерапии.

