8.5.2. Хронический верхушечный периодонтит
Симптомы хронического верхушечного периодонтита выражены значительно слабее; чем острого, поэтому дифференциальная диагностика без рентгенограммы представляет значительные трудности.
8.5.2.1. Хронический фиброзный периодонтит
Клинически он не проявляется, так как протекает бессимптомно. Жалоб обычно больной не предъявляет, перкуссия зуба безболезненна. Изменения на десне соответственно больному зубу отсутствуют.
Фиброзный периодонтит может возникать как исход острого периодонтита и в результате лечения других форм хронического периодонтита (гранулирующего или гранулематозного). Фиброзный периодонтит может быть также исходом и ранее леченного пульпита, а также может возникать в результате перегрузки при утрате большого числа зубов или травматической артикуляции.

Рис. 8.11. Хронический фиброзный периодонтит. Рентгенограмма.
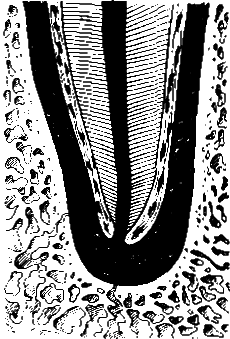
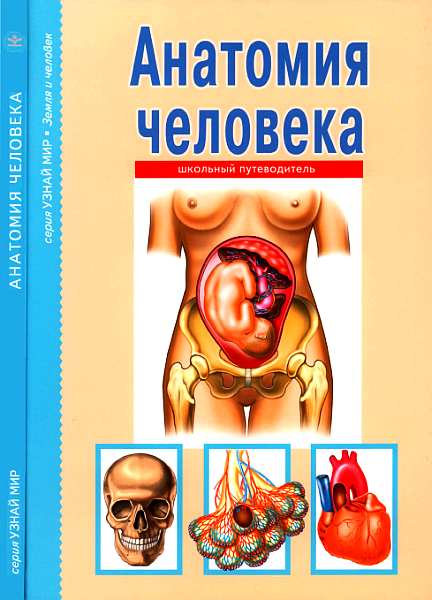
Рис. 8.12. Хронический фиброзный периодонтит (схема).
В клинике диагноз хронического фиброзного периодонтита ставится на основании обнаружения на рентгеновском снимке деформации периодонтальной щели в виде расширения ее у верхушки корня. При этом деформация периодонтальной щели обычно не сопровождается разрушением (резорбцией) костной стенки альвеолы, а также цемента корня зуба (рис. 8.11).
Патологическая анатомия. При фиброзном периодонте отмечается уменьшение числа клеточных элементов и увеличение грубоволокнистой фиброзной ткани. В отдельных участках периодонта наблюдаются воспалительные мелко очаговые инфильтраты и склероз сосудов. Беспорядочное расположение грубоволокнистых структур в периодонте придает ему характер рубцовой ткани и сопровождается диффузным утолщением верхушечного участка периодонта (рис. 8.12).

Рис. 8.13. Хронический гранулирующий периодонтит. Рентгенограмма.
8.5.2.2. Хронический гранулирующий периодонтит
Эта форма периодонтита обычно возникает из острого или является одной из стадий развития хронического воспаления.
Гранулирующий периодонтит проявляется в виде неприятных, иногда слабых, болевых ощущений (чувство тяжести, распирания, неловкости); может быть незначительная болезненность при накусывании на больной зуб. Иногда периодонтит может протекать бессимптомно.
Из анамнеза нередко выявляется, что подобные болевые ощущения периодически повторяются и сопровождаются появлением свища, который через некоторое время исчезает. Иногда больной замечает выделение из свища гноя.
При обследовании полости рта больного видна гиперемия десны у причинного зуба. При надавливании на этот участок десны тупым концом инструмента возникает углубление, которое исчезает не сразу после удаления инструмента (симптом вазопареза). При пальпации десны больной испытывает неприятные или болевые ощущения. При наличии узуры кости в области больного зуба врач может предположить наличие дефекта кортикальной пластинки челюсти.

Рис. 8.14. Грануляционная ткань при хроническом гранулирующем периодонтите. Микрофотография, х 100.
Перкуссия нелеченного зуба с хроническим гранулирующим периодонтитом, как правило, вызывает повышенную чувствительность, а иногда и болевую реакцию.
Нередко наблюдаются увеличение и болезненность регионарных лимфатических узлов — подподбородочных и поднижнечелюстных.
Рентгенографически при хроническом гранулирующем периодонтите обнаруживают очаг разрежения кости в области верхушки корня с нечеткими контурами или неровной ломаной линией, ограничивающей грануляционную ткань от кости (рис. 8.13).
Гранулирующий периодонтит значительно чаще, чем другие формы, сопровождается обострением воспалительного процесса, но при свище его течение оказывается относительно благоприятным, т. е. без обострений, вследствие наличия дренажа периодонтальной щели.
Патологическая анатомия. Гранулирующий периодонтит характеризуется образованием грануляционной ткани, которая содержит большое количество капилляров, фибробластов, круглых плазматических клеток и лейкоцитов (рис. 8.14, 8.15).

Рис. 8.15. Хронический гранулирующий периодонтит (схема).

Рис. 8.16. Резорбция цемента и дентина корня. Микрофотография. х 40.
В период формирования молодой грануляционной ткани в ней увеличивается количество гликогена, нейтральных и кислых мукополисахаридов. Замещение верхушечного участка периодонта грануляционной тканью сопровождается деструкцией, разрушением околоверхушечных тканей с рассасыванием остеокластами не только компактной пластинки альвеолы, но и цемента, а в отдельных случаях и дентина корня зуба (рис. 8.16). Грануляции прорастают в костномозговые пространства челюсти, образуя свищи с гнойным отделяемым, а иногда поддесневую или подкожную гранулему. Грануляционная ткань нередко образуется на стенке свищевого хода и выбухает из него в виде мягкого разрастания.
Вследствие резорбтивного процесса в альвеоле при хроническом гранулирующем периодонтите токсичные продукты воспаления всасываются в кровь в большей степени, чем при других формах хронического воспаления периодонта, и, следовательно, вызывают общую интоксикацию организма. Однако являясь самой активной формой, гранулирующий периодонтит наиболее обратим и дает более высокий процент благоприятных исходов при неоперативных методах лечения и нередко переходит в благоприятную форму — хронический фиброзный периодонтит.
8.5.2.3. Хронический гранулематозный периодонтит
Эта форма хронического воспаления верхушечного периодонта в большинстве случаев клинически не проявляется, за исключением периодов обострения воспалительного процесса. В отдельных случаях она может давать симптомы хронического гранулирующего периодонтита в виде свищевого хода, гиперемии и отечности десны и т. д. Однако чаще субъективные и объективные (клинические) данные отсутствуют.
Диагноз хронического гранулематозного периодонтита ставят, как и при хроническом фиброзном периодонтите, главным образом на основании рентгенологических данных, показывающих картину небольшого очага разрежения с отчетливо отграниченными краями округлой или овальной формы размером около 0,5 см в поперечнике (рис. 8.17). Дополнительным признаком для постановки диагноза в ряде случаев могут быть указания больного на периодическое возникновение обострений воспалительного процесса (рис. 8.18).
Околокорневые гранулемы чаще локализуются на верхней челюсти (63 %), реже — на нижней (37 %). Наибольшее количество гранулем (54 %) выявляется в области больших, а затем малых коренных зубов (38 %).
Патологическая анатомия. Гранулематозный периодонтит (гранулема) является более стабильной и менее активной формой, чем гранулирующая, так как воспалительный отек и воспалительная гиперемия при этой форме воспаления заменяются пролиферативными процессами. При гранулеме, так же как и при хроническом гранулирующем периодонтите, происходит частичное замещение тканей периодонта грануляционной тканью. Однако при гранулеме участок грануляционной ткани отграничен от окружающей кости периферической фиброзной капсулой, волокна которой непосредственно переходят в ткань периодонта. Центральная часть гранулемы содержит значительное количество плазматических клеток, а также клеток гистиогенного и гематогенного происхождения (рис. 8.19, 8.20).
Большинство гранулем, помимо грануляционной ткани, содержит эпителиальные тяжи или эпителиальную выстилку. В связи с этим околокорневые гранулемы по своему анатомическому строению разделяются на простые (неэпителиальные) и сложные (эпителиальные).
Эпителий гранулем построен по типу росткового слоя покровного эпителия полости рта. Простая гранулема по сравнению с эпителиальной наблюдается лишь в 8—10 % случаях. Таким образом, большинство гранулем эпителиальные.

Рис. 8.17. Хронический гранулематозный периодонтит. Рентгенограмма.

Рис. 8.18. Хронический гранулематозный периодонтит (схема).
В гранулеме гистохимически обнаруживается небольшое количество гиалуроновой кислоты, а в протоплазме эпителиальных клеток — сульфатированные мукополисахариды. Гранулемы, имеющие выстланные эпителием полости, называются кистовидными (кистогранулемы). Последние образуются либо в результате перерождения (вакуольной дистрофии) центральных участков эпителиального тяжа с последующим их расщеплением, либо в результате распада грануляционной ткани в процессе нагноения гранулемы с врастанием в образовавшуюся полость эпителиальной ткани из расположенного поблизости тяжа.

Рис. 8.19. Пучки коллагеновых фибрилл при гранулематозном периодонтите. Микрофотография, х 100.

Рис. 8.20 Формирование фиброзной капсулы при гранулематозном периодонтите. Микрофотография. х 100.
В результате дегенеративного процесса в эпителиальном тяже образуются полости, в которых скапливаются дегенерирующие эпителиальные клетки, воспалительный эозинофильный экссудат, появляется белковый и жировой детрит. При разложении детрита выпадают кристаллы холестерина, являющиеся характерной составной частью содержимого кистогранулем и около корневых (радикулярных) кист.
Кистогранулема является переходной формой, которая имеет ряд особенностей, характерных для вполне сформировавшейся кисты: четкие контуры, отсутствие костной структуры в очаге резорбции кости, интенсивная тень на рентгенограмме.
Однако размеры кистогранулем не столь велики, как кисты (диаметр гранулемы обычно не превышает 0,5 см, а кистогранулемы колеблется в пределах 0,5–0,8 см). Однако более точная дифференциальная диагностика гранулемы и кистогранулемы может быть проведена лишь на основании патологоанатомических данных.
Благоприятным исходом гранулематозного периодонтита при своевременно и правильно проведенном лечении является переход в фиброзную форму. При отсутствии лечения или неполном пломбировании корневого канала гранулема превращается в кистогранулему или корневую кисту.
Морфологические изменения тканей верхушечного периодонта подтверждаются гистохимическими исследованиями.
При экспериментальном периодонтите у животных спустя месяц после начала эксперимента на границе участков воспалительного очага в промежуточном аморфном веществе верхушечного периодонта отмечается некоторое увеличение количества нейтральных и кислых мукополисахаридов. В цитоплазме фибробластов и эндотелиоцитов, расположенных вокруг очагов распада, отмечается повышенное содержание рибонуклеопротеидов, что свидетельствует об ограничении воспалительных явлений и усилении волокнообразования.
Исследования, проведенные Fich, позволили обнаружить в зрелой гранулеме несколько зон (рис. 8.21), представляющих собой единый вид защиты организма от проникновения инфекции из корневого канала:
? Зона некроза. Эта зона содержит некротизированные ткани и бактерии.
? Зона контаминации. В этой зоне находятся лейкоциты, лимфоциты и остеокласты.
? Зона раздражения. Зона содержит грануляционную ткань, в этой зоне отсутствуют живые микроорганизмы.
? Зона стимуляции. Зону характеризует активность остеобластов и фибробластов, создающих коллагеновые волокна.
Микробиологический аспект хронического верхушечного периодонтита был предметом исследования многих авторов. Полученные результаты в большинстве случаев взаимопротивоположны, поэтому вопрос о том, является ли периапикальная гранулема стерильной структурой или она инфицирована микроорганизмами из канала, до сих пор остается открытым. Исследования показали, что в большинстве случаев гранулемы стерильны, так как грануляционная ткань очень редко подвергается инфицированию благодаря хорошей васкуляризации и присутствию большого количества клеток, создающих препятствие для развития микроорганизмов.
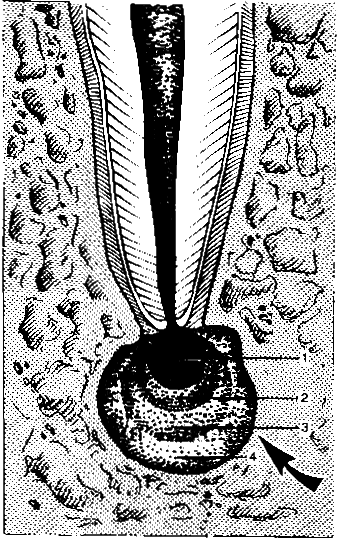
Рис. 8.21. Реактивные зоны корневой гранулемы (схема) Объяснение в тексте.
8.5.2.4. Хронический периодонтит в стадии обострения
Из хронических форм воспаления периодонта чаще других обострения лают гранулирующий и гранулематозный периодонтиты, реже — фиброзный.
Клиническая картина. Хронический периодонтит в стадии обострения по клиническим проявлениям имеет много общего с острым периодонтитом. Иногда трудно отличить первично возникающий острый периодонтит от обострения хронического, который встречается гораздо чаще, чем первый.
Такие симптомы, как постоянная боль, коллатеральный отек мягких тканей, реакция лимфатических узлов, подвижность зуба и болезненная пальпация по переходной складке в области причинного зуба, имеют место при хроническом периодонтите в стадии обострения. У больных можно отметить недомогание, головную боль, плохой сон, повышенную температуру тела, лейкоцитоз и увеличение СОЭ. Однако наличие деструктивных изменений в периодонте, а иногда и свищевого хода в определенной степени не дает развиться тяжелым воспалительным изменениям окружающих зуб тканей. Обострения хронических форм периодонтита в 37 % случаев приводят к околочелюстным абсцессам и флегмонам.
Рентгенографически при хроническом периодонтите в стадии обострения определяется форма воспалении, предшествующая обострению. Уменьшается четкость границ разрежения костной ткани при обострении хронического фиброзного и гранулематозного периодонтитов. Хронический гранулирующий периодонтит в стадии обострения рентгенологически проявляется большей смазанностью рисунка.
Патологическая анатомия. Патоморфологические изменения при обострении хронического периодонтита зависят от давности воспалительного процесса и от различной иммунологической реактивности организма. В основном они проявляются увеличением экссудата и числа нейтрофильных лейкоцитов, клеток и волокон.