Дополнение
В главе, содержащей критический обзор, мы высказали свое отрицательное отношение к двусторонним ваготомиям по Дрегстедту для лечения язвенной болезни. Мы указывали, что теоретические обоснования этой операции с нашей точки зрения не особенно убедительны.
Здесь нам хочется более подробно остановиться на критике теоретического обоснования ваготомий при язвенной болезни.
В нашей клинике Н. В. Хорошко подробно изучила анатомию блуждающих нервов на их пути от бифуркации трахеи до желудка. Е. В. Лоскутова провела тщательные исследования желудочной секреции у больных с гастростомическими свищами до и после двусторонней ваготомий. Обе эти работы вносят очень ценные новые данные в проблему ваготомий, уточняя наши возможности для максимально полного пересечения блуждающих нервов в районе кардии, но главное, давая почти исчерпывающие сведения о влиянии ваготомий на секрецию желудка у здорового человека при испытании этой секреции на все виды пищевых раздражителей.
Нас могут спросить: «Но если вы не скрывали своего скептического отношения к операциям Дрегстедта, то зачем же было предпринимать исследовательские работы, уточняющие технику самих ваготомий?»
В ответ на этот вопрос мы должны сказать, что, скептически относясь к той концепции, по которой двусторонние ваготомии сами по себе могут вылечивать язвенных больных, независимо от местоположения язвы и высоты кислотности, мы абсолютно были уверены, что ваготомия выключит первую, психическую фазу желудочной секреции тем полнее, чем большее количество ветвей десятой пары удастся пересечь на их пути к желудку. И мы не сомневаемся, что такое пересечение блуждающих нервов весьма желательно как дополнительное мероприятие при типичных субтотальных гастрэктомиях у больных с особо выраженной гиперсекрецией соляной кислоты. Мы делаем это уже лет десять.
Наконец, я считаю ваготомии выдающимся достижением в деле лечения маргинальных пептических язв, развившихся после резекций желудка. Подобные случаи встречаются в общем очень редко, зато некоторые из них способны повергнуть и хирурга, и больного в отчаяние вследствие упорных рецидивов. Есть основание верить, что ваготомии могут принести этим больным окончательное избавление.
Итак, изучить варианты ветвления блуждающих нервов нам нужно было, во-первых, чтобы возможно полнее пересекать их попутно при резекциях; во-вторых, чтобы решить вопрос о выборе между субдиафрагмальными и трансторакальными денервациями для лечения послеоперационных язв соустья; наконец, в-третьих, чтобы овладеть способом перерезки обоих блуждающих нервов, так как в это время мы стали производить эту операцию у части больных с Рубцовым сужением пищевода при создании искусственного пищевода из тонкой кишки.
Предпринять эти анатомические проверочные работы нас побуждало и то обстоятельство, что в числе многих аналогичных исследований, опубликованных совсем недавно, можно встретить диаметрально противоположные заключения о преимуществах субдиафрагмального или трансплеврального подхода.
Очень точные и подробные исследования желудочной иннервации были сделаны Мак Кри (Е. D. А. МсСгеа), Митчелом (G. A. G. Mitchell) и недавно Кампмейером (G. Kampmeier). Они показали, что ниже бифуркации оба блуждающих нерва распадаются каждый на 3–4 главные ветки, которые не только причудливо оплетают пищевод снаружи, но часто погружаются внутрь его стенки. Эта сложная нервная сетка дополняется симпатическими ветками, отходящими от пограничного ствола и ганглиев и вплетающимися сюда вдоль всего грудного отдела пищевода. Подходя к hiatus диафрагмы, блуждающие нервы снова собираются каждый в 1–2 главных ствола, которые и направляются поверх кардии к передней и задней желудочной стенке.
Указанные особенности ветвления блуждающих нервов подсказывали необходимость денервации пищевода на весьма значительном промежутке, т. е. трансторакальным путем. К этому же побуждали и соображения о возможности регенерации нервов в случае их простого пересечения, как это было доказано работами Смитвика (R. H. Smithwick). Вот почему первые ваготомии Дрегстедта и его сотрудников производились всегда трансторакально. Мур (F. D. Moore) в Бостоне также разработал специальную технику денервации пищевода на протяжении 2–4 см. (10) выше диафрагмы, причем концы резецированных нервов замуровливались непроницаемыми шелковыми цилиндрами.
Трансторакальные резекции блуждающих нервов рекомендует и Артур Аллен, поддерживая указанную технику Мура — своего коллеги по Массачусетской общей больнице. Аллен считает трансплевральные резекции блуждающих нервов более логичными и ссылается на такое же суждение Черчиля и Суита, возглавляющих отделение грудной хирургии той же больницы.
Как ни авторитетны названные хирурги, особенно в грудной хирургии, тем не менее многие хирурги в самой Америке стали все охотнее переходить на субдиафрагмальные ваготомии. Так, например, в клинике покойного Крайля (Кливленд, Огайо) Джордж Крайль младший со своими сотрудниками Коллинсом и Стивенсоном (Е. N. Collins и С. W. Stevenson) уже в первой полусотне своих ваготомии решительно перешли к поддиафрагмальному пересечению, выполнив лишь 6 раз эту операцию трансплеврально, а 44 раза — снизу. В прениях по их докладу в Ассоциации гастроэнтерологов 9 июня 1947 г. выступил Ральф Кольп, сообщивший, что и в Mount Sinai Hospital на 90 ваготомий 33 первых случая были выполнены трансторакально, а последние 57 — интраабдоминально. И в клиниках Мейо Уолтере (W. Walters) высказывается за поддиафрагмальный путь.
В Англии Битти (A. Davis Beatti) на основе собственных 103 ваготомий решительно высказывается за поддиафрагмальные ваготомии и утверждает, что при трансторакальных резекциях более чем в 10 % случаев неврэктомии окажутся недостаточно полными.
Как видно из всего изложенного, мнения о наилучшем способе ваготомии, гарантирующем максимальное пересечение ветвей обоих блуждающих нервов, были весьма противоречивы. Для уяснения дела не оставалось ничего другого, как предпринять собственные исследования, что и было поручено Н. В. Хорошко. При этом мы имели возможность проверить еще третий способ, связанный с использованием нашего отечественного доступа в заднее средостение после широкой сагиттальной диафрагмотомии по методу Сапожкова-Савиных.
Н. В. Хорошко подробно изучила топографию обоих блуждающих нервов на 200 трупах (150 мужских и 50 женских). При этом она старалась по возможности выдерживать условия и величину разрезов, применяющихся в подобных операциях на живых людях: живот вскрывался из верхнего срединного разреза; рассекалась венечная связка левой доли печени, после чего тупой препаровкой стремились выделить оба блуждающих нерва. В каждом отдельном случае при этом оценивалась возможность обнаружения стволов и крупных ветвей при таком разрезе брюшной стенки.
Далее производилась сагиттальная диафрагмотомия, делавшая возможным обозрение хода ветвей над диафрагмой и выше, вплоть до бифуркации.
При этом было установлено, что в некоторой части случаев только одна из выходящих из-под диафрагмы двух ветвей блуждающего нерва относилась к левому стволу, а вторая представляла собой переднюю крупную ветвь правого блуждающего нерва.
Обнажение правого блуждающего нерва обычно удавалось путем тупой расслойки и образования щели между правой ножкой диафрагмы и кардиальным отделом желудка. Если браншами ножниц отвести стенку желудка влево, то при потягивании желудка книзу становятся отчетливо видны натягивающиеся ветви и самый ствол правого блуждающего нерва.
Все варианты ветвления блуждающих нервов Н. В. Хорошко схематически зарисовывала. Изучение 200 протоколов позволило ей установить следующие типовые варианты, представленные на прилагаемых рисунках (рис. V на цветной вклейке).
Левый блуждающий нерв на уровне диафрагмы может разветвляться по следующим шести типам:
А. Одиночный ствол, лежащий близ правого края кардии. 18 случаев, т. е. 9 %.
Б. Одиночный ствол, лежащий по середине передней стенки пищевода и кардии. Это самый частый вариант, наблюдавшийся в 91 случае, т. е. в 45,59 %.
В. Одиночный ствол, расположенный у левого края кардии. 11 случаев, т. е. 5,5 %.
Г. Две крупные ветви, лежащие на передней полуокружности кардии недалеко друг от друга. 54 случая, т. е. 27 %.
Д. Рассыпной тип, когда 3–4 ветви изолированно пересекают поверхность кардии. Только 2 случая, т. е. 1 %.
Е. Смежное расположение двух ветвей, из которых одна — левого, а вторая — правого блуждающего нерва. 24 случая, т. е. 12 %.
Правый блуждающий нерв на уровне диафрагмы дает гораздо меньше типовых вариантов, чем левый.
А. Одиночный ствол, обнажаемый в щели между правой ножкой диафрагмы и кардией. 105 случаев, т. е. 52,5 %.
Б. Два ствола, интимно близко расположенных там же. 71 случай, т. е. 35,5 %.
В. То же, что два предыдущих, плюс передняя крупная ветвь, отходящая на высоте 2–3 см выше диафрагмы и идущая на переднюю стенку кардии. 24 случая, т. е. 12 %.
Топография блуждающих нервов вдоль грудной части пищевода имеет в основном следующие особенности.
Левый блуждающий нерв, отделившись ниже корня левого легкого, пересекает наискось переднюю поверхность нижнегрудного отдела пищевода в основном магистральным стволом, получая от правого блуждающего нерва не более 1–2 анастомотических ветвей.
В других случаях левый блуждающий нерв спускается к желудку 2–3 ветвями, отдавая кзади тонкие веточки, анастомозирующие с правым блуждающим нервом на задней поверхности пищевода. В то же время сам левый ствол получает вышеназванные веточки от правого блуждающего нерва.
Наконец, иногда левый блуждающий нерв нисходит к желудку, образуя крупнопетлистые разветвления за счет обогащения архитектурного рисунка анастомозами, идущими к правому блуждающему нерву или от него. Однако в большинстве случаев, подходя к отверстию диафрагмы, левый собирается в 1–2 ствола.
В результате проделанных анатомических проверок Н. В. Хорошко пришла к выводу, что принцип поддиафрагмальной ваготомии достаточно обоснован, ибо на этом уровне оба блуждающих нерва в большинстве случаев формируются в магистральные стволы, имеющие достаточно очерченные типовые расположения.
Обратимся ко второй нашей работе — проверке влияния ваготомий на функцию желудка у человека. Опыты эти в подобной форме, по-видимому, еще никем не производились. Все подробности изложены и документированы в докторской диссертации Е. В. Лоскутовой, здесь же будут приведены некоторые из основных выводов.
Вот обстоятельства, при которых подобные исследования на людях оказались возможными.
По схеме наших операций искусственного пищевода мобилизованная кишка проводится на шею, а начальный отрезок тощей кишки включается в систему Y-образным анастомозом. В результате желудок оказывается полностью выключенным для прохождения пиши, притом навсегда. Хотя наш опыт до сих пор показывал, что никаких расстройств питания, обмена или гемопоэза такое полное выключение желудка не причиняет, тем не менее мысль о возможности включения созданного пищевода в имеющийся желудок казалась вполне естественной. Технически включить искусственный пищевод путем гастроэнтеростомии было бы делом совершенно нетрудным.
При этом нами принимались во внимание следующие весьма важные обстоятельства.
На нашем значительном клиническом материале полных стриктур пищевода после ожогов довольно часто приходится иметь дело с желудочными свищами, наложенными в других больницах строго по средней линии, т. е. расположенных прямо на пути, по которому предстоит прокладывать туннель для проведения мобилизованной кишки на шею. Если такие свищи помешаются не слишком близко к мечевидному отростку и находятся ближе к пупку, то иногда еще можно сделать обход внутри брюшной полости и, обойдя подшитый желудок, прокладывать туннель кратчайшим путем, т. е. от вершины стернального угла. Но если, как бывает чаще всего, этот неудачный желудочный свищ расположен в самой вершине реберного угла, то использовать кратчайший путь для проведения мобилизованной кишки совершенно невозможно. Если выделенной кишки по длине достаточно, чтобы провести ее по изогнутой траектории в далекий обход желудочного свища, то вопрос может решиться удовлетворительно. В противном же случае возникает дилемма: либо переставить желудочный свищ на новое место, в сторону, т. е. параректально, либо довольствоваться доведением кишки до уровня ключицы, или еще ниже. Так как во втором случае для завершения создания пищевода совершенно необходимы минимум три сложные операции, то предпочтительно переставить желудочный свищ и избрать более прямой путь для проведения кишки.
Вторым не менее императивным поводом для перестановки свища на новое место оказывается то, что самый свищ неудовлетворителен по своему оформлению, т. е. подтекает мимо резиновой трубки. Это обычно ведет у больных с высокой кислотностью желудочного сока к очень неприятному дерматиту вследствие разъедающего действия желудочного сока на кожу. Площадь таких дерматитов нередко бывает значительной, что весьма затрудняет производство сложной антеторакальной пластики и создает дополнительный риск инфекции. Поэтому вполне целесообразно переделать заново имеющуюся гастростомию, чтобы устранить возможность подтекания мимо трубки.
Но, включая кишечный пищевод в переднюю стенку желудка, мы тем самым обрекаем больных на риск развития пептической язвы соустья, а в случае подобного ужасного осложнения почти невозможно представить себе, что же мы стали бы делать. Ведь терапевтическим мероприятиям эти послеоперационные язвы совершенно не поддаются, а хирургическим путем можно ликвидировать их только радикальным иссечением, т. е. разрушая созданный искусственный пищевод, притом почти непоправимо.
Эти рассуждения отнюдь не чисто теоретические. В давние годы мы лишь очень редко анастомозировали кишечный пищевод с желудком именно из боязни пептических язв соустья. Тем не менее нам пришлось встретить образование этого осложнения даже через несколько лет после окончания создания искусственного пищевода, притом в самой страшной форме, когда, например, у одного юноши такая пептическая язва и изъязвила лапаротомный рубец и привела к полному разрушению всего искусственного пищевода. У больного образовался колоссальный свищ желудка диаметром 8—10 см, через который на глаз можно было видеть одновременно и отверстие привратника, и устье пищевода. Мне все же удалось реконструировать и благополучно воссоздать больному искусственный пищевод. Но, воочию увидев эти ужасающие деструктивные разрушения, причиняемые активным желудочным соком не только слизистой кишке, но и ее брыжейке, а затем брюшине, жировой клетчатке, даже всей толще кожи, и пережив все невероятные трудности реконструктивной пластики в подобном случае, вряд ли захочешь в другой раз анастомозировать кишечный пищевод с желудком.
Итак, либо надо было отказываться от мысли включать желудок при создании искусственного пищевода, либо принимать самые решительные меры против возможности развития пептических язв соустья. Так возникла проблема сопутствующей ваготомии у больных с высокой кислотностью желудочного сока, которая позволила бы в каждом отдельном случае выяснить вопрос о ее влиянии на желудочную секрецию, а вместе с тем и вопрос о возможности или же, наоборот, о рискованности последующей гастроэнтеростомии.
Поэтому, решив производить у части больных с высокой кислотностью желудочного сока при создании им искусственного пищевода сопутствующую ваготомию, мы в первую очередь остановились на больных, у которых необходимо было перемещать желудочный свищ на новое место, и производили двустороннюю ваготомию одновременно с операцией перемещения свища.
План наших действий был следующий. Больные, поступившие для пластики пищевода, подвергались подробному исследованию желудочной секреции через имеющийся желудочный свищ. Из их числа сразу отсеивались те, у которых желудочная кислотность оказывалась пониженной или близкой к норме, ибо у них не было показаний к ваготомии. Среди же больных с повышенной кислотностью надо было делать отбор для ваготомии по двум признакам: во-первых, брались те, у которых гастростомия находилась по средней линии, т. е. мешала пластике и требовала перестановки влево; во-вторых, отбирались те больные, которые по состоянию психики казались подходящими для длительных анализов желудочной секреции при всевозможных пищевых раздражителях до пересечения блуждающих нервов и затем долгое время после завершения создания искусственного пищевода. Вот почему среди не менее 200 больных, обращавшихся к нам в клинику для создания искусственного пищевода в этот период, ваготомия при этой операции была произведена у 22 больных.
К счастью, Е. В. Лоскутова не только очень добросовестно выполняла и регистрировала все сотни количественных и качественных анализов у этих чаще всего капризных больных, но тактично и умело убеждала многих строптивых больных, отказывавшихся от повторных курсов исследования через несколько месяцев после сделанных ваготомии и окончательного создания искусственного пищевода.
Схема исследований была следующая. Так как во всех случаях имелось почти полное заращение пищевода, то заполнение желудка производилось исключительно через отверстие гастростомии. Изучение секреции желудочной слизистой совершалось при особо строгих условиях эксперимента, когда полностью исключалось подмешивание слюны и потому точно отражалась истинная картина желудочной секреции.
Эвакуаторная функция желудка подробно изучалась до ваготомии через имеющийся свищ путем контроля опорожняемости желудка от принятой пиши и при рентгеноскопии с бариевой контрастной массой.
Секреция желудка изучалась при самых разнообразных видах пищевых раздражителей, причем особое внимание обращалось на учет каждой из двух фаз желудочной секреции отдельно. Это значит, что первую, психическую, фазу секреции мы вызывали путем мнимого кормления, когда наши больные разжевывали и проглатывали различную пищу, которая при этом выходила через имеющуюся шейную стому пищевода наружу, не попадая в желудок. Поэтому мы могли наблюдать психическую фазу секреции в идеальной форме, когда желудок оставался совершенно пуст и, следовательно, не было условий для того, чтобы вторая фаза, т. е. химическая, могла бы начаться и маскировать собой кривую секреции первой фазы (рис. 33–40).
Если у некоторых больных не было шейной стомы, то после разжевывания пищи они ее выплевывали наружу, но не вводили через трубку в желудок; случайное проглатывание исключалось вследствие заращения пищевода. Итак, в обоих случаях изучение психической фазы производилось в безукоризненно строгих условиях эксперимента.
То же относится и ко второй фазе, для изучения которой соответствующие раздражители вводились больным сразу через гастростомическую трубку в желудок, минуя рот, т. е. почти совершенно исключая первую рефлекторную фазу. Ведь такие раздражители, как капустный отвар или раствор кофеина, ни своим видом, ни запахом не могли вызывать психическую фазу секреции. Наконец, вызывать и контролировать химическую фазу желудочной секреции можно было даже у спящих больных, вводя им пишу через резиновую трубку в желудок во время сна. Именно так неоднократно и поступала Е. В. Лоскутова.
Упомянем вкратце, что и кишечную фазу желудочной секреции, описанную И. П. Разенковым, можно было изучать на наших больных с искусственными пищеводами в несравненных условиях, т. е. при чисто еюнальном кормлении через конец выведенной кишки, не вводя пищи ни в рот, ни в желудок, но пользуясь имеющейся гастростомией для измерения желудочного сока и его анализа.
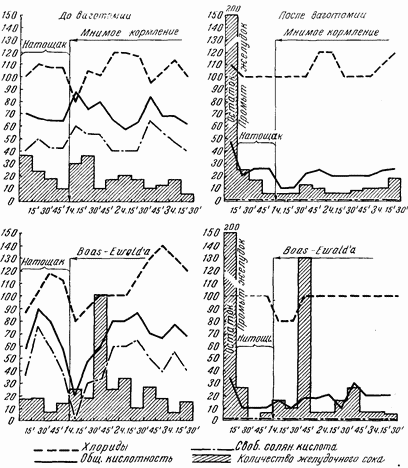
Рис. 33.
Когда фазы желудочной секреции на каждый вид пищевого раздражения бывали достаточно изучены при многочисленных пробах, то больные подвергались возможно полной поддиафрагмальной двусторонней ваготомии. Через несколько же дней можно было приступить к тщательному изучению двигательной и секреторной функции «денервированного» желудка и сравнению получаемых данных с тем, что было найдено у тех же больных до производства ваготомии. Приведем краткие итоги.
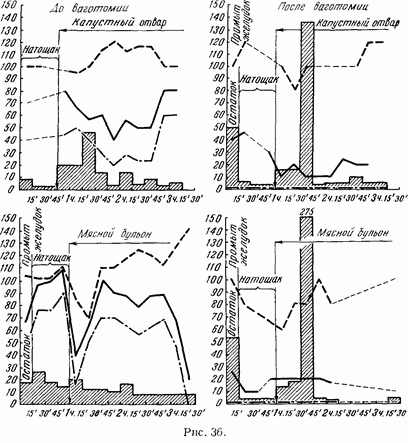
Рис. 34.
Психическая фаза желудочной секреции после полной ваготомии исчезает полностью. В зависимости от сохранности некоторых веток вдоль заднелевой трети окружности пищевода, куда очень трудно проникнуть для неврэктомии, может сохраниться очень слабая реакция на мнимое кормление. В общем же первая, рефлекторная, фаза секреции после перерезки блуждающих нервов у человека выпадает почти полностью, как это и следовало ожидать по аналогии со знаменитыми опытами И. П. Павлова и его школы, проделанными на собаках. Поясним это положение двумя примерами.
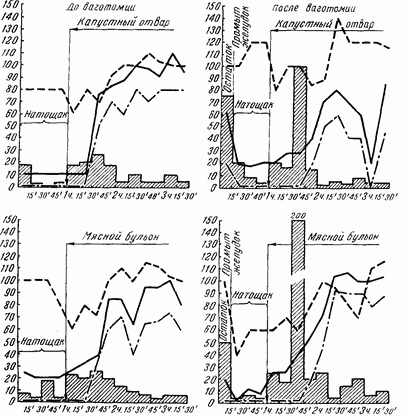
Рис. 35.
У больного О. до ваготомии при мнимом кормлении мясом через желудочный свищ за 2? часа удавалось собрать от 177 до 216 мл желудочного сока, имевшего общую кислотность до 128, а свободной соляной кислоты до 110. После ваготомии при мнимом кормлении за те же 2? часа выделилось от 19 до 40 мл сока с обшей кислотностью 10–20 при полном отсутствии свободной соляной кислоты.
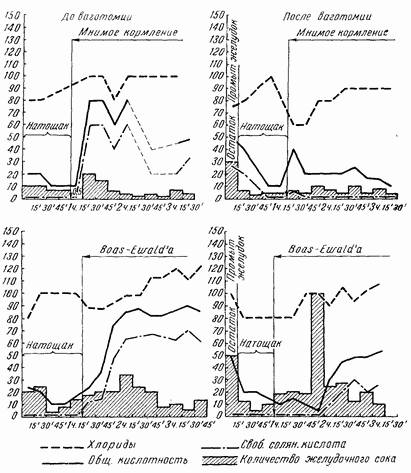
Рис. 36.
У другой больной В. до ваготомии при мнимом кормлении мясом за 2?, часа выделилось 100 мл желудочного сока с обшей кислотностью 85 и свободной соляной кислоты 75. После ваготомии при мнимом кормлении за 2? часа удавалось собирать от 5 до 20 мл желудочного сока с кислотностью 12, но при полном отсутствии свободной соляной кислоты.
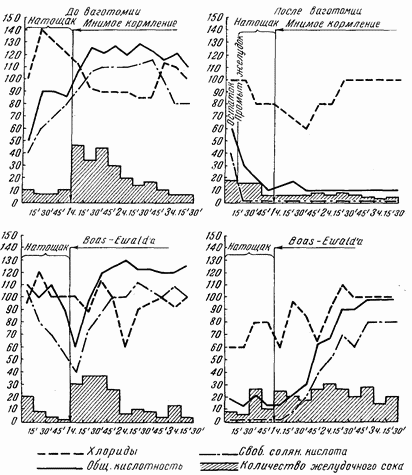
Рис. 37.
В общем можно считать твердо доказанным, что психическая фаза секреции после ваготомии выключается сразу и почти полностью. Незначительная сохранность рефлекторной фазы желудочной секреции у единичных больных объясняется сохранностью некоторых ветвей блуждающих нервов, недоступных при операции под диафрагмой на фиксированном желудке.
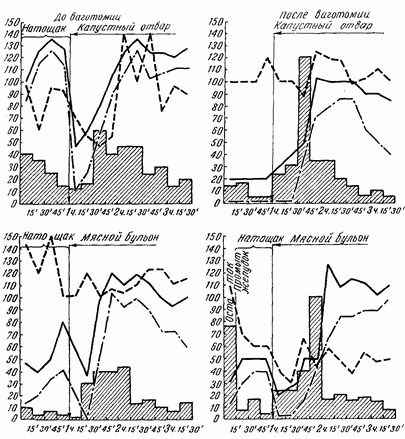
Рис. 38.
Химическая фаза желудочной секреции после ваготомии сохранялась во многих случаях. При этом не могло быть сомнений, что ваготомия технически удалась, ибо при операции бывали резецированы и гистологически проверены значительные куски обоих стволов. Но, помимо этого, доказательством могли служить полное выключение рефлекторной фазы и резкие расстройства желудочной эвакуации, отмеченные v этих больных.
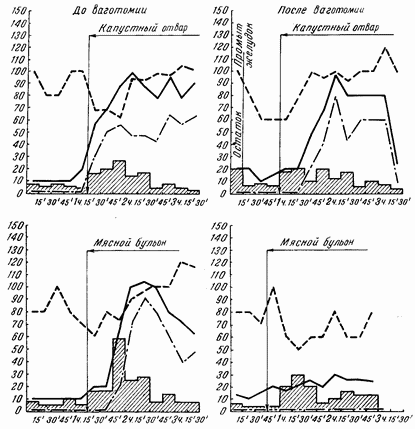
Рис. 39.
Капустный отвар является весьма надежным химическим раздражителем желудочной секреции. Эта проба после ваготомии давала почти те же данные, что и перед денервацией. Исключение составляют 3 больных, у которых общая кислотность после ваготомии упала до 20, а свободная соляная кислота совершенно исчезла.
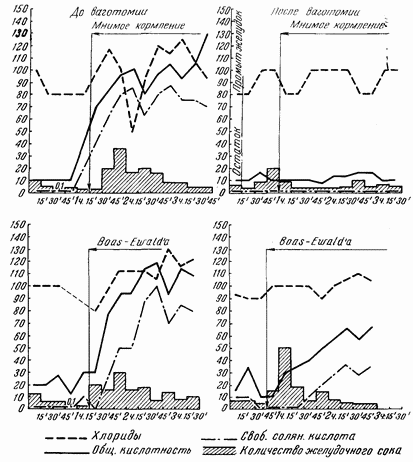
Рис. 40.
Мясной бульон у большей части больных продолжал давать ту же кривую секреции, что и до ваготомии. Но у отдельных больных отмечалось значительное снижение обшей кислотности и содержания свободной соляной кислоты иногда до полного ее исчезновения.
После введения завтрака Боаса — Эвальда «в денервированный» желудок кривая секреции оказывалась несколько иной, чем до ваготомии. Отмечалось снижение кислотности в первый час, зато в последующее время цифры обшей кислотности и свободной соляной кислоты обычно достигали уровня, существовавшего до ваготомии. У отдельных больных после ваготомии кислотность снизилась довольно резко и на завтрак Боаса — Эвальда.
Двигательная функция желудка после ваготомий чрезвычайно резко нарушается, и наступающий паралич перистальтики является наиболее постоянным следствием перерезки блуждающих нервов. Правда, и здесь опять, вероятно, вследствие сохранности единичных ветвей блуждающих нервов, через несколько месяцев эвакуаторная функция желудка постепенно восстанавливается. Однако и спустя много месяцев двигательный паралич желудка остается очень выраженным.
Пища, по несколько суток задерживаясь в желудке, неизбежно подвергается брожению и загниванию, что иногда доставляет больным неприятные ощущения переполнения и тяжести в подложечной области и отвращение к еде. Для облегчения своего состояния больные часто сами выпускают через трубку введенную в желудок пищу, при этом можно обнаружить наличие пищи, принятой 3–4 дня назад и даже ранее.
Рентгенологически можно проследить, что у некоторых больных, перенесших ваготомии, налитый в желудок барий задерживается там до 5 суток. Особенно отстает начало эвакуации; чаще всего лишь через 10–12 часов после введения бария в желудок первые порции его начинают понемногу поступать в двенадцатиперстную кишку. С этого момента эвакуация бария из желудка происходит хотя и очень медленно, но равномерно. Через 24 часа в желудке имеется не менее 1/3 введенной контрастной массы. Эвакуация этого остатка обычно длится еще 2–3 суток.
Приведем протокол рентгенологического обследования больного Ч… которое было сделано через 6 месяцев после ваготомии.
Желудок крючкообразной формы с нижним полюсом на 4–5 см ниже гребешковой линии. Контуры ровные. Складки слизистой нормальные. Перистальтика очень вялая. Эвакуация влитого через трубку бария отсутствует.
Через 1 час весь барий в желудке; перехода его в двенадцатиперстную кишку не происходит. Через 2 часа 30 минут, 4, 5, 6, 8, 10 часов барий в желудке. Через 10 часов 30 минут выполнилась двенадцатиперстная кишка. Через 12 часов в желудке 2/3, введенного бария; выполнены и тонкие кишки. Через 24 часа в желудке остаток 1/3 введенного бария. Через 48 часов в желудке небольшой остаток бария, который найден там и через 72 часа. Даже через 120 часов остатки бария еще находились в желудке. Только через 168 часов следов бария в желудке не удалось увидеть.
Постепенно, к 6–7 месяцам после ваготомии, клинические проявления нарушенной эвакуации сглаживаются. Надо отметить, что состояние больных значительно облегчается периодическим выведением застойного желудочного содержимого и систематическими промываниями через гастростомическое отверстие. К тому же большинство этих больных вскоре после ваготомии начинает питаться через искусственный пищевод, минуя желудок.
Исследование желудочной секреции и эвакуаторной деятельности желудка у этих больных продолжалось через остающийся желудочный свищ.
Оказывается, что у некоторых больных через 6–7 месяцев после ваготомии рентгенологически отмечается некоторое ускорение эвакуации из желудка. Но у большинства резкие нарушения моторной функции желудка держатся упорно. Так, например, начало эвакуации бария лишь через 12 часов и задержка влитого контрастного вещества в желудке до 120 часов отмечались у одного из наших больных через год, у другого — через год и 8 месяцев после ваготомии; у одной больной через 5 лет после ваготомии была длительная задержка эвакуации. И если такой парез желудка у наших больных не может причинить им никакого вреда, потому что они питаются через кишечный пищевод, минуя желудок, то нетрудно представить себе, какие серьезные последствия может вызвать такой стойкий паралич желудка, если вся пища должна неминуемо идти через него.
Легко понять, что принятая пища, часами оставаясь в желудке, начнет бродить тем легче, чем полнее окажется выключенной секреция соляной кислоты. И если вторая фаза желудочной секреции может оказаться не затронутой после сделанной ваготомии, то рефлекторная фаза выделения соляной кислоты окажется безусловно парализованной. Мудрено ли, что эти больные часто будут жаловаться на тяжесть под ложечкой, отрыжку и даже рвоту. Но что еще хуже, так это появление поносов, которые у многих больных не проходят месяцами и могут принять угрожающую форму.
Явления желудочного паралича и появление упорных поносов отмечены как главный и наиболее серьезный недостаток и осложнение после ваготомии, производимых по поводу язвенной болезни желудка и двенадцатиперстной кишки. Эти осложнения описаны всеми авторами, публикующими отчеты о своих первых ваготомиях. Какие бы меры ни принимать — будут ли они направлены на предотвращение вздутия профилактическим отсасыванием через зонд в течение ряда суток или на лечение новейшими современными стимуляторами перистальтики — тяжелые атонии желудка являются прямым и неизбежным следствием перерезки блуждающих нервов. Иначе и быть не может. Вопрос лишь в том, в какой мере переносимы для больных такие желудочные атонии, поведут ли они к заживлению язв и будет ли это заживление носить временный или постоянный характер.
Прежде чем перейти к обзору опубликованных клинических работ о ваготомиях, остановимся на первостепенно важном вопросе о поносах, развивающихся после этих операций. О частоте и продолжительности этих осложнений речь будет ниже; здесь же остановимся на причине таких поносов.
Хотя причина поносов после ваготомии не вполне ясна, тем не менее почти все думают, что эти упорные диарреи являются результатом того, что принятая пища неизбежно загнивает в парализованном желудке. Предположение, что перерезка блуждающих нервов может вредно отразиться на функции самих тонких или толстых кишок, мало вероятно. Попытки найти нарушения в пищеварительной функции печени до сих пор не дали никаких результатов. Наконец, совсем недавно Феликс Мандль проверил влияние ваготомии на функцию поджелудочной железы и убедился, что если диастаза поднялась в 18 из 20 случаев и притом довольно значительно (в среднем 1:128, максимум 1:512), то наивысший подъем наблюдался на 2—3-й день после ваготомии, а затем все входило в норму. У 16 больных диастаза достигала нормального уровня на 5-й день, у двух остальных — на 7-й и 9-й день.
Не может быть сомнений в том, что причина поносов кроется в бродильных процессах пищи, застаивающейся в парализованном желудке. Это может считаться доказанным нашими наблюдениями у больных с искусственными пищеводами. После ваготомии, когда эти больные питались через кишечный пищевод, минуя желудок, то в последнем никакого застоя пиши и загнивания не могло происходить, несмотря на сделанные ваготомии; и мы наблюдали, что при питании через искусственный пищевод, когда пища поступала в кишечник, минуя желудок, как правило, поносов у больных не было.
Переходим к краткому обзору клинических данных. Опубликованные отчеты численно невелики. Так, например, 3 февраля 1948 г. в Королевском колледже хирургов Англии Девис Битти дал сводку английского и американского опыта ваготомий при язвенной болезни, не достигающих даже 1000 случаев.
Dragstedt (Chicago University)……………….. 400
Moore (Harvard University)………………….. 115
Grimson (Duke University)…………………… 96
Walters (Mavo Clinics)……………………… 80
Criel (Cleveland Clinic)……………………… 77
Orr (British Postgrad Scool)………………….. 90
Beatti (Leicester City Hospital)…… 103
Итого… 961
Я не решаюсь добавлять к этой статистике 103 случая Артура Аллена, о которых он докладывал в Королевском колледже 22 сентября 1947 г… ибо думаю, что это те же случаи, которые значатся в числе 115 ваготомий Мура. Точно также в число 100 ваготомий, данные о которых опубликовали Коллинс и Стивенсон, вернее всего, вошли и названные выше 77 случаев Крайля. Если я даже добавлю сюда 90 случаев Р. Кольпа, 101 ваготомию Ф. Мандля, 101 ваготомию проф. А. Н. Бакулева, 40 случаев проф. П. Л. Сельцовского и 50 ваготомий проф. А. Н. Филатова, то все вместе немного превысит 1000 случаев.
Но дело не в том, что численно материал мал. Гораздо важнее то, что отдаленные результаты отсутствуют у большинства авторов, что совершенно исключает возможность делать сколько-нибудь обоснованные выводы о пригодности ваготомий для лечения язвенной болезни. Зато достаточно ясно обозначались некоторые ближайшие последствия и осложнения, сопровождающие перерезку блуждающих нервов.
К числу немедленных следствий ваготомий относится прежде всего двигательный паралич желудка и полное прекращение язвенных болей.
В какой мере понятно первое, в такой же мере непонятно второе. Что пересечение блуждающих нервов выключает главную двигательную иннервацию желудка и сразу создает паралич перистальтики, не вызывает сомнений. Что паралич этот может впоследствии несколько выровняться, это тоже может найти себе объяснение как в сохранности отдельных веток, так и в частичной регенерации пересеченных нервов или, наконец, в том, что и другие нервные элементы желудка могут содержать двигательные волокна.
Но казалось несомненным, что блуждающие нервы не суть чувствительные нервы, а потому недопустимо было думать об аналгезии желудка после ваготомий. Ведь оперируя под местной или спинальной анестезией, которая совершенно не влияет на проводимость блуждающих нервов, мы можем препаровать, прищипывать, пересекать и раздавливать оба ствола и ветви блуждающих нервов у человека, не вызывая боли. Напротив, каждый хирург знает, что защемлять симпатические волокна и сплетения вокруг желудочных сосудов без надлежащего опрыскивания их раствором новокаина — значит причинить больному неизбежную и очень сильную боль.
Итак, немедленное прекращение язвенных болей после пересечения блуждающих нервов не находило логического объяснения. Желудочная аналгезия может и должна наступить после пересечения nervorum splanchnicum или симпатэктомии в районе 7—12-го грудных сегментов. Это и бывает в действительности, например после симпатэктомии, производимых для лечения эссенциальной гипертонии.
Но подобная анестезия после симпатэктомий не только не влечет за собой излечивания язвы, а, напротив, может ухудшить течение язвенной болезни, маскируя это ухудшение тем, что боли могут отсутствовать. Это особенно поучительно и очевидно в случае Риана и ван Гой (Ryan и van Hoy, 1946), у которых больной на 15-й день после правосторонней симпатэктомий, произведенной по поводу эссенциальной гипертонии, умер при явлениях перитонита с ничтожными болевыми симптомами. На вскрытии найдена прободная язва двенадцатиперстной кишки. Яркие симптомы прободения были полностью маскированы вследствие произведенной симпатэктомий.
Интересно, что, создавая анестезию желудка, симпатэктомий не только не улучшают течения язвенной болезни, но могут повести даже к ухудшению. Так, Блиган и Кинтнер (Blegan и Kintner, 1947) привели убедительные данные, согласно которым у двух их больных, оперированных по поводу гипертонии, после обширных дорсолюмбальных симпатэктомий возникли такие ухудшения гастродуоденальных язв, что вследствие массивных кровотечений пришлось срочно прибегнуть к гастрэктомиям.
Сикар, Альбо (Sicard, Albot) и сотрудники сообщают, что, несмотря на полное прекращение язвенных болей после симпатэктомий, рентгенологически язвенные ниши остаются в прежнем виде.
Феликс Мандль тоже должен был вторично оперировать своего больного, которому он перед тем сделал спланхэктомию вследствие эссенциальной гипертонии: вяло протекавшая язва дала резкое обострение.
Исходя из этого и вспомнив работы Гесса и Фальтишека (Hess и Faltitschek, 1924), которые установили, что после блокады седьмого и восьмого грудных симпатических узлов справа повышается желудочная кислотность и появляется энергичная перистальтика, Мандль предлагает пользоваться такой симпатической блокадой в качестве надежного теста полноты сделанной ваготомии. Если пересечение блуждающих нервов — удалось выполнить полностью, блокада грудных симпатических узлов не может оказать ожидаемого действия и повышения желудочной кислотности не наступит.
Возвращаясь к вопросу о прекращении язвенных болей сразу после ваготомии, укажем, что до недавних пор единственным правдоподобным объяснением было то, что в результате наступающего двигательного паралича прекращается раздражение язвы, имевшее место вследствие глубокой перистальтики и спастических сокращений желудка.
Так думали многие авторы. Допустить в какой-либо мере анестезию после ваготомии нельзя было не только потому, что самая грубая травма блуждающих нервов не вызывала боли, но и потому, что даже после пересечения их больные могли отчетливо различать теплоту при вливании горячих жидкостей, чувство распирания при быстром раздувании введенного в желудок баллона; сохранялось также ощущение голода (Дрегстедт).
Очень интересные опыты опубликовал недавно сам Дрегстедт. Он вспомнил про работу Пальмера (W. L. Palmer), который еще в 1927 г. опубликовал так называемую язвенную пробу, т. е. экспериментальное вызывание типичных болей при вливании язвенному больному 200 мл 0,5 % раствора соляной кислоты в желудок через тонкий зонд.
Дрегстедт проделал эти пробы по многу раз у пяти из своих язвенных больных и, получив очень яркие приступы типичных язвенных болей через 30 секунд после введения 200 мл 0,1 н. раствора соляной кислоты в желудок через зонд, проверил эти же пальмеровские пробы после ваготомии. Во всех 5 случаях совершенно типичные язвенные приступы были отмечены больными через 30 секунд после введения кислоты в желудок. Особенно интересен случай с 37-летним врачом, страдавшим тяжелым язвенным заболеванием в течение 10 лет. До операции тесты проводились попеременно то раствором соляной кислоты, то тем же количеством простой теплой воды, причем больной безошибочно сразу определял, что ему вливали через тонкую трубку. Болевые приступы быстро прекращались, если введенную кислоту отсасывали обратно. Язвенный тест кислотой сохранился полностью и в течение первых 3–5 дней после ваготомии. После этого срока кислотная проба перестает давать положительные результаты, как полагает Дрегстедт, вследствие начала заживления самой язвы.
Обратимся к самому неприятному осложнению — атонии желудка вследствие двигательного паралича. Выше были приведены наши экспериментальные данные о степени и сроках такого паралича на выключенном желудке человека. Посмотрим, что показывает клиника, т. е. ваготомии у больных, чей желудок является естественным путем для питания, обойти который невозможно.
Аллен на своих 103 случаях ваготомии отметил в 56 % временные явления переполнения; в 31 % случаев не отмечено таких расстройств; в 5 % имело место упорное чувство переполнения и отрыжка, а в 8 % случаев вздутие и рвота составляли главные жалобы.
Коллинс и Стивенсон в трактовке своих данных явно хотят преуменьшить значение получающихся атоний, утверждая, что, даже когда явления желудочного стаза отчетливо выражены клинически и рентгенологически, субъективно эти больные чаще всего не испытывают неудобств и не предъявляют жалоб.
Тем не менее, несмотря на то что из 50 больных до ваготомии у 11 были уже сделаны гастроэнтеростомии, а у 7—резекции, при вторичных операциях пересечения блуждающих нервов авторы вынуждены были сделать попутно 22 гастроэнтеростомии, 4 пилоропластики и 3 резекции. При таком добавочном обеспечении эвакуации желудка, может быть, не стоило и говорить о частоте и тяжести застойных явлений. Однако авторы, отмечая закономерность явлений желудочного застоя, пишут, что у 8 больных, «не имеющих добавочной дренажной операции, степень желудочного стаза была большей». Считая эти явления временными, Коллинс и Стивенсон заявляют, что «у многих больных, имевших 100 % шестичасовую задержку при рентгеновском просвечивании на 6-й день, к концу 2 недель бывала лишь 50 % задержка, а в конце 6 недель желудочная опорожняемость была нормальна».
Гораздо более серьезные данные сообщает Битти. «Большинство случаев показали по меньшей мере шестичасовую задержку в первые 4 месяца, хотя это обычно прекращалось к концу первого года. С этим связано ощущение распирания после приема пищи и некоторая степень пустой отрыжки, без сомнения вызванная ферментацией в застойном желудочном содержимом». Но симптомы эти были выражены в сильной степени лишь в относительно небольшом числе случаев, как видно из следующих данных.
Симптомы задержки после ваготомии (вплоть до четырех месяцев): рентгенологически в 80 % случаев имелась 6-часовая, — в 20 %—24-часовая задержка. Субъективно в 74 % случаев не было выраженных симптомов, в 22 % наблюдались умеренные симптомы и в 4 % — тяжелые симптомы задержки.
Чтобы не только облегчить больным тяжесть неизбежных явлений застоя, но и предотвратить перерастяжение желудочной мускулатуры вследствие вздутия, необходимо сразу после операции устанавливать постоянный желудочный аспиратор. Дрегстедт недавно высказал мысль, что главная причина длительных симптомов задержки кроется в том, что, вследствие недостаточно продолжительного курса отсасывания желудочного содержимого, происходит перерастяжение желудочной мускулатуры, а это приводит ко вторичной паралитической дилятации. Последняя лишь очень медленно преодолевается постепенно нарастающим тонусом желудка; для полной же компенсации может потребоваться несколько месяцев.
В упомянутом материале Битти 58 % больных потребовали постоянного отсасывания в течение 36 часов и дольше, причем у 38 % объем отсосанной жидкости составлял 100 мл или меньше, а у 20 % достигал 2 л и более.
* * *
Мы уже упоминали о поносах, развивающихся у больных после ваготомий. Наши наблюдения убедительно доказывают, что причина поносов заключается в ферментации пищи в застойном содержимом желудка, ибо если наши больные после ваготомий питались, минуя желудок, то у них поносов не было. Посмотрим, сколь часты и тяжелы были такие поносы язвенных больных после ваготомий.
Аллен пишет, что диарея случилась у 62 % больных: она была незначительной или временной у 48 %, тяжелой, но улучшающейся у 8 %, тягостной и продолжительной у 6 % больных.
К. Мейер в Cook County Hospital (Чикаго) отмечает жидкий стул дважды в день почти у всех 35 больных после ваготомий; у двух из них поносы оказались изнурительными.
Проф. П. Л. Сельцовский в своем докладе в Московском терапевтическом обществе в сентябре 1948 г. сообщил, что на 40 ваготомий послеоперационные поносы отмечены в 22 случаях.
По данным Мандля, оказалось, что 20 % больных после ваготомий раньше или позже начали страдать диареей. Мандль считает, что эти поносы можно оборвать лечением опиатами, ацидольпепсином или сульфаниламидами. «Все пациенты были вылечены через несколько недель: только один — через три месяца».
В отличие от подобного симптоматического лечения большинство авторов усматривает борьбу с поносами, еще лучше их предотвращение, в мерах против, застоя желудочного содержимого. И когда прекращают многодневную постоянную аспирацию через введенный в нос тонкий резиновый зонд, то стремятся повысить тонус желудочной мускулатуры назначением новейших парасимпатических стимуляторов. Таковыми за последние годы считаются препараты «Urecholine» или «Doryl» (Carbamylcholine). По отзывам многих американских авторов препараты эти могут весьма успешно применяться при явлениях желудочной атонии.
* * *
Обращаясь к суммарной оценке клинических результатов, прежде чем цитировать подробные данные наиболее обстоятельных наблюдений, сделанных проф. А. Н. Филатовым в Ленинграде, приведем немногие предварительные итоги зарубежных авторов.
Аллен цитирует результаты своего коллеги по Массачузетской общей больнице — Мура, который считает, что 87 % больных, подвергавшихся ваготомии (трансторакально!), удовлетворены достигнутым улучшением, Однако, подходя строго критически, сам он вынужден разбить с вой результаты на три группы: 75 % хороших, 18 % удовлетворительных и 7 % плохих. В группе удовлетворительных 3 % больных позднее потребовали наложения гастроэнтеростомий; еще у 3 % в период реконвалесценции были массивные кровотечения; 5 % жаловались на преходящие язвенные боли; наконец, у 7 % имелись длительные симптомы переполнения и диареи.
Плохими результатами считаются те, при которых после ваготомии оказались незажившими желудочные, дуоденальные и пептические маргинальные язвы соустья. Хотя Аллен, как и все авторы, считает причиной неполноту произведенной ваготомии, тем не менее по крайней мере в 2 случаях незаживления язв Аллен подчеркивает уверенность в том, что ваготомия была безусловно полной.
В ряде работ К. Мейер и его сотрудники по Cook Country Hospital в Чикаго показывают, что безуспешность ваготомии при язвах объясняется неполнотой сделанных пересечений блуждающих нервов. Но, как показывают их исследования с инсулиновой пробой, добиться полного пересечения всех ветвей иногда чрезвычайно трудно, а порой просто невозможно. Из 35 больных, перенесших ваготомии, 30 были подробно проверены инсулиновой пробой. У 5 больных ваготомия оказалась явно недостаточной, еше у двух — сомнительной, наконец, у одного больного функция блуждающих нервов вернулась через 9 месяцев. Итак, на 30 проверенных больных было 8 сомнительных или неполных ваготомии; у 4 из 8 больных наступил рецидив язвенных симптомов. Те же авторы указывают, что большинство клинических отчетов о ваготомиях совершенно умалчивает о проценте неполных пересечений и проведенных инсулиновых пробах. Стоит сделать такие пробы и тотчас оказывается, что процент технически неполноценных ваготомии чрезвычайно велик, например, 48 % по данным Холлендера.
Учитывая, что при неполных ваготомиях нельзя рассчитывать на заживление язвы или на достаточное снижение кислотности, довольно рискованно делать сопутствующие гастроэнтеростомий для улучшения эвакуации при имеющихся дуоденальных стриктурах язвенного происхождения или для борьбы с неизбежным желудочным параличом и явлениями стаза. Теперь твердо установлено, что гастроэнтеростомий, сделанные при дуоденальных язвах, очень часто осложняются пептическими язвами соустья. Надо ясно понять и твердо помнить, что неполные ваготомии не могут гарантировать от развития язв соустья при одновременном наложении гастроэнтеростомий.
Обратимся к упомянутым материалам проф. А. Н. Филатова, который любезно прислал нам не только все данные, доложенные им на специальной конференции по язвенной болезни, проведенной в Ленинградском институте переливания крови в декабре 1947 г., но и результаты последующих контрольных наблюдений вплоть до середины июня 1948 г. По тщательности проверки и подробности обследования данные проф. А. Н. Филатова почти не имеют себе равных.
За первое полугодие 1947 г. через клинику, руководимую проф. А. Н. Филатовым, и ее поликлинику прошло 1200 язвенных больных, из которых оперировано 110:60 из них сделаны резекции, а 50—ваготомии. Отбор был весьма строгий, а окончательный выбор операции делали уже при лапаротомии, сообразуясь с подробностями обследования болезненного процесса.
Среди подвергнутых ваготомии было 44 мужчины и 6 женщин, большинство в возрасте 30–50 лет, с ярко выраженным длительным язвенным анамнезом. Локализация язв: 12 желудочных, 8 пилорических, 26 дуоденальных и 4 пептических анастомоза.
Выделение и обработка пересеченных нервов производились строго по указаниям Дрегстедта. Резецированные куски нервов изучены гистологически проф. П. В. Сиповским, нашедшим в 20 % случаев некоторые изменения дегенеративного и некробиотического характера. В 50 % случаев ваготомия дополнена инъекциями спирта в малый сальник.
Послеоперационный период во всех случаях был тяжелый, со значительным вздутием живота и атонией желудка. Всем больным ежедневно двукратно откачивали и промывали желудок в течение всей первой недели, что приносило им значительное облегчение. Все они были выписаны к концу месяца, а ходить начали с 8—10-го дня.
Непосредственные исходы показали полное прекращение болей у 48 больных и недостаточное — у 2, у которых в связи с техническими трудностями ваготомия была, вероятно, неполной.
Из 40 случаев, в которых до операции рентгенологически были ясно видны ниши, в 38 ниши нельзя было обнаружить через 2–3 недели.
Исследование желудочного сока показало, что кислотность до операции была повышенной у 30, нормальной — у 13, пониженной — у 7 больных; после ваготомии: повышенной — у 4, нормальной — у 13, пониженной — у 33 больных.
Таблица 6
| Локализация язвы | Непосредственный результат | Всего | ||
|---|---|---|---|---|
| хороший | удовлетворительный | плохой | ||
| Желудок | 9 | 3 | — | 12 |
| Привратник | 6 | 2 | — | 8 |
| Двенадцатиперстная кишка | 20 | 5 | 1 | 26 |
| Соустье | 3 | — | 1 | 4 |
| 38 | 10 | 2 | 50 | |
Переваривающее действие желудочного сока проверено у 20 больных. До операции оно было повышено у 8, в норме — у 10, понижено — у 2 больных; после ваготомии повышенного действия желудочного сока не отмечено, нормальное действие — у 5 и пониженное — у 15 больных.
Графическая запись сокращений желудка показала резкое ослабление их после ваготомии. Желудочный застой и понижение кислотности приводили к бродильным процессам, газообразованию, отрыжке, поносу и интоксикации.
Оценка результатов при выписке приведена в табл. 6. Все больные повторно контролировались каждые полгода. В середине июня 1948 г. имелись результаты наблюдения над 42 больными через 12 и 18 месяцев после ваготомии; 8 больных ускользнули от наблюдений. Общая оценка представляется так:
Таблица 7
| Локализация язвы | Непосредственный результат | Всего | ||
|---|---|---|---|---|
| хороший | удовлетворительный | плохой | ||
| Желудок | 6 | 4 | 1 | 11 |
| Привратник | 2 | 1 | 3 | 6 |
| Двенадцатиперстная кишка | 8 | 6 | 8 | 22 |
| Соустье | 1 | 1 | 1 | 3 |
| 17 | 12 | 13 | 42 | |
Проф. А. Н. Филатов нам сообщил, что вскоре после выписки из клиники, при первых же нарушениях диеты, у больных быстро возобновились явления атонии желудка и поносы. С течением времени нарушения моторной функции постепенно уменьшились, что доказывалось не только ослаблением диспепсических явлений и прекращением поносов, но также и графическими записями желудочной секреции на ленте кимографа (в 20 случаях имелись гастростомии).
Однако параллельно с уменьшением явлений атонии и прекращением нарушений двигательной функции желудка увеличивается число случаев возобновления болей. Вот данные о 13 больных с плохими результатами:
Ваготомии не помогли сразу; боли и язвы остались прежние….. 2
Боли возобновились через 1–3 месяца……………………….. 3
Боли возобновились через 5–6 месяцев……………………… 3
Язвы рецидивировали (ниша) через 7–8 месяцев……………. 3
Язвы рецидивировали (ниша) через 9-12 месяцев……………. 2
В табл. 8 представлены детали различных симптомов и жалоб больных через 1–1? года после ваготомии.
Из табл. 7 видно, что в 2/3 случаев результат ваготомии хороший или удовлетворительный, а в 1/3 — плохой. А. Н. Филатов не удовольствовался приведенными выше данными, а подсчитал и зафиксировал все симптомы по мере их нарастания через 5—10 и 12–18 месяцев после ваготомии. Мы не будем приводить всех интересных деталей, подмеченных им, а приведем лишь таблицу последовательной общей оценки полученных результатов ваготомии (табл. 9).
Итак, если при выписке плохие результаты зарегистрированы только в 1/25 всех случаев, то через 5 месяцев их уже 1/10, через 10 месяцев—1/6, а через 18 месяцев уже у 1/3 больных отмечено возобновление язвенной болезни.
Таковы предварительные итоги наблюдений проф. А. Н. Филатова над своими первыми 50 случаями ваготомии. Они были достаточно выразительны, чтобы приостановиться и выждать, каковы будут результаты еще через 1–2 года. Подобная осторожность была тем более понятна, что на 140 типичных резекций у язвенных больных, выполненных за последний год, А. Н. Филатов не имел ни одного случая смерти, а отдаленные результаты при них, как известно, не оставляют желать лучшего.
Таблица 8
| Симптомы и жалобы | Результат | |||
|---|---|---|---|---|
| хороший | удовлетворительный | плохой | всего | |
| Отрыжка: | ||||
| Нет | 16 | 5 | 5 | 26 |
| Редко | 1 | 6 | 4 | 11 |
| Часто | — | 1 | 4 | 5 |
| Понос: | ||||
| Нет | 15 | 4 | 6 | 25 |
| Редко | 2 | 7 | 6 | 15 |
| Часто | — | 1 | 1 | 2 |
| Боли: | ||||
| Нет | 16 | 11 | — | 27 |
| Слабые | 1 | 1 | 3 | 5 |
| Средние | — | — | 10 | 10 |
| Сильные | — | — | — | 0 |
| Ниша: | ||||
| Нет | 16 | 13 | 6 | 35 |
| Есть | — | — | 7 | 7 |
| Средняя | 16 | 10 | — | 26 |
| Трудоспособность: | ||||
| Пониженная | — | 3 | 6 | 9 |
| Нет | — | — | 7 | 7 |
Таблица 9
| Результат | Хороший | Удовлетворительный | Плохой | Неизвестный |
|---|---|---|---|---|
| При выписке | 38 | 10 | 2 | — |
| Через 1–5 месяцев | 22 | 20 | 4 | 4 |
| Через 6-10 месяцев | 20 | 15 | 7 | 8 |
| Через 12–18 месяцев | 17 | 12 | 13 | 8 |
Отрицательную оценку ваготомии встретили и со стороны многих хирургов, выступавших на конференции по язвенной болезни в Ленинграде. И председательствующий проф. Н. Н. Самарин, имевший сам малоутешительные результаты при ваготомиях, в заключительном слове призывал прекратить эти операции, считая, что произведенных ваготомии уже достаточно, чтобы о них вынести окончательное суждение.
К этому же времени, к окончанию наших описанных выше экспериментальных исследований, учитывая данные результатов ваготомии и хирургов, применявших их для лечения язвенной болезни, мы окончательно утвердились в своем ранее высказывавшемся мнении, что ваготомия не может быть операцией выбора при лечении язвенной болезни.
Оценку результатов вновь предлагаемых методов оперативного лечения язвенной болезни придется давать исходя из тех, которые в настоящее время вполне определились при операциях типичных субтотальных гастрэктомий.
Достижения эти дались нелегко и пришли далеко не сразу. Пути исканий оказались долгими и довольно трудными.
Субтотальные гастрэктомии остаются методом выбора не только для очень многих, но безусловно для большинства случаев язвенной болезни (для всех язв желудочной локализации, дуоденальных, осложненных стриктурами и большой деформацией луковицы, глубоких, пенетрирующих, т. е. грозящих грубой деформацией в случае своего заживления, активно кровоточащих и прободных). При перечисленных показаниях операции ваготомии или нецелесообразны, или противопоказаны.
Наконец, как уже указывалось, результаты гастрэктомии должны служить тем строгим мерилом, по отношению к которому будут оцениваться методы лечения язвенной болезни, оперативного или консервативного, которым суждено прийти в будущем.
Зато мы признаем положительную роль ваготомии для таких тяжелых случаев, как послеоперационные пептические язвы соустья, развившиеся после обширных резекций желудка. Однако успехи ваготомии в подобных случаях заставляют сделать еще один очень важный теоретический и практический вывод, а именно: неустраненная психическая фаза секреции у некоторых больных может служить причиной развития пептической язвы соустья даже после обширной резекции, т. е. надежного выключения второй, химической, фазы желудочной секреции. А практически это понуждает нас делать субкардиальные ваготомии систематически при каждой типической резекции у молодых больных с дуоденальными язвами / и особо высокой кислотностью.
Мы это делаем уже много лет и может быть именно поэтому не наблюдаем пептических язв соустья после резекций, произведенных в наших клиниках. Сами же ваготомии при этом не могут вызвать ни желудочных атоний, ни сопровождающего их поноса, ибо после обширных резекций и широкого соустья эвакуация из маленькой желудочной культи в полной мере обеспечена.






