Лечение
На современном уровне наших знаний нельзя больше говорить о суммарной смертности при прободных язвах, ибо в различных группах данные окажутся несравнимыми. Можно привести отчеты, где десятки и даже сотни прободных язв, оперированных в самые ранние часы после прободения, дали совершенно ничтожную смертность, выражающуюся безусловно однозначной цифрой. И наряду с этим для достаточно многочисленных групп, в которых больные оперированы через 18–24—36 часов после перфорации, летальные исходы операций составляют такую же неизбежность, как в конце прошлого века.
Итак, прогресс в лечении прободных язв обусловливается главным образом тем, что врачи стали лучше и раньше диагностировать перфорации и своевременно направлять больных для срочных операций. Да, это именно так: общее снижение смертности происходит за счет все возрастающего числа ранних операций; в сроки от 6 часов до суток смертность, выражающуюся в единичных процентах, прогрессивно возрастает почти до 100. Это значит, что в деле излечивания выраженных многочасовых прогрессирующих перитонитов наши успехи до сих пор еще очень скромны. Нет сомнения, что совокупность послеоперационных мероприятий дает нам возможность спасать некоторых очень тяжелых больных с перитонитом. Но так же бесспорно, что до сих пор ни одно из новейших средств, давших изумительные результаты в других областях хирургии, не сделало эпохи в борьбе с прободными перитонитами. Я имею в виду трансфузию крови, серотерапию, сульфамиды и пенициллин. Как все вместе, так и в отдельности в любых дозировках они пока еще не дали особенно заметного эффекта при прободных язвах.
Но прогресс в проблеме лечения прободных язв не ограничился улучшением диагностики и уменьшением смертности при ранних операциях. Именно последняя группа позволила сочетать задачу непосредственного спасения больных перитонитом с задачей хирургического лечения язвенной болезни. Как мы уже знаем, последняя задача ныне решается типичными широкими резекциями желудка как методом выбора. Итак, вопрос, сводился к тому, допустимо ли расширять задачи операции в момент грозной опасности для жизни. Вопрос этот часто возникает и в других разделах неотложной абдоминальной хирургии; например, удалять ли отросток при вынужденных операциях в аппендикулярном гнойнике, делать ли резекции при заворотах сигмы, эктомии или холецистостомии при острых эмпиемах. Имеется и много других аналогий.
По каждой из названных проблем можно привести много убедительных доводов как в пользу радикальных операций, так и в защиту минимальных вмешательств, которые производят лишь с целью непосредственного спасения жизни, сознательно идя на компромисс, т. е. достигая сохранения жизни ценой паллиатива, предусматривающего возможность, а иногда и неизбежность вторичных трудных операций. Консервативно настроенные «осторожные» хирурги издавна выдвигали лозунг: минимальное вмешательство есть минимальный риск в любом случае «острого живота».
Спасение жизни — прежде всего.
Разумеется, никто не будет спорить против последнего утверждения. Что же касается первого, то не всегда минимальное вмешательство гарантирует даже непосредственное спасение жизни. Существуют, например, формы и фазы деструктивных аппендицитов, при которых нельзя воздерживаться от удаления отростка, как бы трудно это ни было технически и как бы тяжело ни было состояние больного. Или нельзя ограничиться одной деторзией в некоторых стадиях заворота тонких кишок. Точно так же существуют формы острых холециститов и ангиохолитов, при которых нельзя ограничиться свищом пузыря и воздержаться от дренажа общего протока.
Итак, нельзя делать догму из лозунга о наибольшей безопасности минимальных вмешательств при любой форме «острого живота»; это не может быть принципом, ибо требует многочисленных исключений. Но каждый хирург должен трезво оценивать степень опасности для больного не только данной экстренной операции по прямым жизненным показаниям. Избирая паллиативное вмешательство, хирург обязан учесть степень вероятия или даже необходимости вторичной радикальной операции и сопряженного с ней риска. И надо ясно понять и твердо помнить, что риск повторных операций окажется всегда значительно выше, чем такие же вмешательства на тех же органах, производимые тоже в холодном периоде, но первично, т. е. без неизбежных послеоперационных спаек и обширных плоскостных сращений внутренностей. Подобные вторичные вмешательства могут создать действительно значительные технические трудности, а тем самым и повышенный операционный риск.
Таким образом, и в отношении прободных язв проблема лечения должна изучаться раздельно для разных групп: во-первых, той, где речь идет не о каких-либо радикальных операциях, а лишь о способе и средствах прямого спасения жизни, которой угрожает тяжесть интоксикации вследствие запушенного перитонита; во-вторых, той, где в первые часы после прободений мог бы возникнуть вопрос о выборе между паллиативным ушиванием прободного отверстия или первичной резекцией.
* * *
Зашивания. Тяжелая интоксикация, плохое общее состояние больного и ослабление сердечной деятельности могут быть вызваны разными причинами, а иногда одновременно несколькими. Чаще всего виной запушенный перитонит многочасовой давности. Иногда срок не столь уже велик, а виной размер перфорационного отверстия и количество излившегося желудочного содержимого. Трудно учесть вирулентность желудочной флоры и степень влияния болевого шока. Несомненно, что еще тяжелее скажутся все перечисленные неблагоприятные обстоятельства у больных пожилого возраста с изношенной сердечно-сосудистой системой, легочной эмфиземой или болезнями обмена. Что надо делать?
Зашить язвенную перфорацию 3–4 узловыми швами в один ряд в. поперечном направлении. Никаких гастроэнтеростомий, ибо опасение развития сужения почти всегда преувеличено. Точно так же никаких сомнений нет по вопросу сухого туалета брюшины и зашивания ее наглухо; никаких дренажей, а тем более тампонов ни спереди, ни надлобковых, ни тем более задних.
Итак, что надо делать, ясно. Вопрос лишь в том, как это сделать, т. е. получше, побыстрее и побережнее. Это в значительной степени вопрос анестезии, и как раз для этих самых тяжелых случаев вопрос решается далеко не просто.
Зашивать язву и осушивать брюшную полость тем легче, чем полнее релаксация брюшной стенки. Последнее в максимальной степени обеспечивается спинальной анестезией, каковая и является методом выбора для громадного большинства случаев прободных язв, оперируемых в ранние сроки. Но, к сожалению, спинальная анестезия окажется явно противопоказанной у больных с тяжелой интоксикацией, т. е. с плохим кровяным давлением. И если иногда нехудо улучшить это давление путем предоперационных вливаний физиологического раствора, то и в этих случаях редко явится возможность прибегнуть к спинальной анестезии.
Местная анестезия предлагалась любителями этого метода даже при столь необычайных показаниях. В свое время и мы испытали этот способ на двух десятках прободных язв подряд, и притом с полным успехом. Но случаи эти были не очень запущены и допускали резекцию. К тому же если больные не жаловались на боли, то только потому, что сами манипуляции по обезболиванию производились чрезвычайно бережно и методически, что требовало массу времени. При запущенных перитонитах с очень большим экссудатом вряд ли местная анестезия осуществима в сколько-нибудь удовлетворительной степени.
В таких тяжелых случаях лучше всего пользоваться комбинированным обезболиванием. Начинают с внутривенной инъекции морфина или еще лучше, специальной киршнеровской смеси. В зависимости от тяжести случая и от возраста вводят от 1 до 2 мл. Больной почти засыпает или во всяком случае спокойно переносит эфирный наркоз и местную анестезию. То и другое применяется в полном объеме: эфирный наркоз дают, пока не наступит глубокий сон и полная релаксация; регионарную анестезию производят из нескольких точек вдоль каждого реберного края, пользуясь тем временем, пока больной засыпает.
Повторяю, успешность послеоперационной борьбы с перитонитом всецело определяется качеством произведенного осушивания отлогих мест брюшной полости от обильных скоплений гнойного экссудата. А возможность тщательного и притом бережного туалета определяется полнотой релаксации брюшной мускулатуры, т. е. качеством анестезии. Эта смертность недалека от данных Брока (D. Brocq), объединившего 747 паллиативных операций 11 французских хирургов, из которых 191 закончилась смертельным исходом[31]. Но ведь эти французские хирурги зашивали не в одних лишь запущенных случаях, а во всех подряд, т. е. и более свежие перфорации.
В некоторых отчетах советских авторов приводятся лучшие результаты (см. табл. 25).
Но, как указывалось, общая цифра смертности далеко не отражает больших колебаний исходов в зависимости от фазы перитонита и сопротивляемости организма. А эти условия характеризуются в значительной степени и количеством часов, прошедших между прободением и операцией, и возрастом больных. Как видно из табл. 26 и 27, то и другое чрезвычайно влияет на исход паллиативных вмешательств.
Таблица 25
| Число операций | Число смертельных исходов | % | |
|---|---|---|---|
| Клиника, руководимая Русановым (Воронеж, 1936) | 94 | 21 | 21,2 |
| Клиника, руководимая Джанелидзе (Ленинград, 1936) | 233 | 39 | 16,7 |
| Клиника, руководимая Заблудовским (Ленинград, 1937) | 120 | 24 | 20,0 |
| Клиника, руководимая Савиных (Томск, 1936) | 21 | 3 | 14,3 |
| Клиника, руководимая Гальперном (Днепропетровск, 1933) | 111 | 16 | 14,4 |
| Клиника, руководимая Гулевичем | 67 | 25 | 37,3 |
| Всего | 646 | 128 | 19,8 |
Итак, обе кривые смертности чрезвычайно круто поднимаются по истечении каждых шести часов суток и каждого десятилетия жизни. Но так как наши данные о паллиативных зашиваниях относятся только к больным с наихудшим прогнозом, приведу для сравнения аналогичные сведения Бакей (Michael de Bakey), опубликовавшего в 1940 г. огромную сводку в 5908 случаев прободных язв[32]. Недавно Роу из той же больницы сообщил о новых 312 случаях прободных язв и сопоставил исходы операций новой серии с прежними цифрами в зависимости от-возрастных данных и по часовой шкале давности перфорации. Как видно из приводимых таблиц и сводок; где никого не отбирали для резекций, а всех подвергали только зашиванию, смертность возрастала примерно также, как и при наших паллиативных операциях (табл. 26 и 27).
Средний возраст в серии Роу исчисляется в 42 года; до 42 лет было 157 больных, из коих умерло 12, т. е. 7,6 %; старше 42 лет оказалось 155 человек, из них умерло 33, т. е. 21,3 %.
Таблица 26 Нарастание смертности по часам
| Срок после перфорации | По данным Бакей (5908 случаев) | По данным Роу (312 случаев) | ||||
|---|---|---|---|---|---|---|
| смертность в % | число случаев | умерло | % | |||
| (м.) | (ж.) | (м.) | (ж.) | |||
| 0-6 часов | 10,5 | 136 | 3 | 9 | 0 | 6,5 |
| 7-12 часов | 21,4 | 107 | 3 | 16 | 0 | 14,6 |
| 13-18 часов | 38,5 | 25 | 3 | 7 | 1 | 28,6 |
| 18 часов и более | 62,4 | 25 | 10 | 8 | 4 | 34,3 |
| Всего | 25,2 | 293 | 19 | 40 (13,7 %) | 5 (26 %) | 14,4 |
Таблица 27 Нарастание смертности по возрастам
| По данным Бакей (5908 случаев) | По данным Роу (312 случаев) | |||
|---|---|---|---|---|
| возраст | смертность в % | число случаев | умерло | % |
| Моложе 19 лет | 14,3 | 5 | 0 | — |
| 20-29 лет | 12,2 | 36 | 2 | 5,6 |
| 30-39 лет | 18,9 | 96 | 5 | 5,4 |
| 40-49 лет | 28,0 | 87 | 14 | 16,1 |
| 50-59 лет | 40,8 | 55 | 13 | 23,6 |
| 60-69 лет | 55,3 | 34 | 10 | 29,4 |
| 70-79 лет | 53,8 | 3 | 1 | 33,3 |
Еще ярче сказался возрастной фактор на исходах операций в серии из 100 прободных язв[33], опубликованной Форти. Из 17 смертельных исходов только один приходится на 43 больных моложе 40 лет; остальные 16 смертей пришлись на 57 больных старше 40 лет.
Столь бесспорное значение пожилого возраста для судьбы больных с прободными язвами всегда заставляло нас ограничивать показания к первичным резекциям даже в ранние сроки доставки таких больных. Этим объясняется то, что в серии наших паллиативных операций старшие возрастные группы численно более значительные, как то видно из табл. 27.
Таблица 28
| Автор | Число случаев | Смертность после перфорации в % | ||||||
|---|---|---|---|---|---|---|---|---|
| до 6 часов | через 10 часов | через 12 часов | через 18 часов | через 24 часа | через 36 часов | через 48 часов | ||
| Сосняков | 121 | 8,75 | — | 39,1 | — | 50 | — | 100 |
| Фридман | 111 | 3 | — | 15 | 37,5 | 50 | 83,3 | — |
| Лемберг | 233 | 7,2 | — | 21,3 | — | 40 | — | — |
| Герцберг | 162 | — | — | 24,4 | — | — | 57,7 | — |
| По данным Обуховской больницы | 410 | — | 4,3 | — | 26,6 | — | 75 | — |
Таблица 29
| Срок после перфорации | Число операций | Число смертельных исходов | % |
|---|---|---|---|
| До 6 часов | 244 | 26 | 10,7 |
| От 6 до 12 часов | 184 | 37 | 20,0 |
| От 12 до 24 часов | 98 | 42 | 42,8 |
| Позже 24 часов | 54 | 38 | 76,4 |
Ввиду первостепенной важности фактора времени в судьбе больных, приведем еще две таблицы, иллюстрирующие возрастание смертности через каждые шесть часов после перфорации (табл. 28 и 29).
Приведем цифры из сводки Д. Брока, охватывающей 747 операций, сделанных одиннадцатью хирургами Франции (табл. 29).
Те же данные можно представить иначе: до 6 часов после перфорации смертность составляла 10 %, до 12 часов— 14 %, после 12 часов—54 %, а всего 191 смерть на 747 операций, т. е. 25 %.
Этот процент смертности оставался долгое время средней цифрой для большинства крупных больничных отчетов. Она именно такова в приведенной выше сводке Бакей и в недавно опубликованной сводке Элиасона (Eliason), Эбелинга (Ebeling), собравших 1940 случаев американских авторов со смертностью 25,9 % и 3121 случай европейских хирургов со смертностью 22,6 %. По данным Томпсона (Н. L. Thompson)[34], на 424 операции прободных язв смертность составляла 28,7 %. А в крупнейшей больнице Чикаго — Cook Country Hospital — смертность на 700 паллиативных операций за 1925–1938 гг., по Мак Нили (К. W. Mc Nealy) и Гаузеру (I. W. Howser), равнялась 27 %. В 1942 г. в этой же больнице О'Доног (John В. O'Donoghue) и Джекобе (Maurice В. Jacobs) на 200 прободных язв при простых ушиваниях отметили в 151 случае выздоровление и в 49, т. е. в 24,5 %, смертельный исход.
Итак, 25 % смертности при паллиативных ушиваниях перфораций можно считать тем критерием, по отношению к которому надо сравнивать непосредственные исходы радикальных вмешательств, т. е. первичных резекций желудка.
В последние 1948–1953 гг. на 212 операций ушивания прободных язв смертельных исходов было 20, т. е. процент летальности снизился до 9,5. Это значительное снижение по сравнению с предыдущими годами надо отнести главным образом за счет широкого применения антибиотиков.
212 операций ушивания приходится на 613 операций при прободных язвах; у 401 больного за этот же период была сделана первичная резекция желудка. На протяжении почти двадцати лет первичные резекции были одной из главных тем в хирургических клиниках Института имени Склифосовского. Пришло время подвести итоги довольно значительных наблюдений.
* * *
Первичные резекции желудка. Мы должны разобрать два вопроса. Во-первых, почему следует делать первичные резекции взамен простых ушиваний прободных отверстий; это означает анализ неудач при паллиативных операциях. Во-вторых, какой ценой покупается радикальное исцеление, т. е. какова непосредственная смертность при первичных гастрэктомиях.
Отдаленные результаты операций ушитых прободных язв изучаются много лет хирургами всех стран. И хотя мнения о результатах остаются весьма различными у сторонников разных школ, но речь идет именно об оценке результатов, а не о самих исходах, которые оказываются в общем весьма однородными. В Институте имени Склифосовского изучение отдаленных результатов различных желудочных операций предпринималось уже четыре раза (не считая еще двух при раке), в том числе дважды специально после прободных язв.
Напомним итоги очень тщательной проверки, проведенной Е. Г. Цуриновой, которая лично выезжала к больным, не ответившим на анкеты. Прободная язва была ушита у 141 больного, из них 56 умерли в больнице. Из 85 выписавшихся сведения получены о 60. Среди последних 10 человек умерли дома, причем пятеро от случайных причин, а пятеро от желудочных болезней: трое — от рака желудка, один — от вторичного прободения язвы и еще один — от поддиафрагмального абсцесса при вторичной операции.
Остальные 50 человек были разделены на три группы.
1. У 13 больных имели место прогрессирующие органические явления: у 12 — флоридные язвы и у одного — раковое перерождение. Из этих больных семь, в том числе и больной раком, оперированы у нас, еще один — в другой больнице. У остальных пяти на рентгеновских снимках установлено наличие отчетливых ниш.
2. Еще у 26 больных рентгеновские данные не подтверждают наличия язвы. Но у 23 имеются выраженные диспепсические явления и временами сильные эпигастральные боли, еще у троих — частая изжога и отрыжка. Всех этих больных относят к группе «неудовлетворительных результатов», которая составляет 52 %.
3. Одиннадцать человек, т. е. 22 %, ни на что не жалуются и могут считаться излеченными.
Итак, 39 из числа осмотренных, т. е. 78 %, оказались больными. Восемь должны были оперироваться вторично через сроки от 5 месяцев до 1 года 7 месяцев. И это не считая еще пятерых умерших от желудочных заболеваний до нашей анкеты. На 60 первичных операций в 5 случаях была обнаружена раковая опухоль и в одном произошла перфорация.
Насколько эти результаты далеки от того, что тогда же установил Б. А. Петров, обследуя 174 случая наших резекций, из коих 86 было сделано при прободных язвах. Здесь было установлено 75 % хороших результатов, 23 % вполне удовлетворительных и только 1 % плохих.
А вот результаты сводной статистики Пьера Брока. На 193 обследованных после зашиваний язв или гастроэнтеростомий полное выздоровление отмечено у 105, т. е. в 54,4 %. В 9 случаях наступило значительное улучшение, в 79 случаях, т. е. в 41 %, результаты были плохие; среди последних в 3 случаях имели место желудочные язвы, в 2 — пептические язвы соустья и в 38 — повторные операции, закончившиеся смертельным исходом в 4 случаях.
Неуман (Neuman) и Хусса (Houssa) обследовали 53 из 60 выживших после зашивания перфорационных отверстий. Авторы считают, что у 33 больных наступило стойкое выздоровление, хотя у 14 из них срок наблюдения не превышал года. Десять больных, т. е. 12 %, оперированы вторично и подверглись гастрэктомиям. Наконец, еще 10 больных продолжают болеть: у трех из них — флоридные язвы, у четырех — тяжелый гастрит, у четырех — «вероятно, спайки». Мы не можем мириться с калькуляцией этих бельгийских авторов, которые исчисляют отдаленные результаты по отношению не к числу обследованных, а к числу оперированных ими 78 человек. Но ведь 18 из них умерли во время операции и не могут идти в счет отдаленных результатов. Если же исчислять результаты по отношению к 53 обследованным, то 33 стойких выздоровления составляют 62 %; повторных операций было 10, т. е. 18,8 %, и столько же случаев без улучшений. Итак, не столько 12 % повторных операций, а целых 37,6 % плохих результатов простых зашиваний.
Подобного рода грубые ошибки при исчислениях, разумеется, редки. Мы не можем ничего поделать и с субъективной оценкой каждого обследованного случая как со стороны авторов, так и тем более самих больных. Поэтому приходится заранее мириться с тем или иным распределением результатов по группам, среди которых только вторичные перфорации, пептические язвы соустья, раковые перерождения, выраженные стриктуры и повторные кровотечения могут служить основанием для безоговорочного отнесения подобных случаев к группе плохих результатов. Что же касается всего остального, то не только субъективные жалобы, но и наличие отчетливых ниш на рентгеновских снимках не служат еще для некоторых исследователей вполне убедительным и окончательным доказательством неудачи, ибо при очень долгом и очень строгом медикаментозном и диететическом лечении не исключается возможность заживления и таких ушитых язв. На подобного рода убеждения мы повлиять бессильны. Итак, с принципами сортировки отдаленных результатов различными хирургами приходится мириться и принимать их такими, какими их нам предлагают. Зато мы оставляем за собой право соглашаться или критиковать ту интерпретацию и те выводы, которые склонны делать сами авторы.
Вот, например, интересные данные Уэкли (Cecil F. G. Wakeley) — главного хирурга King's College Hospital[35]. Он обследовал 103 моряков, оперированных в 1924–1934 гг., и еще 102 оперированных гражданских больных (табл. 30).
Таблица 30
| King's College Hospital | Royal Naval Hospital Haslar | |
|---|---|---|
| Всего больных | 102 | 103 |
| Средний возраст | 40 лет | 32 года |
| Средний срок операции | 10 часов (до 18 часов) | 4 часа |
| Умерли | 20% | 8% |
| Умерли от вторичных перфораций | 2% | 2% |
| Умерли потом от других причин | 23% | 8% |
| Убиты неприятелем | 3% | 1% |
| Инвалиды по разным причинам | — | 20% |
| Служат во флоте | 20% | 44% |
| Живы, но не служат | 10% | 12% |
| Нет сведений | 22% | 5% |
Автор считает, что прободные язвы дают наилучший прогноз из всех форм пептических язв. Рецидивы крайне редки, больные могут вести обычный образ жизни, и поэтому нет никаких оснований освобождать их от службы во флоте. Что касается непосредственных исходов, то автор ссылается на работу Грэхема (Graham)[36], no данным которого смертность при прободных язвах составляла всего 1,9 %; сам он считает, что цифру эту можно еще снизить.
Достигается это следующими мерами: желудочная аспирация с помощью трубы Райля (Ryle) сразу после того, как установлен диагноз, и вплоть до конца операции; простое зашивание через правый параректальный разрез; тщательное осушивание с помощью аспиратора; 12–15 г сульфамидов; никаких дренажей не требуется.
Поддиафрагмальные абсцессы совершенно исчезли благодаря систематическому использованию положения Фовлера, местному применению стрептоцида и глубокому вдыханию углекислоты трижды в день в течение 4 суток.
Можно приветствовать такой оптимизм хирурга — адмирала военного флота. Понятно и его стремление сохранить как можно больше обученных кадров в самый разгар войны. Как ни далеки еще его приведенные выше цифры смертности от идеала в 1,9 % и даже 1 %, тем не менее нигде нет столько шансов для максимального снижения смертности при прободных язвах, как на больших кораблях. Ведь диагноз ставился тут же, в кубрике, а операция производилась на корабле в кратчайшие сроки, которые равнялись в среднем 4 часам; больного никуда не транспортировали ни до, ни после операции. К тому же чаще всего речь шла о молодых матросах цветущего здоровья, мудрено ли, что среди них смертность ничтожно мала. И если мы несколько подробнее останавливаемся на критике этого отчета, то именно ввиду чрезвычайной однородности обследуемых контингентов, относящихся к наиболее устойчивой группе больных, молодых, прекрасного здоровья, как у всех мобилизованных во флот. Данные эти интересны потому, что в подавляющем большинстве случаев речь шла о прободении острых язв, ибо с давнишними хроническими язвами во флот не взяли бы или демобилизовали бы за непригодностью. Тем интереснее, рассматривая эти данные, увидеть, что после прободения таких острых язв моряки среднего возраста — 32 лет — только в 44 % остались служить во флоте. Смущает цифра 8 % умерших от других причин в столь молодом возрасте. Ведь только 1 % из них был убит неприятелем. Велика для такого возраста и инвалидность, исчисляющаяся 20 %, и 12 % моряков, которые живы, но не служат.
Словом, отдаленные результаты в столь исключительной группе больных, которые могут лечиться месяцами и годами по самому месту службы, а главное, ушитых острых язв, повторяем, эти результаты нас в восторг не привели. А ведь во второй группе, где средний возраст был 46 лет, служить во флоте осталось лишь 20 %; и если вторичных перфораций отмечено лишь 2 %, то 23 % моряков умерли позже от других причин. Отдаленные результаты в этой группе хуже потому, что у более пожилых людей выше процент хронических язв, перфорировавшихся после длительных страданий. Такие язвы имеют мало шансов на заживление после ушивания.
В этом смысле интересен отчет Вильямса (Ashbel С. Williams)[37], обследовавшего 100 больных (97 мужчин и 3 женщин) через 3 года после ушивания прободений (из серии 1934–1941 гг., в которой было около 300 выживших). Сроки наблюдений Вильямса были коротки (в среднем 3 года 4 месяца) и исходы могут стать хуже; тем не менее выяснилось, что в группе плохих и посредственных результатов исходы выявляются всегда быстро, в течение первых шести месяцев, и никогда не позже года. И, наоборот, если в течение первого года после операции боли не возобновляются, то чаще всего и в дальнейшем все пойдет хорошо. Вильямс делит свои исходы на четыре группы: в 28 случаях — «отлично», в 27 — «хорошо», в 22 — «посредственно» и в 23 — «плохо». Но так как группа с посредственными исходами характеризуется «частыми возвратами симптомов или же рентгеновы лучи показывали признаки активной язвы — такие, как выраженный спазм или язвенный кратер», то автор склоняется к тому, чтобы обе последние группы соединить и отнести к группе с неудовлетворительными результатами. Тогда получится 55 % хороших результатов и 45 % неудовлетворительных.
Нас больше всего интересуют следующие данные Вильямса: из 23 больных, имевших перфорацию без предшествующего язвенного анамнеза, у 17 наступило стойкое выздоровление, а из 14 больных, у которых симптомы язвы наблюдались меньше 6 месяцев, у 8 были хорошие результаты и у 6 — неудовлетворительные. Напротив, из 57 больных с длительным язвенным анамнезом только у 25 наступило стойкое выздоровление, а у 32 результаты лечения были неудовлетворительные.
Итак, у больных, имевших длительный язвенный анамнез, было вдвое больше плохих результатов, чем у больных с коротким анамнезом. Но Вильямс, продолжая расспрос, установил, что среди 31 больного с особенно сильными болями до прободения ушивание дало у 23 неудовлетворительные результаты и только у 8 удовлетворительные. Таким образом, независимо от продолжительности страдания, среди больных с тяжелыми язвенными симптомами только один из четырех имеет шансы на стойкое выздоровление. Наконец, интересны данные Вильямса по поводу послеоперационного режима больных с ушитыми прободными язвами. В группе из 25 человек, не соблюдавших режима, число рецидивов равнялось 40 %, тогда как в группе из 44 больных, соблюдавших строгую диету, количество рецидивов составляло 45 %. Очень многие больные употребляли алкоголь в умеренном количестве, а курили много, но без вреда. Зато в группе из 23 больных с наихудшими исходами погрешности в диете или же излишнее потребление вина и табака давали резкие обострения с точностью барометра.
Рентгенологическому исследованию подверглось 86 из 100 больных. У 50, т. е. в 58 %, рентгеновское просвечивание обнаружило наличие язв, причем у 40 больных имелись и клинические данные, указывавшие на рецидив, а 10 больных (т. е. 20 %) ни на что не жаловались. У остальных 36 больных рентгенологическое обследование дало отрицательные результаты. Из них у 20 симптомов не было, а 16 человек предъявляли жалобы, причем 12 — средней степени, а 4 — тяжелые.
Итак, из 86 больных у 50 рентгенологически обнаружены язвы, а из 36 остальных у 16 имели место боли. Итого 50+16=66 из 86.
У 3 больных были вторичные перфорации, у одного наступило раковое перерождение зашитой язвы (больной был успешно оперирован).
Одиннадцать больных уже оперированы вторично, а еще 12, по мнению Вильямса, необходимо делать радикальные гастрэктомии. «В четверти случаев последующие результаты достаточно безнадежны, — пишет Вильямс, — чтобы ставить показания к избранной хирургии». И тут же добавляет: «Но надо подчеркнуть, что острое прободение само по себе не есть показание для (радикальной) желудочной хирургии, ибо больше половины пациентов живет удовлетворительно на консервативном режиме после таких прободений».
Таковы неожиданные выводы. Мы уже видели, что 45 % своих исходов Вильямс расценил как неудовлетворительные; и тем не менее он высказывается против первичных резекций, которые, как известно, дают 95–96 % отличных стойких излечений.
И Уэкли тоже доволен своими исходами, которые, с нашей точки зрения, далеки от хорошей оценки. Вспомним итоги Неумана и Хусса, которые отстаивают преимущества простых ушиваний язв, имея, как мы видели, 37 % неудачных окончательных исходов.
Мейнгот и Монро (июль 1945 г.) отстаивают целесообразность простых ушиваний в любых случаях прободения язв, несмотря на плохие отдаленные результаты. Монро, ссыпаясь на известную сводку де Бакей (1940), отмечает, что после ушиваний перфорационных отверстий у половины больных в дальнейшем отсутствуют симптомы болезни, а потому каждый больной имеет 50 % шансов выздороветь окончательно. Мейнгот пишет дословно следующее: «Поздние результаты простых зашиваний дуоденальных язв плохи, так как свыше чем в 70 % этих случаев сохраняются мучительные симптомы и не менее 50 % больных должны подвергнуться желудочным резекциям или гастроэнтеростомиям».
Так почему же они отстаивают целесообразность простых ушиваний прободных язв вместо первичных резекций, которые, согласно их же работам, дают отличные отдаленные результаты при хронических язвах, будь то желудочные или дуоденальные?! Мне кажется, что всех их удерживает от резекций не столько нежелание сделать гастрэктомии тем 50 % больных, у которых и простое зашивание приносит полное исцеление, а больше боязнь первичных резекций при острых прободениях и нарастающих перитонитах. Вот, вернее всего, истинная причина консервативной тактики в периоде «катастроф», как они неизменно именуют прободение язв. Мы не отрицаем этого термина. В запоздалых случаях он сохраняет свое справедливое значение. Ниже мы постараемся показать, что при достаточно строгом отборе случаев для резекций смертность может не превышать обычной смертности при гастрэктомиях. Но прежде чем перейти к заключительной части данной главы, дабы показать всю обоснованность критики простых ушиваний прободных язв, мы приведем некоторые таблицы из опубликованных отчетов. Часть из них заимствована у Паркера (Parker) и Чарльстона (Charleston), причем отброшены все маленькие статистики, все работы о гастроэнтеростомиях и добавлены некоторые из последних работ, не цитированных в тексте.
Итак почти из 1500 больных после ушивания перфорационных отверстий примерно у 60 % выявились плохие отдаленные результаты. Нас это ничуть не удивляет. Наоборот, было бы поистине удивительно, если бы язвы, которые обычно упорно не поддаются медикаментозному и диетическому лечению и так плохо уступают различным паллиативным операциям, вдруг стали бы стойко излечиваться от простого ушивания перфорационных отверстий. Версию о том, что перфорируются «умирающие язвы», надо решительно отбросить; она безусловно опровергается данными отдаленных результатов операций, которые показывают, что каждые двое из трех человек после зашивания прободений останутся больными.
Таблица 31 Исходы простых ушиваний
| Автор | Источник | Год | Число больных | Хорошие результаты | Плохие результаты | Вторичные операции | |||
|---|---|---|---|---|---|---|---|---|---|
| абс. число | % | абс. число | % | абс. число | % | ||||
| Brown | Edinb. med. Journ. | 1925 | 26 | 16 | 60 | 10 | 40 | — | — |
| Platon, Long | Island med. Journ. | 1929 | 25 | 6 | 24 | 19 | 76 | 11 | 44 |
| Urrutia | Ann. Surg. | 1929 | 22 | 11 | 50 | 14 | 50 | 5 | 23 |
| Dineen | Ann. Surg. | 1929 | 95 | 77 | 81 | 18 | 19 | 10 | 11 |
| Bryse | Brit. med. Journ | 1930 | 100 | 32 | 32 | 68 | 68 | 15 | 15 |
| Hinton | Surg. gyn. a. obst. | 1931 | 43 | 23 | 33 | 20 | 47 | 8 | 18 |
| White, Patterson | Ann. Surg. | 1931 | 19* | 13 | 68 | 6 | 32 | 2 | 10 |
| Shelley | Amer. Journ. Surg. | 1932 | 29 | 15 | 51 | 14 | 49 | — | — |
| Gilmore Saint | Brit. Journ. Surg. | 1932 | 44 | 17 | 40 | 27 | 60 | — | — |
| Scotson | Brit. med. Journ. | 1933 | 63* | 25 | 40 | 38 | 60 | — | — |
| Rousselins | Lyon chir. | 1933 | 27 | 12 | 44 | 15 | 56 | 5 | 19 |
| Sallick | Ann. Surg. | 1936 | 45 | 16 | 36 | 29 | 64 | — | — |
| Guthrie, Sharer | J. A. M. A. | 1936 | 53 | 41 | 77 | 12 | 23 | 10 | 19 |
| Cabiglio | Arch. Ital. chir. | 1936 | 37 | 20 | 54 | 17 | 46 | 7 | 19 |
| Raven | St. Barthol. Hosp. Rep. | 1936 | 58 | 32 | 55 | 26 | 45 | 13 | 23 |
| Cable | Brit. med. Journ. | 1938 | 24 | 8 | 33 | 16 | 67 | — | — |
| Eliason, Thigpen | Amer. Journ. Surg. | 1938 | 22 | 15 | 70 | 7 | 30 | 4 | 18 |
| Illingworth | Brit. med. Journ. | 1946 | 666 | 200 | 30 | 466 | 70 | — | — |
| Forty | Brit. med. Journ. | 1946 | 70 | 32 | 46 | 38 | 54 | 10 | 12 |
| Всего | 1468 | 611 | 41 | 857 | 59 | 100 | 7 | ||
* Все язвы дуоденальные.
Равным образом нас не особенно удивляет, что многие хирурги до сих пор боятся делать первичные резекции, даже в ранние часы после прободений, у молодых крепких больных. Но поистине удивляет то, что сторонники консервативных операций радуются отдаленным результатам своих вмешательств. Чему же тут радоваться, если отдаленные результаты в 60 % плохи и вынуждают очень многих оперировать вторично, разумеется, в более сложной ситуации: по старым спайкам и на изуродованной двенадцатиперстной кишке.
Нам остается показать, что при надлежащем отборе больных первичные резекции желудка и при остром прободении дают минимальную операционную смертность.
* * *
Первичные резекции желудка мы делаем в институте систематически уже с 1928 г., и все возрастающие серии этих операций публиковались почти ежегодно, как то видно в приложенном библиографическом списке. Итоги первой тысячи операций были опубликованы в 1936 г[38]. Подробные данные о 1438 операциях были напечатаны в 1939 г[39]. Наконец, в 1946 г. на XXV съезде хирургов я смог дать анализ 2702 операций при прободных язвах, представив эти данные по трем периодам: до начала Великой Отечественной войны, в год войны и за год после ее окончания.
Так как широкое производство первичных резекций могло отразиться и на общей смертности при прободных язвах, то необходимо предпослать сведения об общей операционной смертности при перфоративных язвах. Оно представляется в следующем виде.
В 1928–1941 гг. на 1545 операций было 224 смертельных исхода, что составляет 14,3 %. За годы войны на 927 операций пришлось 109 смертельных исходов, т. е. только 11,7 %. А за годы после войны 317 операций при прободных язвах дали всего лишь 6 % смертности, т. е. исходы, поистине рекордные (рис. 55 и табл. 32).
Разумеется, наибольший интерес представляют обширные группы первичных гастрэктомий, которые в каждом периоде имели место в различных пропорциях. Среди 1545 операций в довоенном периоде первичных резекций было 1132, что составляет 73 % общего числа вмешательств. Эти 1132 резекции дали 99 смертельных исходов, т. е. 8,7 %.
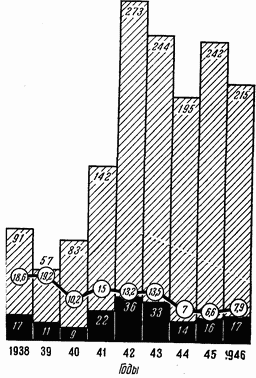
Рис. 55.
Таблица 32 Послеоперационная смертность при прободных язвах желудка
| В довоенное время | В военный период | После войны | За 1948–1953 гг. | |
|---|---|---|---|---|
| Число операций | 1545 | 927 | 317 | 613 |
| Число умерших | 244 (14,3 %)* | 109 (11,7 %)* | 19 (6 %) | 30 (4,9 %) |
| Число резекций | 1132 (73 %) | 435 (47 %) | 214 (64 %) | 401 (65,4 %) |
| Число умерших | 99 (8,7 %) | 13 (2,9 %) | 4 (1,8 %) | 10 (2,5 %) |
* Процент резекций дается по отношению к общему числу оперированных.
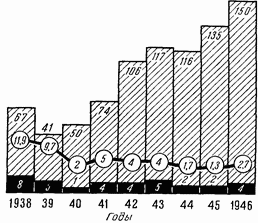
Рис. 56.
За годы войны было оперировано 927 больных с прободными язвами. Но, вследствие ухода лучших ассистентов на войну и моих частых отъездов на фронты, дежурства несли менее опытные и вновь прибывшие молодые ассистенты. Число резекций снизилось до 47 % общего числа операций; зато столь осторожный выбор окупился замечательными результатами: 435 резекций дали всего 13 смертельных исходов, т. е. 2,9 %.
Нам остается сказать, что за первый год после войны на 135 резекций при прободных язвах долгое время имелся всего один смертельный исход, пока не погиб второй больной через два месяца после операции от поддиафрагмального абсцесса, что повысило смертность с 0,8 до 1,3 % (рис. 56).
Комментарии как будто излишни. Ведь резекции военного периода плюс отчет одного послевоенного года составляют около 600 первичных резекций, произведенных почти исключительно дежурными ассистентами, со смертностью около 2 %. За 1948–1953 гг. на 401 резекцию при прободных язвах имелось 10 смертельных исходов, что составляет 2,5 % смертности. Нам кажется, что эти итоги позволяют сделать два вывода. Во-первых, что на основе громадного и реального опыта проблема операций прободных язв нашла весьма удовлетворительное решение. Во-вторых, что первичные резекции при прободной язве дают очень низкую операционную смертность, позволяя широко пользоваться ими у молодых в ранние часы после прободений. Это особенно относится к больным с длительным анамнезом и тяжелыми приступами болей в прошлом, когда простые ушивания дают очень плохие отдаленные исходы. У таких больных первичная резекция имеет все основания.






