Заболевания поджелудочной железы
Сахарный диабет
Это заболевание, связанное с абсолютной или относительной недостаточностью инсулина, приводящей к грубым нарушениям обмена веществ.
Сахарный диабет занимает первое место среди патологии эндокринной системы в детском возрасте.
Этиология. Сахарный диабет является полиэтиологическим и полипатогенетическим заболеванием, в основе которого лежит абсолютная или относительная недостаточность инсулина, вызванная повышенной к нему резистентностью. В большинстве случаев это наследственное заболевание. К факторам, способствующим появлению диабета, относятся детские инфекции, психические травмы, избыточное употребление углеводов и жиров. Иногда заболевание развивается в результате травмы черепа, панкреатита или недостаточно обоснованного применения в лечебной практике глюкокортикоидов и глюкозы.
Недостаток инсулина приводит к резкому нарушению обмена глюкозы, развивается гипергликемия (в норме уровень глюкозы 3,3–5,5 ммоль/л). Гипергликемия приводит к глюкозурии, повышается относительная плотность мочи. Глюкозурия вызывает полиурию, вследствие чего уменьшается жидкая часть крови и появляется полидипсия.
Вместе с водой организм теряет и электролиты: калий, магний, натрий, фосфор, хлориды, кальций. Кроме того, происходит нарушение превращения углеводов в жиры, синтеза белка и усиливается мобилизация жира из клеток жирового депо. В результате больной худеет и появляется полифагия. Недостаток инсулина приводит к нарушению жирового обмена: снижается синтез жира, усиливается его распад. В крови накапливаются недоокисленные продукты жирового обмена (кетоновые тела), что приводит к развитию ацидоза.
По классификации ВОЗ различают два основных типа сахарного диабета: инсулинзависимый (I тип, ювениальный) и инсулиннезависимый (II тип, взрослый). У детей развивается диабет I типа – инсулинзависимый. Наследование диабета типа I является аутосомно-рецессивным, а диабета типа 2 – аутосомно-доминантным.
Клиника. Диабет у детей имеет некоторые особенности. Необходимо отметить, что правильное лечение, особенно при скрытой, начальной форме, быстрее способствует выздоровлению. Но если лечение не проводится, болезнь быстро прогрессирует. Новорожденные дети редко болеют сахарным диабетом. Частота его возникновения возрастает к периоду полового созревания.
В определенные периоды сахарный диабет у детей встречается наиболее часто – это 3–4 года; 6–8 лет; 11–14 лет.
В течении заболевания различают три стадии: потенциальный диабет (потенциальное нарушение толерантности к глюкозе), латентный диабет (нарушение толерантности к глюкозе) и явный сахарный диабет (легкую, среднюю и тяжелую формы).
Потенциальный диабет – имеется высокая степень риска заболевания, но его развитие необязательно. Уровень сахара в крови натощак и после нагрузки глюкозой в пределах нормы. Имеются факторы риска: наличие сахарного диабета у близких родственников, большая масса тела при рождении (более 4100 г), избыточный вес, частые заболевания, особенно инфекционные (эпидемический паротит, грипп, корь).
Латентный диабет характеризуется отсутствием клинических проявлений заболевания. Уровень сахара в крови натощак в пределах нормы, однако через 2 часа после нагрузки глюкозой содержание сахара в крови не возвращается к исходному уровню.
Явный диабет – по характеру течения выделяют сахарный диабет с бурным течением и сахарный диабет с медленным течением.
Ранними симптомами бурного сахарного диабета являются: жажда, частые и обильные мочеиспусканна, никтурия и ночная жажда, симптомы обезвоживания: сухость кожи и слизистых оболочек (яркий язык). На щеках, лбу, веках, подбородке появляется диабетический румянец. Часто, но не всегда отмечается полифагия. Характерным симптомом является резкое похудание за короткий срок (5-10 кг). К ранним симптомам относятся также потливость, тремор конечностей и тяготение к сладкой пище.
При медленно текущем сахарном диабете надо обращать внимание на так называемые спутники сахарного диабета – гнойно-воспалительные заболевания кожи и слизистых оболочек (пиодермии, фурункулез, стоматиты, вульвиты, вульвовагиниты у девочек).
Особенности сахарного диабета у детей грудного возраста – родители обращают внимание на необычные, как бы «накрахмаленные» пеленки из-за отложения на них кристаллов сахара. Характерны стойкие опрелости, пиодермии, грибковые поражения кожи, стоматиты, у девочек – вульвиты или вульвовагиниты. Отмечается наклонность к заболеваниям верхних дыхательных путей. Если заболевание не выявлено на ранней стадии и не начато своевременное лечение, то возможно развитие кетоацидоза с последующим развитием диабетической комы.
Диабетическая кома – это резко выраженные метаболические расстройства, связанные в первую очередь с выраженным ацидозом и кетозом.
Причины развития: поздняя диагностика болезни, грубые нарушения в лечении (пропуск инъекций инсулина, длительно применяемая неадекватная доза, использование неактивного инсулина), погрешности в диете (прием неограниченного количества жирной и сладкой пищи), а также присоединение интеркуррентных заболеваний, стрессовые ситуации, физические перегрузки.
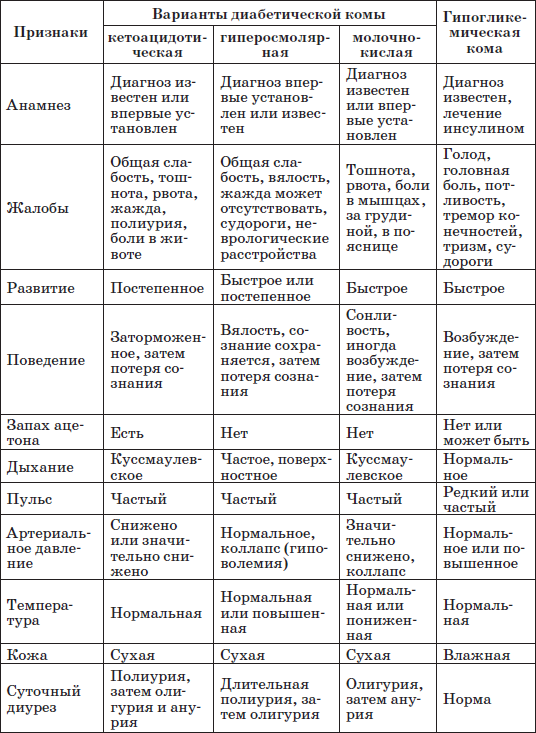
Кетоацидотическая кома – наиболее частый вариант диабетической комы у детей. Клинические ее проявления обусловлены развитием глубокого метаболического ацидоза, гиперкетонемией, гипергликемией (выше 19,4-22,2 ммоль/л) и нарушением электролитного равновесия при резко выраженной дегидратации.
Для I стадии комы характерны сонливость, вялость, заторможенность, нарастающая жажда, полиурия, снижение аппетита, появление тошноты, рвоты, запаха ацетона изо рта. Для II стадии характерны более глубокие нарушения сознания (сопор), нарушение сердечно-сосудистой деятельности (снижение артериального давления, тонуса периферических сосудов, уменьшение клубочковой фильтрации), полиурия, сменяющаяся олигурией, рвота, мышечная гипотония, шумное, глубокое дыхание, гипорефлексия. Стадия III комы характеризуется полной потерей сознания, резкими нарушениями деятельности сердечно-сосудистой системы (цианоз, сосудистый коллапс, анурия, возникновение отеков), патологическим характером дыхания (типа Куссмауля), арефлексией. На фоне коматозного состояния возможно развитие псевдоабдоминального синдрома. Может развиться гематоренальный синдром: высокие показатели красной крови, лейкоцитоз с нейтрофильным сдвигом, наличие белка, форменных элементов и цилиндров в моче.
Гиперосмолярная кома у детей встречается редко. Ее особенностью являются быстрота развития, очень глубокая дегидратация, гипертермия, неврологические расстройства (беспокойство, высокие рефлексы, судороги, гипертермия), чрезвычайно высокие показатели гликемии, нарастание уровня натрия в сыворотке крови, увеличение уровня хлоридов, общего белка, остаточного азота, мочевины, отсутствие кетоацидоза, ацидоза, резкая дегидратация.
Гиперлактацидемическая кома также встречается в детском возрасте нечасто. Для нее характерны рано появляющаяся одышка (ацидотическое дыхание), сопровождающаяся жалобами на боли в грудной клетке, за грудиной, в области поясницы и сердца, а также выраженный метаболический ацидоз с высоким уровнем молочной кислоты в сыворотке крови при относительно невысокой гликемии и незначительной ацетонурии.
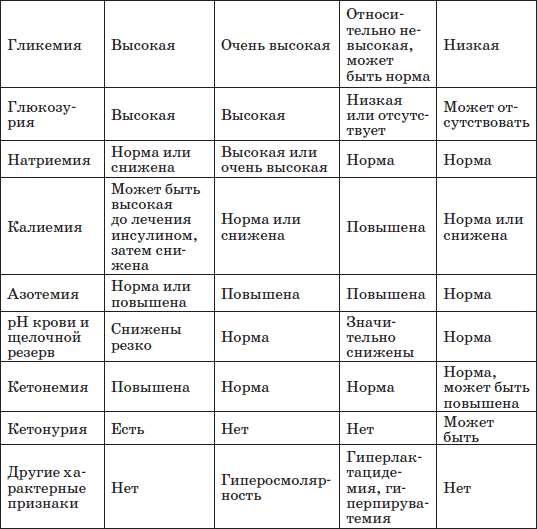
При диабетической коме в крови гиперкетонемия до 0,5–2 г/л (норма – 0,04-0,1 г/л), увеличивается мочевина и остаточный азот до 22–36 ммоль/л. До лечения может отмечаться повышение содержания калия в крови с последующим выведением его с мочой и развитием гипокалиемии. При выраженной дегидратации гипокалиемия может не выявляться, но при регидратационном лечении уровень калия резко понижается (до 1,4 ммоль/л при норме 3,6–5,4 ммоль/л). Развивается (кроме гиперосмолярной комы) гипонатриемия, гипохлоремия. Щелочной резерв крови постепенно истощается, развивается декомпенсированный ацидоз со снижением pH крови до 7,1 и ниже. Снижение pH до 6,8 считается несовместимым с жизнью.
Течение сахарного диабета у детей может нарушаться развитием гипогликемических состояний и гипогликемической комы, причины которых могут быть различны: нарушение диеты, избыточная доза инсулина, чрезмерная физическая нагрузка. Гипогликемическое состояние характеризуется утомляемостью, головокружением, беспокойством, бледностью, потливостью, мышечной слабостью, дрожанием рук, чувством голода, появлением высоких сухожильных рефлексов. При развитии гипогликемической комы наблюдаются полная потеря сознания, тонико-клонические судороги, атетозные и хореоформные движения, временные моно– и гемиплегии. У детей раннего возраста приступ гипогликемии может проявляться резким возбуждением, криком, агрессивным состоянием, негативизмом. Гипогликемия обычно возникает при снижении уровня сахара в крови ниже нормы, однако возможно развитие гипогликемических состояний при относительно высоком уровне сахара в крови, но при быстром уменьшении высоких цифр.
С увеличением срока заболевания появляются различные осложнения, которые могут быть неспецифические (вторичные) – обусловлены снижением сопротивляемости организма и присоединением вторичной инфекции – и специфические – связаны непосредственно с основным заболеванием.
Неспецифические осложнения: гнойная инфекция кожи, стоматит, вульвит, вульвовагинит, пиелонефрит, кандидоз и др.; специфические: диабетическая ангиопатия (ретино-, нефро-, нейро-, артро-, гастро-, гепато– и кардиопатия), двусторонняя диабетическая катаракта, липоидный некробиоз кожи, синдромы Нобекура и Мариака у детей (физический и половой инфантилизм, гепатомегалия, наклонность к кетозу и гипогликемическим состояниям).
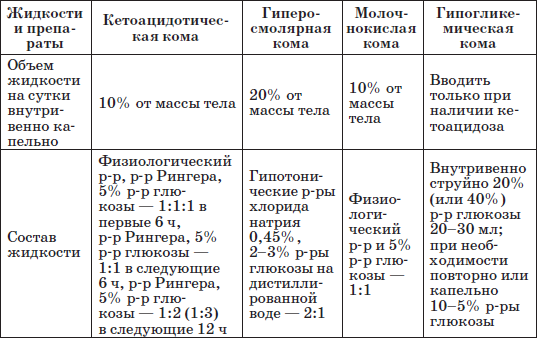
Таблица 24
Коматозные состояния при сахарном диабете у детей
Диагноз.
Для экспресс-диагностики (ориентировочного определения гликемии) используются индикаторные полоски «Декстонал», «Декстростикс», «Глюкопрофиль». Для определения сахара в моче – «Глюкотест», «Мультистикс»; кетоновых тел в моче – «Кетостикс».
Лечение. В начальной стадии стационарное лечение, а в дальнейшем диспансерное наблюдение. Основные принципы лечения – диетотерапия, инсулинотерапия, дозированная физическая нагрузка, соблюдение режима дня.
Энергетическую ценность пищи и содержание белков, жиров и углеводов приближают к физиологическим потребностям соответственно возрасту ребенка. Из пищи исключаются сахара и продукты, содержащие легкоусвояемые углеводы, строго контролируется количество хлеба, крупяных и мучных изделий в суточном рационе. Суточная калорийность пищи распределяется следующим образом: на завтрак 30 %, на обед 40 %, на полдник 10 %, на ужин 20 %. За счет белка покрывается 15–16 % калорий, за счет жира – 25 %, за счет углеводов – 60 %. Прием пищи 5–6 раз – 1-й и 2-й завтраки, обед, полдник, 1-й и 2-й ужины. Это положение следует соблюдать в связи с необходимостью назначения препаратов инсулина у абсолютного большинства больных детей. Как самостоятельный метод лечения диета используется в детском возрасте лишь при латентных или маломанифестных формах заболевания.
Инсулинотерапия является основным методом лечения большинства форм сахарного диабета (I тип) у детей. Используются препараты исулина с различной продолжительностью и эффективностью действия в разные периоды суток. К препаратам короткого действия (8 ч) относятся простой инсулин и суинсулин (свиной). Среднюю продолжительность действия (10–14 ч) имеют препараты: суспензия цинк-инсулина аморфного (семилента), инсулин В, инсулин-рапитард и некоторые другие. К разновидностям инсулина длительного действия относятся: суспензия инсулин-протамина (эффективность 20–24 ч) с максимумом действия в первой половине суток; суспензия цинк-инсулина (лента) с эффективностью 24 ч; суспензия цинк-инсулина кристаллического (ультралента) с эффективностью 24–36 ч. Лечение рекомендуется начинать препаратами короткого действия и быстро переходить на комбинации с инсулином длительного действия в индивидуально подобранных адекватных дозах. Ребенку с впервые выявленным сахарным диабетом в фазе декомпенсации с кетоацидозом назначают инсулин из расчета 0,5–1 ЕД/кг в сутки. Пролонгированные препараты инсулина назначают через 5–7 дней от начала инсулинотерапии. Препараты инсулина вводят подкожно поочередно в различные участки тела (плечи, бедра, ягодицы, область живота и ниже лопаток); он должен быть нагрет до температуры тела; после обработки кожи спирт должен испариться, необходимо пользоваться острой иглой, препарат вводят медленно. Рекомендуется назначение курсов витаминотерапии, ангиопротекторов, желчегонных и гепатотропных средств.
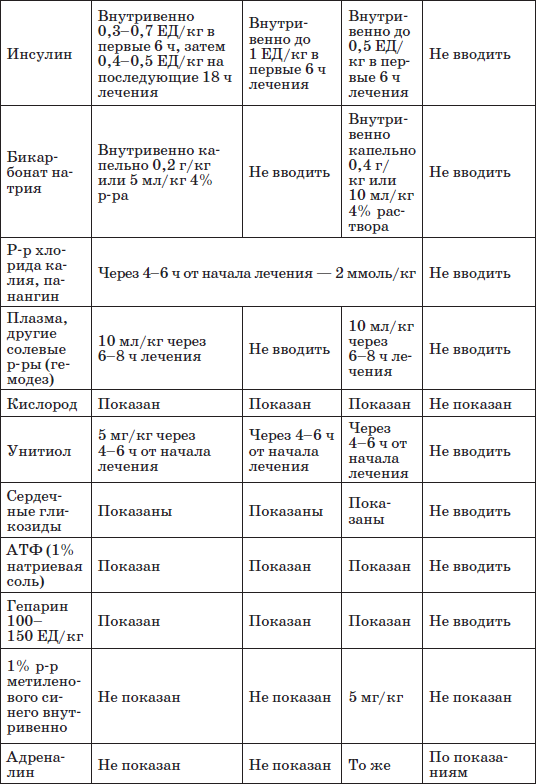
Таблица 25
Принципы неотложной терапии коматозных состояний при сахарном диабете у детей