Гломерулонефрит
Гломерулонефрит – инфекционно-аллергическое заболевание, при котором развивается двустороннее диффузное воспаление почек с преимущественным поражением клубочков.
Этиология. Полиэтиологичное заболевание чаще развивается после стрептококковой инфекции (бета-гемолитический, группа А, типы 12, 4, 25, 49), реже после вирусных (гепатит В, герпес, краснуха, мононуклеоз, аденовирусная); после повторных профилактических прививок (при несоблюдении правил и сроков).
Предрасполагающие факторы – прививки, хронические очаги инфекции, частые ОРВИ, отягощенная наследственность, аллергия. Провоцирующие факторы – переохлаждение, снижение сопротивляемости организма.
Чаще болеют дети младшего школьного возраста (7-12 лет), в основном мальчики. Пик заболеваемости приходится на зимние и весенние месяцы.
Различают первичный гломерулонефрит, развивающийся через 1–3 недели после воздействия этиологического фактора, и вторичный – возникающий на фоне системных заболеваний (системная красная волчанка и др.).
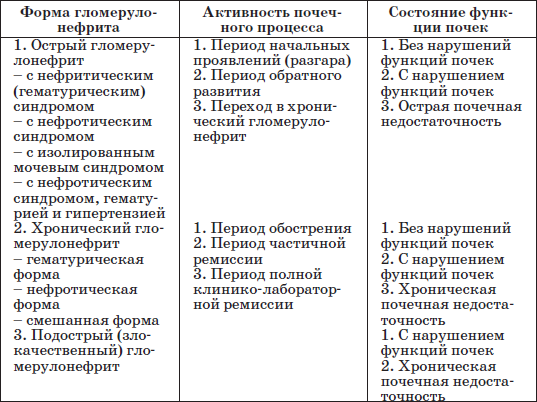
Таблица 16 Клиническая классификация первичного гломерулонефрита у детей (Винница, 1976)
Клиника.
Характерен внешний вид больного ребенка: лицо бледное, пастозное, с небольшой отечностью век. Отеки могут быстро распространяться на туловище и конечности. Иногда дети жалуются на боли в поясничной области или животе. Основные проявления мочевого синдрома – олигоурия, гематурия, протеинурия. Интенсивность гематурии может быть различной: от микрогематурии до макрогематурии (моча цвета «мясных помоев»). При развитии гипертензионного синдрома повышается как систолическое давление, так и диастолическое. Беспокоят головная боль, тошнота, может быть рвота.
Хронический гломерулонефритп характеризуется затяжным, волнообразным, непрерывно рецидивирующим или латентным течением с прогрессирующим характером процесса и развитием склеротических и фибропластических изменений в почечной ткани. Клинически диагноз хронического гломерулонефрита ставят через год после начала заболевания при сохраняющейся активности процесса. По клиническим проявлениям выделяют 3 формы заболевания.
Нефротическая форма наблюдается преимущественно у дошкольников, имеет рецидивирующее течение. Клинически проявляется выраженными отеками, гиперпротеинурией свыше (3-10 и более г/л), гипо– и диспротеинемией, гиперхолестеринемией, гиперлипидемией. В моче могут обнаруживаться небольшие количества эритроцитов и цилиндров. Фильтрационная функция почек длительное время остается нормальной.
Гематурическая форма проявляется микро– или макрогематурией, небольшая протеинурия (до 1–2 г/л). Отмечается бледность лица, небольшая пастозность под глазами по утрам, снижение активности ребенка. Функции почек долгое время остаются нормальными. Снижение клубочковой фильтрации и уменьшение почечного кровотока могут выявляться только в периоды обострения. Один из вариантов течения гематурической формы – болезнь Берже (IgA-мембранозная гломерулопатия), сопровождающаяся повышением уровня IgA в сыворотке крови и IgА-содержащих циркулирующих иммунных комплексов (ЦИК) при нормальном уровне IgG и проявляющаяся эпизодами рецидивирующей макрогематурии.
Смешанная форма характеризуется сочетанием нефротического и гематурического синдромов (прогностически более благоприятный вариант) или сочетанием указанных синдромов с гипертензией (неблагоприятный прогноз). Рано развивается ограничение клубочковой фильтрации и концентрационной функции, отмечается анемия. Отеки менее выражены, чем при нефротической форме, но практически не поддаются лечению. Протеинурия колеблется от 3–4 до 10 г/л, постоянно выявляется гематурия. Частые рецидивы заболевания быстро ведут к развитию хронической почечной недостаточности.
Подострый (злокачественный) гломерулонефрит характеризуется бурным началом, быстро прогрессирующим, злокачественным течением, трудно поддающимся лечению и часто заканчивающимся летальным исходом через 6-18 месяцев от начала заболевания.
Диагноз ставится на основании клинико-анамнестических и лабораторно-инструментальных данных (анализы мочи общий, по Нечипоренко, Зимницкому; проба Реберга; суточный диурез; посевы мочи; контроль артериального давления; содержание в сыворотке крови креатинина, мочевины, хлоридов, калия, натрия, общего белка и белковых фракций; коагулограмма; титр комплемента и антистрептококковых антител в сыворотке крови). По показаниям проводят осмотр глазного дна, УЗИ почек, ренографию, урографию и др.
Лечение. Госпитализация обязательна. В остром периоде назначается постельный режим на 4–6 недель до исчезновения отеков, нормализации артериального давления и улучшения состава мочи. Диетотерапия с ограничением соли, уменьшением белкадо 1,5–2 г/кг, исключением аллергенов, копченостей, крепких мясных и рыбных бульонов, острых пряностей, консервов в течение года с постепенной отменой этих ограничений по мере достижения стойкой клиниколабораторной ремиссии.
Терапия комплексная этиопатогенетическая, этапная (стационар, поликлиника, санаторий).
Антибактериальное лечение назначается по показаниям на 7-10 дней, предпочтение отдают группе пенициллина (ампициллин, оксациллин, ампиокс, карбенициллин и др.), назначают эритромицин, цефазолин (кефзол) в возрастных дозах (при нарушении функции почек – 1/2—1/3 суточной дозы). Противопоказаны нефротоксичные антибиотики (гентамицин, канамицин, тетрациклин, стрептомицин и др.).
Назначаются десенсибилизирующие и улучшающие почечный кровоток (курантил, трентал) средства, а также нестероидные противовоспалительные препараты (вольтарен, бруфен). Проводится симптоматическая терапия гипотензивными (дибазол, клофелин, допегит, изобарин, нифедипин и каптокрил) и мочегонными препаратами. Салуретики (гипотиазид, лазикс) уменьшают реабсорбцию натрия и хлора в канальцах почек; калийсберегающим эффектом обладают: триамтерен, триампур, альдактон (верошпирон). Из осмотических диуретиков применяют 20 % раствор маннитола (из расчета: 1 г вещества на 1 кг массы тела).
Эффективна фитотерапия (зверобой, мята, тысячелистник, лист земляники, овес, клевер, ячмень, василек).
Кортикостероидные препараты назначаются при тяжелом течении заболевания.
Диспансерное наблюдение и лечение у нефролога и участкового педиатра поликлиники не менее 5 лет от начала полной клинико-лабораторной ремиссии.
Дети с гломерулонефритом освобождаются от занятий физкультурой на 6 мес. и более, затем разрешаются занятия в спецгруппе или ЛФК.
Профилактические прививки противопоказаны и проводятся только по эпидемиологическим показаниям. При травме вводится только столбнячный анатоксин, а при прямом контакте с больным вирусным гепатитом – гамма-глобулин.
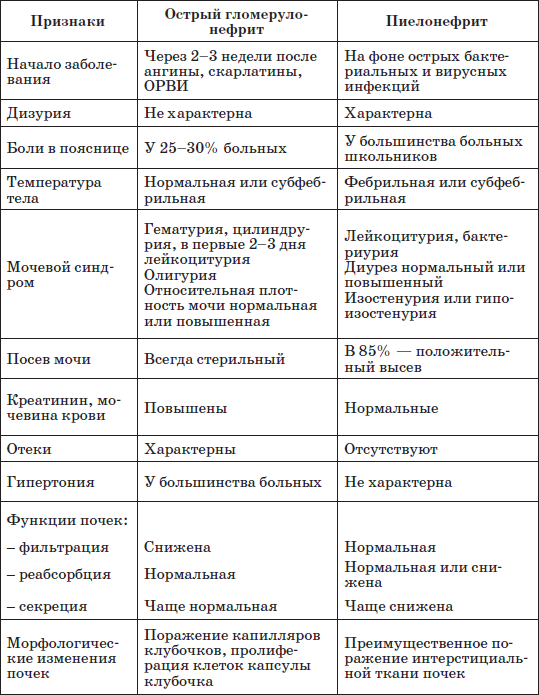
Таблица 17
Дифференциально-диагностические признаки острого диффузного гломерулонефрита и острого или обострения хронического пиелонефрита у детей