Аллергический ринит
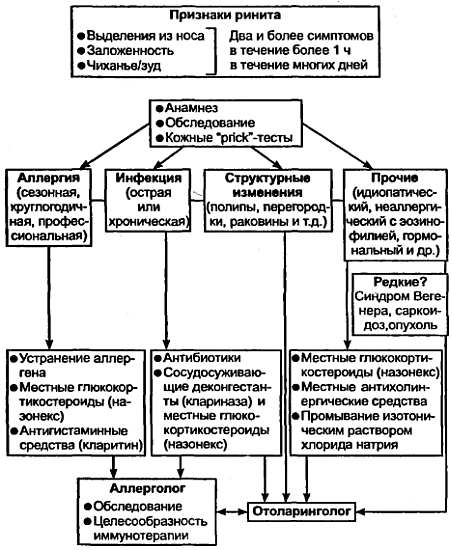
Ринит — воспаление слизистой оболочки полости носа, сопровождающееся следующими симптомами (двумя или более): заложенностью носа, ринореей, чиханьем и зудом (в большинство дней в году).
Анатомо-физиологические и клинико-экспериментальные данные свидетельствуют о тесной взаимосвязи верхних и нижних отделов органов дыхания, о наличии общих причинно-следственных связей между патологией со стороны верхних дыхательных путей — аллергическим ринитом и формированием бронхиальной астмы.
Это обусловлено тем, как указывают Г.З. Пискунов с соавт. (1997), что полость носа и бронхиальное дерево являются общей системой при контакте с воздушным потоком окружающей среды и экологическими факторами — различными аллергенами и триггерами (окислами азота, сернистым ангидридом, озоном и др.). Им противостоят цилиарно-транспортная система самоочищения с бокаловидными железами, отделяющими более вязкий секрет, чем секрет желез слизистой оболочки носа и бронхов, сложная и многоцелевая система иммунитета с продуцированием IgE, IgA, с клетками неспецифической (макрофаги-моноциты, микрофаги-нейтрофилы, эозинофилы) и специфической защиты (Т- и В-лимфоциты), факторами гуморальных реакций (интерлейкины, лейкотриены, простагландины).
Б.М. Блохин (1997) поэтому считает, что при наличии столь многочисленных данных об этиопатогенетической связи заболеваний верхнего и нижнего отделов дыхания некорректно, например, рассматривать атопическую бронхиальную астму как осложнение аллергического ринита, а нужно трактовать их как единую болезнь.
А.Г. Чучалин (1998) справедливо замечает, что эти заболевания являются производными атопической болезни.
Классификация
Классификация ринита (согласно Отчету международного консенсуса по диагностике и лечению ринита, — «Рос. ринология». 1996. № 4)
Аллергический ринит: сезонный; круглогодичный.
Инфекционный ринит: острый; хронический.
Другие:
— идиопатический;
— профессиональный;
— гормональный;
— медикаментозный;
— вызванный веществами раздражающего действия;
— пищевой;
— психогенный;
— атрофический.
Заболеваемость
По данным статистической отчетности, в Республике Беларусь в 1997 г. было зарегистрировано 8446 случаев (93,0 на 100 000) аллергического ринита. В структуре аллергических заболеваний аллергический ринит практически преобладает и может достигать 80 % (Н.И. Ильина, 1997). Очень высока сочетаемость аллергического и неаллергического ринита с бронхиальной астмой — 87 %. Наряду с этим сезонный ринит (сенсибилизация к пыльцовым аллергенам) встречается в 2–3 раза реже по сравнению с круглогодичным. По мнению Б.М. Блохина (1997), трансформация круглогодичного ринита наблюдается более часто, чем сезонного. Данная проблема крайне актуальна в возрасте 13–17 лет — у подростков в 59 % случаев аллергический ринит предшествует развитию бронхиальной астмы.
Этиопатогенез
IgE-зависимая активация тучных клеток и высвобождение из их гранул гистамина, триптазы, лейкотриенов В4 и С4, простагландинов D2, фактора активации тромбоцитов оказывает сосудорасширяющее действие, что приводит к изменению реологических свойств крови в регионарной микроциркуляции и развитию отека слизистой оболочки (см. Реагиновый тип повреждения тканей),
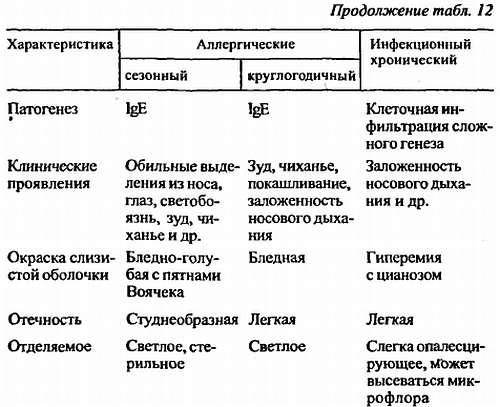
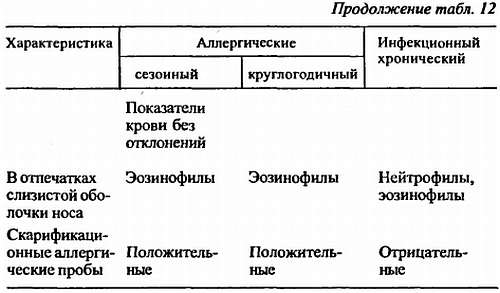
Б.М. Блохин (1997) отмечает, что при сезонных ринитах преобладает ранняя фаза аллергической реакции, связанная с биологически активными веществами (гистамином и гистаминоподобными продуктами), тогда как при круглогодичном — поздняя фаза, на фоне которой отмечается избыток клеточной инфильтрации. Последняя в меньшей мере, но также актуальна и при сезонном рините. При этом наблюдается локальное скопление воспалительных клеток CD4, CD25+ (Т-лимфоцитов), эозинофилов, базофилов, нейтрофилов. В активации и формировании клеточных инфильтратов при аллергических ринитах определенную роль играют цитокины. ИЛ-4 не только помогает включению В-лимфоцитов в продукцию IgE, но и стимулирует созревание тучных клеток, а ИЛ-2, ИЛ-5, ИЛ-6 способствуют дифференциации и созреванию эозинофилов, высвобождению ими медиаторов, увеличению продолжительности жизни их в тканях. Активация эозинофилов и тканевая инфильтрация их в слизистой оболочке дыхательных путей особенно ярко прослеживаются при сочетании круглогодичного ринита и бронхиальной астмы на фоне увеличения количества CD25 (Т-лимфоцитов, имеющих рецептор к ИЛ-2), а также CD4 (Т-лимфоцитов, имеющих рецептор к ИЛ-5).
Ряд медиаторов эозинофилов, выделяемых из секретируемых гранул, — большой основной протеин, эозинофильный катионный протеин, эозинофильная пероксидаза и др., каждый из которых имеет определенное значение в защите от различных паразитарных инфекций, при избыточном их накоплении обладает способностью к повреждению ворсинчатого эпителия слизистой оболочки органов дыхания и повышению ее гиперреактивности. Активированные эозинофилы, выбрасывая группу родственных веществ семейства лейкотриенов (LTC4), тромбоцитактивирующие факторы и цитокины, могут вызывать спастические сокращения гладкомышечных структур, которые развиваются более медленно, чем на фоне выброса гистамина, и не поддаются лечению антигистаминными препаратами.
Клинические проявления
Поллиноз (пыльцовая аллергия, сенная лихорадка, сенной насморк) — одна из разновидностей атопии, которая часто проявляется с молодого возраста, встречается у 8—16 % населения, имеет яркий сезонный характер — совпадает с периодом цветения растений и в зависимости от сенсибилизации возникает в определенный период появления пыльцы в воздушной среде, т. е. взаимосвязана с календарем цветения растений в различных регионах проживания пациентов (табл. 11, см. также Аллергены).
Заболевание проявляется ринитом (жжение, зуд, щекотание в полости носа), конъюнктивитом (слезотечение с ощущением инородного тела, резь в глазах, светобоязнь на фоне яркой гиперемии и отека слизистой оболочки глаз), возможно развитие крапивницы, отека Квинке, дерматита на открытых участках кожных покровов, меньероподобного синдрома.
Симптомы поллиноза могут сопровождаться картиной «пыльцовой интоксикации»: неврозоподобным синдромом (повышенной утомляемостью, раздражительностью, плаксивостью, бессонницей), чувством дискомфорта с головокружением, подташниванием.

Пыльцовая гайморопатия при обзорной рентгенографии определяется как двустороннее затемнение гайморовых пазух, при этом отделяемое из носа незначительно, без примеси бактериального содержимого.
При поллинозе возможно поражение урогенитального тракта — вульвит, цистит (А.Д. Адо и др., 1973; Н.Д. Беклемишев с соавт., 1974), расстройства со стороны желудочно-кишечного тракта — аллергические энтеропатии, аллергический гастрит (боли в животе в сочетании с крапивницей, диарея, тошнота, иногда рвота), обусловленные приемом пищевых продуктов с примесью пыльцы растений.
Аллергический круглогодичный ринит. Как отмечает Н.В. Адрианова (1984), при круглогодичном аллергическом рините периодические перерывы контакта с бытовыми аллергенами (см. Аллергены) на несколько часов недостаточны для обратного развития морфологических и функциональных изменений в структурах слизистой оболочки полости иоса. Высказывается мнение, что при аллергических круглогодичных ринитах основными реагирующими образованиями на различные биологически активные вещества являются сосуды, а не гладкомышечные клетки. В данном случае наряду с реакциями на антигенные агенты высока чувствительность к неатопическим факторам — триггерам окружающей среды (холодный воздух, окислы азота и др.). Наряду с этим наблюдается и выраженная вегетативная дисфункция с преобладанием холинергических механизмов. Поэтому при физической нагрузке, сопровождающейся активацией симпатических реакций, отмечается уменьшение носовой обструкции.
Клинически проявляется персистирующим течением и более выраженной обструкцией носового дыхания, что приводит к некоторому снижению (примерно на 14 %) объема легочной вентиляции. Обструкция носового дыхания более заметна в горизонтальном положении и в ночное время, при этом отмечается покашливание, поперхивание, периодически ощущение тяжести в грудной клетке, преходящие в ряде случаев сухие хрипы при отсутствии конъюнктивита.
При симметричности поражений площадка их несколько иная, чем при сезонном аллергическом рините, т. е. наряду с ринитом отмечаются признаки трахеита с эпизодическими проявлениями бронхиальной гиперреактивности.
При круглогодичном аллергическом рините нет симптомов «бытовой интоксикации» (в отличие от симптомов «пыльцовой интоксикации» при сезонном рините), но возможны проявления атопического дерматита.
Профессиональные аллергические риниты — риниты, часто возникающие у работающих в контакте с производственными аллергенами в виде аэрозолей. Промышленные аллергены могут быть:
— растительными (в составе пыли льна, хлопка, мучных изделий, в производстве табака, натурального шелка — папильонажная пыль, в составе масел из хлопковых семян, касторовых бобов);
— эпидермальными (в птицеводческих хозяйствах, на кожевенных фабриках, заводах по обработке шерсти);
— химическими в виде гаптенов (в производстве лекарственных препаратов, различных соединений хрома, никеля, кобальта, титана).
При профессиональных аллергических ринитах четко прослеживается аллергический анамнез — явления ринита (часто и конъюнктивита) возникают на работе, исчезают в выходные дни, во время отпуска. Подобным аллергическим реакциям могут предшествовать дерматиты, уртикарные высыпания на открытых участках ножных покровов (кистей, шеи, лица) в местах наибольшего воздействия аллергенов. При наличии на производстве сильных аллергенов на фоне ринита может быстро сформироваться профессиональная бронхиальная астма.
Многие химические соединения типа гексаметилендиамина, парафенилендиамина способны вызвать как аллергические, так и ложноаллергические реакции. Последние обусловлены способностью некоторых химических веществ на неспецифической основе индуцировать выброс из тучной клетки биологически активных веществ. Готовность к псевдоаллергическим реакциям особенно часто наблюдается у пациентов с различными заболеваниями желудочно-кишечного тракта, гепагобилиарной системы, нейроэндокринными расстройствами.
Инфекционный хронический ринит похож на аллергический, однако он не имеет четкой иммунологической стадии в своем развитии (Н.В. Адрианова, 1984). В анамнезе часто прослеживаются перенесенные инфекционные заболевания верхнего отдела дыхательного тракта (ОРВИ и др.). Это ринит, на фоне которого часто отмечается инфильтративная клеточная пролиферация с проявлением диффузной гипертрофии слизистой оболочки носа или локальной в виде полипов, которые в отчете международного консенсуса по диагностике и лечению ринита выделены в отдельную дифференциальную группу под названием полипоз. Однако мы сочли необходимым в плане дифференциальной диагностики инфекционный хронический ринит привести в табл. 12.
Идиопатический ринит. Характеризуется отсутствием IgE-зависимости, переключением на липоксигеназный путь образования простагландинов, высокой продукцией лейкотриенов — факторов, предрасполагающих к развитию в слизистой оболочке органов дыхания эозинофильных инфильтратов, формированием неспецифической бронхиальной гиперреактивности, высоким риском трансформации в бронхиальную астму, наличием триады — повышенной чувствительности к аспирину (группе нестероидных противовоспалительных препаратов), полипозного синусита и астмы.
Идиопатический «холодовый» ринит обусловлен увеличением содержания криоглобулинов — белков, которые при понижении регионарной температуры тела в местах наибольшего воздействия низких температур (слизистая оболочка передних отделов носа, губ, кожные покровы щек, носа, кистей) изменяют свои агрегационные свойства и вызывают реакции, напоминающие реагиновый тип аллергии. При идиопатическом типе «холодового» ринита наблюдается высокая готовность на холинергической основе к высвобождению гистамина на фоне воздействия низких температур и криоглобулинов в циркуляторном русле.
Клиническая картина характеризуется появлением на фоне низких температур обильных, прозрачных выделений из носа и глаз, быстрым развитием отечного синдрома слизистой оболочки носа, губ, открытых участков кожных покровов — носа, щек, области подбородка и кистей, которые быстро регрессируют в теплом помещении.
Диагностируют данное состояние с учетом анамнеза, характерных клинических проявлений, проведения холодовой пробы покровы предплечья льдинки площадью до 1 см2 в течение до 5 мин возникает реакция волдырного типа).
Вазомоторный ринит — одна из разновидностей идиопатического ринита, характеризующаяся наличием на фоне гиперемии и легкого отека ярко выраженной и распространенной сосудистой сеточки. Развивается на вазопатической, нейровегетативной, холинергической основе вследствие избыточной дегрануляции тучных клеток в ответ на воздействие неблагоприятных метеорологических и других неспецифических факторов и сопровождается обильными светлыми выделениями из носа.
Изменения в гайморовых пазухах симметричны, без наличия гнойного содержимого, по типу гайморопатии, могут наблюдаться на фоне вазомоторного ринита через 3–5 лет от начала заболевания.
Дифференциальный диагноз
Осуществляется оториноларингологом после проведения углубленного обследования: сбора анамнеза, осмотра ЛОР-органов с помощью жесткого и гибкого эндоскопа, цитологического и бактериологического исследования мазков и смыва из носоглотки, рентгенографии околоносовых пазух, исследования проходимости полости носа, обоняния, периферической крови с последующим проведением аллергологического тестирования (кожных проб, определения специфических IgE).
В ходе диагностики исключаются: полипоз; механические факторы (искривление перегородки носа, гипертрофия раковин, аденоиды, инородные тела, атрезия хоан); опухоли (доброкачественные, злокачественные); гранулемы (гранулематоз Вегенера, саркоидоз, инфекционные гранулематозы, туберкулез, лепра, злокачественная срединная гранулема).
Поэтому консультативное заключение оториноларингологов при направлении пациента с ринитом к аллергологу для обследования и лечения обязательно.
Дифференциальная диагностика ринитов — см. табл. 12.


Формулировка диагноза
1. Поллиноз. Сезонный ринит, конъюнктивит. Сенсибилизация к пыльце деревьев (березы, ольхи, липы), злаковых (пшеницы, мятлика).
2. Аллергический круглогодичный ринит, трахеит. Сенсибилизация к бытовым аллергенам, перу подушки, домашнему клешу.
3. Профессиональный аллергический ринит, фаринго-, ларинготрахеит, контактный аллергический дерматит. Сенсибилизация к хрому, никелю.
4. Инфекционный ринит гипертрофический, круглогодичный. Хронический этмоидит. Хроническое рецидивирующее течение.
5. Идиопатический ринит. Риносинусопатия. Вазомоторный вариант. Обострение.
6. Идиопатический ринит. Холодовая идиосинкразия. Отеки Квинке в области лица и кистей. Вне обострения.
Лечение
1. Устранение контакта с аллергеном. Врач обучает пациента, выдавая ему памятки, в которых излагается способ наименьшего риска или надежного исключения контакта с аллергеном (см. Аллергены, Реагиновый тип реакции).
2. Специфическая гипосенсибилизация. Наряду с устранением контакта с аллергеном используются весьма эффективные методы лечения с помощью специфической гипосенсибилизации (см.).
3. Лекарственная терапия аллергических ринитов — вынужденная, но часто необходимая мера, которая позволяет существенно повысить качество жизни. Наиболее эффективные лекарственные средства — антигистаминные препараты, кромолин-натрий, местные деконгестанты, антихолинергические препараты, местные кортикостероиды.
Выбор того или иного препарата зависит от характера течения заболевания, преобладания того или иного симптома (ринореи, чиханья, зуда, заложенности носа и др.), наличия сопутствующих риниту проявлений (конъюнктивита, трахеита, астмы и др.), возраста пациента. Терапевтический эффект указанных средств в обобщенном виде представлен в табл. 13, приведенной в Отчете рабочей группы международного консенсуса по диагностике и лечению ринитов, 1994.
В отчете также подчеркивается, что медикаментозные препараты назначаются поэтапно с учетом точного диагноза и симптомов заболевания. С помощью ринометрии — наиболее точного и объективного метода оценки проходимости носовых ходов до и после применения лекарственных средств — можно выбрать наиболее эффективный препарат для каждого конкретного пациента.

Антигистаминные средства.
Bovel, Staub в 1937 г. впервые синтезировали антигистаминные средства. Применение антигистаминных препаратов первого поколения в клинической практике связано с 1940–1970 годами, второго поколения — с 1970–1980 годами.
Эффекты гистамина реализуются с помощью рецепторов Н1, Н2, открытых в 1972 г. Опосредованные эффекты гистамина с участием Н1-рецепторов сопровождаются бронхостенозом, сужением просвета кишечника, расширением капилляров. Через эффекты гистамина с участием Н2 — рецепторов осуществляется экстраваскулярная релаксация гладкой мускулатуры, секреторная функция желудка и, по-видимому, секреция бронхиальных желез. Что касается Н3-гистаминовых рецепторов, они в основном сосредоточены в центральной нервной системе, на пресинаптических нервных окончаниях (Garrison, 1990). Противоаллергические свойства антигистаминных препаратов обусловлены способностью тормозить: высвобождение гистамина из базофилов, выделение гистамина и частично простагландина D2 в отделяемое из носа; активацию эозинофилов; активацию эпителиальных клеток; проницаемость сосудистой стенки.
Способность антигистаминных препаратов, особенно второго поколения, подавлять экспрессию внутриклеточных молекул адгезии (ICAM-I) аллергениндуцируемого воспаления (Vignola et. al., 1995), а также рецепторов риновирусов человека (Greve et. al., 1989) делает их пригодными для лечения аллергического воспаления.
Антигистаминные средства первого поколения назначаются пациентам в таблетках до 2–3 раз в сутки, в виде инъекций 1–2 раза в сутки при наличии у них больничного листа, в условиях стационара, поскольку они могут снижать умственную и физическую работоспособность, что мешает пациенту выполнять повседневную работу, особенно связанную с вождением автомобиля, управлением другими механизмами и т. д. Это обусловлено тем, что антигистаминные средства первого поколения, проникая через гематоэнцефалический барьер, вызывают седативные и снотворные эффекты, оказывают миелорелаксирующее, антихолинергическое действие. Они потенцируют эффекты седативных лекарственных средств, алкоголя, могут вызывать привыкание, усиливать дисфункцию желудочно-кишечного тракта (табл. 14).
Среди антигистаминных средств первого поколения выраженным седативным действием обладают пипольфен и перитол. Пипольфен в связи с этим используется в составе литических смесей, однако при состояниях, сопровождающихся снижением артериального давления (анафилактическом шоке), его применять опасно.
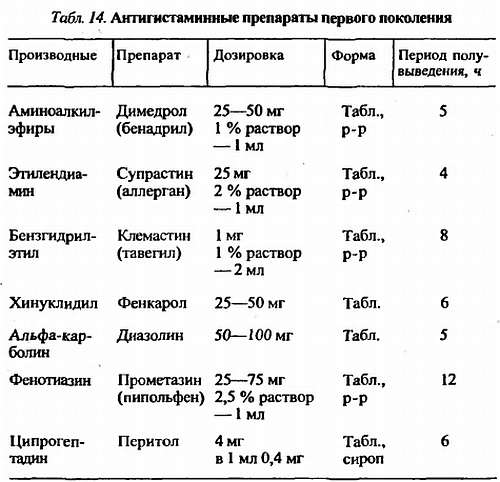
Назначение антигистаминных средств первого поколения противопоказано при глаукоме, доброкачественной гиперплазии предстательной железы, задержке мочеиспускания, предрасположенности к отекам, беременности, в период лактации. У детей могут наблюдаться парадоксальные эффекты (возбуждение).
В отличие от антигистаминных средств первого поколения, обладающих неселективностью блокады Н1-рецепторов гистамина и активных в отношении холинергических рецепторов и ?-адренорецепторов, антигистаминные препараты второго поколения высокоселективны к Н1-рецепторам.
Они не проникают через гематоэнцефалический барьер, не вызывают привыкания при длительном применении, не потенцируют действие алкоголя, не снижают умственной и физической трудоспособности, не обладают седативным и миелорелаксирующим эффектом, поэтому могут применяться амбулаторно при аллергическом рините, дерматите, не вызывают сухости слизистой оболочки дыхательных путей и могут использоваться при лечении бронхиальной астмы (табл. 15).
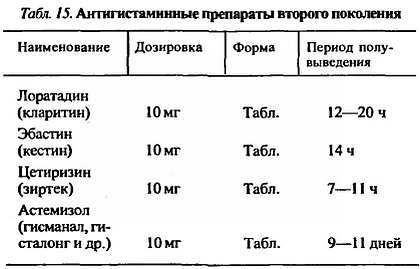
Лоратадин
По данным О.В. Жиглинской с соавт. (1998), кларитин высокоэффективен при аллергических ринитах, атопических дерматитах, бронхиальной астме у детей.
Как указывают И.И. Галаболкин (1998), А.В. Емельянов с соавт. (1998), кларитин — весьма перспективное средство при длительной терапии аллергических болезней.
Кестин (главный метаболит каребастин) в разовой дозе через 2 ч после приема достигает пиковой концентрации и оказывает высокий терапевтический эффект в течение 24 ч при аллергических ринитах и крапивнице. Следует соблюдать осторожность при назначении пациентам с удлинением интервала Q-Т, гипокалиемией или в сочетании с противогрибковыми средствами и макролидными антибиотиками, ингибирующими систему цитохрома. Назначают по 1 таблетке в сутки.
Астемизол не обладает седативным или антихолинергическим действием. В связи с длительным периодом полувыведения предпочтительно назначать при затягивающихся по времени аллергических реакциях — рецидивирующей крапивнице, дерматитах. Нежелательно сочетать с кетоконазолом или миконазолом, макролидами, с препаратами, удлиняющими интервал Q-Т. Противопоказан при гипокалиемии, значительных дисфункциях печени. Назначают по 1 таблетке в сутки.
Цетиризин обладает минимальным седативным действием. Тормозит эффекты ранней (гистаминообусловленной) и поздней (связанной с миграцией эозинофилов в ткани, выделением лимфокинов) фазы аллергической реакции. В отличие от других антигистаминных препаратов не подвергается метаболизму в печени. При почечной недостаточности дозу препарата рекомендуется уменьшать в два раза. Назначают по 1 таблетке в сутки; принимая его, необходимо соблюдать осторожность при вождении транспорта.
Предлагаемые в настоящее время нетаблетированные местные антигистаминные препараты в виде назального спрея позволяют избежать большого количества побочных эффектов, однако местное их применение не снимает системных проявлений аллергии.
Аллергодил (действующее вещество — ацеластина гидрохлорид) относится ко второму поколению антигистаминных средств. Ацеластин подавляет выделение из тучных клеток гистамина, а также других провоспалительных факторов (лейкотриены, ФАТ). Это позволяет воздействовать не только на раннюю, но и на позднюю фазу аллергической реакции — предупреждать формирование клеточной реакции. Последние исследования показали угнетающее влияние аплергодила на экспрессию адгезивных молекул (ICAM-I) клетками эпителия. Выпускается в виде назального спрея, что позволяет лекарству попадать в эпицентр воспалительной реакции, создавая там оптимальную концентрацию действующего вещества. Терапевтический эффект наступает уже в первые 15 мин после приема и сохраняется в течение 12 ч. За одно впрыскивание в носовой ход через специальную приставку попадает 0,14 мг ацеластина, разовая доза в оба носовых хода — 0,28 мг. Применяют 2 раза в сутки. Аллергодил не взаимодействует с другими препаратами и не снижает активности на протяжении 6 мес непрерывного лечения (более длительный прием не рекомендуется).
Результаты клинических испытаний свидетельствуют о высокой эффективности аллергодила для лечения как сезонных, так и круглогодичных ринитов — при этом резко уменьшается количество секрета, чиханье, першение в горле, слезотечение и светобоязнь. В меньшей степени препарат влияет на заложенность носа. После четырехнедельного применения достоверно снижается уровень IgE в сыворотке крови, а также число эозинофилов в мазках слизи носа. Результаты лечения могут быть более скромными при выраженном набухании слизистой оболочки носа и, следовательно, затруднении доступа к ней. В данном случае целесообразно сочетать применение спрея с деконгестантами или антигистаминными средствами перорально. Из нежелательных реакций возможно легкое раздражающее действие на слизистую оболочку носа в форме преходящей заложенности (до 5 мин). Не исключены аллергические реакции на препарат или другие составляющие спрея (бензалкония хлорид, эдитиновую кислоту).
Гистимет — не менее эффективный местный антигистаминный препарат. Выпускается в виде глазных капель, содержащих 0,5 мг левокабастина, и в виде назального спрея — 0,5 мг/мл. При аллергическом конъюнктивите гистимет назначают в виде глазных капель — одна капля в каждый глаз 2 раза в день. При аллергическом рините — 2 впрыскивания в каждый носовой вход 2 раза в день. Регрессия симптомов ринита наблюдается в первые 12–17 мин после приема и может сохраняться до 12 ч у 80–95 % пациентов.
Стабилизаторы мембран тучных клеток. С появлением неседативных антигистаминных средств перорального и местного применения в виде спрея назначение стабилизаторов мембран тучных клеток — хромогликата натрия — при ринитах отошло как бы на второй план в связи с тем, что их нужно применять неоднократно в течение суток.
Кромолин-натрий — самый безопасный препарат, который в качестве дополнительной терапии может использоваться в случаях неполного устранения симптомов ринита на фоне лечения антигистаминными средствами. Они хорошо сочетаются. Кромолин-натрий не вызывает симптома рикошета, стабилизирует мембраны тучных клеток, эффективно предупреждает аллергические реакции реагинового типа, угнетает высвобождение медиаторов аллергии из сенсибилизированных тучных клеток в результате реакции антиген — антитело, проявляет защитное действие не только по отношению к аллергенам, но также по отношению к неспецифическим факторам — триггерам, способным вызывать дегрануляцию тучных клеток (двуокись серы, окислы азота, холодный воздух, физическое усилие). Применение кромолина-натрия особенно актуально при сочетании аллергического ринита с бронхиальной астмой, со скрытой обструкцией бронхиального дерева, так как фармакологические, терапевтические эффекты его позволяют снизить гиперреактивность слизистой оболочки бронхиального дерева.
Предлагаемые различные формы хромогликата натрия рассчитаны на местное воздействие, непосредственно на шоковый орган, где концентрация аллергена наиболее высока (табл. 16).

В настоящее время имеется широкий выбор хромогликата натрия в виде различных форм — аэрозоли ломузола для слизистой оболочки носа, капли оптикрома для слизистых оболочек глаз, капсулы налкрома в случаях развития ринита на фоне сенсибилизации к пищевым аллергенам.
Водные растворы хромогликата натрия предпочтительны при выраженной гиперреактивности слизистой оболочки бронхиального дерева к неспецифическим факторам — триггерам, так как интал «спинхалер» в виде сухого вещества (микрокристаллов) в аэрозолях на механической основе вызывает кашлевую реакцию или покашливание при их вдыхании.
Как известно, интал в значительной мере усиливает терапевтический эффект адреномиметиков, глюкокортикоидов при их сочетании в случаях лечения больных бронхиальной астмой. Поэтому при сочетании аллергического ринита и бронхиальной астмы с успехом используются интал плюс, дитек. Благодаря сочетанию 0,1 мг фенотерола и 2 мг динатрия хромогликата в составе дитека при бронхиальной астме достигается не только бронхолитический, но и противовоспалительный эффект, причем степень выраженности их более высокая, чем при применении препаратов по отдельности.
Как мы указывали, терапевтическая эффективность неседативных антигистаминных средств в виде спрея (аллергодила, гистимета), аэрозолей интала при аллергических ринитах зависит от доступности слизистой оболочки носа для препаратов местного действия. В связи с этим перед их использованием целесообразно применять деконгестанты (сосудосуживающие средства) в виде 1–2 капель нафтизина (0,05 % раствор), галазолина (0,1 % раствор), норадреналина (0,2 % раствор), мезатона (1 % раствор) или эфедрина (2 % раствор).
В настоящее время предложены пероральные деконгестанты, не обладающие побочными эффектами названных адреномиметиков, которые сочетаются с антигистаминными средствами второго поколения.
Клариназа в отличие от вышеперечисленных деконгестантов действует более продолжительно, не вызывает повреждения слизистой оболочки носа, способствует быстрому исчезновению обструкции носового дыхания, раскрывает поверхность слизистой оболочки для аэрозолей интала. В состав одной таблетки клариназы входит 5 мг лоратадина и 60 мг псевдоэфедрина.
Применяется с осторожностью у пациентов старше 60 лет, с заболеваниями сердечно-сосудистой системы, сахарным диабетом, не назначается детям моложе 12 лет.
Антихолинергические препараты. При круглогодичных ринитах аллергической и неаллергической этиологии ринорея обусловлена повышением секреторной функции серозных и серозно-слизистых желез слизистой оболочки носа. Она в значительной мере обусловлена дисфункциональными расстройствами вегетативной нервной системы с преобладанием парасимпатических отделов. При круглогодичном рините на холинергической основе резко повышается способность к дегрануляции тучных клеток с выбросом гистамина в ответ на воздействие неспецифических факторов, возможна активация В-лимфоцитов с экспрессией IgE.
Атровент (ипратропиум бромид) — конкурентный антагонист ацетилхолина, способен супрессировать холинергические реакции за счет блокады их рецепторов. Обладает в отличие от атропина преимущественно местным действием. Атровент в виде назального аэрозоля назначают по 2 вдоха по 20 мкг (два нажатия на клапан аэрозольного баллона) в каждую ноздрю 2–3 раза в сутки в течение 4–8 нед. Клинический эффект наступает через сутки и после отмены препарата может сохраняться до года.
Неспецифическая гипосенсибилизирующая терапия. Осуществляется с помощью гистаглобулина, аллергоглобулина, аутосыворотки и др.
Гистаглобулин — препарат, содержащий 6 мг гамма-глобулина человека и 0,1 мкг гидрохлорида гистамина в 1 мл изотонического раствора хлорида натрия. Способствует стабилизации клеточных мембран, усилению инактивации гистамина за счет повышения активности гистаминазы, связывания гистамина белками тканей и крови, повышает толерантность тканей к гистамину. Курсы лечения гистаглобулином проводятся накануне предполагаемого развития поллиноза, холодового идиопатического ринита, при нерезко выраженном круглогодичном рините.
Способы и методы введения гистаглобулина могут быть разными. Подкожно гистаглобулин вводят по 1 мл 2 раза в неделю — на курс 10–12 мл. Повторные курсы — через 3–5 мес. Существуют методики постепенного наращивания дозы — 0,2, 0,4, 0,6, 0,8, 1,0 мл через день, а затем 1,6–1,8-2,0 мл через 3–4 дня.
Метод внутрикожного введения (наиболее приемлем при идиопатическом холодовом рините — накануне предполагаемого сезона холодов) осуществляется через день при нарастании объема введения каждый раз на 0,1 мл, начиная с 0,1 мл и до 1 мл (пять раз по 0,2 мл, так как внутрикожно больший объем ввести невозможно), затем через 3 дня при увеличении объема на 0,2 мл и так до 1,6 мл.
Аллергоглобулин — плацентарный гамма-глобулин в сочетании с гонадотропином. Обладает высокой способностью связывать свободный гистамин. Разовая доза при глубоком внутримышечном введении составляет 5—10 мл через 15 дней при сезонном или круглогодичном рините. На курс 4 инъекции.
При ринитах показана фонопунктура со сплениновой мазью, которая осуществляется с параназальных точек в режиме непрерывном или импульсном продолжительностью 1–2 мин на каждую точку с интенсивностью 0,4 Вт на 1 кв см. Состав сплениновой мази: спленин — 10 мл, цитраль 1 %— 1 мл, ланолин — 5 мл, вазелин — до 100 мл.
Противовоспалительная, противоаллергическая, антипролиферативная терапия. Аллергические риниты преобладают в практике врача-аллерголога, они часто являются дебютом бронхиальной астмы (особенно круглогодичный) и имеют аналогичный патогенетический механизм.
Ранняя регистрация аллергических ринитов, тщательное лечение их с помощью антигистаминных, нестероидных противовоспалительных лекарственных средств — стабилизаторов мембран тучных клеток и деконгестантов часто не позволяет изменить их дебютный характер течения.
Предлагаемая ступенчатая схема лечения сезонного и круглогодичного ринита, приводимая в Отчете международного консенсуса по диагностике и лечению ринитов, поэтому предусматривает применение более мощных противоаллергических, противовоспалительных, противопролиферативных лекарственных препаратов — аэрозолей глюкокортикоидов местного действия.
Глюкокортикоиды не позволяют перерасти пате логическим изменениям при аллергическом рините в самодеструктивный процесс с захватом слизистой оболочки бронхиального дерева. Однако системные эффекты пероральных глюкокортикоидов (снижение функции надпочечников, глюкокортикоидная зависимость, повышенный катаболизм мышечных белков, белков различных клеточных образований, включая остеокласты, явления гиперкортицизма — синдром Иценко-Кушинга, стероидный диабет, остеопороз и др.) сдерживали их применение.
Появление нового поколения ингаляционных глюкокортикоидов, обладающих преимущественно местным и минимальным системным действием (при соблюдении адекватной противовоспалительной дозы препарата, продолжительности курса лечения, использовании современной технологии лечения), в значительной степени расширило показания к их применению.
Использование глюкокортикоидов оправдывает себя, так как в малых дозах (до 400 мкг), короткими курсами (при сезонном рините до 2 нед, при круглогодичном до 8 нед) они позволяют перевести течение заболевания в более легкую фазу — резко повысить качество жизни пациента, усилить эффективность на последующих этапах антигистаминных и более слабых противовоспалительных средств (недокромила-натрия).
Вдох через специальную насадку для носа сводит системный эффект этих глюкокортикоидов до слабовероятного, тем более что они не проникают из полости носа в дистальные отделы легкого.
К ингаляционным глюкокортикоидам относятся беклометазона дипропионат (бекотид, альдецин), флунизолид (ингакорт), триамцинолон (асмокорт), флутиказон (фликсотид, фликсоназе), будезонид (пульмикорт), назонекс (мометазона дипропионат).
Фармакокинетика и фармакологические эффекты этих препаратов, по данным Barnes, Pederson (1993), Demoly, Chung (1996), Rrteid et al. (1996), позволяют отдать предпочтение будезониду, так как трансмембранный перенос его затруднен (всасывание от поступления ингаляционной дозы в кровоток до 10 % — меньше других глюкокортикоидов проникает через альвеолярный эпителий), он сильнее других связывается белками плазмы (до 88 %), подвергается интенсивному метаболизму (трансформации) в печени (микросомальное окисление с помощью цитохрома Р450) с превращением в неактивные соединения.
Будезонид (ринокорт) предотвращает аллергениндуцируемую реакцию слизистой оболочки носа, предлагается в виде дозированного аэрозоля мите (один вдох 50 мкг, используется чаще всего для лечения аллергических ринитов) и форте (один вдох 200 мкг, применяется при лечении бронхиальной астмы).
Сравнивая клиренс и период полувыведения вышеназванных глюкокортикоидов, можно сделать вывод, что наряду с будезонидом следует отдать предпочтение флутиказону и назонексу, период полувыведения которых приблизительно в 2 раза выше, чем у флунизолида и триамцинолона ацетонида (соответственно 2,8–3, 1–3). Наряду с этим у флутиказона и назонекса крайне низкая способность проникать в кровоток после ингаляционного введения с поверхности слизистой оболочки носа.
Фликсоназе — назальный спрей в виде водной суспензии микроионизированного флутиказона пропионата, выделяемой назальным адаптатором, на одно впрыскивание — 50 мкг флутиказона. Фликсоназе предназначается для лечения и профилактики аллергического ринита. Местная противовоспалительная активность у флутиказона выше в 2 раза, чем у бек томе азона пропионата, и в 4 раза, чем у триамцинолона ацетонида.
Назонекс (мометазона фуроата моногидрат) — водосодержащий ингалятор-спрей для интраназального применения. При каждом нажатии кнопки дозирующего пульверизатора выбрасывается приблизительно 100 мг суспензии мометазона фуроата, содержащей моногидрат мометазона фуроата в количестве, эквивалентном 50 мкг химически чистого препарата.
Назонекс — глюкокортикостероид для местного применения, локальное противовоспалительное действие которого в таких дозах не сопровождается системными эффектами. Это обусловлено пренебрежимо малой биодоступностью назонекса (< 0,1 %), крайне малой всасываемостью.
В исследованиях на культуре клеток было показано, что мометазона фуроат тормозит синтез и выделение ИЛ-1, ИЛ-6, подавляет синтез ИЛ-4 и ИЛ-5, фактора некроза опухолей альфа, снижает уровень эозинофильной инфильтрации в бронхах и бронхиолах и содержание эозинофилов в смывах при бронхиолоальвеолярном лаваже, существенно подавляет высвобождение лейкотриенов из лейкоцитов больных с аллергическими заболеваниями.
Дозировка препарата составляет обычно две ингаляции (по 50 мкг каждая) в каждую ноздрю один раз в сутки (общая суточная доза 200 мкг). После достижения лечебного эффекта для поддерживающей терапии можно уменьшить дозу до одной ингаляции в каждую ноздрю (общая суточная доза 100 мкг).
Мы провели исследование у 20 пациентов с сезонным (в течение 2 нед) и у 32 больных с круглогодичным (продолжительность лечения — 60 дней) ринитом и констатировали высокий терапевтический эффект назонекса — полную инволюцию симптомов ринита в 96 % случаев. Пациенты с сезонным ринитом в дальнейшем лечении в сезон цветения растений практически не нуждались. У пациентов с круглогодичным ринитом после прекращения лечения степень свободы оставалась высокой до 6–8 мес и необходимость в применении других препаратов была в 2–4 раза ниже.
Таким образом, лечение больных с аллергическим ринитом должно проводиться в зависимости от сенсибилизации к аллергену, степени выраженности ринита, аллергические реакций вне слизистой оболочки носа. В системе лечебных мероприятий имеет значение первичная и вторичная профилактика, так как ограничение контакта с аллергеном играет решающую роль в успехе проводимых общелечебных мероприятий.
Многие специалисты склонны считать, что различные лекарственные препараты, направленные на ослабление клинических проявлений ринита, также должны применяться на определенных этапах.
Приводимая ниже схема ступенчатой терапии Н.Г. Астафьевой, Л.А. Горячкиной (1998) отражает, на наш взгляд, общую концепцию подхода к лечению ринитов (табл. 17).

Что касается ступенчатой терапии в случае круглогодичного ринита при сенсибилизации к бытовым аллергенам, подход будет таким же в тех случаях, когда специфическая вакцинация аллергенами не проводилась или проводилась с удовлетворительным результатом.
Следует отметить, что в большинстве случаев при круглогодичном аллергическом рините с легким персистирующим течением возникает необходимость в применении ингаляционных глюкокортикоидов, поскольку, несмотря на мероприятия, направленные на ограничение контакта с бытовыми аллергенами, исключение активного и пассивного курения, ограничение контакта с другими неспецифическими раздражителями, включая соблюдение гипоаллергенной диеты, регресса заболевания достигнуть не удается.
В плане дифференциальной диагностики аллергических ринитов и подходов к лечению их приводим схему лечения ринита, приведенную в Отчете международного консенсуса по диагностике и лечению ринитов (1990), видоизмененную и адаптированную с использованием аэрозолей назонекса (см. с. 103).