Иммунная система
Иммунная система вездесуща, ни на секунду не прекращает работы и критически важна для выживания.
Как и в случае с нервной системой, иммунная обладает и тем, что можно назвать инстинктами, и более сложными, усвоенными моделями поведения. Уже при рождении ваши иммунные клетки вполне способны распознать самые разные внешние угрозы, но, взрослея и набираясь опыта, они становятся более компетентными и разборчивыми. С каждым вторжением вируса, бактерии или грибка, с каждой новой потенциальной раковой клеткой ваше тело становится все искуснее в отражении угроз.
Как и в случае с нервной системой, несмотря на то, что обучение продолжается в течение всей жизни, работа иммунной системы ограничивается постепенной и неотвратимой потерей памяти. Молодая иммунная система наивна, но энергична, а старая иммунная система знает больше, но вот работает медленнее и более неуклюже. Одряхление иммунной системы выражается не в том, что она не распознает незваного гостя – например, пневмококковую пневмонию, – а в том, что она реагирует слишком медленно и невнятно, чтобы справиться с инфекцией раньше, чем она убьет весь организм – например, заражением крови. Судьба стареющей иммунной системы трагична и напоминает старую шутку о патологоанатомах: «Они все знают, все умеют, но помочь пациенту уже ничем не могут».
Клетки иммунной системы вырастают из стволовых клеток костного мозга, как и эритроциты. Их «родословная» разделяется на две основные ветви: лимфоциты и миелоциты. Лимфоциты – их так назвали потому, что эти клетки циркулируют не только в кровеносной, но и в лимфатической системе – включают в себя натуральные киллеры (NK-клетки), T-клетки и B-клетки. Вместе эти лимфоциты обеспечивают функционирование большей части иммунной системы. В группу миелоцитов входят тромбоциты (они способствуют свертываемости крови), эритроциты (красные кровяные тельца, переносящие кислород) и различные лейкоциты (белые кровяные тельца – базофилы, нейтрофилы, эозинофилы и макрофаги), тоже являющиеся частью иммунной системы.
У каждого из этих типов клеток есть собственные особые функции, шаблоны поведения и деления клеток; это значит, что каждый из компонентов иммунной системы стареет слегка по-разному. Соответственно, иммунная система не просто отказывает с возрастом – она отказывает сложными и неожиданными способами, а не вся целиком.
Стареющая иммунная система не останавливается: она беспорядочно машет руками, брызгает слюной и, не разбирая дороги, блуждает по телу со все меньшей эффективностью.
Иммунное старение – нередкая причина болезней и смерти пожилых людей, но его редко замечают и еще реже диагностируют. Клинические проявления – то, что мы видим и пытаемся лечить –включают в себя хронические воспаления, ревматоидный артрит, аутоиммунные болезни, повышенный риск развития пневмонии, сепсиса, целлюлита, опоясывающего лишая и, в некоторых случаях, различных форм рака. С возрастом слегка снижается количество лейкоцитов в периферической крови, но само по себе это не повышает риска инфекции. Более того, у большинства пожилых пациентов при инфекции иммунный ответ – повышение уровня лейкоцитов – возникает так же быстро, как и в молодости. Более того, у многих пожилых пациентов лейкоцитов в периферической крови даже больше нормы, и это часто коррелирует с атеросклерозом; у многих пострадавших от инфаркта или инсульта незадолго до события наблюдался повышенный уровень лейкоцитов. Короче говоря, проблема стареющего иммунитета – это не просто слишком малое (или большое) количество лейкоцитов в кровеносной системе, а реакция иммунной системы в целом. Вместо аккуратного, точного ответа на инфекцию старая иммунная система может среагировать, когда инфекции вообще нет – вызвав неуместное и хроническое воспаление, – а может не среагировать на настоящую инфекцию. Дело не в том, что она не отвечает на угрозы, а в том, что ответы часто становятся неверными – либо слишком медленными, либо направленными не на ту цель.
Как и у других активно делящихся клеток организма, у иммунных клеток с возрастом укорачиваются теломеры, хотя не у всех они укорачиваются одинаково. Например, В-лимфоциты обычно делятся в костном мозге, до того, как поступить в кровеносную систему, а вот T-лимфоциты чаще делятся уже после выхода в кровообращение. Кроме того, на самом деле лишь примерно каждая тридцатая иммунная клетка циркулирует в кровеносных сосудах: остальные находятся в тканях, особенно лимфатических, а способ и время выхода в кровеносную систему свой для каждого типа клеток.
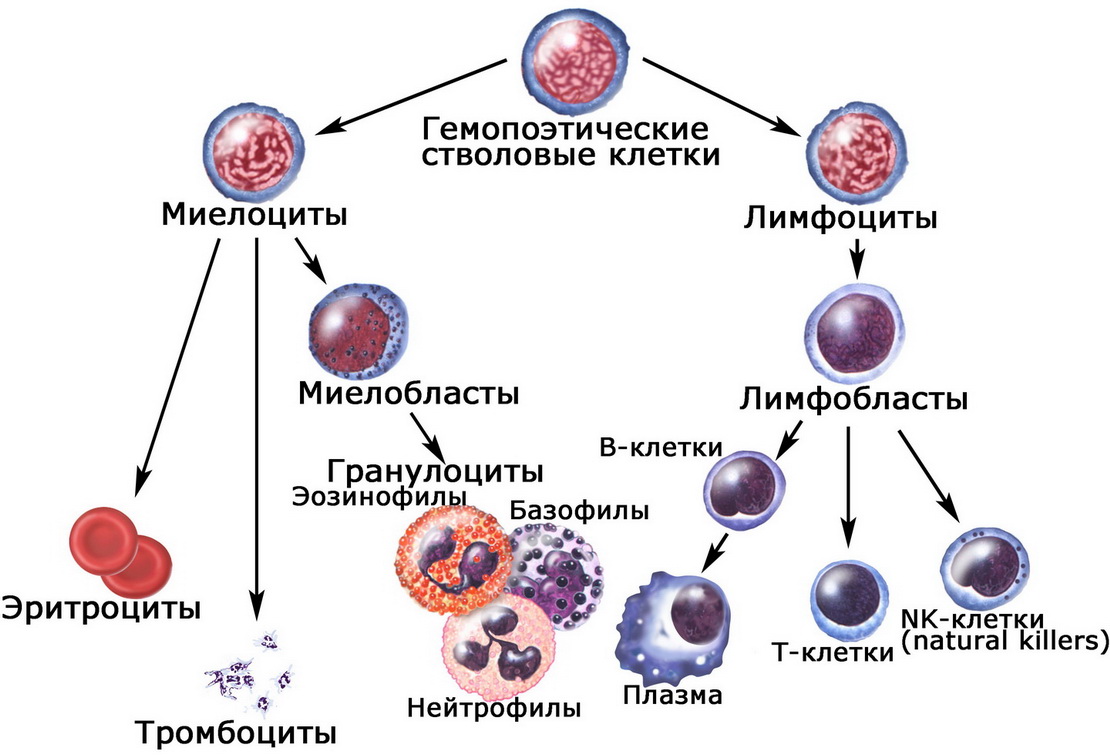
Различные типы клеток иммунной системы, разделенные на кровяную и лимфатическую ветвь; все они вырастают из стволовых клеток костного мозга.
У В-лимфоцитов есть специфический шаблон старения. Примерно 2% всех В-лимфоцитов в организме обновляются каждый день, хотя с возрастом этот показатель существенно снижается. Количество лимфоцитов остается относительно постоянным, потому что деление клеток уравновешивается их смертью в лимфоузлах и тканях. Даже когда количество лейкоцитов в периферической крови растет, например, при инфекциях, это скорее результат выхода уже существующих клеток в кровеносную систему, чем создания новых лимфоцитов путем деления. В-клетки первоначально появляются из стволовых клеток костного мозга, но эти клетки незрелые и требуют «редактирования»; самые активные В-клетки (те, которые могут вызвать аутоиммунные заболевания) уничтожаются еще до выхода из костного мозга. Лимфоциты, покидающие костный мозг, циркулируют в крови до тех пор, пока либо не встретят свой специфический антиген и активируются, либо умрут. После попадания в кровеносную систему они продолжают делиться, особенно внутри селезенки. Средняя длина теломер В-лимфоцитов в кровеносной системе зависит от баланса между сравнительно новыми и старыми клетками. Новые клетки появляются в результате недавних делений стволовых клеток и, соответственно, их теломеры короче; более старые В-клетки, играющие роль «памяти», живут дольше и имеют более длинные теломеры.
У T-лимфоцитов, с другой стороны, все работает совсем иначе. В-клетки делятся в начале своего жизненного цикла и перестают делиться после столкновения с антигенами, когда превращаются в В-клетки памяти; T-клетки же поначалу, в вилочковой железе, делятся очень нечасто, а вот после активации начинают делиться часто. Общее количество T-клеток остается более-менее постоянным, но скорость деления клеток выше на периферии. В результате у T-клеток, пробывших в кровеносной системе дольше всего, теломеры будут самыми короткими, а у тех, которые появились совсем недавно – самыми длинными.
Более того, измерение длины теломер в лимфоцитах периферической крови может ввести в заблуждение: как уже отмечалось, они составляют лишь 1/30 часть от общего числа. А при повторных измерениях мы очень редко измеряем те же самые клетки: при первом измерении мы можем, например, «поймать» клетки, которые только вошли в кровеносную систему и, соответственно, точно отражают длину теломер в стволовых клетках, а вот следующее измерение может быть уже искажено, если клетки в периферической крови постоянно делятся – мы можем недооценить истинную длину теломер. Оценка старения иммунной системы – или состояния здоровья – по длине теломер лейкоцитов в периферической крови, скорее всего, полезна, но результаты нужно очень тщательно интерпретировать.
Кроме собственно длины теломер, еще один ключевой вопрос в иммунном старении звучит так: как клетки на самом деле функционируют? Если принять, что изменения в функционировании – это результат изменения паттернов экспрессии генов, которое происходит из-за постепенного укорочения теломер, то эти самые функциональные изменения – ключ ко всему. Эти изменения проявляются в большинстве иммунных клеток, но самые очевидные из них происходят в популяции T-клеток. Эти клетки становятся «небрежными» (т. е. сигнальная трансдукция плохо регулируется) и хуже производят критически важную клеточную продукцию (например, лимфокины). С возрастом «наивных» T-клеток становится все меньше, и популяция T-клеток теряет возможность быстро делиться в ответ на инфекцию и антигены. Как и в случае с многими другими системами организма, стареющая иммунная система на некоторые вещи реагирует слишком хорошо, что приводит к аутоиммунным заболеваниям, а на другие – хуже, чем нужно (раковые клетки, вирусы и т. п.). Многие клетки постоянно активируются, вызывая хроническое воспаление, а другие, в частности, натуральные киллеры и другие цитотоксичные клетки, становятся намного менее эффективны.
Кроме того, постепенное укорочение теломер в стволовых клетках приводит к более медленному обновлению гемопоэтических клеток, в том числе эритроцитов, лимфоцитов и других типов клеток. В популяции лимфоцитов клетки начинают обновляться все реже, так что все большее их число начинает функционировать хуже. Если так происходит с эритроцитами, то результатом становится постепенная анемия. Как и анемия, возникающая при хронических болезнях, возрастная анемия, пусть она и редка, случается не потому, что заканчиваются стволовые клетки, а потому, что эти клетки просто перестают размножаться с достаточной скоростью. Короче говоря, в старости может развиться возрастная апластическая анемия из-за перебоев в работе стволовых клеток костного мозга.
Клинические результаты отражают все эти изменения. Старея, мы становимся более уязвимыми для инфекций, рака, хронических воспалений и аутоиммунных заболеваний.
Стареющая иммунная система: краткая справка
Возраст: говоря в общем, чем старше взрослый пациент, тем хуже работает его иммунная система.
Статистика: данные найти трудно, потому что одряхление иммунной системы сложно отделить от других возрастных заболеваний. Например, если пожилая женщина спотыкается из-за плохого зрения, не удерживает равновесия из-за слабых мышц, падает и ломает шейку бедра из-за остеопороза, у нее развиваются осложнения из-за плохой периферической циркуляции, а потом заражается инфекционной болезнью и умирает, что считать причиной смерти? Примерно по той же причине убытки, приносимые одряхлением иммунной системы, трудно изолировать, хотя они, безусловно, серьезны.
Диагноз: конкретный диагноз «одряхление иммунной системы» ставится довольно редко. Вместо того, чтобы выдавать направления на необязательные лабораторные анализы, врачи обычно по умолчанию считают, что у пожилых пациентов работа иммунной системы нарушена.
Лечение: одряхление иммунной системы вылечить невозможно. Врачи-терапевты обычно советуют соблюдать диету и часто делать прививки (хотя прививки реже вызывают адекватный иммунный ответ у пожилых людей, чем у молодых).






