Медикаментозная терапия СД2
Важно. Регулярный прием лекарственных препаратов.
Трудно переоценить значение так называемой комплаентности (т. е. приверженности) терапии. Если вас смущают назначения врача, лучше спросите, почему назначен тот или иной препарат, почему именно в такой дозе и кратности приема. Не отменяйте и не изменяйте, пожалуйста, назначенное лечение самостоятельно, вы можете серьезно навредить себе.
Не должно оставаться никаких иллюзий относительно возможности «обойтись немедикаментозными средствами». Следует отметить, что, по мере успешного регресса заболевания дозы препаратов могут быть снижены, а некоторые препараты, возможно, будут отменены.
При постановке диагноза СД2 врач определяет индивидуальную лечебную тактику по результатам обследования. В дальнейшем, контролируя каждые 3 месяца уровень HbA1c, врач проводит коррекцию сахароснижающей терапии, достигая целевого уровня HbA1c.
Существуют алгоритмы последовательного изменения сахароснижающей терапии, утвержденные международными эндокринологическими (диабетологическими) сообществами. Арсенал сахароснижающих препаратов для лечения СД2 сегодня очень велик. При этом различные группы препаратов воздействуют на различные механизмы заболевания (мы рассмотрели их в предыдущей главе).
Для удобства понимания того, как проводится лекарственная терапия СД2, разделим все препараты на группы по механизму действия.
I. Препараты, снижающие инсулинорезистентность.
1. Бигуаниды*: метформин.
2. Тиазолидиндионы (глитазоны)*: пиоглитазон, росиглитазон.
II. Препараты, стимулирующие секрецию инсулина.
1. Прямая стимуляция (секретогены инсулина)**:
а) препараты сульфонилмочевины: гликлазид, глимепирид, гликвидон, глипизид, глибенкламид;
б) глиниды: репаглинид, натеглинид.
2. Глюкозозависимая стимуляция (эффект инкретинов)*:
а) агонисты рецепторов GLP-1: эксенатид, лираглутид, ликсисенатид, дулаглутид;
б) ингибиторы ДПП-4 (глиптины): ситаглиптин, вилдаглиптин, саксаглиптин, линаглиптин.
III. Препараты, замедляющие всасывание глюкозы в кишечнике.
Ингибиторы альфа-глюкозидазы*: акарбоза.
IV. Препараты, повышающие выделение глюкозы с мочой.
Ингибиторы натрий-глюкозных котранспортеров 2-го типа (iSGLT-2) — глифлозины*: дапаглифлозин, канаглифлозин, эмпаглифлозин.
V. Инсулины**.
• ультракороткого действия;
• короткого действия;
• средней продолжительности действия;
• длительного действия;
• смеси коротких (ультракоротких) и пролонгированных инсулинов.
* низкий риск гипогликемии.
** высокий риск гипогликемии.
Все перечисленные препараты могут назначаться как в виде монотерапии, так и в различных комбинациях.
Все препараты для лечения сахарного диабета представлены ниже.

Механизм утилизации глюкозы клетками
Для того чтобы понять принцип действия различных сахароснижающих препаратов, рассмотрим каждую группу в отдельности.
I. Препараты, снижающие инсулинорезистентность.
1. Бигуаниды: метформин.
2. Тиазолидиндионы (глитазоны): пиоглитазон, росиглитазон.
Препараты этой группы называют еще «инсулин-сенситайзерами», т. е. повышающими чувствительность к инсулину.
Как известно, в основе развития СД2 лежит феномен инсулинорезистентности (рис. 7).
При этом чувствительность клеток к инсулину снижается, количество белков-транспортеров глюкозы уменьшается, и транспорт глюкозы внутрь клетки замедляется.
Единственный из представленных на рынке лекарственных препаратов бигуанид метформин (глюкофаж, сиофор) имеет многолетнюю историю эффективного и безопасного применения при СД2 и заслуженно считается препаратом первого ряда в лечении этого заболевания. Метформин применяют как в качестве монотерапии, так и в сочетании с любым из сахароснижающих препаратов. У него очень мало противопоказаний и нет серьезных побочных эффектов.
Тиазолидиндионы — сравнительно молодые лекарства для лечения СД2. В качестве монотерапии назначаются редко. Как правило, используются в комбинации с другими сахароснижающими препаратами.
II. Препараты, стимулирующие секрецию инсулина.
1. Прямая стимуляция (секретогены инсулина):
а) препараты сульфонилмочевины: гликлазид, глимепирид, гликвидон, глипизид, глибенкламид;
б) глиниды: репаглинид, натеглинид.
Препараты этих подгрупп взаимодействуют непосредственно с бета-клеткой поджелудочной железы, повышая продукцию инсулина.
Препараты сульфонилмочевины были первыми сахароснижающими таблетками для лечения СД2. Сегодня во всем мире эта группа препаратов выведена на вторую, иногда третью линию лечения. Но, увы, в России и сегодня каждый второй больной диабетом принимает манинил. Хорошо ли это? С одной стороны, — да, потому что манинил очень дешев, лечение обходится буквально в копейки, при этом сахароснижающий эффект манинила весьма силен. С другой стороны, манинил вызывает тяжелые и опасные гипогликемические состояния. Он необратимо связывается с бета-клетками поджелудочной железы и заставляет их вырабатывать инсулин даже тогда, когда сахар в крови уже снизился. Это свойство манинила чревато не только гипогликемиями, но и быстрым истощением и гибелью бета-клеток. Другие препараты сульфонилмочевины (амарил, диабетон, глюренорм) не столь агрессивны, но и они могут вызывать гипогликемии.
Глиниды появились на рынке сахароснижающих средств значительно позже препаратов сульфонилмочевины. В России их применяют довольно редко.
Итак, в настоящее время секретогены инсулина редко применяют в качестве первой линии при лечении СД2 из-за высокого риска гипогликемии. Но они успешно используются в качестве препаратов второй и третьей линии при комбинации сахароснижающих средств.
Эти препараты не рекомендуется комбинировать с сахароснижающими лекарствами, которые тоже обладают высоким риском гипогликемии, например с инсулином.
2. Глюкозозависимая стимуляция (эффект инкретинов):
а) агонисты рецепторов GLP-1: эксенатид, лираглутид, ликсисенатид, дулаглутид;
б) ингибиторы ДПП-4 (глиптины): ситаглиптин, вилдаглиптин, саксаглиптин, линаглиптин.
К этим подгруппам относятся препараты, механизм действия которых основан на эффекте инкретинов (мы говорили о нем в предыдущей главе).
В команде сахароснижающих препаратов эти лекарства появились сравнительно недавно. В настоящее время продолжается активная разработка новых лекарств этой подгруппы.
Агонисты рецепторов GLP-1 обладают инкретиноподобным действием либо являются аналогами человеческого GLP-1. Препараты эффективны, безопасны, достоверно снижают массу тела. Единственный минус — в настоящее время агонисты рецепторов GLP-1 выпускаются только в инъекционных формах.
Ингибиторы ДПП-4 обладают способностью блокировать кишечный фермент ДПП-4 (дипептидилпептидазу четвертого типа). Этот фермент является физиологическим разрушителем кишечных инкретинов. Поскольку при СД2 количество инкретинов уменьшается, остроумное решение блокировать фермент-разрушитель позволяет продлить период жизни инкретинов и усилить их действие на клетки поджелудочной железы, приводящее к снижению гликемии.
III. Препараты, замедляющие всасывание глюкозы в кишечнике.
1. Ингибиторы альфа-глюкозидазы: акарбоза.
Единственный представитель этой группы — акарбоза. Этот препарат блокирует фермент альфа-глюкозидазу, отвечающий за всасывание глюкозы в кишечнике, соответственно уменьшается и концентрация сахара в крови.
Препарат имеет низкую эффективность и применяется редко.
IV. Препараты, повышающие выделение глюкозы с мочой.
1. Ингибиторы натрий-глюкозных ко-транспортеров 2 типа (iSGLT-2) — глифлозины: дапаглифлозин, канаглифлозин, эмпаглифлозин.
Эти препараты появились совсем недавно. Чтобы понять, как они работают, мы должны уточнить, что такое «почечный порог глюкозы». Наш организм бережлив и не выбрасывает с отходами такие ценности, как глюкоза, белки, микроэлементы. Появление этих веществ в моче указывает либо на болезни почек, либо на серьезные нарушения обмена веществ. При сахарном диабете организм вынужден избавляться от «лишней» глюкозы, чтобы снизить ее уровень в крови. Мы знаем, что когда уровень глюкозы в крови слишком высок, «лишняя» глюкоза начинает выделяться с мочой. Почечный порог глюкозы весьма индивидуален, но в среднем глюкоза появляется в моче при гликемии 8–10 ммоль/л и более. За сутки почки фильтруют около 180 г глюкозы (стакан сахара!) и, если уровень глюкозы в плазме ниже, чем почечный порог, всю эту глюкозу возвращают обратно в кровь специальные транспортеры (натрий-глюкозные ко-транспортеры (рис. 8). Фармакологи придумали препараты (глифлозины), блокирующие эти транспортеры, что приводит к утечке глюкозы с мочой и соответственно к уменьшению гипергликемии.
V. Инсулины
Как известно, при любом типе сахарного диабета имеется дефицит инсулина.
При СД2 однажды наступает момент, когда собственного инсулина уже не хватает, несмотря на назначение комбинации сахароснижающих таблеток в высоких дозах.
Фактически можно сказать, что при длительном течении СД2 со временем развивается абсолютная инсулиновая недостаточность. Это происходит тем быстрее, чем хуже компенсирован сахарный диабет.
Обычно к 10–15 году существования СД2 формируется потребность в заместительной инсулинотерапии, так как собственного инсулина вырабатывается уже очень мало, что делает неэффективным применение секретогенов (стимуляторов производства) инсулина. Для сохранения жизни больного в этот момент показано назначение инсулинотерапии (рис. 9).
Назначение инсулина при СД2 не всегда носит постоянный характер.
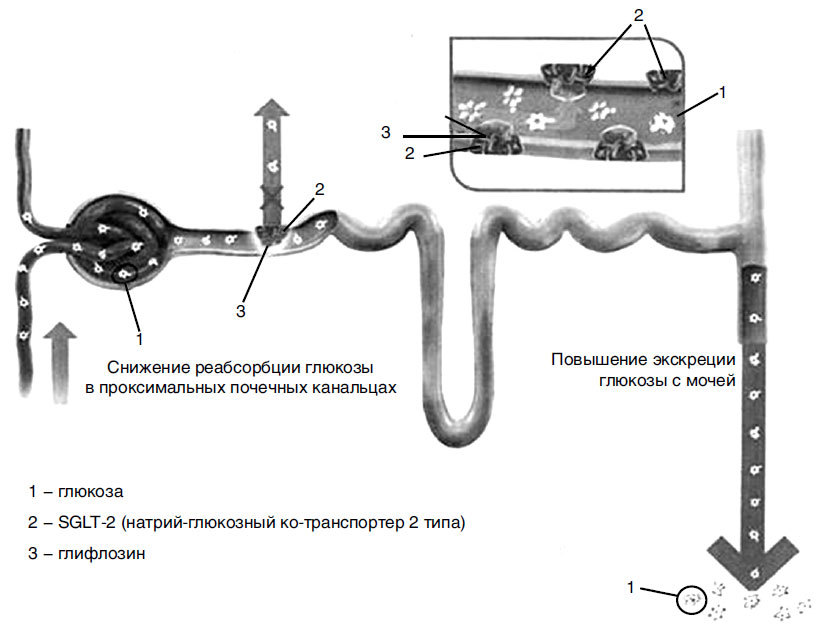
Механизм действия ингибиторов натрий-глюкозных ко-транспортеров 2 типа (iSGLT-2) «глифлозинов»
В ряде случаев, например на фоне длительной декомпенсации диабета или на фоне тяжелого сопутствующего заболевания, инсулин перестает вырабатываться из-за феномена глюкозотоксичности.
Что это такое?
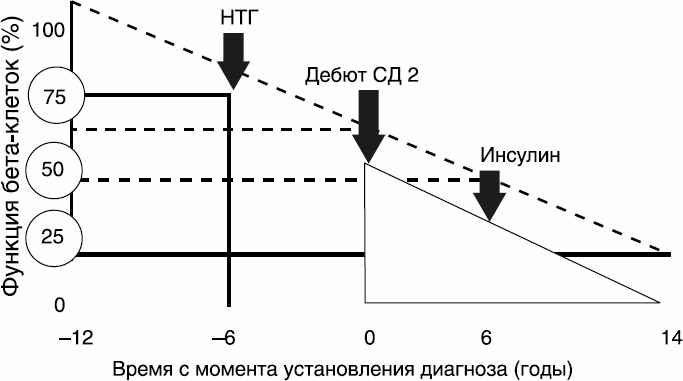
Снижение количества бета-клеток (треугольник) в процессе прогрессирования СД2
Мы знаем, что самым мощным физиологическим стимулятором секреции инсулина является глюкоза. Чем выше уровень глюкозы в крови, тем больше инсулина стремится произвести бета-клетка.
А теперь представьте, что глюкозы в крови так много, что бета-клетка не в состоянии производить столько инсулина, сколько требует уровень гликемии. В какой-то момент ресурсы бета-клетки истощаются, и она останавливает производство инсулина, не способная реагировать на гиперстимуляцию. Вот так примерно развивается глюкозотоксичность.
Определить необходимость начала инсулинотерапии можно и по уровню HbA1c. Если он > 9 %, пора начинать инсулинотерапию. И чем быстрее это будет сделано, тем ниже вероятность тяжелых осложнений сахарного диабета.
Чтобы возвратить бета-клетке способность адекватно реагировать на стимуляцию глюкозой, необходимо ликвидировать тяжелую гипергликемию. Для этого назначают инсулин на короткий срок (7–10 дней). Гликемия снижается до целевых значений. Бета-клетки восстанавливают свою функцию. Инсулин может быть отменен и назначены таблетированные сахароснижающие препараты.
Но это касается только глюкозотоксичности, а не гибели бета-клеток при длительном течении СД2.
Если количество бета-клеток значительно снижено, определение инсулина или С-пептида в крови позволит своевременно это понять (ранее обсуждалось, что такое С-пептид и для чего определяется его уровень).