5.4. Синдром раздраженной кишки или дисбактериоз
В книге «Лекарства: как выбрать нужный и безопасный препарат» доктор Родионов уже писал, что дисбактериоза не существует, что это продукт отечественного медицинского мифотворчества. Однако значительная часть пациентов приходит на прием именно с этим псевдодиагнозом, который их сопровождает не один год. Они сдают анализы кала «на дисбактериоз», принимают антибиотики и пробиотики, проверяют, как этот анализ «улучшился» после лечения. Анализ этот имеет крайне низкую воспроизводимость. То есть без всякого лечения, если его сдать на следующий день, результат будет совершенно другим. Поэтому для оценки результата лечения с таким же успехом можно ориентироваться на сводку погоды.
Анализ кала на дисбактериоз абсолютно неинформативен, так как имеет крайне низкую воспроизводимость. Делать его бессмысленно.
Вероятная причина дискомфорта в кишечнике — это не дисбактериоз, а результат избыточного бактериального роста в тонкой кишке. Единственный подходящий вид лечения при этом — не переедать и не употреблять в большом количестве углеводы.
Почему же тогда антибиотики иногда помогают? Антибиотики подавляют размножение кишечных бактерий, которые ответственны за усиленную перистальтику и газообразование, и могут на небольшое время принести облегчение, независимо от истинной причины этих симптомов. Однако долго антибиотики принимать нельзя, и даже недолго, без достаточных показаний, это может быть опасно. Ближайший аналог дисбактериоза в научной медицине — это синдром избыточного бактериального роста в тонкой кишке (СИБР). При этом заболевании происходит усиленное размножение бактерий в кишечнике, которые мигрируют из толстой кишки в тонкую, провоцируют усиленную перистальтику, боль, газообразование, диарею. Основная причина СИБР — неправильное, избыточное, богатое легкодоступными углеводами питание: сдоба, сладкое, некоторые фрукты. Диагностируют СИБР при помощи водородного дыхательного теста — дают пациенту выпить раствор глюкозы (иногда других сахаров), а затем в выдыхаемом воздухе фиксируют прирост содержания водорода, который синтезируется из глюкозы кишечными бактериями. Лечение — отказ от переедания и ограничение углеводов.
В подавляющем большинстве случаев причиной нелокализованной и мигрирующей боли в животе, боли в подвздошных областях в сочетании с диареей или запором является также функциональное расстройство кишечника — синдром раздраженной толстой кишки (СРК). Как доктор диагностирует СРК? В первую очередь ему нужно исключить органические заболевания, для чего применяют вышеперечисленные критерии, определяют показания к колоноскопии, при необходимости выполняют ее.
Если при колоноскопии органических проблем не нашли или для нее нет очевидных показаний по данным предварительного обследования — боль, вероятно, связана с СРК. Сам синдром раздраженной кишки бывает с преобладанием диареи, запоров или смешанный вариант. Главная особенность — это смена периодов запора, поноса и нормального стула. При разных формах длительность этих периодов разная, какой-то из них обычно преобладает.
Главная особенность синдрома раздраженной кишки — смена периодов запора, поноса и нормального стула в течение не менее трех месяцев.
СРК, так же как и функциональная диспепсия, в значительной мере связан с психологическими феноменами — тревогой, депрессией, навязчивостями. Это хроническое состояние, симптомы которого проявляются регулярно, раз в неделю и чаще, на протяжении трех и более месяцев.
Лечение СРК во многом сходно с лечением функциональной диспепсии. Здесь не применяют ингибиторы протонной помпы, но используют спазмолитики (мебеверин, дюспаталин, дицетел, бускопан, спазмомен) и противотревожные средства, а также назначают антидепрессанты (дулоксетин, флуоксетин, пароксетин, паксил, прозак, симбалта, ципрамил, ципралекс и т. д.). И, как в случае с функциональной диспепсией, препараты эти назначают не для лечения депрессии (она может у пациента или быть, или отсутствовать, и ее коррекцией должен заниматься психиатр), а для лечения собственно СРК.
Рассмотрим довольно типичную историю из практики.
Мужчина (30 лет) обратился в связи с монотонной, настойчивой, не очень сильной, но навязчивой и изматывающей болью в животе. Боль возникает в разных отделах живота, но чаще слева внизу живота — в подвздошной области. Боль ровная, монотонная, но перед дефекацией и сразу после нее усиливается и становится схваткообразной. Более выражена по утрам, но может длиться весь день, мешает заснуть, но если заснуть удалось, то не становится причиной пробуждения. Иногда боль сопровождается послаблением стула до 4 раз, преимущественно в утренние часы. Описанные жалобы примерно с 20 лет возникали периодами по 2–6 месяцев, а в последние 3 года существуют непрерывно. Пациент неоднократно обращался за медицинской помощью. Проводили обследования: разнообразные анализы крови и кала, УЗИ, колоноскопию, компьютернуютомографию. Существенных проблем выявлено не было. Состояние его расценивали как дисбактериоз, хронический панкреатит, колит, спаечную болезнь (когда-то у пациента была операция по поводу аппендицита). Назначали лечение пробиотиками, ферментными препаратами, сульфасалазином без отчетливого эффекта. Пациент считает, что длительная болезнь сделала его раздражительным и тревожным. Из анамнеза стоит отметить, что три года назад он получил значительное повышение по службе, из заместителя начальника отдела до начальника управления, что совпало со значительным ухудшением течения болезни. Психологическое тестирование выявило ярко выраженную тревогу. Пациенту были назначены спазмолитик мебеверин (дюспаталин), противотревожное средство диазепам (реланиум) на короткий срок и антидепрессант циталопрам (ципрамил) на 6 месяцев. Через месяц у пациента оставались минимальные жалобы, к концу курса лечения достигнута полная ремиссия (жалобы отсутствовали). Параллельно пациент работал с психотерапевтом, была найдена связь тревоги с внутренней неготовностью пациента к высокой должности и руководству большим коллективом, психотерапевт помог пациенту преодолеть этот страх.
Проанализируем этот случай, поскольку он собрал в себе несколько типичных врачебных ошибок, которые приходится наблюдать чуть ли не ежедневно.
Пациенту ставили диагноз «дисбактериоз» и лечили от несуществующей болезни.
Пациенту ставили диагноз «колит» и лечили серьезным противовоспалительным препаратом — сульфаслалазином. Диагноза «колит», без уточнений, какой именно, также не существует. Колит всегда должен быть уточнен прилагательным, определяющим его природу, — неспецифический язвенный, антибиотик-ассоциированный, инфекционный, микроскопический и т. д. У этого пациента признаков колита, то есть воспаления толстой кишки, по данным колоноскопии и прочих обследований, не было. Нередко приходится видеть, что под этим неуточненным и безосновательным «колитом» скрывается именно СРК.
И наконец, «спаечная болезнь». Этот реально существующий диагноз можно увидеть выставленным без каких-либо оснований настолько часто, что стоит обсудить его подробнее.
Спаечная болезнь и хронический аппендицит — реальные болезни, ставшие «диагностической свалкой».
Эти два диагноза нередко можно встретить у пациентов с СРК и другими видами функциональной боли. Когда длительный срок не могут найти причину боли, диагнозы спаечной болезни и хронического аппендицита вручаются как орден, в статуте которого написано: «сей страдалец болеет долго, непонятно, был у всех профессоров, и медицина перед ним бессильна».
На самом деле эти болезни встречаются много реже, чем одноименные диагнозы. Спаечная болезнь развивается у пациентов, перенесших большие операции и/или большое воспаление в животе — перитонит. Петли кишечника, упакованы, как в пакеты, в брюшину, которая подвешивает их на брыжейке.
Петли кишок, обернутые брюшиной, свободно скользят друг относительно друга, между ними находится жидкость, выполняющая функцию смазки. При повреждении брюшины она воспаляется, и листы ее из разных петель могут срастаться между собой, иногда образуя большие конгломераты, где кишечник оказывается скован и проходимость его существенно снижается. Однако при небольших нагрузках, если есть понемногу и пищу, не провоцирующую газообразования, не содержащую больших кусков, кишечник со своей работой справляется и в этих условиях. Но если пищевая нагрузка избыточна, содержит или крупные куски овощей, или слипшиеся куски теста (хинкали, беляши), возникает затруднение прохождения пищи разной степени выраженности. В легких случаях это схваткообразная боль в животе, которая уменьшается после дефекации и отхождения газов. А при развитии спаечной кишечной непроходимости боль становится очень сильной, сопровождается вздутием живота и нередко рвотой. Это острое состояние требует помощи хирурга.
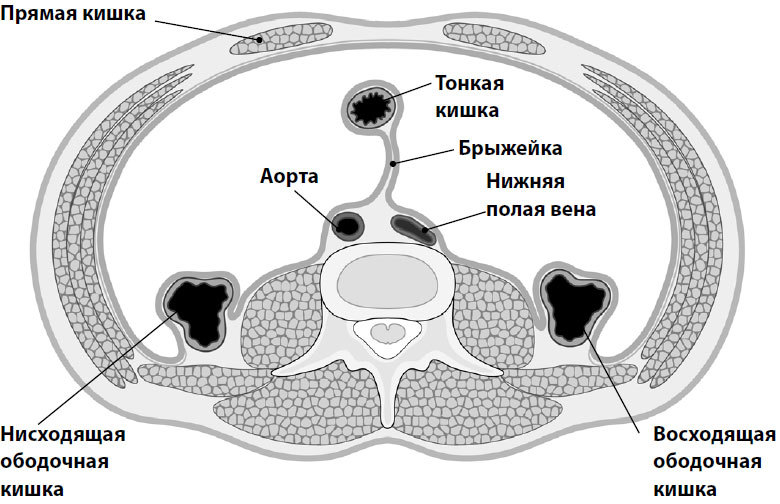
Кишечник на брыжейке
Как видим, по механизму боль при спаечной болезни не может быть монотонной постоянной, а только спастической схваткообразной и связана не с фактом наличия спаек, а с растяжением кишки, неспособной пропустить весь объем своего содержимого. Лечение здесь может быть симптоматическим — спазмолитики в момент боли. Радикальное лечение — оперативное рассечение спаек, но эффективность операции не всегда так высока, как мы бы хотели. Зато заведомо бессмысленно использование средств «для рассасывания спаек». Лидазы, лонгидазы, вобэнзима, флогэнзима и им подобных — это шарлатанские снадобья.
Любые средства для рассасывания спаек — абсолютное шарлатанство!
Хронический аппендицит тоже популярный диагноз для объяснения постоянных болей в животе, особенно в правой его половине. В реальности же под этим названием скрывается набор различных воспалительных осложнений острого и рецидивирующего аппендицита. Это либо аппендикулярный инфильтрат, либо абсцессы с локальным осумкованным воспалением брюшины. То есть хронический аппендицит можно расценивать как осложненное течение неоперированного (реже оперированного) острого аппендицита. Инфильтрат представляет собой опухолеподобное образование, состоящее из воспалительных клеток — лейкоцитов. Абсцесс — полость, заполненная гноем. При хроническом аппендиците возможна монотонная боль, но выявляются симптомы воспаления — пусть небольшое, но повышение температуры, повышение лейкоцитов и СОЭ в крови, повышение С-реактивного белка (наиболее чувствительный маркер воспаления). УЗИ и компьютерная томография позволяют увидеть и собственно субстрат этой болезни — инфильтрат или абсцесс.
Дивертикул — это выпячивание истонченной стенки кишки в виде пузырька.
Диагноз «первично хронический аппендицит», когда нет ни воспаления, ни температуры, ни типичных признаков при УЗИ и КТ, скорее подходит для парамедицинского фэнтези, чем для истории болезни реального пациента.
Если хронический аппендицит действительно есть в виде аппендикулярного инфильтрата или абсцесса, лечение его обострения возможно антибиотиками, но обычно хирургическое вмешательство рано или поздно оказывается необходимым.
Еще один источник хронической и рецидивирующей боли в животе, особенно в левой ее половине, — дивертикулит. Дивертикулит — воспаление дивертикула.
Дивертикул можно обнаружить при рентгене с барием, его устье (отверстие, соединяющее пузырек с кишкой) можно рассмотреть при колоноскопии. Однако заключение колоноскопии: «дивертикулы без признаков дивертикулита» — не гарантия отсутствия этой болезни. Дело в том, что колоноскопия — это взгляд изнутри. А при дивертикулите основные события происходят снаружи пузырька. Вокруг дивертикула формируется воспалительный инфильтрат, который может затрагивать брюшину и брыжейку, в тяжелых случаях формировать абсцессы в брюшной полости. Лучше всего такие признаки дивертикулита выявляет компьютерная томография. Кроме того, при дивертикулите боль обычно сочетается с эпизодами запора или поноса, повышением температуры, общим недомоганием. В крови повышены СОЭ и С-реактивный белок.
Для лечения дивертикулита в остром периоде используют антибиотики. При осложненном течении — оперативное лечение. Однако при рецидивирующем дивертикулите, если еще недавно основным методом лечения была операция, то теперь главным методом стало лечение противовоспалительным препаратом месалазином. В зависимости от формы болезни лечение месалазином может продолжаться месяцы и годы.