Глава 19. ИНФЕКЦИОННЫЕ БОЛЕЗНИ
АКТИНОМИКОЗ – хроническая инфекционная болезнь антропонозного происхождения с контактным механизмом передачи возбудителя. Характеризуется преимущественным поражением лица, шеи, челюстей, образованием в легких тканей инфильтрата с тенденцией нагноения.
Этиология, патогенез. Возбудитель – актиномицеты, грамположительные аэробы, которые входят в состав нормальной микрофлоры слизистой оболочки рта, а также желудочно-кишечного тракта и влагалища. Заболевание человека вызывается Actinomyces israelii, реже другими видами. Источник инфекции – человек, в организме которого грибы являются сапрофитами микрофлоры рта. Механизм передачи возбудителя – контактный (часто при поцелуях). Восприимчивость людей низкая, заболевание чаще развивается при снижении иммунитета на фоне гнойных воспалительных заболеваний, травм. При развитии заболевания сапрофитные анаэробные актиномицеты переходят в аэробную форму. Размножение возбудителя сопровождается воспалительной реакцией окружающих тканей, в которых образуются инфильтраты с тенденцией к некрозу и абсцедированию. Абсцессы прорываются через кожу, реже – в плевральную или брюшную полость. Актиномикоз встречается во всем мире спорадически. Чаще заболевают мужчины, преимущественно жители городов.
Симптомы, течение. Инкубационный период неизвестен. Клиническая картина зависит от локализации процесса. Чаще всего поражаются подкожная клетчатка в челюстно-лицевой области, области ягодиц, а также легкие, органы брюшной полости, возможны и другие локализации процесса, в редких случаях наблюдается генерализованное септическое течение болезни.
При кожной форме характерно развитие плотного, постепенно увеличивающегося в размерах малоболезненного багрово-синюшного инфильтрата, который в дальнейшем нагнаивается, размягчается, абсцессы вскрываются, и формируются свищи с серозно-гнойным или геморрагическим отделяемым, в котором видны желтоватые зерна – друзы актиномицет. Нагноение сопровождается лихорадкой, познабливанием, общим недомоганием. Постепенно в процесс вовлекаются соседние участки подкожной клетчатки и формируется бугристый деревянистой плотности инфильтрат с множественными свищами. При распаде инфильтрата возможно образование вяло гранулирующих язв. Чаще процесс локализуется у угла нижней челюсти, распространяясь на мышцы щеки, губы, язык, миндалины, гортань, трахею, глазницы. На шее инфильтрат образует поперечно расположенные валики, что придает ей своеобразный вид.
Актиномикоз легких занимает второе по частоте место. Он начинается с явлений бронхита. Сначала появляется сухой кашель, который постепенно становится продуктивным. Мокрота слизисто-гнойная, часто с прожилками крови. Постепенно нарастает слабость, появляются боли при дыхании, образуются свищи, которые часто сообщаются с бронхами.
Третье по частоте место занимает абдоминальный актиномикоз. Первоначально процесс локализуется чаще всего в илеоцекальной области, потом распространяется на брюшную стенку с образованием инфильтратов и свищей, на соседние органы – печень, почки, позвоночник. У больных повышается температура тела, появляются боли в животе, диспептические явления, признаки раздражения брюшины. Возможен актиномикоз прямой кишки, костей, суставов и др. Течение актиномикоза может осложняться присоединением вторичной бактериальной инфекции. У больных с иммунодефицитом возможно гематогенное метастазирование, приводящее к генерализованному течению болезни.
Большое значение имеет лабораторное подтверждение диагноза: микроскопия нативного мазка из отделяемого свищей и обнаружение в нем друзы или нити мицелия актиномицет, посев для получения культуры возбудителя. Меньшее значение имеет обнаружение актиномицет в мокроте, со слизистой ротоглотки, так как они могут быть обнаружены и у здорового человека. Используются также кожно-аллергическая реакция с актинолизатом и РСК, исследование иммунного статуса.
Дифференциальный диагноз проводят с новообразованиями, гнойновоспалительными болезнями другой этиологии, сифилисом, туберкулезом, скрофулодермой.
Лечение. Больных госпитализируют по клиническим показаниям. Проводится длительная комбинированная терапия антибиотиками в сочетании с амфотерицином В, актинолизатом и иммуномодуляторами; по показаниям применяют хирургические методы. В зависимости от формы и тяжести процесса назначают пенициллин в дозе от 3 млн до 24 млн ЕД в сутки в течение 1–1,5 мес, затем фекоксиметилпенициллин по 2–5 г в сутки в течение 3–6 мес. Эффективны также длительные курсы лечения тетрациклином до 2 г в сутки или доксициклином по 0,1 г 2 раза в сутки, показаны также макролиды. Одновременно подкожно или в/м вводят актинолизат по 3 мл 2 раза в неделю в течение 3 мес. Из иммуномодуляторов показаны иммунофан и полиоксидоний. Диспансерное наблюдение за переболевшим в связи с возможностью рецидива продолжается в течение 1–2 лет.
Прогноз без лечения тяжелый, особенно при торакальной и генерализованной форме. Актиномикоз любой локализации протекает годами с обострениями и ремиссиями. Без лечения болезнь, как правило, неуклонно прогрессирует. Чем раньше начинается лечение, тем больше вероятность излечения или длительной ремиссии.
Профилактика заключается в санации полости рта, лечении одонтогенных и других очагов инфекции, общее повышение резистентности организма. Меры специфической профилактики не разработаны.
АМЕБИАЗ (амебная дизентерия) – протозойное заболевание, характеризующееся язвенным поражением толстого кишечника, иногда осложняющееся абсцессами печени, поражением легких и других органов.
Этиология, патогенез. Возбудитель – дизентерийная амеба – может находиться в трех формах. Большая вегетативная форма (тканевая форма, эритрофаг) способна фагоцитировать эритроциты и встречается только у больных; просветная форма и стадия цисты встречаются у носителей амеб. Заражение наступает при попадании цист в пищеварительный тракт человека. В толстом кишечнике циста превращается в просветную форму, наступает носительство. Заболевание развивается лишь при переходе просветной формы в тканевую. При размножении тканевой формы в стенке кишки возникают небольшие абсцессы в подслизистой оболочке, которые затем прорываются в просвет кишки с образованием язв. Гематогенно дизентерийная амеба может проникнуть в печень, реже в другие органы и вызвать образование абсцессов. Рубцы, формирующиеся при заживлении язв, могут привести к сужению кишечника.
Симптомы, течение. Инкубационный период продолжается от 1 нед до 3 мес. Болезнь начинается относительно остро. Появляются слабость, головная боль, умеренная боль в животе, жидкий стул с примесью стекловидной слизи и крови. Температура субфебрильная. После острого периода, как правило, бывает длительная ремиссия, затем заболевание обостряется вновь и принимает хроническое течение. Без антипаразитарного лечения хронические формы могут продолжаться 10 лет и более. Они протекают в виде рецидивирующих или непрерывных форм. Отмечаются боль в животе, понос, чередующийся с запором, временами примесь крови в испражнениях. При длительном течении развивается астенический синдром, упадок питания, гипохромная анемия. При ректороманоскопии обнаруживаются язвы до 10 мм в диаметре, глубокие, с подрытыми краями. Дно язв покрыто гноевидным налетом. Язвы окружены венчиком гиперемированной слизистой оболочки.
К осложнениям амебиаза относятся перитонит вследствие перфорации кишечника, амебома, кишечное кровотечение, выпадение слизистой оболочки прямой кишки. Из внекишечных осложнений чаще наблюдается абсцесс печени. Он может развиться как во время острого периода, так и спустя длительное время, когда уже нет выраженных поражений кишечника. При остром течении абсцесса появляются лихорадка гектического типа, озноб, боль в правом подреберье. Рентгенологически выявляется высокое стояние диафрагмы или локальное выпячивание ее. Даже небольшие абсцессы можно выявить при сканировании печени. При хроническом абсцессе интоксикация и лихорадка выражены слабо. Амебный абсцесс может прорваться в окружающие органы и привести к образованию поддиафрагмального абсцесса, перитонита, гнойного плеврита. Абсцесс легкого может возникнуть в результате прорыва гноя из печени либо гематогенным путем; иногда наблюдаются абсцессы головного мозга.
Лабораторным подтверждением диагноза служит обнаружение в испражнениях большой вегетативной формы амебы с фагоцитированными эритроцитами. Чаще амебы обнаруживаются в материале, взятом при ректороманоскопии с кишечной язвы. Исследование нужно проводить не позднее 20 мин после дефекации или взятия материала. Используются серологические методы диагностики. Реакция непрямой иммунофлюоресценции позволяет обнаружить специфические антитела в сыворотке больных.
Амебиаз необходимо дифференцировать от дизентерии, балантидиаза, неспецифического язвенного колита, новообразования толстого кишечника.
Лечение. При бессимптомном носительстве применяют хиниофон (ятрен) по 0,65 г 3 раза в сутки в течение 20 дней. При легких и среднетяжелых формах заболевания используют метронидазол (клион-Д, метрогил, трихопол, флагил, эфлоран). Назначают его по 0,75 г 3 раза в сутки в течение 5-10 дней в сочетании с ятреном (по 0,65 г 3 раза в сутки) или тетрациклином (по 0,5 г 4 раза в сутки в течение 5 дней). При тяжелом течении амебиаза к указанной терапии (метронидазол + ятрен или метронидазол + тетрациклин) добавляют дегидроэметин в/м (по 1,0–1,5 мг/кг в сутки – не более 60 мг в сутки – в течение 5 дней); возможна комбинированная терапия метронидазолом (по 0,75 г 3 раза в сутки) и энтероседивом (по 2 таблетки 3 раза в сутки). В случае развития внекишечных осложнений также показана комбинированная терапия, включающая метронидазол, ятрен или хлорохин фосфат (хингамин, делагил, по 1 г в сутки в течение 2 дней, затем по 0,5 г в сутки в течение 2 нед), дегидроэметин, иногда – фуразалидон (по 0,1 г 4 раза в сутки в течение 10 дней). При больших абсцессах печени, не поддающихся консервативной терапии, под контролем УЗИ проводят чрескожную пункцию абсцесса, его дренирование и промывание полости амебоцидными средствами.
Прогноз при кишечном амебиазе благоприятный. Возможны резидуальные явления в виде сужения кишечника. При амебном абсцессе печени или мозга возможен летальный исход, однако современная терапия сделала прогноз более благоприятным.
Профилактика. Изоляция, госпитализация и лечение больных. Носители амеб не допускаются к работе в системе общественного питания. Общие меры профилактики такие же, как при дизентерии.
АСПЕРГИЛЛЕЗ – см. в главе «Болезни органов дыхания».
БАЛАНТИДИАЗ – протозойная болезнь, характеризующаяся интоксикацией и язвенным поражением толстой кишки, склонностью к затяж-ному и хроническому течению и высокой летальностью при поздно начатой терапии.
Этиология, патогенез. Возбудитель – балантидия – относится к классу инфузорий, встречается в вегетативной форме и в виде цист, устойчивых во внешней среде. Считается, что у человека и свиньи паразитирует один вид балантидий. Заражение человека происходит при попадании балантидий в пищеварительный тракт, где они могут длительно существовать (в тонком кишечнике), не вызывая болезни. У некоторых инфицированных лиц балантидии проникают в ткани, вызывая кровоизлияния, очаги некроза и язвы. Они имеют неправильные очертания, изрезанные и утолщенные края, неровное дно, покрытое кровянисто-гнойным налетом. Может наступить прободение язв, перитонит.
Симптомы, течение. Инкубационный период длится от 5 до 30 дней (чаще от 10 до 15 дней). Острые формы болезни характеризуются лихорадкой, симптомами общей интоксикации и признаками поражения кишечника (боль в животе, понос, метеоризм, возможны тенезмы). В испражнениях отмечается примесь слизи и крови. Характерны спазм и болезненность толстого кишечника, увеличение печени. При ректороманоскопии выявляется очаговый инфильтративно-язвенный процесс. При тяжелом течении отмечаются интоксикация, высокая лихорадка, стул до 20 раз в сутки с примесью слизи и крови с гнилостным запахом. Больные быстро худеют, иногда появляются симптомы раздражения брюшины. При ректороманоскопии устанавливают обширные язвенные поражения. При хроническом балантидиазе симптомы интоксикации выражены слабо, температура тела нормальная, стул до 2–3 раз в сутки, жидкий, со слизью, иногда с примесью крови. При пальпации болезненность преимущественно слепой и восходящей кишки. При ректороманоскопии могут быть обнаружены типичные язвенные изменения. Подтверждением диагноза служит обнаружение паразитов в кале (исследование необходимо проводить не позднее чем через 20 мин после дефекации).
Лечение. Применяют тетрациклин (по 0,4 г 4 раза в сутки в течение 7-10 суток), мономицин (по 0,6–1,5 г в сутки двумя циклами по 5 дней с 5-дневным перерывом). Ампициллин (по 1 г 4 раза в сутки в течение 5–7 дней), метронидазол (по 0,5 г 3 раза в сутки в течение 5–7 дней). При интоксикации рекомендуется парентеральное введение раствора глюкозы или изотонического раствора хлорида натрия.
Прогноз при современной терапии благоприятный. Без применения антипаразитарной терапии летальность достигала 10–12 %.
Профилактика. Соблюдение гигиенических мер при уходе за свиньями. Выявление и лечение больных балантидиазом людей. Общие меры профилактики те же, что и при дизентерии.
БЕШЕНСТВО (водобоязнь, гидрофобия) – острая вирусная болезнь, возникающая после попадания на поврежденную кожу слюны инфицированного животного. Характеризуется развитием своеобразного энцефалита со смертельным исходом.
Этиология, патогенез. Возбудитель относится к группе рабдовирусов. Патогенен для многих теплокровных животных, которые начинают выделять вирус со слюной за 7–8 дней до появления клинических симптомов. После внедрения через поврежденную кожу вирус по нервным стволам достигает головного мозга, вызывая в нем отек, кровоизлияния, дегенерацию нервных клеток. Вирус попадает также в слюнные железы и со слюной выделяется во внешнюю среду.
Симптомы, течение. Инкубационный период длится от 10 дней до года (чаще 1–3 мес). Выделяют 3 стадии заболевания: I – начальную (депрессии), II – возбуждения и III – параличей. Начальная стадия длится 1–3 дня. В это время у больного появляются неприятные ощущения в области укуса или ослюнения (жжение, тянущие боли, зуд), хотя рана уже зарубцевалась, беспричинная тревога, депрессия, бессонница. Стадия возбуждения характеризуется гидрофобией, аэрофобией и повышенной чувствительностью. Гидрофобия (водобоязнь) проявляется в том, что при попытке пить, а затем лишь при приближении к губам стакана с водой у больного возникает судорожное сокращение мышц глотки и гортани, дыхание становится шумным в виде коротких судорожных вдохов, возможна кратковременная остановка дыхания. Судороги могут возникнуть от дуновения в лицо струи воздуха (аэрофобия). Температура тела субфебрильная. Слюноотделение повышено, больной не может проглотить слюну и постоянно ее сплевывает. Возбуждение нарастает, появляются зрительные и слуховые галлюцинации. Иногда возникают приступы буйства с агрессивными действиями. Через 2–3 дня возбуждение сменяется параличами мышц конечностей, языка, лица. Смерть наступает через 12–20 ч после появления параличей. В качестве вариантов течения выделяют бульбарную форму с выраженными симптомами поражения продолговатого мозга, паралитическую (начинается с параличей, иногда типа Ландри) и мозжечковую с мозжечковыми расстройствами.
Дифференцируют от столбняка, энцефалитов, энцефаломиелитов, истерии. Возможно обнаружение антигена вируса бешенства в отпечатках с поверхности роговицы глаза. После смерти больных диагноз подтверждается гистологическим и иммунофлюоресцентным исследованиями головного мозга.
Лечение. После появления клинических симптомов спасти больных не удается. Больных помещают в затемненную звукоизолированную палату. Вводят повторно морфин, аминазин, димедрол, хлоралгидрат в клизмах. Продлить жизнь пациента позволяет введение миорелаксантов и перевод больных на ИВЛ.
Профилактика. Проводят борьбу с бешенством среди животных и предупреждают бешенство у людей, подвергшихся укусам инфицированных животных. При укусе рану промывают мыльной водой, прижигают спиртовым раствором йода. Хирургическое иссечение краев раны и наложение швов в первые дни противопоказаны. Антирабические прививки эффективны, когда их начинают не позднее 14-го дня от момента укуса. При укусах в голову, лицо, множественных укусах (когда нельзя исключить короткий инкубационный период) применяют антирабический иммуноглобулин.
БЛАСТОМИКОЗЫ. Различают 3 основных типа глубокого бластомикоза: североамериканский бластомикоз Гилкриста; европейский бластомикоз Буссе – Бушке; южноамериканский бластомикоз. Названия «североамериканский» и «европейский» не соответствуют географическому распространению этих болезней, фактически они наблюдаются во многих странах мира.
Бластомикоз Гилкриста – хроническое заболевание, относящееся к глубоким микозам, характеризуется образованием гранулем и гнойных процессов в легких, коже, подкожной клетчатке, а при диссеминации – во многих внутренних органах.
Этиология, патогенез. Возбудитель – Blastomyces dematifidis – относится к числу двухфазных грибов. В тканях он имеет вид круглых дрожжевидных клеток диаметром 8-15 мкм, на питательной среде Сабуро образуются колонии белой, позднее коричневатой окраски, состоящие в основном из нитей мицелия. Источники и пути передачи инфекции изучены недостаточно. Воротами инфекции, вероятно, является респираторный тракт, о чем свидетельствуют преимущественные поражения органов дыхания. Поражения кожи, которые также нередко отмечаются у больных, являются вторичными в результате заноса инфекции из легких (локализации преимущественно на закрытых участках кожи). При генерализации инфекции возбудитель из легких попадает в различные органы (кости, печень, селезенка, ЦНС). В результате инфекции развивается аллергическая перестройка, перенесенный бластомикоз оставляет длительный и стойкий иммунитет. Примерно у половины инфицированных бластомикоз протекает бессимптомно.
Симптомы, течение. Инкубационный период – от 1 нед до 4 мес. В клинической картине бластомикоза основными проявлениями считаются поражение легких и папилломатозно-язвенный бластомикоз кожи. Поражения кожи развиваются обычно на фоне легочных изменений, последние наблюдаются почти у всех больных, тогда как изменения кожи могут отсутствовать. Легочная форма бластомикоза может начаться исподволь как первично-хроническая, без выраженной острой фазы болезни. Появляется общая слабость, кашель, повышается температура тела, но лишь у некоторых (около 20 %) она превышает 38 °C, снижается масса тела (у 40 %), нередки боли в груди, одышка. Примесь крови в мокроте отмечается у 30 % больных. Выслушиваются сухие и влажные хрипы. Шум трения плевры отмечается лишь у отдельных больных (10 %). У некоторых больных возможны генерализованная лимфаденопатия, увеличение печени и селезенки. Характерные поражения кожи отмечаются у 30–80 % больных.
Значительно реже (у 20–25 % больных) легочная форма бластомикоза начинается остро, протекает с выраженной лихорадкой у всех больных, причем у 80–85 % она поднимается выше 38 °C. Почти у всех больных сильный кашель, боли в груди, выслушиваются сухие и влажные хрипы. Нередко имеется примесь крови в мокроте. Для этой формы не характерны увеличение печени и селезенки, поражения кожи, не выслушивается шум трения плевры. Процесс ограничивается в этой стадии легкими.
Рентгенологически отмечаются выраженные изменения лимфатических узлов средостения, очаговые инфильтраты, в некоторых из них развиваются каверны с неправильными контурами. При диссеминации процесс захватывает многие органы, эти формы часто заканчиваются гибелью больного.
Поражение кожи начинается с появления подкожного узелка, на месте которого образуется папула, затем везикула, пустула, превращающаяся в язву. На язвенной поверхности образуются папилломатозные разрастания с мелкими пустулами и корочками. Размеры поражения кожи постепенно увеличиваются, достигая 2–3 см в диаметре. Локализоваться они могут на любом участке кожи (чаще на руках, ногах, лице, ягодицах). На месте поражения при заживлении образуется тонкий мягкий рубец.
Осложнения: артриты, остеомиелиты, поражение головного мозга (менингиты, абсцессы мозга).
Дифференцировать нужно с другими длительно протекающими заболеваниями легких (туберкулез, легочные формы аспергиллеза, нокардиоза, гистоплазмоза, абсцессы легких, новообразования). Большое диагностическое значение имеет характерное поражение кожи. Для подтверждения диагноза используют лабораторные методы, позволяющие обнаружить возбудителя или антитела к нему. Возбудитель можно выделить из гноя кожных поражений, кусочков биопсированной ткани, мокроты. Для получения культуры делают посевы на кровяной агар и среду Сабуро. Для выявления антител используют различные реакции (РСК, РЭМА, реакция бласттрансформации со специфическим антигеном и др.).
Лечение. Острые формы легочного бластомикоза могут закончиться выздоровлением и без применения противомикозных препаратов. Хронические легочные формы, и особенно диссеминированные, требуют длительного лечения. В этих случаях назначают амфотерицин В, как и при аспергиллезе. Кетоконазол применяют длительными курсами. При использовании относительно небольшой дозы (400 мг/сут) редко наблюдались побочные реакции, получены хорошие результаты, но у части больных (около 10 %) болезнь рецидивировала. При дозе 800 мг/сут часто отмечались побочные реакции, но наступало полное выздоровление. При поражении головного мозга препарат малоэффективен.
Прогноз. При диссеминированных формах без лечения погибают почти все больные. При других формах прогноз благоприятнее. Профилактика не разработана.
Бластомикоз Буссе – Бушке (криптококкоз) подостро или хронически протекающий глубокий микоз, характеризующийся тяжелым течением с преимущественным поражением ЦНС, реже легких, кожи и слизистых оболочек.
Этиология, патогенез. Возбудитель – Cryptococcus neoformans. В патологическом материале имеет вид дрожжевых клеток округлой формы диаметром 3-10 мкм, окруженных прозрачной желатинообразной капсулой шириной до 50 мкм. Мицелия не образует. Устойчив во внешней среде. Воротами инфекции в большинстве случаев являются верхние дыхательные пути и легкие, реже наблюдается первичный криптококкоз кожи, возможно эндогенное развитие инфекции у здоровых носителей при снижении у них иммунной защиты (ВИЧ-инфицированные и др.). Заболевание чаще встречается у лиц 40–60 лет, мужчины болеют чаще, нередко криптококкоз развивался у больных лимфогранулематозом, что обусловлено также развивающимся иммунодефицитом.
Симптомы, течение. Длительность инкубационного периода не установлена. Наиболее характерным проявлением криптококкоза является менингоэнцефалит. Заболевание характеризуется постепенным, малозаметным началом в виде приступов головной боли, чаще в лобной области, которые постепенно усиливаются, становятся нестерпимыми, перемещаются в затылочную область. Появляются менингеальные признаки, птоз, нистагм, гемиплегия. Сознание нарушено, бред. Характерная особенность заболевания: при тяжелом состоянии температура тела остается субфебрильной. Течение болезни медленно прогрессирующее, ведущее к истощению, затем коматозному состоянию, смерть наступает от паралича дыхания через 4–6 мес от начала болезни. У 30 % больных, кроме поражения ЦНС, развивается криптококкоз легких.
Криптококкоз легких протекает в виде пневмонии, мало чем отличающейся от пневмоний другой этиологии, температура тела чаще субфебрильная, мокрота скудная, процесс чаще двухсторонний. При диссеминированной форме криптококкоза могут поражаться самые различные органы (печень, почки, селезенка и др.). Поражения кожи и слизистых оболочек протекают относительно легко. У ВИЧ-инфицированных криптококкоз протекает почти исключительно в виде тяжелого менингита и менингоэнцефалита.
Клинически приходится дифференцировать с туберкулезным менингитом, новообразованиями и абсцессом мозга. Подтверждением диагноза служит обнаружение криптококка.
Лечение: амфотерицин В.
Прогноз. При менингеальной форме и диссеминированном криптококкозе прогноз плохой. При поражении кожи и слизистых оболочек благоприятный. Профилактика не разработана.
Бластомикоз южноамериканский (паракокцидиоидомикоз, паракокцидиоидоз, бразильский бластомикоз) – глубокий микоз, характеризующийся хроническим прогрессирующим течением, язвенными гранулематозными поражениями кожи, слизистых оболочек и внутренних органов, преимущественно легких.
Этиология, патогенез. Возбудитель относится к двухфазным грибам; в тканях в виде почкующихся клеток (10–50 мкм), на питательных средах образует мицелий. Встречается в сельских районах с тропическим и субтропическим климатом.
Симптомы, течение. Первично поражается слизистая оболочка рта и носа, возникают язвы с гранулематозным дном, медленно увеличивающиеся в размерах, могут быть разрушены язык, голосовые связки, выпадают зубы. Кожа вовлекается в процесс вторично (процесс переходит со слизистых оболочек), поражаются регионарные лимфатические узлы, процесс может захватить легкие (процесс напоминает туберкулез легких), кишечник, кости, реже ЦНС.
Диагноз подтверждается обнаружением гриба в грануляционной ткани (соскоб) или в мокроте.
Лечение – см. Бластомикоз Гилкриста.
Прогноз благоприятный. Профилактика не разработана.
БОЛЕЗНЬ БРИЛЛЯ – ЦИНССЕРА (повторный сыпной тиф, рецидивный сыпной тиф) – рецидив эпидемического сыпного тифа, возникающий у переболевших через многие годы. Характеризуется спорадичностью заболеваний при отсутствии вшивости и источника инфекции, более легким, чем эпидемический сыпной тиф, течением, но с типичной клиникой. Подробнее – см. Тиф сыпной.
«БОЛЕЗНЬ КОШАЧЬИХ ЦАРАПИН» (доброкачественный лимфоретикулез, небактериальный регионарный лимфаденит) – острое инфекционное заболевание, возникающее при контакте с инфицированными кошками – при укусе, царапинах, ослюнении. Характеризуется лихорадкой, регионарным лимфаденитом, увеличением печени и селезенки, иногда первичным эффектом и экзантемой.
Этиология, патогенез. Возбудитель относится к хламидиям. Инфицированные кошки остаются здоровыми. Заражение человека происходит контактным путем, через повреждения кожи или конъюнктиву глаз.
Симптомы, течение. Инкубационный период длится от 3 до 60 дней (чаще 2–3 нед). В типичных случаях болезнь может начинаться с появления небольшой язвочки или пустулы на месте царапины (укуса), самочувствие остается хорошим. Спустя 15–30 дней после заражения появляется регионарный лимфаденит – наиболее характерный признак болезни. Чаще бывают увеличены подмышечные, локтевые, шейные, реже другие лимфатические узлы. Они достигают 3–5 см в диаметре, болезненны при пальпации, не спаяны с окружающими тканями. В 50 % случаев нагнаиваются с образованием густого желтовато-зеленого гноя (высеять бактерии не удается). Одновременно появляются симптомы общей интоксикации, лихорадка, увеличение печени и селезенки. Лимфаденит может сохраняться до нескольких месяцев.
У 1–3% больных отмечаются изменения ЦНС. Они появляются через 1–6 нед после развития лимфаденопатии, сопровождаются высокой лихорадкой. Возможные проявления – энцефалопатия, менингит, радикулит, полиневрит, миелит с параплегией.
Поражение глаз (наблюдается у 4–7% больных) развивается, по-видимому, при попадании на конъюнктиву слюны инфицированной кошки. Поражается, как правило, один глаз: конъюнктива гиперемирована, отечна, на этом фоне появляется один или несколько узелков, которые могут изъязвляться. Увеличиваются околоушные, иногда подчелюстные лимфатические узлы, появляются лихорадка, признаки интоксикации. Воспалительные изменения конъюнктивы сохраняются в течение 1–2 нед.
Подтвердить диагноз может микробиологическое исследование крови с высевом на кровяной агар, гистологическое изучение биоптата папулы или лимфатического узла, а также молекулярно-генетическое исследование ДНК возбудителя из биоптата больного.
Лечение. Заболевание оканчивается самопроизвольным излечением. При нагноении лимфатического узла – пункции с отсасыванием гноя. Перспективно применение нового антибиотика кетолида из группы макролидов.
БОЛЕЗНЬ КРЕЙТЦФЕЛЬДА – ЯКОБА (коровье бешенство) – см. в главе «Нервные болезни».
БОРРЕЛИОЗ КЛЕЩЕВОЙ (болезнь Лайма, Лаймборрелиоз) – заболевание, вызываемое спирохетами и переносимое клещами, характеризующееся ранними поражениями кожи и мигрирующей эритемой; спустя недели и месяцы могут возникать поражения нервной системы, сердца, суставов.
Этиология, патогенез. Возбудитель – спирохета Borrelia Burgdorferi. Источник инфекции – мышевидные грызуны, переносчик – иксодовые клещи, при укусе которых присходит заражение. В месте присасывания клеща развивается комплекс воспалительно-аллергических изменений кожи, развивается кольцевидная эритема. Гематогенным (возможно, и лимфогенным) путем возбудитель распространяется во внутренние органы, суставы, лимфатические образования, где происходит активное раздражение иммунной системы, развивается генерализованный и местный гуморальный и клеточный гипериммунный ответ.
Симптомы, течение. Инкубационный период длится от 1 до 20 дней (чаще 7-10 дней). Характерно длительное, часто хроническое течение. В остром периоде наблюдаются лихорадка, миалгии и артралгии. Наиболее типичный симптом – кольцевидная эритема диаметром до 20 см и более в месте укуса клеща; возможно появление эритем и на других участках кожи (мигрирующая эритема). Отмечается регионарный лимфаденит. Через несколько недель развиваются поражения нервной системы (менингит, энцефалит, миелит, полирадикулоневрит) и миокардит, проявляющийся главным образом нарушениями атриовентрикулярной проводимости. Через несколько месяцев от начала болезни, в ее хронической стадии, возможно развитие полиартрита (характерен рецидивирующий олигоартрит крупных суставов), хронических поражений ЦНС (хронический энцефаломиелит, спастический парапарез, атаксия, расстройства памяти и др.), поражения кожи (распространенный дерматит, атрофический акродерматит, склеродермоподобные изменения).
Диагноз устанавливают на основании клинико-эпидемиологических данных, он может быть подтвержден выделением возбудителя из крови,
цереброспинальной жидкости, а также иммунологическим методом. Для выявления антител к боррелиям используют реакцию непрямой иммунофлюоресценции, реакцию с энзим-меченными антителами.
Лечение. При нарастании титра специфических антител и отсутствии клинических проявлений болезни после укуса инфицированного клеща антибиотикотерапия не проводится. При ранней инфекции (при наличии мигрирующей эритемы) применяют доксициклин (по 0,1 г 2 раза в сутки внутрь) или амоксициллин (по 0,5–1 г внутрь 3 раза в сутки), длительность терапии 20–30 дней. При развитии кардитов, менингитов антибиотики вводят парентерально (цефтриаксон в/в по 2 г 1 раз в сутки, бензилпенициллин в/в 20 млн ЕД в сутки в 4 введения); длительность терапии 14–30 дней.
Прогноз для жизни благоприятный, однако возможна инвалидизация вследствие поражения нервной системы и суставов.
Профилактика включает борьбу с клещами и использование средств защиты от них.
БОТУЛИЗМ – отравление ботулотоксином, накопившимся в пищевых продуктах; характеризуется поражением нервной системы.
Этиология, патогенез. Возбудитель – клостридия ботулизма – строгий анаэроб, образует споры и очень сильный экзотоксин (смертельная доза для человека около 0,3 мкг). Имеются 7 антигенных типов возбудителя, антитоксин против какого-либо типа не защищает от воздействия остальных типов. Токсин разрушается при нагревании. Споры выдерживают кипячение до 5 ч (при домашнем консервировании продуктов споры не уничтожаются). Попавший в пищеварительный тракт боту лото ксин не разрушается ферментами, всасывается через слизистую оболочку желудка и кишечника и гематогенно разносится по всему организму. При ботулизме грудных детей токсинообразование происходит в кишечнике, а при раневом ботулизме – в некротических тканях. Ботулотоксин избирательно поражает холинергические отделы нервной системы. Прекращение выделения ацетилхолина в нервных синапсах вызывает паралич мышц. Паралич мышц гортани, глотки, дыхательных мышц приводит к нарушению глотания и дыхания, что способствует возникновению аспирационных пневмоний, обусловленных вторичной микрофлорой.
Симптомы, течение. Инкубационный период – от 2 ч до 10 дней (чаще от 12 до 24 ч). Выделяют следующие синдромы: паралитический, гастроинтестинальный и общетоксический. Последний выражен слабо. Гастроинтестинальный синдром – довольно частое проявление начального периода ботулизма. Он характеризуется тошнотой, рвотой, поносом и длится около суток. Неврологическая симптоматика развивается на фоне гастроинтестинального синдрома, а у некоторых больных лишь через 1–2 сут. Отмечаются общая слабость, сухость во рту, нарушение зрения (нечеткость видения вблизи, «туман», «сетка» перед глазами, диплопия). Объективно выявляется расширение зрачков, их вялая реакция на свет, анизокория, недостаточность какой-либо из глазодвигательных мышц (при диплопии), опущение век и невозможность их поднять (птоз), нистагм. Нередко наблюдается паралич мягкого неба (речь с носовым оттенком, при попытке глотания жидкость выливается через нос). Паралич мышц гортани ведет к осиплости голоса и даже к афонии. Нарушается глотание из-за паралича мышц глотки. Часты парезы мимических мышц. Возможны параличи жевательных мышц, мышц шеи и верхних конечностей. В тяжелых случаях быстро развивается недостаточность дыхательных мышц. Расстройств чувствительности не бывает. Сознание полностью сохранено. Лихорадка отсутствует. При тяжелых формах смерть наступает от паралича дыхания на 3-5-й день болезни.
Осложнения: асиирационная пневмония, ателектаз, гнойный трахеобронхит, миозит и др.
Диагноз основывается на характерной клинической симптоматике. Ботулизм нужно дифференцировать от стволовых энцефалитов, бульбарной формы полиомиелита, дифтерии, нарушения мозгового кровообращения, отравлений (атропином, беленой, мухоморами, этанолом и др.), а при наличии гастроинтестинального синдрома – от гастроэнтеритов другой этиологии. Учитывают эпидемические предпосылки (употребление определенных продуктов, групповой характер заболеваний). Лабораторное подтверждение диагноза – обнаружение и идентификация боту лото ксина в остатках пищи, содержимом желудка, кишечника, сыворотке крови, выделение возбудителя (посевы содержимого желудка, испражнений, подозрительных продуктов на анаэробные питательные среды).
Лечение. Больным ботулизмом промывают желудок сначала кипяченой водой (чтобы получить материал для лабораторного исследования), затем 2–5%-ным раствором гидрокарбоната натрия; ставят сифонную клизму с 5 %-ным раствором гидрокарбоната натрия; при отсутствии пареза кишечника дают слабительное (30 г сульфата магния в 500 мл воды). Как можно раньше вводят противоботулинические сыворотки, одна лечебная доза которых содержит по 10 000 ME антитоксинов типа А, С, 5000 ME – типа В и 3000 ME – типа F. До установления типа токсина вводят смесь моновалентных сыворток (А, В и Е) по 1-й лечебной дозе при легком и среднетяжелом течении заболевания, по 2 дозы при тяжелом течении. Сыворотку предварительно нагревают до 37 °C и вводят в/м или в/в (после предварительной внутрикожной пробы к гетерогенному белку с разведенной 1: 100 сывороткой). В дальнейшем при легких формах болезни сыворотку вводят повторно в течение 1–2 сут по 1 разу, при среднетяжелых – в течение 3–4 дней. При тяжелых формах заболевания сыворотку при необходимости вводят повторно через 6–8 ч, общая продолжительность специфической антитоксической терапии – 4–5 дней, интервалы между введениями сначала 8 ч, затем – 12–24 ч. В целях дезинтоксикации применяют также энтеросорбенты (полипефан, энтеродез и др.), в/в вводят гемодез (400 мл в сутки), 5 %-ный раствор глюкозы, изотонический раствор хлорида натрия (до 1000 мл), мочегонные средства (лазикс по 20–40 мг). Показана гипербарическая оксигенация. При нарастании асфиксии вследствие паралитического закрытия верхних дыхательных путей производят трахеостомию. При параличе дыхания больного переводят на искусственную вентиляцию легких.
Прогноз серьезный. Даже при современных методах терапии летальность составляет 15–30 %. Срок пребывания в стационаре 1–2 мес.
Профилактика. Проверка консервов перед употреблением, изъятие «бомбажных» банок. Разъяснение населению правил домашнего консервирования продуктов. Прогревание до 100 °C (в течение 30 мин) закатанных в домашних условиях в банки грибов и овощных консервов перед употреблением (для разрушения боту лото ксина). Лицам, употреблявшим вместе с заболевшим инфицированный продукт, вводят профилактически сыворотки (в/м) А, В, Е по 2000 ME каждого типа, назначают энтеросорбенты и наблюдают за ними в течение 10–12 дней.
БРУЦЕЛЛЕЗ (мальтийская лихорадка, болезнь Банга) – зоонозное инфекционно-аллергическое заболевание, характеризующееся интоксикацией, поражением опорно-двигательного аппарата, нервной и половой системы.
Этиология, патогенез. Бруцеллез человека может быть обусловлен 4 видами бруцелл. Наибольшее значение имеют бруцеллы коз и овец, затем – бруцеллы крупного рогатого скота и свиней. Возбудитель устойчив во внешней среде, а также в пищевых продуктах (молоко, брынза). Заражение происходит алиментарным путем (через сырое молоко, а также при употреблении молочных продуктов), через микроповреждения кожи (во время помощи при отелах, ягнении и т. д.), аэрогенное заражение возможно при вдыхании пыли, содержащей бруцеллы (в местах выпаса и в загонах для содержания овец, в лабораториях при нарушении техники безопасности). Размножение и накопление микробов происходит преимущественно в лимфатических узлах, из которых бруцеллы периодически поступают в кровь. Возбудитель гематогенно распространяется по всему организму, приводит к аллергической перестройке организма (характерна гиперчувствительность замедленного типа) и формированию очагов в различных органах и системах.
Симптомы, течение. Инкубационный период продолжается от 1 до 6 нед (чаще от 1 до 3 нед). Бруцеллез характеризуется полиморфизмом клинических проявлений. У некоторых инфицированных возникает первично-латентная форма без клинических симптомов, которая проявляется лишь иммунологическими реакциями. У других заболевание протекает в острой (остросептической) или в хронических (первично-хроническая метастатическая и вторично-хроническая метастатическая) формах. После исчезновения клинических симптомов (при сохранении бруцелл в организме) заболевание переходит во вторично-латентную форму, которая при ослаблении организма может вновь обостриться и перейти в одну из хронических форм.
Остросептическая форма бруцеллеза характеризуется высокой лихорадкой (до 40 °C), при которой самочувствие больных остается хорошим (иногда они даже сохраняют трудоспособность). Отмечаются умеренная головная боль, повторные познабливания, повышенная потливость. Умеренно увеличены все группы периферических лимфатических узлов (микрополиаденит), печень и селезенка. При хронических формах на фоне субфебрильной (реже фебрильной) температуры и ретикулоэндотелиоза (микрополиаденит, увеличение печени и селезенки) появляются различные органные изменения. Часто поражаются крупные суставы (периартриты, артриты, бурситы), мышцы (миозиты), периферическая нервная система (моно– и полиневриты, радикулиты, плекситы), половая система (орхиты, оофориты, эндометриты, самопроизвольные аборты). Течение хронических форм бруцеллеза длительное, обострения сменяются ремиссиями. У некоторых больных и после санации организма от бруцелл могут быть стойкие остаточные явления (резидуальный бруцеллез).
При диагностике учитывают эпидемиологические предпосылки и характерные клинические проявления. Дифференцировать необходимо от сепсиса, малярии, туберкулеза, ревматоидного артрита. Из специфических методов используют реакции Райта, Хеддлсона, внутрикожную аллергическую пробу с бруцеллином (проба Бюрне).
Лечение. При остросептической форме основной является этиотропная терапия, которая продолжается до 4–6 нед. Назначают тетрациклин (по 0,5 г 4 раза в сутки в течение 3–6 нед) в комбинации со стрептомицином (по 1 г в/м 2 раза в сутки в течение 2 нед). При невозможности использовать эту схему применяют ко-тримаксазол (бисептол по 6 таблеток в сутки в течение 4 нед), лучшие результаты дает комбинация котримаксазол + рифампицин (по 900 мг в сутки). При хронических формах антибиотики неэффективны, проводят комплекс общеукрепляющих терапевтических мероприятий в сочетании с вакцинотерапией. Санаторно-курортное лечение возможно не ранее 6 мес после исчезновения клинических симптомов бруцеллеза.
Прогноз для жизни благоприятный, однако болезнь часто приводит к частичной потере трудоспособности.
Профилактика. Борьба с бруцеллезом сельскохозяйственных животных. Противобруцеллезная вакцинация лиц из группы риска по бруцеллезу.
БРЮШНОЙ ТИФ – см. Тифопаратифозные заболевания.
ВЕТРЯНАЯ ОСПА – вирусное заболевание, характеризующееся умеренно выраженной интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в виде опоясывающего герпеса. Заболевание переносят преимущественно в детском возрасте. Путь передачи – воздушно-капельный.
Этиология, патогенез. Возбудитель ветряной оспы относится к вирусам группы герпеса, неустойчив во внешней среде. Проникает в организм через слизистые оболочки верхних дыхательных путей. После инкубационного периода возникает вирусемия; вирус фиксируется в эпителиальных клетках кожи и слизистых оболочек, вызывая характерную сыпь. Возбудитель может персистировать в организме; в результате различных провоцирующих факторов он активируется и вызывает локальные кожные высыпания – опоясывающий герпес.
Симптомы, течение. Инкубационный период продолжается от 10 до 23 дней (чаще 13–17 дней). Начало болезни острое – с повышения температуры тела; почти одновременно на коже всего тела возникает сыпь, элементы которой вначале имеют вид мелких папул, затем быстро превращаются в везикулы; через 1–3 дня они подсыхают, образуя поверхностные корочки. Подсыпают новые элементы; вследствие неодновременного их созревания сыпь характеризуется полиморфизмом. У ослабленных детей встречается очень редкая форма – генерализованная ветряночная инфекция с поражением внутренних органов, которая может закончиться смертью больного. Возникновению этой формы может способствовать лечение кортикостероидами и цитостатическими препаратами.
Осложнения редки: абсцессы, флегмоны, пневмонии, энцефалиты.
Диагноз не вызывает особых затруднений. Отпала необходимость проведения дифференциального диагноза с натуральной оспой, уже давно ликвидированной. Дифференцировать необходимо от везикулезного риккетсиоза, укусов блох и других насекомых. Из специфических методов наиболее надежным подтверждением диагноза является выделение вируса в культуре тканей, а также 4-кратное нарастание титра специфических антител.
Лечение. Гигиеническое содержание больного, предупреждение вторичной инфекции. Везикулы смазывают 1–2% раствором перманганата калия, 1 %-ным раствором бриллиантового зеленого; применяют индифферентные мази. Этиотропное лечение показано при развитии тяжелых осложнений (ветряночная пневмония и др.), а также при лечении ветряной оспы у лиц со сниженным иммунитетом (гематологические больные, ВИЧ-инфицированные и др.). Назначают видарабин в дозе 15 мг/кг массы тела ежедневно в виде длительной (в течение 12 ч) в/в инфузии. Отмечена эффективность лейкоцитарного человеческого интерферона.
Прогноз в большинстве случаев благоприятный. При появлении тяжелых осложнений и при ветряной оспе у лиц с резко нарушенным иммунитетом прогноз серьезный.
Профилактика. Больной подлежит изоляции в домашних условиях до 5-го дня с момента появления последнего элемента сыпи. Дезинфекцию не проводят. Детей в возрасте до 7 лет, бывших в контакте с больным ветряной оспой и не болевших ею ранее, разобщают до 21-го дня с момента контакта. Беременным женщинам, заболевшим ветряной оспой за 5 дней до родов или через 48 ч после родов, вводят специфический иммуноглобулин. Разработана живая аттенуированная вакцина против ветряной оспы.
ВИРУСНЫЕ ГЕПАТИТЫ – группа повсеместно и широко распространенных инфекционных болезней человека, которые развиваются в результате поражения печеночных клеток гепатотропными вирусами. Представление о «катаральной» желтухе как инфекционной болезни было сформулировано С. П. Боткиным в 1888 г. В XX в. различали гепатиты А и В, а затем гепатит «ни А, ни В». К концу XX в. стали известны следующие виды вирусных гепатитов: гепатит А (НА), гепатит В (НВ), гепатит С (НС), гепатит D (HD), гепатит Е (НЕ) и гепатит G (HG). По оценкам ВОЗ, сотни миллионов человек инфицированы вирусами гепатитов В и С; в связи с ростом числа наркоманов, вводящих наркотики внутривенно, отмечается постоянный рост заболеваемости гепатитами С, В и G. Острые и хронические вирусные гепатиты, а также цирроз печени и первичная гепато-целлюлярная карцинома, являющиеся возможным их исходом, относятся к частым причинам смертности населения.
Вирусы – возбудители вирусного гепатита – принадлежат к разным семействам. По механизму передачи возбудителя инфекции вирусные гепатиты подразделяют на гепатиты с фекально-оральным механизмом передачи (гепатиты А и Е) и передающиеся половым и искусственным (парентеральным) путем (гепатиты В, С, D, G). Принята единая номенклатура и классификация клинических проявлений и исходов вирусных гепатитов.
Гепатит А. Термин «гепатит А» утвержден ВОЗ в 1973 г.; ранее употреблялись названия «инфекционный гепатит», «эпидемический гепатит», «болезнь Боткина». Уровень заболеваемости составляет 100–120 на 100 тыс. населения в год. Вирус НА устойчив в окружающей среде, длительно сохраняется в воде, в пищевых продуктах, на различных предметах. Относительно термостоек – не погибает при 60 °C, при кипячении инактивируется через 5 мин. Единственным источником возбудителя инфекции является человек – больной любой клинической формой болезни или при наличии бессимптомной инфекции. Вирус обнаруживается в крови и фекалиях уже в последние дни инкубационного периода и в течение преджелтушного периода. К моменту появления желтухи репликация вируса прекращается и больные практически не заразны. Факторами передачи возбудителя, как и при всех кишечных инфекциях, являются вода, пищевые продукты, грязные руки. Восприимчивость к НА всеобщая, 80 % больных составляют дети. Перенесенная в любой форме инфекция оставляет прочный иммунитет. Вирус нарушает биохимические процессы, протекающие в цитоплазме гепатоцита. Повреждение гепатоцитов сопровождается нарушением их основных функций.
Симптомы, течение. Инкубационный период от 7 до 45 дней (чаще 20–30 дней). В большинстве случаев инфекционный процесс протекает субклинически или в виде стертых и безжелтушных форм болезни, которые не попадают в поле зрения врача и могут быть выявлены только при помощи лабораторных методов. Манифестная желтушная форма болезни характеризуется циклическим течением. Выделяют преджелтушный, желтушный периоды и период выздоровления. Болезнь начинается остро. В зависимости от особенностей течения выделяют несколько вариантов преджелтушного периода: диспептический, гриппоподобный, астено-вегетативный, латентный, смешанный. Диспептический синдром характеризуется снижением аппетита, плохой переносимостью жирной и жареной пищи, тошнотой, иногда рвотой, отрыжкой горечью, тяжестью и тупыми болями в правом подреберье, запором или поносом. При гриппоподобном синдроме на первый план выступают такие симптомы, как озноб, головная боль, кратковременное (2-3-е сут) повышение температуры тела до 38–39 °C, ломота в мышцах и костях, разбитость, легкие катаральные явления (заложенность носа, першение и боли в горле, покашливание). Астено-вегетативный синдром характеризуется общей слабостью, снижением работоспособности, потливостью, артериальной гипотензией, раздражительностью, нарушением сна. Общая продолжительность преджелтушного периода составляет 3–7 дней. Ко времени появления желтухи температура тела нормализуется, уменьшаются слабость и выраженность диспептических явлений. За желтушностью склер появляется желтушное окрашивание кожи. Выраженность желтухи быстро нарастает, достигая максимума на 5-7-й день; в это время моча приобретает интенсивную окраску (цвет заваренного чая), кал становится светлым. Желтуха держится в течение 4–5 дней, затем кал приобретает обычную окраску, моча светлеет и интенсивность желтухи быстро уменьшается. Общая продолжительность желтухи составляет в среднем около 2 нед. Течение болезни в большинстве случаев легкое, иногда средней тяжести. Осложнения, в частности острая дистрофия печени, крайне редки. Хронизации процесса не наблюдается.
Гепатит Е распространен в странах Азии и Африки, где вызывает как различные по масштабам эпидемические вспышки, чаще водного происхождения, так и единичные случаи болезни. Вирус менее устойчив в окружающей среде, чем вирус гепатита А; быстро разрушается под воздействием хлорсодержащих дезинфицирующих средств. Источником возбудителя являются больные любыми формами болезни, включая безжелтушную и стертую. Вирус обнаруживается в фекалиях в начале болезни. Основной путь передачи – водный, болеют преимущественно лица до 30 лет.
Симптомы, течение. Начало болезни может быть острым и постепенным. Преджелтушный период короткий – снижение аппетита, тяжесть в правом подреберье, нередко боли различной интенсивности, тошнота, рвота, у части больных понос. Постоянные симптомы – увеличение печени, темная моча, обесцвеченный кал. В отличие от НА переход в желтушный период не сопровождается улучшением состояния больных. Продолжительность желтушного периода обычно не превышает 2 нед. Преобладают легкие формы болезни. Особенность гепатита Е – тяжелое течение болезни у беременных: летальность у них достигает 10 %, а в III триместре беременности – 20–30 %.
Гепатит В занимает 2-е место по распространенности после гепатита А. На его долю в различных регионах приходится от 10 до 30 % всех вирусных гепатитов. В Российской Федерации заболеваемость составляет в среднем около 25 на 100 тыс. населения в год. Вирус НВ является уникальным среди патогенных вирусов человека; отличается высокой устойчивостью в окружающей среде. При температуре 100 °C погибает через 2-10 мин, в холодильнике сохраняется до года, в замороженном состоянии – 20 лет, в сухой плазме – 25 лет. При автоклавировании при температуре 120 °C вирус гибнет через 5 мин. Единственный источник вируса – человек. Основная эпидемиологическая роль принадлежит вирусоносителям, число которых на земном шаре превышает 300 млн человек; в Российской Федерации их свыше 5 млн. Другим источником являются больные острым и хроническим НВ. Основной используемый на практике маркер НВ («австралийский антиген») – HBsAg – обнаруживается во всех биологических жидкостях и экскретах. Наибольшее значение имеет наличие вируса в крови, сперме и, возможно, в слюне. Естественные пути передачи – половой и вертикальный: от матери плоду через плаценту или, чаще, в процессе родов при прохождении плода через родовые пути. Возможно и заражение контактно-бытовым путем, через предметы, загрязненные кровью (белье, ножницы, зубные щетки, мочалки и т. д.), особенно при наличии заболеваний кожи. Передача возбудителя при переливании крови наблюдается реже благодаря тестированию донорской крови на наличие HBsAg, однако возможно заражение при переливании препаратов крови, при пользовании недостаточно простерилизованным медицинским инструментарием многоразового пользования. Особенное распространение НВ получил среди наркоманов, вводящих наркотики внутривенно. Сохраняется опасность заражения и для медицинских работников, имеющих частый контакт с кровью (лаборанты, процедурные сестры, работники отделений трансплантации, хирургии, реанимации и др.). В целом группы риска заражения гепатитом В такие же, как при ВИЧ-инфекции: половые партнеры инфицированных НВ; дети, родившиеся от инфицированных матерей; проститутки и т. д. Восприимчивость к НВ высокая. Иммунитет после него обычно пожизненный.
Симптомы, течение. Инкубационный период – от 6 нед до 6 мес, чаще 2–4 мес. Начало болезни постепенное. Преджелтушный период продолжительный, в среднем 10–12 дней. Преобладают общее недомогание, слабость, утомляемость, разбитость, головная боль, особенно вечером, нарушение сна. Примерно у 25–30 % больных наблюдаются боли в крупных суставах, особенно в ночное время, нередко появляются зуд кожи, крапивница. У большей части больных имеются ухудшение аппетита, снижение вкусовых ощущений, тошнота, иногда рвота, горечь во рту, тяжесть и тупые боли в эпигастрии и в правом подреберье. За 2–3 дня до появления желтухи моча приобретает темную окраску, кал обесцвечивается. Переход болезни в желтушный период сопровождается нарастанием явлений интоксикации и диспептических расстройств.
Возможны проявления геморрагического синдрома. Желтуха нарастает постепенно, достигая максимума на 2-3-й нед желтушного периода; продолжительность его варьирует в широких пределах, составляя в среднем 3–4 нед. Исходы НВ: выздоровление; в редких случаях – развитие фульминантного (молниеносного) гепатита с летальным исходом; примерно у 5 % больных формируется хронический гепатит. Около 5 % переболевших остаются носителями HBsAg. Носители HBsAg и больные хроническим гепатитом В находятся под постоянной угрозой суперинфекции гепатитом G.
Гепатит D характеризуется тяжелым течением болезни. Возбудитель – дефектный вирус, его репликация возможна только при наличии вирусапомощника, роль которого играет вирус НВ. Возможны те же пути передачи инфекции, что и при гепатите В: гемотрансфузионный при различных медицинских манипуляциях, естественные – вертикальный, половой и контактный внутрисемейный.
Симптомы, течение. При одновременном заражении вирусами В и D инкубационный период 8-10 нед. Начало болезни подострое. Появляются диспептические явления – резкое снижение аппетита, рвота, нередко боли в правом подреберье и одновременно симптомы интоксикации. Часто отмечаются артралгии, выраженная лихорадка. Преджелтушный период длится 3-10 дней. Переход в желтушный период сопровождается дальнейшим ухудшением состояния больных: нередко они лихорадят, их продолжают беспокоить боли в суставах, правом подреберье, на коже появляются зудящие уртикарные высыпания. У значительной части больных увеличена селезенка. Нередко после кратковременного улучшения наблюдается обострение болезни. Течение тяжелое, летальность около 25 % у взрослых и 50 % у детей. При заражении вирусом HD носителей HBsAg развивается острый гепатит D, который характеризуется коротким инкубационным периодом (3–4 нед). Начало болезни бурное, течение волнообразное и прогрессирующее.
Гепатит С распространен достаточно широко, имеет парентеральный механизм передачи возбудителей инфекции; как правило, характеризуется скрытым течением, хронизацией процесса, наличием внепеченочных поражений. Вирус гепатита С изучен мало, важной его особенностью является способность к мутациям, благодаря которой он «ускользает» от иммунной системы организма. В связи с этим болезнь приобретает хроническое течение. Источник возбудителя – больной острым или хроническим НС. Пути передачи: при переливании крови, пользовании нестерильными шприцами (среди наркоманов), при проведении гемодиализа, трансплантации органов. Возможен половой путь передачи. Во многих случаях причины инфицирования остаются невыясненными.
Симптомы, течение. Инкубационный период – от 4 дней до 6 мес (чаще 6–9 нед). Острый НС регистрируется относительно редко, так как протекает легко, чаще всего в безжелтушной форме или бессимптомно. Инфицирование НС выявляется при обследовании на наличие маркеров гепатитов, появлении клинических признаков хронического гепатита, цирроза или гепатокарциномы.
Гепатит G имеет парентеральный механизм передачи возбудителя. Его роль в патологии изучена мало.
Диагноз вирусных гепатитов устанавливают на основании клиникоэпидемиологических данных, результатов биохимических исследований, определения в крови иммунологических и генетических маркеров вирусных гепатитов, а также с помощью дополнительных методов, в частности УЗИ, МРТ. Биопсия печени выполняется в диагностически неясных случаях или при подозрении на хронический активный гепатит.
В крови при вирусных гепатитах обнаруживаются лейкопения, лимфоцитоз, увеличение СОЭ. Повышается уровень билирубина преимущественно за счет связанного, резко увеличивается активность сывороточных ферментов (синдром цитолиза), повышаются показатели тимоловой пробы и снижается сулемовый титр, уменьшается протромбиновая активность крови. В моче обнаруживаются желчные пигменты. Дифференциальный диагноз между различными видами вирусного гепатита проводится на основании эпидемиологических, клинических данных и обнаружения иммунологическими методами маркеров различных видов вирусных гепатитов.
Диагноз гепатита А подтверждается обнаружением в сыворотке специфических антител класса IgM и (или) 4-кратным нарастанием титра антител класса IgG. При гепатите В в сыворотке обнаруживается поверхностный антиген (HbsAg) – появляется в инкубационном периоде за 2–8 нед до возникновения биохимических признаков поражения печени или желтухи, персистирует в течение острой фазы и исчезает из циркуляции при выздоровлении. Антитела к поверхностному антигену (anti-HBs) – в конце острого периода, чаще через 3 мес от начала инфекции, свидетельствуют о развитии иммунитета и существуют длительно. Антитела к ядерному антигену (anti-HBc) первыми среди других антител связываются с гепатитом В. Антиген «е» (HbeAg) возникает через непродолжительное время после HbsAg, коррелирует с числом поверхностных частиц и репликацией вируса; антитела к антигену «е» (anti-Hbe) отражают выведение вируса из организма. ДНК вируса гепатита В (HBV DNA), ДНК-полимераза ((DNA-p) свидетельствуют о репликации вируса. Для диагностики гепатита С определяют РНК вируса гепатита С и антитела (anti-HCV IgM и IgG) в сыворотке крови. При гепатите D наряду с HbsAg выявляют anti-HDV IgM, РНК вируса гепатита D. Диагноз гепатита Е подтверждает выявление anti-HEV IgM.
Лечение вирусных гепатитов включает постельный режим в остром периоде болезни, снижающий энергозатраты и способствующий уменьшению интенсивности метаболических процессов в печени, и лечебное питание. По современным представлениям, питание должно быть сбалансированным по основным параметрам в пределах физиологических потребностей организма, т. е. содержать необходимое количество белков, жиров и углеводов; традиционная в терапии вирусных гепатитов диета с избытком углеводов, ограничением белков и жиров отрицательно влияет на течение патологического процесса. Пища должна быть механически и химически щадящей. Потребность в жирах обеспечивается за счет сливочного масла и растительных жиров, содержащих полиненасыщенные жирные кислоты. Рекомендуются вегетарианские супы, отварное нежирное мясо, цыплята без кожи, печеная или отварная рыба, молочные нежирные продукты, каша и макаронные изделия, овощи в сыром и отварном виде, сладкие спелые фрукты и ягоды, мед, варенье. Исключаются: бараний, говяжий, свиной жир, маргарин, супы на мясном бульоне, жирные сорта мяса, птицы и рыбы, мясные и рыбные консервы, яйца, маринады, бобовые, чеснок, редька, неспелые ягоды и фрукты, орехи, шоколад, пирожные, мороженое, острые приправы. Пища должна содержать комплекс водо– и жирорастворимых витаминов, необходимое количество микроэлементов. Количество поваренной соли ограничивается, суточное количество жидкости (компоты, фруктовые соки, кисели, отвар шиповника, некрепкий чай) должно составлять не менее 1,5–2,0 л. При легкой форме гепатита, как правило, медикаментозная терапия не требуется. При выраженных диспептических расстройствах, среднетяжелом и тяжелом течении болезни назначают стол № 5а, предусматривающий протертую пищу, снижение калорийности за счет ограничения количества жиров до 70 г. В ряде случаев назначается энтерально-парентеральное питание с использованием альбумина, плазмы, растворов аминокислот; дезинтоксикационная терапия путем внутривенных капельных инфузий 0,5–1,5 л растворов глюкозы, глюкозо-электролитных и полиионных растворов, гемодеза, реополиглюкина. Лечение больных с признаками печеночной недостаточности проводится в отделении реанимации и интенсивной терапии. Для профилактики хронизации и лечения хронических форм вирусных гепатитов применяют препараты интерферонов, рибовирин, однако их эффективность невысока.
Профилактика. За больными, перенесшими вирусный гепатит, устанавливают диспенсерное наблюдение. Профилактика вирусных гепатитов с фекально-оральным механизмом передачи (НА, НЕ) включает санитарногигиенические мероприятия, направленные на предупреждение загрязнения фекалиями воды и пищевых продуктов, санитарный надзор за работой предприятий пищевой промышленности. При НА в очагах проводится медицинское наблюдение за контактировавшими лицами в течение 35 дней, детям от 1 года до 14 лет и беременным не позже 10-го дня после контакта вводят нормальный иммуноглобулин. В ряде стран проводится вакцинация против НА. Основными профилактическими мероприятиями при вирусных гепатитах с парентеральным механизмом передачи являются: контроль за донорами, максимальное ограничение показаний для гемотрансфузий, использование одноразовых игл, шприцев, систем для инфузий, соблюдение правил стерилизации мединструментария, соблюдение правил личной безопасности медработниками, имеющими контакт с кровью, борьба с наркоманией, пропаганда гигиены половой жизни; наиболее эффективная мера предупреждения НВ – плановая вакцинация, включенная в календарь прививок.
ВИЧ-ИНФЕКЦИЯ – хроническая инфекционная болезнь: вызывается вирусом иммунодефицита человека (ВИЧ) и характеризуется поражением иммунной системы, приводящим к развитию синдрома приобретенного иммунного дефицита (СПИД) и смерти больного в результате развития вторичных (оппортунистических) инфекций, злокачественных опухолей или поражения ЦНС (подострый энцефалит). Первое описание клинической картины финальной стадии болезни, в котором высказано предположение о возможной инфекционной ее природе, относится к 1981 г. (США); в 1983 г. группа ученых во главе с Монтанье (L. Montagnie, Институт Пастера, Париж) открыла вирус иммунодефицита человека (почти одновременно аналогичное сообщение было сделано американскими учеными под руководством Галло, R. С. Gallo). В США первые случаи СПИДа зарегистрированы в 1979 г., однако антитела против ВИЧ были обнаружены в сыворотках африканцев, хранящихся в банке сывороток с 1959 г. По-видимому, распространение болезни происходило из Африки в США, затем в другие страны. В начале XXI в. ВИЧ-инфекция имеет пандемическое распространение. По данным ВОЗ, к началу 2000 г. от СПИДа умерло 16,3 млн человек; 33,6 млн являются ВИЧ-инфицированными. Болезнь регистрируется практически во всех странах мира, в ряде стран Африки число зараженных составляет 15–20 % взрослого населения. В России первые больные – африканцы выявлены в 1985 г., первый больной – гражданин РФ в 1987 г.; к концу 1999 г. было зарегистрировано уже свыше 25 тыс. ВИЧ-инфицированных. По оценкам, общее число инфицированных в несколько раз выше и составляет не менее 100–150 тыс. человек.
Этиология, патогенез. Вирус иммунодефицита относится к ретровирусам, основной особенностью которых является наличие фермента обратной транскриптазы, осуществляющей передачу генетической информации от вирусной РНК к ДНК. Известно 2 типа вируса – ВИЧ-1 и ВИЧ-2. ВИЧ не имеет механизма коррекции генетических ошибок, поэтому склонен к мутациям, что имеет существенное значение для проведения противовирусной терапии и разработки вакцины. Единственный источник возбудителя – больной человек в любой стадии ВИЧ-инфекции. Вирус содержится во всех биологических жидкостях организма, однако в достаточных для заражения концентрациях он имеется в крови, сперме, влагалищном секрете, грудном молоке. Основной путь передачи возбудителя – половой, поэтому ВИЧинфекцию относят к инфекционным болезням, передающимся половым путем. Доказана передача вируса при переливании крови, использовании медицинских инструментов, загрязненных кровью больных, при пересадке тканей и органов, во время беременности и родов – от матери плоду, при грудном вскармливании – от матери ребенку и в редких случаях – от ребенка к матери. По данным ВОЗ, половым путем инфицируется ВИЧ 75 % (в том числе при вагинальном контакте – 60 % и анальном – 15 %), парентеральным путем – 15 % (в том числе при гемотрансфузиях – 5 %, инъекционным путем – 10 %) пациентов. Однако эти соотношения неустойчивы: так, использование презервативов приводит к снижению частоты заражения при половых контактах, контроль за донорами снижает риск заражения при переливании крови, родоразрешение посредством кесарева сечения уменьшает вероятность заражения ребенка. В Российской Федерации все большую роль играет заражение наркоманов при пользовании общими шприцами: на его долю приходится свыше 50 % всех случаев инфицирования. При единичном вагинальном акте вероятность заражения мала, многократность половых контактов резко ее повышает. Наличие высоких концентраций вируса в сперме обусловливает большую вероятность заражения женщины (реципиента спермы – при гомосексуальных контактах) от мужчины. Вероятность инфицирования при анальном половом сношении (более травматичном) выше, чем при вагинальном. Вероятность заражения резко возрастает при патологических процессах в мочеполовой системе, в частности при наличии кровоточащих эрозий шейки матки. Группами риска заражения ВИЧ являются проститутки; лица, имеющие большое число половых партнеров; гомосексуалисты; наркоманы. Восприимчивость к ВИЧ-инфекции всеобщая. Имеется незначительное количество лиц, генетически менее восприимчивых к заражению половым путем. Попадая в организм человека, ВИЧ поражает прежде всего клетки иммунной системы (СД4). Важное значение имеет сокращение продолжительности жизни СД4 и других иммунокомпетентных клеток, даже не инфицированных вирусом. Несостоятельность иммунной системы связана с мутациями вируса и появлением новых подтипов возбудителя. Присоединяющиеся оппортунистические инфекции также оказывают иммуносупрессивное действие.
Симптомы, течение. Клинические проявления болезни существенно различаются в разные ее периоды. Продолжительность инкубационного периода – от момента заражения до появления первых симптомов болезни – варьирует от 3 дней до нескольких месяцев, чаще 2–4 нед. Болезнь начинается остро. Почти у всех больных наблюдается лихорадка. Частым симптомом является увеличение лимфатических узлов. Нередко отмечаются кашель, першение в горле, обусловленные фарингитом. У большей части больных имеется сыпь на лице, туловище и конечностях. Нередки изъязвления слизистых оболочек рта, пищевода, половых органов. Реже наблюдаются диарея, увеличение селезенки и печени. Возможно поражение нервной системы. Продолжительность острого лихорадочного периода – от нескольких часов или дней до 1,5 мес. У подавляющего большинства больных в результате стимуляции всех защитных систем организма огромное количество непрерывно продуцируемых вирусов уничтожается, болезнь переходит в бессимптомную фазу, продолжительность которой составляет от нескольких месяцев до 10 лет. Эта фаза может отсутствовать: у больных после стихания клинических проявлений острой инфекции выявляется полиаденопатия; в других случаях полиаденопатия развивается через несколько месяцев или лет после острого лихорадочного периода и является в течение длительного времени единственным клиническим признаком ВИЧ-инфекции. В этой фазе болезни наблюдаются медленное неуклонное снижение СД4 лимфоцитов и развитие иммунодефицита, вследствие чего болезнь переходит в период вторичных поражений, с развитием оппортунистических инфекций и новообразований (СПИД). Как правило, у больного имеется несколько оппортунистических инфекций. Основные проявления: длительная лихорадка, похудание, поражение легких, поносы, грибковые и гнойничковые поражения кожи и слизистых оболочек, рецидивирующий герпес, поражения ЦНС, развитие саркомы Капоши. Прогноз при развитии СПИДа неблагоприятный, однако описаны случаи, когда зараженные ВИЧ люди на протяжении 15 лет и более оставались практически здоровыми.
Диагноз устанавливают на основании клинической картины болезни, эпидемиологических данных (принадлежность к группам риска, переливание крови, пребывание в отделении реанимации или интенсивной терапии), исключения других причин иммунодефицита. Для подтверждения диагноза ВИЧ-инфекции используют специальные иммунологические тесты, позволяющие выявить антитела против вируса, – иммуноферментный анализ и иммунный блотинг, а также метод выявления фрагментов вируса.
Лечение. Комплексная терапия ВИЧ-инфекции включает создание охранительного режима, своевременную противовирусную терапию, профилактику и раннюю терапию вторичных поражений. Вопрос о госпитализации или амбулаторном лечении решается на основе клинических данных, так как бытовые контакты с больным не представляют опасности.
Противовирусная терапия проводится при наличии вирусной репликации, концентрация РНК ВИЧ в крови при этом должна быть не менее 5000 копий/мл. Применяют следующие группы лекарственных средств: 1) нуклеозидные ингибиторы обратной транскриптазы: зидовудин (азидотимидин, ретровир, тимозид); диданозин (видекс), зальцитабин (хивид), ламивудин (эпивир), ставудин (зерит); 2) ненуклеозидные ингибиторы обратной транскриптазы: невирапин (вирамун), делавирдин (рескриптор); 3) ингибиторы протеазы: индинавир (криксиван), саквинавир (инвираза), нельфинавир (вирасепт), ритонавир (норвир). Комбинированную терапию проводят двумя, иногда тремя противовирусными средствами, обычно два синтетических нуклеозида (в том числе азидотимидин) сочетают с одним препаратом из группы ингибиторов протеаз. Для профилактики пневмоцистной пневмонии используют ко-тримаксазол (бисептол), грибковых инфекций – нистатин, кетоконазол, флюконазол, для лечения герпетической инфекции – ацикловир, цитомегаловирусной инфекции – ганцикловир и т. д. Психологическая помощь в целях смягчения синдрома дезадаптации проводится путем индивидуального консультирования с использованием методов психотерапии.
Профилактика. Важнейшие аспекты профилактики ВИЧ-инфекции – пропаганда здорового образа жизни, безопасного секса – с использованием презервативов; контроль за донорской кровью и ее препаратами, донорскими органами, обработкой мединструментария, использованием одноразовых шприцев, игл, систем для трансфузий и др.; обследование беременных. При выявлении ВИЧ-инфицированных беременных им рекомендуют прерывание беременности или родоразрешение путем кесарева сечения, отказ от грудного вскармливания ребенка. Новорожденные наблюдаются в течение года. Важное значение имеют обследование групп повышенного риска (проституток; мужчин-гомосексуалистов; наркоманов, вводящих наркотики парентерально), больных с подозрительной клинической симптоматикой; проведение анонимного обследования. В случаях выявления ВИЧ-инфицированного проводится эпидемиологическое расследование для определения источника заражения и обследования контактировавших лиц. ВИЧ-инфицированных информируют об уголовной ответственности за распространение ВИЧ-инфекции. Выявленные ВИЧ-инфицированные пациенты подлежат диспансерному наблюдению.
ГЕЛЬМИНТОЗЫ – заболевания, вызываемые поселившимися в организме паразитическими червями – гельминтами и их личинками.
Альвеококкоз. Этиология, патогенез. Возбудитель – личиночная стадия альвеококка. Заражение происходит после попадания онкосфер в рот после соприкосновения с загрязненными шкурками лисиц, песцов, собак, с водой непроточных водоемов и при употреблении в пищу лесных ягод, собранных в эндемичной местности. Скопления личинок (обычно в печени) инфильтрируют и прорастают в ткани, нарушают кровоснабжение органов, вызывают дегенерацию и атрофию ткани, оказывают токсико-аллергизирующее влияние.
Симптомы, течение. Заболевание развивается медленно, долго остается бессимптомным. Отмечается прогрессирующее увеличение печени, появляются тяжесть и давление в правом подреберье, тупая ноющая боль. Через несколько лет печень становится бугристой и очень плотной. Может развиться желтуха. Нередко увеличивается селезенка. Возможен асцит. При распаде узлов повышается температура тела, наблюдаются потливость, лейкоцитоз, эозинофилия, повышение СОЭ. Характерны гиперпротеинемия, гипергаммаглобулинемия. Некроз и прорастание в нижнюю полую вену могут привести к профузным кровотечениям. При метастазах в легкие могут возникнуть симптомы пневмонии, бронхита, кровохарканье. Метастаз в мозг имитирует клиническую картину опухоли мозга.
Диагноз основывается на клинических данных. Ставят серологические реакции с альвеококковым антигеном. Для уточнения локализации используют рентгенологическое и ультразвуковое исследование, сканирование печени, перитонеоскопию, компьютерную томографию, магнитно-резонансную томографию. Пробная пункция категорически запрещается из-за опасности обсеменения других органов. Дифференцируют от опухолей, эхинококкоза и цирроза печени.
Лечение хирургическое и симптоматическое. Прогноз серьезный. Профилактика – см. Эхинококкоз.
Анкилостомидозы (анкилостомоз и некатороз). Этиология, патогенез. Возбудители – анкилостома и некатор, паразитирующие в тонких кишках человека, чаще в двенадцатиперстной кишке. Заражение происходит при активном внедрении личинок через кожу или при проглатывании их с загрязненными овощами, фруктами, водой. Личинки совершают миграцию по большому и малому кругам кровообращения, длящуюся 7-10 дней. В тонком кишечнике личинки превращаются в половозрелые особи и спустя 4–6 нед начинают откладывать яйца. Продолжительность жизни анкилостомид от нескольких месяцев до 20 лет. В период миграции личинки вызывают токсико-аллергические явления. Взрослые гельминты – гематофаги. При фиксации к слизистой оболочке кишки они травмируют ткани, приводят к образованию геморрагий, эрозий, вызывают кровотечения, анемизацию, поддерживают состояние аллергии, дискинезию желудочно-кишечного тракта и диспепсию.
Симптомы, течение. Вскоре после заражения возникает кожный зуд и жжение, уртикарные высыпания, астмоидные явления, лихорадка, эозинофилия. В поздней стадии появляются тошнота, слюнотечение, рвота, боль в животе, расстройства функции кишечника (запор или понос), вздутие живота. Иногда возникает псевдоязвенный синдром (голодные боли в эпигастральной области, скрытые кровотечения). Характерно развитие гипохромной железодефицитной анемии; ее выраженность зависит от интенсивности инвазии, дефицита питания, индивидуальных особенностей организма. При слабой интенсивности инвазия может протекать субклинически, проявляясь эозинофилией.
Диагноз подтверждается обнаружением яиц в кале и изредка в дуоденальном содержимом.
Лечение. При выраженной анемии (гемоглобин ниже 67 г/л) применяют препараты железа, трансфузии эритроцитной массы. Дегельминтизацию проводят левамизолом (взрослым – 120–150 мг, детям – по 2,5 мг/кг массы тела в один прием, на ночь, при необходимости повторный прием через неделю), мебендазолом (взрослым по 100 мг, детям до 10 лет – 50 мг 2 раза в сутки в течение 3 дней), пирантелом памоатом (по 11 мг/кг массы тела 1 раз в сутки в течение 3 дней).
Прогноз в большинстве случаев благоприятный.
Профилактика. В очагах анкилостомидозов не следует ходить босиком и лежать на земле без подстилки. Необходимо тщательное мытье и обваривание кипятком фруктов, овощей, ягод перед употреблением их в пищу, нельзя пить некипяченую воду.
Аскаридоз. Этиология, патогенез. Возбудитель – аскарида, паразитирующая во взрослой стадии в тонком кишечнике. Продолжительность жизни аскарид около года. В миграционной стадии (первые 6–8 нед после заражения) личинки аскарид оказывают механическое и сенсибилизирующее действие, вызывая кровоизлияния, эозинофильные инфильтраты в тканях различных органов. В кишечной фазе (через 8 нед после поражения) взрослые аскариды вызывают общие токсико-аллергические и нервнорефлекторные реакции организма и разнообразные местные механические воздействия.
Симптомы, течение. Миграционная фаза часто протекает под маской ОРЗ, бронхита; возможны летучие эозинофильные инфильтраты в легких. В кишечной фазе различают желудочно-кишечную форму (слюнотечение, тошнота, снижение аппетита, схваткообразные боли вокруг пупка, иногда расстройства стула и желудочной секреции); гипотоническую (снижение АД, слабость) и неврологическую (головокружение, головная боль, утомляемость, нарушение сна, вегетативно-сосудистые расстройства) формы.
Осложнения: аскаридозная непроходимость кишечника, характерной особенностью которой являются выделение аскарид с рвотными массами и пальпация подвижной «опухоли» – клубка гельминтов; аскаридозный аппендицит; перфоративный перитонит; аскаридоз печени с развитием желтухи, гнойного ангиохолита, абсцесса печени, поддиафрагмального абсцесса; аскаридоз поджелудочной железы с симптомами острого панкреатита; заползание аскарид в дыхательные пути с развитием асфиксии.
Диагноз ранней фазы аскаридоза основывается на обнаружении личинок нематод в мокроте и антител в крови, поздней кишечной фазы – яиц аскарид в фекалиях.
Лечение. Для дегельментизации применяют мебендазол (вермокс, антиокс, по 100 мг внутрь 2 раза в сутки в течение 3 дней, детям до 10 лет – 50 мг на прием), пиперазина адипинат (адипалит, антепар, вермикомпрен, гелмиразин, по 75 мг/кг массы тела 1 раз в сутки в течение 2 дней), пирантела памоат (антиминт, комбантрин, стронгид в дозе 11 мг/кг массы тела 1 раз в сутки после завтрака в течение 3 дней).
Прогноз при отсутствии осложнений, требующих хирургического вмешательства, благоприятный.
Профилактика. Массовое обследование населения и лечение всех инвазированных аскаридозом. Охрана почвы огородов, садов, ягодников от загрязнения фекалиями. Тщательное мытье и обваривание кипятком овощей, фруктов. Меры личной гигиены.
Гименолепидоз. Этиология, патогенез. Возбудитель – карликовый цепень. Заражение происходит при заглатывании яиц паразита, попавших на руки при контакте с больным и с загрязненными фекалиями, предметами домашнего обихода (ночными горшками, стульчаками и пр.) и стенами уборных. Местное воздействие личинок и взрослых форм на слизистую оболочку кишечника выражается в разрушении ворсинок, пролиферативном воспалении (иногда с изъязвлением) слизистой оболочки с обильным выделением слизи. Наблюдается и токсико-аллергическое действие.
Симптомы, течение. Снижение аппетита, тошнота, боль в животе, понос или запор, головокружение, головная боль, раздражительность, повышенная утомляемость, беспокойный сон. Иногда отмечаются похудание, умеренная анемия, эозинофилия. Гименолепидоз может протекать бессимптомно.
Диагноз устанавливают на основании обнаружения яиц карликового цепня в кале.
Лечение. Для дегельминтизации применяют празиквантел (билтрицид, азинокс) по 10–25 мг/кг массы тела внутрь однократно.
Прогноз серьезный в связи с возможностью аутосуперинвазии.
Профилактика. Соблюдение гигиены тела, одежды, жилища, общественной гигиены. Обследование на гельминты всех членов семьи больного и одновременное лечение всех инвазированных.
Дифиллоботриоз. Этиология, патогенез. Возбудитель – лентец широкий. Продолжительность его жизни составляет десятки лет. Заражение человека происходит при употреблении в пищу свежей, недостаточно просоленной икры и сырой рыбы (щука, окунь, омуль, хариус и др.). Лентец, прикрепляясь к слизистой оболочке кишки, травмирует ее. Большие скопления паразита могут закупорить просвет кишечника. Продукты обмена гельминта сенсибилизируют организм. Абсорбция широким лентецом витамина B12 непосредственно из пищеварительного тракта ведет к гиповитаминозу B12 и развитию анемии.
Симптомы, течение. Характерны тошнота, неустойчивый стул, выделение при дефекации обрывков стробилы. Больные иногда жалуются на слабость, головокружение, боль в животе. Изредка развивается анемия пернициозного типа, близкая к анемии Аддисона – Бирмера.
Диагноз устанавливают при обнаружении яиц лентеца и обрывков стробилы в фекалиях.
Лечение. При выраженной анемии до гельминтизации назначают витамин В12 по 300–500 мкг в/м 2–3 раза в неделю в течение месяца, фолиевую кислоту. Для дегельминтизации применяют празиквантел (билтрицид, азинокс) в течение одного дня в суточной дозе 60–75 мг/кг массы тела в 3 приема с интервалом 4–6 ч во время еды.
Прогноз при отсутствии осложнений благоприятный.
Профилактика. Нельзя употреблять в пищу сырую, непроваренную или недостаточно просоленную и провяленную рыбу, а также «живую» щучью икру.
Клонорхоз – гельминтоз печени и поджелудочной железы, вызываемый трематодой – двуусткой китайской. Встречается у населения, живущего в бассейне Амура. Патогенез, клиника, диагноз, лечение и профилактика те же, что и при описторхозе.
Метагонимоз – гельминтоз, вызываемый мелкой трематодой. Возбудитель паразитирует в тонком кишечнике человека, собаки, кошки, свиньи. Заражение человека происходит при употреблении сырой рыбы. В кишечнике из метацеркариев метагонимуса вылупляются личинки, которые в толще слизистой оболочки через 2 нед достигают половой зрелости и выходят в просвет кишки. В результате механического и токсико-аллергического воздействия развивается энтерит.
Симптомы, течение. Боль в животе, слюнотечение, упорный понос. Иногда протекает субклинически.
Диагноз основывается на обнаружении в кале яиц метагонимуса.
Лечение. Празиквантел (билтрицид, азинокс) по 25 мг/кг массы тела 3 раза в сутки в течение 2 дней.
Профилактика – см. Дифиллоботриоз.
Описторхоз. Этиология, патогенез. Возбудитель – двуустка кошачья, или сибирская, которая паразитирует в желчных протоках печени, желчном пузыре и протоках поджелудочной железы человека, кошек, собак и др. В организме человека паразит живет 20–40 лет. Заражение происходит при употреблении в пищу сырой (талой, мороженой), слабо просоленной и недостаточно прожаренной рыбы карповых пород (язь, чебак, елец и др.). Описторхисы травмируют слизистые оболочки панкреатических и желчных протоков, создают препятствия оттоку желчи, способствуют развитию кистозных расширений и новообразований печени. Оказывают токсическое и нервно-рефлекторное воздействие. В ранней стадии наблюдается выраженная аллергизация организма (эозинофильно-лейкемоидные реакции крови).
Симптомы, течение. Инкубационный период – около 2 нед. В раннем периоде могут быть повышение температуры, боль в мышцах и суставах, рвота, понос, болезненность и увеличение печени, реже селезенки, лейкоцитоз и высокая эозинофилия, аллергические высыпания на коже. В хронической стадии наиболее часты жалобы на боль в подложечной области, правом подреберье, отдающую в спину и левое подреберье. Иногда отмечаются приступы боли типа желчной колики. Часты головокружения, различные диспепсические явления. Выявляют резистентность мышц в правом подреберье, увеличение печени, изредка иктеричность склер, увеличение желчного пузыря, симптомы панкреатита. Наиболее часто при описторхозе развиваются явления ангиохолита, холецистита, дискинезии желчных путей, хронического гепатита и панкреатита, реже – симптомы гастродуоденита, энтероколита. В отдельных случаях развивается картина холангитического цирроза печени. Описторхоз может протекать бессимптомно.
Диагноз основывается на обнаружении в кале и дуоденальном содержимом яиц гельминтов.
Лечение. Высокоэффективен однократный прием празиквантела (билтрицид, азинокс) в дозе 50 мг/кг массы тела. Назначают также хлоксил (гексахлорпараксилол), который принимают по одной из следующих схем: 1) двухдневный цикл (суточная доза для взрослых – 6-10 г), по 2 г препарата каждые 10 мин; 2) трехдневный цикл (суточная доза для взрослых – 6 г), по 3 г препарата в 2 приема с интервалом 2 ч; 3) пятидневный цикл (суточная доза для взрослых 3,6 г). В дни лечения и в течение 2 дней после лечения ограничивают употребление жиров и запрещают алкоголь. Препарат лучше давать в молоке. Слабительные средства не назначают. Возможно применение никлофана внутрь в суточной дозе 30–50 мг/кг через день в течение 2–3 нед.
При развитии холангита и дискинезии желчных путей в течение 2 мес 1–2 раза в неделю проводят дуоденальное зондирование с введением сульфата магния или сорбита. Назначают желчегонные средства (холосас, хологон, аллохол и др.), при болевом синдроме – спазмолитики, при присоединении вторичной инфекции – антибиотики. Вывод о результатах лечения можно делать только при длительном наблюдении за больным (через 4–6 мес после лечения).
Прогноз серьезный в связи с развитием тяжелых осложнений.
Профилактика. Разъяснение населению опасности употребления в пищу сырой, талой и мороженой (строганина), слабо просоленной и недостаточно прожаренной рыбы.
Стронгилоидоз. Этиология, патогенез. Возбудитель – кишечная угрица, паразитирующая в стенке кишки (преимущественно двенадцатиперстной), иногда в протоках печени и поджелудочной железы, в период миграции – в бронхах и легочной ткани. Проникновение личинок стронгилоидеса в организм человека может происходить активно через кожу (при ходьбе босиком и пр.) и через рот (при употреблении в пищу загрязненных фруктов, овощей, а также при питье воды). Взрослые паразиты, локализуясь в стенке кишки, травмируют кишечные крипты, солитарные фолликулы и способствуют изъязвлению слизистой оболочки, а личинки, совершая миграцию, – ткань печени, легких и других органов. Большое значение имеет токсико-аллергическое воздействие взрослых паразитов и их личинок на организм человека, а также вторичная инфекция.
Симптомы, течение. Часто возникают признаки аллергии: кожный зуд, жжение, крапивница, эозинофилия, иногда «летучие инфильтраты» в легких и др. В поздней стадии преобладают явления гастродуоденита, энтероколита, иногда холецистита. Характерна триада в виде хронической рецидивирующей крапивницы, упорного энтероколита и длительной высокой эозинофилии. Часты головокружение, головная боль, бессонница, повышенная возбудимость. Иногда болезнь проявляется лишь эозинофилией и кожным зудом. Течение длительное, многолетнее (до специфического лечения), так как при этом гельминтозе (особенно при запорах) возможна аутореинвазия. Имеются указания на связь гиперинвазии с применением кортикостероидов и иммунодепрессивных средств. При тяжелых формах болезни развивается язвенный энтероколит с обезвоживанием, кахексией, анемией и летальным исходом.
Диагноз основывается на клинических данных и обнаружении личинок угрицы в кале (при исследовании по методу Бермана) и в дуоденальном содержимом, реже в мокроте и в моче.
Лечение. Для дегельминтизации применяют левамизол, тиабендазол, ивермектин. Левамизол (декарис, аскаридол, тенизол) назначают в одной дозе на ночь, взрослым – 120–150 мг, детям 2,5 мг/кг массы тела на прием; повторный курс лечения через неделю. Тиабендазол (минтезол) принимают каждые 12 ч в суточной дозе 25 мг/кг массы тела в течение 2 дней подряд, при необходимости второй курс лечения через неделю. Ивермектин (мектизан) применяют по 200 мг/кг массы тела в сутки в течение 2 дней.
Прогноз обычно удовлетворительный. Профилактика – см. Анкилостомидозы.
Тениаринхоз. Этиология, патогенез. Возбудитель – бычий цепень. Человек заражается при употреблении в пищу сырого мяса крупного рогатого скота, содержащего финны (личинки бычьего цепня). В тонкой кишке из финны через 3 мес развивается взрослый гельминт, который может прожить много лет. Он оказывает механическое, токсико-аллергическое и рефлекторное воздействие на организм человека.
Симптомы, течение. Больные отмечают самопроизвольное выползание члеников из заднего прохода и выделение их с калом. Иногда могут быть тошнота, рвота, головокружение, боль в животе, раздражительность, головная боль, ларингоспазм, синдром Меньера, эпилептиформные припадки, задержка стула и газов (как при динамической кишечной непроходимости).
Диагноз устанавливают, если имеется указание на отхождение члеников и в перианальном соскобе и кале обнаруживаются яйца паразита.
Лечение. Назначают празиквантел (билтрицид, азинокс) 20 мг/кг внутрь однократно; препарат резерва – никлозамид (йомесан) по 1 г, предварительно разжевав 2 раза, с интервалом 1 ч.
Прогноз благоприятный. Профилактика – не употреблять в пищу сырое мясо, не пробовать сырой мясной фарш.
Тениоз. Этиология. Возбудитель – свиной цепень, который может паразитировать у человека не только в половозрелой, но и в личиночной стадии, вызывая заболевание – цистицеркоз. Взрослый гельминт паразитирует в тонкой кишке в течение многих лет. Заражение людей тениозом происходит при употреблении в пищу сырого или полусырого мяса, содержащего финны.
Патогенез – см. Тениаринхоз.
Симптомы, течение такие же, как при тениаринхозе, однако членики паразита активно из заднего прохода не выходят (изредка с калом отходят нежные членики, которых больной обычно не замечает).
Диагноз ставят на основании повторного исследования кала на наличие члеников гельминтов и слизи с перианальных складок (путем соскоба) на наличие яиц цепня.
Лечение. Празиквантел (билтрицид, азинокс) по 5 мг/кг однократно. Прогноз серьезный из-за опасности осложнений. Профилактика: нельзя употреблять в пищу непроваренную и непрожаренную свинину.
Трихинеллез (трихиноз). Этиология, патогенез. Возбудитель – трихинелла. В личиночной стадии попадает в организм человека с мясом свиней или диких животных (кабан, медведь, барсук и др.). После переваривания мяса мышечные трихинеллы освобождаются от капсул, внедряются в ткань ворсинки, быстро растут, развиваются, и уже через 80–90 ч после заражения самки откладывают многочисленные личинки, которые разносятся по организму. Местом дальнейшего развития юных трихинелл служат поперечнополосатые мышцы, особенно межреберные, жевательные, мышцы диафрагмы, языка, глотки, глаз. Здесь трихинеллы через 2–3 нед свертываются в спираль, инкапсулируются, некоторые из них обызвествляются. Длительность кишечной стадии трихинеллы около 2 мес. Мышечные трихинеллы сохраняют жизнеспособность до 20 лет и более. Продукты распада и обмена трихинелл сенсибилизируют организм, вызывая эозинофилию, капилляропатию, инфильтраты в мышцах, отеки и другие болезненные явления. Имеет значение механическое воздействие взрослых трихинелл в кишечнике и их личинок в мышцах и других тканях, а также вторичная инфекция.
Симптомы, течение. Инкубационный период – от 5 до 45 дней. Характерны ранние симптомы: одутловатость лица, сопровождающаяся конъюнктивитом, лихорадка, боль в мышцах, эозинофилия. Часты различные высыпания на коже, а также желудочно-кишечные расстройства, гипотония, глухость тонов сердца, сердцебиение, головная боль, бессонница. При легких формах отмечается лишь отек век и эозинофилия. Продолжительность болезни от 2–3 дней до 8 нед и более. Иногда наблюдается рецидивирующее течение трихинеллеза. Осложнения: миокардит, менингоэнцефалит, тромбозы артерий и вен, пневмония, нефрит и др.
Диагноз основывается на эпидемиологических (употребление непроваренной свинины и другого мяса, групповые заболевания), характерных клинических данных (эозинофилия, отек век, лихорадка, боли в мышцах). Используют серологические реакции с трихинеллезным антигеном. Подтверждением диагноза может быть обнаружение трихинелл и характерных инфильтратов в биопсированных кусочках мышц (трапециевидная, дельтовидная, икроножная) или в остатках мяса, вызвавшего заболевание. Биопсию делают с 9-10-го дня болезни.
Лечение. Больных госпитализируют. Назначают мебендазол (вермокс) по 0,3 г (детям 2-10 лет по 25–50 мг) 3 раза в сутки в течение 3-х сут, затем – по 0,5 г 3 раза в сутки в течение 10 дней или тиабендазол (минтезол) в дозе 25 мг/кг 2 раза в сутки с интервалом 12 ч в течение 3–5 дней, симптоматические средства (антигистаминные препараты, дезинтоксикационная терапия). При крайне тяжелом течении заболевания с развитием инфекционно-токсического шока, энцефалопатии, инфекционноаллергического миокардита применяют глюкокортикоиды (преднизолон 4060 мг в сутки обычно в течение 2–3 нед).
Прогноз серьезный. Профилактика: нельзя употреблять в пищу сырую или недостаточно проваренную свинину, а также мясо кабана, медведя, барсука и др.
Трихостронгилоидозы. Возбудители – мелкие гельминты из семейства трихостронгилоидид. Основной источник инвазии – овцы, козы, крупный рогатый скот. Человек заражается через загрязненные пищу или воду.
Симптомы, течение. Характерны тошнота, боль в животе, неустойчивый стул, головокружение, головная боль. Иногда развиваются гипохромная или нормохромная анемия и упадок питания. Диагноз основывается на обнаружении в кале яиц трихостронгилид.
Лечение. Для дегельминтизации применяют мебендазол (вермокс по 100 мг в раза в сутки в течение 3 дней), пирантел памоат (комбантрин однократно после завтрака в дозе 11 мг/кг), левамизол (декарис однократно на ночь 100 мг, детям – по 2,5 мг/кг).
Прогноз благоприятный. Профилактика: соблюдение мер личной гигиены.
Трихоцефалез. Этиология, патогенез. Возбудитель – власоглав, паразитирующий в толстой кишке человека. Продолжительность жизни паразита около 5 лет. Власоглавы травмируют слизистую оболочку кишки, являются гематофагами и способствуют инокуляции микрофлоры, вызывают рефлекторные реакции в других органах брюшной полости. Продукты их обмена сенсибилизируют организм.
Симптомы, течение. Беспокоят слюнотечение, понижение (реже повышение) аппетита, боль в правой половине живота и эпигастрии, тошнота, запор или понос. Могут быть воспалительные явления в кишечнике. Нередко отмечаются головная боль, головокружение, беспокойный сон, раздражительность; возможны умеренная гипохромная анемия и небольшой лейкоцитоз. При интенсивной инвазии у детей описаны случаи выпадения прямой кишки (вследствие упорного поноса), эпилептиформных припадков, синдрома Меньера. При слабой интенсивности инвазии болезнь протекает бессимптомно.
Диагноз устанавливают при обнаружении в кале яиц власоглава.
Лечение. Назначают мебендазол, дифезил. Мебендазол (вермокс) назначают по 0,1 г во время еды 2 раза в день в течение 3 дней подряд. Дифезил – в суточной дозе 5 г (при двукратном приеме натощак) в течение 5 дней; он оказывает легкое послабляющее действие. При необходимости курс лечения повторяют через 2–3 нед.
Прогноз благоприятный. Профилактика – см. Аскаридоз.
Фасциолез. Этиология, патогенез. Возбудители – печеночная и гигантская двуустки. Основной источник инвазии людей – различные сельскохозяйственные животные. Заражение человека обычно происходит в теплое время года при проглатывании личинок фасциолы с водой, щавелем, салатом и другой зеленью. Продолжительность жизни гельминтов в организме составляет около 10 лет. Имеют значение травматизация и токсикоаллергическое повреждение гепатобилиарной системы. Возможен занос фасциол в другие ткани и органы.
Симптомы, течение. Заболевание характеризуется эозинофилией, аллергическими явлениями, расстройствами функции печени и желчного пузыря, напоминающими симптомы описторхоза (желтуха и приступы желчной колики наблюдаются чаще).
Диагноз ранней стадии фасциолеза труден, так как яйца гельминтов выделяются лишь спустя 3–4 мес после заражения. Используют иммунологические методы. В поздней стадии диагноз основывается на обнаружении яиц фасциол в дуоденальном содержимом и кале.
Лечение. Препарат выбора – битионил (внутрь по 20 мг/кг массы тела в течение 14 дней). После дегельминтизации назначают желчегонные средства в течение 1–2 мес. Необходима длительная (не менее года) диспансеризация больных.
Прогноз при лечении благоприятный.
Профилактика. Запрещение употребления воды из стоячих водоемов; тщательное мытье и обваривание кипятком зелени.
Цистицеркоз. Этиология, патогенез. Возбудитель – личиночная стадия свиного цепня (цистицерк). Цистицеркоз развивается в результате попадания в желудок яиц свиного цепня (загрязненные продукты, грязные руки, забрасывание зрелых члеников из кишечника в желудок, например при рвоте у лиц, зараженных половозрелой формой свиного цепня). Главную роль играет механическое воздействие. Нарушение функций зависит от локализации цистицерка.
Симптомы, течение. При цистицеркозе ЦНС поражаются большие полушария, желудочки и основание мозга. При этом возникают эпилептиформные припадки, менингеальные явления, психические расстройства и др. Цистицеркоз глаза может вызывать различные нарушения зрения вплоть до слепоты. Цистицеркоз мягких тканей протекает обычно бессимптомно. Для диагностики, помимо клинических данных, используют иммунологические реакции (РСК с антигенами из цистицерков), изучение клеточного состава цереброспинальной жидкости, применяют рентгенографию черепа, компьютерную томографию, УЗИ. При цистицеркозе глаза используется офтальмоскопия. Поверхностно расположенные цистицерки выявляют при осмотре и биопсии.
Лечение. При цистицеркозе мозга и глаза лечение хирургическое. Описаны случаи успешного лечения альбендазолом (15 мг/кг в течение 7 дней), празиквантелом в тех же дозах. Антигельминтная терапия противопоказана в остром периоде цистециркоидного энцефалита, лечение празикантелом – при поражении глаз. Для предупреждения новых очагов цистицеркоза проводят дегельминтизацию, как при кишечном тениозе.
Прогноз при локализации цистицерков в мягких тканях благоприятный, при цистицеркозе мозга – очень серьезный.
Профилактика. Соблюдение правил личной гигиены, своевременное выявление и лечение больных тениозом.
Энтеробиоз. Этиология, патогенез. Возбудитель – острица, паразитирующая в нижнем отделе тонкого и толстом кишечнике. Возможно заползание в червеобразный отросток, женские половые органы. Продолжительность жизни остриц до 75 дней. Острицы оказывают механическое, токсическое и аллергизирующее воздействие на организм, способствуя воспалительным процессам в кишечнике, перианальной области, половых органах (особенно у девочек), мочевыводящих путях.
Симптомы, течение. Основной симптом – зуд в области заднего прохода по ночам, продолжающийся по несколько дней и повторяющийся через 3–4 нед. Нередки тошнота, потеря аппетита, сухость во рту, схваткообразные боли в животе, иногда понос со слизью, головная боль, головокружение, бессонница, ухудшение памяти, рассеянность, судорожные припадки (у детей). В крови выявляется эозинофилия, для которой характерно волнообразное течение. Иногда развивается неврастенический синдром. Острицы могут способствовать возникновению трещин, дерматита и экземы в области заднего прохода, промежности, половых органов, вульвовагинита, пиелоцистита, мастурбации и ночного недержания мочи. Диагноз устанавливается при отхождении остриц и обнаружении их яиц в перианальном соскобе.
Лечение. Терапия эффективна при тщательном соблюдении личной профилактики и одновременном лечении всех членов семьи, а в детском коллективе – всех инвазированных детей и обслуживающего персонала. Для предупреждения аутоинвазии рекомендуется ношение плотно облегающих трусов или рейтуз с резинкой, проглаживание их и постельного белья горячим утюгом в течение 2–3 мес. Для борьбы с перианальным зудом и с целью механического удаления остриц и слизи следует вставлять на ночь в задний проход вату, делать очистительные клизмы (взрослым из 5 стаканов, детям из 1–3 стаканов воды), в которые добавляется гидрокарбонат натрия по 1/2 ч. л. на стакан) и по утрам обмывать теплой водой с мылом область заднего прохода. При упорном зуде – смазывание зудящих мест анестезиновой мазью (1 г анестезина и 25 г вазелина) и назначение внутрь антигистаминных средств.
С целью дегельминтизации назначают мебендазол (вермокс), пирантел памоат (комбантрин), пиперазин. Мебендазол назначают однократно в дозе 0,1 г (детям в возрасте 2-10 лет по 35–50 мг/кг массы тела), при повторной инвазии лечение повторяют через 2 и 4 нед. При отсутствии эффекта мебендазол принимают 3 дня подряд по 0,1 г в сутки. Пирантел назначают из расчета 10 мг/кг 1 раз в день после завтрака, пиперазин – 11 мг/кг внутрь однократно (дозы у детей зависят от их возраста).
Прогноз благоприятный. Профилактика – см. Гименолепидоз.
Эхинококкоз. Этиология, патогенез. Возбудитель – личиночная стадия эхинококка – паразитирует в печени, легких и других органах. Представляет собой однокамерный пузырь, окруженный двухслойной капсулой и наполненный жидкостью; размер пузырей – от просяного зерна до головы новорожденного ребенка. Пузырь растет медленно, его жизнеспособность сохраняется в течение многих лет. Человек заражается чаще всего от собак, на шерсти которых могут находиться яйца паразита. Эхинококковый пузырь оказывает механическое и токсико-аллергическое воздействие на ткани. Крупные пузыри смещают и сдавливают ткани, нарушая их кровообращение, вызывают расстройства функций. При травмах и беременностях рост пузыря ускоряется. Всасывание жидкости из неповрежденных пузырей ведет к сенсибилизации организма.
Симптомы, течение. Начальная стадия заболевания обычно не диагностируется. При поражении печени ранними симптомами являются боли в правом подреберье, эозинофилия, крапивница и лихорадка. Определяется увеличение печени, неровность ее поверхности, изредка синдром «дрожания гидатид» и куполообразное выпячивание на поверхности печени. Могут быть желтуха, синдром сдавления воротной вены (асцит, отеки). Рентгенологически иногда выявляется обызвествленная оболочка кисты, высокое стояние правого купола диафрагмы. При поражении легких могут быть кровохарканье, сухой кашель, одышка, симптомы плеврита. Иногда киста выявляется только при целенаправленном обследовании больного (рентгенологическом, ультразвуковом). При прорыве кисты в бронх возникают мучительный кашель, внезапная одышка, рвота. Из бронхов извергается содержимое эхинококкового пузыря в виде светлой водянистой или гнойной жидкости, в которой можно обнаружить фрагменты эхинококка (обрывки оболочек, сколексы, крючья). Состояние больных долгое время остается вполне удовлетворительным. Опасны нагноения и разрывы, так как при этом возможны обсеменение других органов сколексами (головками) паразита и дочерними пузырями и тяжелые анафилактические реакции вплоть до коллапса и смерти.
Диагноз основывается на данных эпидемиологического анамнеза, клинической картине, результатах рентгенологического, радионуклидного, ультразвукового исследований, компьютерной томографии, магнитно-резонансной томографии и использовании методов серологической диагностики (реакции непрямой гемагглютинации, реакции латексагглютинации с эхинококковым антигеном и др.).
Лечение хирургическое и симптоматическое. При неосложненном эхинококкозе печени возможно медикаментозное лечение: альбендазол (зентел) в суточной дозе 10 мг/кг в 2 приема в течение 3 мес. Прогноз серьезный ввиду возможных осложнений и рецидивов.
Профилактика: соблюдение мер личной гигиены при уходе за собаками, при обработке и снятии шкурок с животных, сборе диких ягод.
ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА КРЫМ – КОНГО – острое вирусное заболевание, относящееся к зоонозам с природной очаговостью. Характеризуется двухволновой лихорадкой, интоксикацией и выраженным тромбогеморрагическим синдромом. Заболеваемость характеризуется сезонностью с максимумом с мая по август (в нашей стране). Болезнь наблюдалась в Крыму, Астраханской, Ростовской областях, Краснодарском и Ставропольском краях, а также в Средней Азии, Китае, Болгарии, Югославии и в ряде стран Африки (Конго, Кения, Уганда, Нигерия и др.). В 80 % случаев заболевают лица в возрасте от 20 до 60 лет.
Этиология, патогенез. Возбудитель – РНК-содержащий вирус, резервуар инфекции – дикие мелкие млекопитающие, переносчик и хранитель – клещи. Воротами инфекции является кожа в месте укуса клеща или мелкие травмы при контакте с кровью больных людей (при внутрибольничном заражении). Вирус проникает в кровь и накапливается в клетках системы мононуклеарных фагоцитов. При вторичной вирусемии появляются признаки интоксикации, поражение эндотелия сосудов и развивается тромбогеморрагический синдром.
Симптомы, течение. Инкубационный период длится от 1 до 14 дней (чаще 2–7 дней). Болезнь начинается внезапно, температура тела быстро повышается (иногда с потрясающим ознобом) до 39–40 °C. В начальном (предгеморрагическом) периоде отмечаются лишь признаки интоксикации, характерные для многих инфекционных болезней (слабость, разбитость, головная боль, ломота во всем теле, сильная головная боль, боли в мышцах и суставах, реже – головокружение, нарушение сознания, сильные боли в икроножных мышцах, признаки воспаления верхних дыхательных путей). Лихорадка длится в среднем 7–8 дней. Типична температурная кривая: при появлении геморрагического синдрома отмечается снижение температуры тела до субфебрильной, через 1–2 дня она вновь повышается, что обусловливает характерную для этой болезни «двугорбую» температурную кривую.
Геморрагический период соответствует периоду разгара заболевания. На 2-4-й день болезни (реже на 5-7-й день) появляется геморрагическая сыпь на коже и слизистых оболочках, гематомы в местах инъекций, могут быть кровотечения (желудочные, кишечные, носовые, маточные, кровохарканье, кровоточивость десен, языка, конъюнктив и др.). Состояние больного резко ухудшается. Гиперемия лица сменяется бледностью, лицо становится одутловатым, появляются цианоз губ, акроцианоз. Отмечаются нарушения сознания. Характерны боли в животе, рвота, понос; печень увеличена, болезненна при пальпации, симптом Пастернацкого положительный. Брадикардия сменяется тахикардией, АД снижено. У некоторых больных отмечается олигурия, нарастает остаточный азот. В периферической крови – лейкопения, гипохромная анемия, тромбоцитопения, СОЭ без существенных изменений.
Осложнения: сепсис, отек легкого, очаговая пневмония, острая почечная недостаточность, отит, тромбофлебиты.
При диагностике учитываются эпидемиологические предпосылки, характерная клиническая картина. Специфические лабораторные методы (выделение вируса и др.) в практической работе используются редко. Дифференцировать необходимо от сепсиса, лептоспироза, менингококцемии, других геморрагических лихорадок.
Лечение. Этиотропного лечения нет. Проводят терапию как при других вирусных геморрагических лихорадках. Прогноз серьезный. Летальность достигает 30 % и более.
Профилактика. Проводят мероприятия по борьбе с клещами и защите от них людей. Необходимо предупредить заражение от людей. Меры предосторожности должны соблюдаться на всех этапах обследования больного, при взятии материала, проведении лабораторных исследований и др. В очагах проводят заключительную дезинфекцию.
ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА С ПОЧЕЧНЫМ СИНДРОМОМ (геморрагический нефрозонефрит) – острая вирусная природноочаговая болезнь, протекающая с интоксикацией, лихорадкой, своеобразным почечным синдромом и геморрагическими проявлениями.
Этиология, патогенез. Возбудитель относится к группе арбовирусов. В лихорадочном периоде болезни вирус содержится в крови, вызывая инфекционно-токсическое поражение нервной системы и тяжелый геморрагический капилляротоксикоз. Характерно поражение почек с развитием острой почечной недостаточности.
Симптомы, течение. Инкубационный период от 7 до 46 дней (чаще от 21 до 25 дней). Болезнь начинается остро. Появляется лихорадка (38–40 °C), головная боль, бессонница, миалгия, светобоязнь. Лицо, шея, верхние отделы туловища гиперемированы, сосуды склер инъецированы. К 3-4-му дню болезни состояние ухудшается, появляются боль в животе, рвота, геморрагический синдром (геморрагическая сыпь, носовые кровотечения, кровоизлияния в местах инъекций и др.). Боль в животе и пояснице усиливается до нестерпимой, количество мочи уменьшается, ее относительная плотность низкая (до 1,004), может наступить анурия, нарастает азотемия; острая почечная недостаточность может привести к уремической коме. После снижения температуры тела до нормы состояние больного не улучшается. Нарастает токсикоз (тошнота, рвота, икота), нарушается сон, иногда появляются менингеальные симптомы. Характерно отсутствие желтухи, увеличения печени и селезенки. Может возникнуть спонтанный разрыв почек. Транспортировка больного в этот период должна быть очень осторожной. В процессе выздоровления признаки болезни постепенно уменьшаются, длительно сохраняется астенизация. После этого периода типична полиурия (до 4–5 л в сутки), которая длится до 2 мес.
Диагностика основывается на характерной клинической симптоматике; специфические методы лабораторной диагностики не всегда доступны. Подтвердить диагноз можно обнаружением антител класса IgM с помощью твердофазного иммуноферментного анализа или четырехкратным нарастанием титров в реакции иммунной адгезии-гемагглютинации. Дифференцировать необходимо от гриппа, лептоспироза, лихорадки Ку, псевдотуберкулеза.
Лечение. Этиотропной терапии нет. Рекомендуют постельный режим от 1-й нед (при легкой форме) до 3–4 нед (при тяжелых формах), стол № 4, витамины (особенно аскорбиновая кислота, Р-витаминные препараты). При тяжелых формах заболевания с угрозой развития выраженной почечной недостаточности, при затянувшемся олигурическом периоде назначают преднизолон по 0,5–1 мг/кг в течение 3–5 дней. Используют антигистаминные препараты, при нарастающей почечной недостаточности применяют ингибиторы протеаз (трасилол, контрикал, гордокс) в/в по 50 000–100 000 ЕД. Проводят коррекцию водно-солевого баланса. По показаниям проводят экстракорпоральный диализ. При развитии тромбогеморрагического синдрома целесообразно в/в введение гепарина (капельно с растворами глюкозы) в дозе 10 000-60 000 ЕД в сутки под контролем состояния свертывающей системы крови.
Прогноз благоприятный; иногда возникают тяжелые осложнения (разрыв почек, уремическая кома, менингоэнцефалит), которые угрожают жизни больного. Трудоспособность восстанавливается медленно, иногда через 2 мес.
Профилактика. Борьба с грызунами, защита от них продуктов. Больных изолируют. В помещении, где содержатся больные, проводится текущая и заключительная дезинфекция.
ГЕРПЕТИЧЕСКАЯ ИНФЕКЦИЯ – группа инфекционных заболеваний, обусловленных вирусом простого герпеса, которые характеризуются преимущественным поражением кожи, слизистых оболочек, ЦНС и хроническим рецидивирующим течением. Распространена повсеместно. Вирусом простого герпеса (ВПГ) инфицировано 90 % взрослых, клинические проявления наблюдаются почти у 20 % населения. В связи с ростом нарушений в иммунной системе имеется тенденция к росту заболеваемости различными формами герпетической инфекции. Поражение вирусом герпеса ЦНС, тяжелые формы герпетической инфекции у детей могут быть причиной летальных исходов, поражение глаз может приводить к потере зрения.
Этиология, патогенез. ВПГ – крупный, содержит двунитевую ДНК, имеет сложную структуру. Выделяют 2 основных варианта вируса – ВПГ-1 и ВПГ-2. Источником вируса являются больные клинически выраженными формами герпетической инфекции и здоровые вирусоносители. Заражение происходит путем прямого контакта при поцелуях (преимущественно ВПГ-1), половых сношениях (ВПГ-2); воздушно-капельным путем – при попадании капелек слюны, содержащей вирус, на слизистую оболочку дыхательных путей; через предметы обихода, игрушки. При наличии у роженицы генитального герпеса возможно инфицирование в процессе родов. Заражение ВПГ-1 происходит в детстве, ВПГ-2 – при достижении половой зрелости, причем частота инфицированности ВПГ-2 четко коррелирует с сексуальной активностью. Восприимчивость к ВПГ – всеобщая. Вирус проникает через слизистые оболочки и поврежденный кожный покров в эпителиальные клетки, что сопровождается характерными местными изменениями. После гибели пораженных клеток вирус не элиминируется из организма, а проникает в нервные ганглии, где сохраняется длительно в латентном состоянии. Рецидивы герпетической инфекции связывают с иммунно-генетическими особенностями организма, инфекционными болезнями, стрессовыми ситуациями, нарушениями питания, переохлаждением, избыточной инсоляцией, менструацией (приводят к ослаблению иммунного контроля).
Симптомы, течение. Клинические проявления герпетической инфекции многообразны. Различают врожденную и приобретенную герпетическую инфекцию. При врожденной герпетической инфекции в зависимости от сроков инфицирования плода возможны аборт, мертворожение, наличие пороков развития, рождение ребенка с признаками генерализованной инфекции. Приобретенная инфекция может быть первичной и рецидивирующей. По локализации выделяют герпетические поражения кожи, слизистых оболочек, ЦНС и внутренних органов, они могут быть локализованными, распространенными и генерализованными. При первичной герпетической инфекции инкубационный период составляет от 2 до 14 дней.
Герпетические поражения кожи характеризуются жжением, зудом, болезненностью. Через несколько часов появляются локальная гиперемия и отечность кожи, затем – мелкие сгруппированные пузырьки с прозрачным содержимым, которое через 1–2 дня мутнеет. После вскрытия пузырька образуется эрозия, покрытая желтоватой корочкой, которая затем отпадает, не оставляя рубцов. Наиболее частая локализация – губы, углы рта, крылья носа, ушные раковины, реже – другие участки кожи. При локализованных высыпаниях общее состояние не нарушено, при распространенных – наблюдаются кратковременная лихорадка, головная боль, миалгия, артралгия, слабость.
Герпетический стоматит чаще наблюдается у детей 2–3 лет. Начинается остро с повышения температуры тела до 39–40 °C, интоксикации. Одновременно появляется усиленное слюноотделение. На слизистой оболочке губ, щек, десен, языка, мягкого и твердого неба, небных дужек и миндалин появляются пузырьки, заполненные прозрачной жидкостью. Через 2–3 дня они вскрываются и образуются болезненные эрозии. Общая продолжительность болезни до 2 нед.
Офтальмогерпес может быть изолированным или сочетанным с поражением кожи лица или слизистой оболочки рта. Отмечаются светобоязнь, резь в глазах, слезотечение, невралгические боли. Возможны помутнение роговицы, частичная или полная потеря зрения, особенно при рецидивирующем течении болезни.
Урогенитальный герпес передается преимущественно при сексуальных контактах; при этом заражение возможно как от больного урогенитальным герпесом, так и от лиц, не имеющих симптомов заболевания на момент полового контакта или даже не знающих о том, что они инфицированы (у большинства инфицированных лиц клинические проявления заболевания отсутствуют). Факторы, способствующие проявлению и (или) рецидивированию урогентиального герпеса: снижение иммунологической реактивности, переохлаждение и перегревание организма, интеркуррентные заболевания, медицинские манипуляции, в том числе аборты и введение внутриматочной спирали, и др. В продромальном периоде могут отмечаться зуд, жжение или боль, затем появляются высыпания в виде отдельных или сгруппированных везикулезных элементов величиной 2–3 мм на эритематозном основании, имеющих тенденцию к рецидивированию на том же месте. Высыпания могут сопровождаться недомоганием, головной болью, субфебрильной температурой, нарушением сна. В дальнейшем везикулы вскрываются с образованием эрозивной поверхности неправильных очертаний. Характерная локализация поражений у женщин – малые и большие половые губы, вульва, клитор, влагалище, шейка матки; у мужчин – головка полового члена, крайняя плоть, уретра. В связи с разнообразием клинических проявлений урогенитального герпеса и частым его сочетанием с другими урогенитальными инфекциями, имеющими сходную симптоматику, важное значение имеет идентификация возбудителя заболевания.
Поражение ЦНС протекает в виде энцефалита, который часто приводит к смерти или инвалидизации. В большинстве случаев у взрослых больных вначале появляются признаки герпетического поражения кожи и слизистых оболочек и лишь затем появляются признаки энцефалита – быстрое повышение температуры, симптомы интоксикации, очаговые явления со стороны ЦНС.
Висцеральные формы герпетической инфекции чаще проявляются в виде острых пневмоний и гепатита, развивающихся у лиц с ослабленной иммунной системой; может поражаться слизистая оболочка пищевода. Герпетическая пневмония является результатом распространения вируса из трахеи и бронхов на легочную ткань; при этом почти всегда наслаивается вторичная бактериальная инфекция. При герпетическом гепатите повышается температура тела, появляется желтуха, повышается содержание билирубина и активность сывороточных аминотрансфераз. Герпетический эзофагит может развиваться при распространении вируса из ротоглотки или при его проникновении в слизистую оболочку пищевода по блуждающему нерву. Он проявляется болью за грудиной, дисфагией, при эндоскопии выявляют воспаление слизистой оболочки пищевода с образованием поверхностных эрозий преимущественно в дистальном его отделе.
Генерализованная герпетическая инфекция наблюдается не только у новорожденных, но и у лиц с врожденными или приобретенными иммунодефицитами, характеризуется тяжелым течением и поражением многих органов и систем. Характерны распространенные поражения кожи и слизистых оболочек, развитие герпетического энцефалита или менингоэнцефалита, гепатита, а иногда и пневмонии.
Для диагностики герпетической инфекции, помимо клинической симптоматики, имеют значение вирусологические методы, полимеразная цепная реакция, иммунофлюоресцентный и имму но ферментный анализы, методы оценки иммунного статуса и др.
Лечение. Вопрос о госпитализации решается по клиническим показаниям. Как правило, больных лечат амбулаторно. При всех формах герпетической инфекции показан ацикловир (зовиракс), который применяют местно в виде мазей, в таблетках или вводят внутривенно; его также используют для профилактики часто рецидивирующего герпеса. Применяют индукторы интерферона (полудан, амиксин и др.), иммуномодуляторы (иммунофан, полиоксидоний и др.), мази (теброфеновую, риодоксоловую, бонафтон, флореналь).
Профилактика. Специфическая первичная профилактика не разработана. Профилактика рецидивов герпетической инфекции проводится комплексно и включает применение ацикловира, иммуномодуляторов, индукторов интерферона и герпетической вакцины. В случае урогенитального герпеса больному рекомендуют воздерживаться от половой жизни до исчезновения клинических проявлений. При сексуальных контактах в этот период обязательно использование презервативов. Половых партнеров пациентов обследуют и при наличии у них проявлений герпеса проводят лечение.
ГРИПП – острая вирусная болезнь, антропоноз, передается воздушнокапельным путем. Характеризуется острым началом, лихорадкой, интоксикацией и поражением респираторного тракта.
Этиология, патогенез. Возбудители гриппа относятся к семейству ортомиксовирусов, которые включают род вирусов гриппа А, род вирусов гриппа В и С. Вирусы гриппа рода А подразделяются на многие серотипы. Постоянно возникают новые антигенные варианты. Вирус гриппа быстро погибает при нагревании, высушивании и под влиянием различных дезинфицирующих агентов. Воротами инфекции являются верхние отделы респираторного тракта. Вирус гриппа избирательно поражает цилиндрический эпителий дыхательных путей, особенно трахеи. Повышение проницаемости сосудистой стенки приводит к нарушению микроциркуляции и возникновению геморрагического синдрома (кровохарканье, носовые кровотечения, геморрагическая пневмония, энцефалопатия). Грипп обусловливает снижение иммунологической реактивности. Это приводит к обострению различных хронических заболеваний – ревматизма, хронической пневмонии, пиелита, холецистита, дизентерии, токсоплазмоза и пр., а также к возникновению вторичных бактериальных осложнений. Вирус сохраняется в организме больного обычно в течение 3–5 дней от начала болезни, а при осложнении пневмонией – до 10–14 дней.
Симптомы, течение. Инкубационный период продолжается от нескольких часов до 3 дней (чаще 1–2 дня). Типичный грипп начинается остро, нередко с озноба или познабливания, быстро повышается температура тела и уже в первые сутки лихорадка достигает максимального уровня (38–40 °C). Отмечаются признаки интоксикации (слабость, адинамия, потливость, боль в мышцах, сильная головная боль, боль в глазах) и симптомы поражения дыхательных путей (сухой кашель, першение в горле, саднение за грудиной, осиплость голоса). При обследовании отмечается гиперемия лица и шеи, инъецирование сосудов склер, повышенное потоотделение, брадикардия, гипотония. Выявляется поражение верхних дыхательных путей (ринит, фарингит, ларингит, трахеит). Особенно часто поражается трахея, тогда как ринит иногда отсутствует (так называемая акатаральная форма гриппа). Характерны гиперемия и своеобразная зернистость слизистой оболочки зева.
Язык обложен, может быть кратковременное расстройство стула. Осложнения со стороны ЦНС проявляются в виде менингизма и энцефалопатии. Характерны лейкопения, нейтропения; СОЭ в неосложненных случаях не повышена. Легкие формы гриппа иногда могут протекать без лихорадки (афебрильная форма гриппа). Осложнения: пневмонии (до 10 % всех больных и до 65 % госпитализированных больных гриппом), фронтиты, гаймориты, отиты, токсическое повреждение миокарда.
Во время эпидемии гриппа диагноз трудностей не представляет. В межэпидемическое по гриппу время это заболевание встречается редко (3–5% всех случаев ОРЗ) и протекает часто в виде легких и стертых форм. В этих случаях грипп трудно отличить от ОРЗ другой этиологии. Для подтверждения диагноза гриппа используется экспресс-метод (обнаружение вируса в материале из носа с помощью флуоресцирующих антител). Ретроспективная диагностика – выявление нарастания титра специфических антител при исследовании парных сывороток: первая сыворотка берется до 5-го дня заболевания, вторая – через 12–14 дней; диагностическим является нарастание титров антител в 4 раза и более.
Лечение. Больных легкими и среднетяжелыми формами гриппа лечат на дому. В стационар направляют больных с тяжелыми формами гриппа, осложнениями, тяжелыми сопутствующими заболеваниями, а также по эпидемическим показаниям (из общежитий, интернатов и др.). Оставленных для лечения дома помещают в отдельную комнату или изолируют от окружающих посредством ширмы. Выделяют отдельную посуду, которая обеззараживается крутым кипятком. Лица, ухаживающие за больным, должны носить четырехслойную маску из марли. Во время лихорадочного периода больному необходимо соблюдать постельный режим. Рекомендуется тепло (грелки к ногам, обильное горячее питье). Для профилактики геморрагических осложнений, особенно пожилым людям с повышенным АД, необходимо рекомендовать зеленый чай, варенье или сок черноплодной рябины, грейпфруты, а также поливитамины («Ундевит», «Декамевит»), витамины группы Р (рутин, кверцетин) в сочетании с 300 мг аскорбиновой кислоты в сутки.
Противовирусный препарат ремантадин (по 0,05 г 3 раза в сутки) эффективен только при лечении гриппа, вызванного вирусом типа А при раннем его использовании (в первые часы и сутки от начала заболевания). Эффективным средством является противогриппозный донорский гаммаглобулин, который вводят в/м при тяжелых формах гриппа по возможности в более ранние сроки.
Широко используют патогенетические и симптоматические препараты. Для уменьшения головной и мышечных болей, токсикоза и воспалительных изменений в дыхательных путях используют «антигриппин» (содержит 0,5 г ацетилсалициловой кислоты, 0,3 г аскорбиновой кислоты, 0,02 г рутина, 0,02 г димедрола и 0,1 лактата кальция), колдрекс или аспирин-упса с витамином С, анальгетики (парацетамол и др.). Для улучшения дренажной функции бронхов применяют щелочные ингаляции, отхаркивающие средства, бронходилататоры (солутан, эуфиллин, эфедрин). При выраженном рините местно применяют 2–5%-ный раствор эфедрина, нафтизин, галазолин, санорин и др. По показаниям проводят дезинтоксикационную терапию. Антибиотики и сульфаниламиды не предупреждают осложнений, в частности пневмоний, они показаны лишь при осложнениях.
При крайне тяжелых гипертоксических формах гриппа (температура тела выше 40 °C, одышка, цианоз, резкая тахикардия, снижение АД) больных лечат в палатах интенсивной терапии. Этим больным в/м вводят противогриппозный иммуноглобулин (взрослым по 3–6 мл с интервалом 8-12 ч, детям из расчета 0,15-0,2 мл/кг в сутки), назначают антибиотики противостафилококкового действия (оксациллин, цефалоспорины). Два раза в сутки в/в вводят смесь, содержащую 200–300 мл гемодеза или 40 %-ного раствора глюкозы, 400 мл реополиглюкина, лактасоль (всего до 1,5 л жидкости в сутки), 2 мл 1%-ного раствора лазикса, 0,25-0,5 мл 0,05 %-ного раствора строфантина (или 1 мл 0,06 %-ного раствора коргликона), 90-120 мг преднизолона, 10 000-20 000 ЕД контрикала. Проводят оксигенотерапию. При учащении дыхания свыше 40 в 1 мин, при нарушениях ритма дыхания больного переводят на ИВЛ.
Прогноз. При неосложненном гриппе трудоспособность восстанавливается через 7-10 дней, при присоединении пневмонии – не ранее чем через 3–4 нед. Прогноз в отношении жизни благоприятный, тяжелые формы с энцефалопатией или отеком легких (обычно во время эпидемий) могут представлять угрозу для жизни.
Профилактика. Используется вакцинация живой (интраназально) или инактивированными (внутрикожно и под кожу) вакцинами. Для профилактики гриппа А можно использовать ремантадин (по 0,1 г в сутки), который принимают в течение всей эпидемической вспышки. В очаге проводят текущую и заключительную дезинфекцию.
ДИЗЕНТЕРИЯ (бактериальная дизентерия, шигеллез) – инфекционная болезнь с фекально-оральным механизмом передачи, вызывается бактериями рода шигелл. Протекает с преимущественным поражением слизистой оболочки дистального отдела толстой кишки.
Этиология, патогенез. Возбудителями являются 4 вида шигелл: шигелла дизентерии, шигелла Флекснера (с подвидом Ньюкастл), шигелла Бойда и шигелла Зонне. Наиболее распространенными являются шигеллы Зонне и Флекснера. Возбудители могут длительно сохраняться во внешней среде (до 1,5 мес). На некоторых пищевых продуктах они не только сохраняются, но могут и размножаться (молочные продукты и др.). Отмечается возрастание резистентности шигелл к различным антибиотикам, а к сульфаниламидам резистентно большинство штаммов. Получены авирулентные штаммы шигелл, которые используются для разработки живых ослабленных вакцин для энтеральной иммунизации. Инфицирующая доза при дизентерии мала. Доказана возможность паразитирования шигелл в эпителии кишечника. Заболевание возникает при проникновении в кровь токсинов шигелл. Дизентерийные токсины действуют на стенку сосудов, на ЦНС, периферические нервные ганглии, симпато-адреналовую систему, печень, органы кровообращения. При тяжелых формах дизентерии смерть обычно наступает от инфекционно-токсического шока.
Симптомы, течение. Инкубационный период – от 1 до 7 дней (чаще 2–3 дня). По клиническим проявлениям дизентерию можно разделить на следующие формы. I. Острая дизентерия: а) колитический вариант; б) гастроэнтероколитический вариант. По тяжести течения они могут быть легкие, среднетяжелые, тяжелые и очень тяжелые, по особенностям течения – стертые, субклинические и затяжные варианты. II. Хроническая дизентерия: а) рецидивирующая; б) непрерывная (затяжная). III. Бактерионосительство шигелл: а) реконвалесцентное; б) транзиторное. Типичные формы дизентерии (колитический вариант) начинаются остро и проявляются симптомами интоксикации (лихорадка, ухудшение аппетита, головная боль, адинамия, понижение АД) и признаками поражения желудочнокишечного тракта. Боль в животе вначале тупая, разлитая по всему животу, постоянная, затем становится более острой, схваткообразной, локализуется в нижних отделах живота, чаще слева или над лобком. Боль усиливается перед дефекацией. Появляются также тенезмы – тянущие боли в области прямой кишки, отдающие в крестец. Они возникают во время дефекации и продолжаются в течение 5-15 мин после нее. Тенезмы обусловлены воспалительными изменениями слизистой оболочки ампулярной части прямой кишки. С поражением дистального отдела толстого кишечника связаны ложные позывы и затянувшийся акт дефекации, ощущение его незавершенности. При пальпации живота отмечаются спазм и болезненность толстого кишечника, более выраженные в области сигмовидной кишки. Стул учащен (до 10 раз в сутки и более). Испражнения вначале каловые, затем в них появляется примесь слизи и крови, а в более тяжелых случаях при дефекации выделяется лишь небольшое количество кровянистой слизи.
При легких формах самочувствие больных удовлетворительное, температура тела повышается до 38 °C (лихорадка длится от нескольких часов до 1–2 сут), боль в животе незначительная, тенезмы и ложные позывы могут отсутствовать. Стул до 10 раз в сутки, не всегда в испражнениях удается обнаружить примесь слизи и крови.
Среднетяжелое течение заболевания характеризуется более выраженными признаками интоксикации и колитического синдрома: температура тела повышается до 38–39 °C, лихорадка длится от нескольких часов до 2–4 сут, отмечаются тахикардия, снижение АД до 100 мм рт. ст. Через 2–3 ч от начала болезни появляются периодические схваткообразные боли в нижней части живота, частые ложные позывы на дефекацию, тенезмы. Стул 10–20 раз в сутки, испражнения скудные с примесью слизи и крови. В анализе крови – лейкоцитоз до 8-10 · 109/л, умеренный сдвиг лейкоцитарной формулы влево.
Тяжелая форма дизентерии протекает с высокой лихорадкой (до 40 °C) или, наоборот, с гипотермией. Отмечаются резкая слабость, адинамия, аппетит полностью отсутствует. Больные заторможены, апатичны, кожа бледная, пульс частый, слабого наполнения. Стул более 20 раз в сутки, слизисто-кровянистый. При тяжелом течении может иногда наступать парез сфинктеров, зияние заднего прохода, из которого выделяется кровянистая слизь. В анализе крови – лейкоцитоз до 12–15 · 109/л, выраженный сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, повышение СОЭ до 30 мм/ч и более. При очень тяжелом течении заболевания может развиться картина инфекционно-токсического шока (прогрессирующее падение АД, цианоз, чувство холода, головокружение, пульс едва прощупывается, олигурия), инфекционно-токсической энцефалопатии (психомоторное возбуждение, нарушения сознания, менингеальные симптомы).
При гастроэнтероколитическом варианте заболевания отмечаются явления острого гастрита (боль в эпигастрии, тошнота, рвота); симптомы колита в первые сутки могут быть слабо выраженными или отсутствовать, что создает трудности для диагностики. Ложные позывы, тенезмы, примесь крови и слизи в кале появляются обычно на 2-3-й день болезни. Тяжесть течения заболевания определяется степенью обезвоживания: легкое течение гастроэнтероколитического варианта болезни не сопровождается симптомами обезвоживания, при среднетяжелом течении наблюдается обезвоживание I степени, при тяжелом течении – обезвоживание II–III степени.
При стертом течении острой дизентерии выявляются минимальные субъективные проявления болезни. Субклинические формы дизентерии обычно диагностируются при бактериологическом исследовании, клинические симптомы выражены слабо. Подобные больные нередко считают себя здоровыми и никаких жалоб не предъявляют. Затяжное течение острой дизентерии констатируется, если клинические проявления заболевания и выделение шигелл сохраняются более 2 нед при легкой, более 3 нед при среднетяжелой и более 4 нед при тяжелой форме заболевания.
Хроническая дизентерия диагностируется, если заболевание длится более 3 мес. Оно может протекать в виде отдельных обострений (рецидивное течение), реже встречается непрерывное течение, когда периоды ремиссии отсутствуют.
Реконвалесцентное бактерионосительство шигелл представляет собой продолжающееся выделение шигелл у лиц, перенесших острую дизентерию, сроком до 3 мес при отсутствии клинических проявлений болезни. Транзиторное бактерионосительство – однократное выделение шигелл у практически здорового человека, не болевшего дизентерией и не имевшего дисфункции кишечника на протяжении последних 3 мес.
Осложнения: инфекционно-токсический шок, инфекционно-токсическая энцефалопатия, перфорация кишки с развитием перитонита, пневмония и др.
Для диагностики, помимо клинической симптоматики, большое значение имеет ректороманоскопия. В зависимости от тяжести выявляются разной степени выраженности изменения слизистой оболочки толстой кишки (катаральные, катарально-геморрагические, эрозивные, язвенные, фибринозные). Наиболее характерны для дизентерии геморрагические и эрозивные изменения на фоне воспаления слизистой оболочки. Доказательством дизентерийной природы заболевания является выделение шигелл из испражнений, однако это удается лишь у 50 % больных (во время вспышек чаще). Для подтверждения диагноза используют также иммунологические методы, позволяющие обнаружить антигены возбудителей и их токсинов в слюне, моче, копрофильтратах, крови и антитела к шигеллам. Для диагноза хронической дизентерии важно указание на перенесенную острую дизентерию в течение последних 3 мес.
Дизентерию нужно дифференцировать от острого колита другой этиологии (сальмонеллезные и др.), а также амебиаза, балантидиаза, неспецифического язвенного колита, рака толстой кишки.
Лечение. Больных дизентерией можно лечить как в инфекционном стационаре, так и в домашних условиях. Госпитализируют больных со среднетяжелыми и тяжелыми формами, детей в возрасте до 3 лет, ослабленных больных, а также при невозможности организовать лечение на дому; по эпидемиологическим показаниям госпитализируют детей, посещающих дошкольные учреждения, работников питания, лиц, проживающих в общежитиях. В качестве этиотропных препаратов назначают нитрофураны (фуразалидон, фурадонин по 0,1 г 4 раза в сутки, эрсефурил по 0,2 г 4 раза в сутки), оксихинолины (нитроксолин по 0,1 г 4 раза в сутки, интетрикс по 1–2 таблетки 3 раза в сутки), ко-тримаксазол (бисептол по 2 таблетки 2 раза в сутки), фторхинолоны (офлоксацин по 0,2–0,4 г 2 раза в сутки, ципрофлоксацин по 0,25-0,5 г 2 раза в сутки), аминогликозиды, цефалоспорины. При легком течении заболевания используют нитрофураны, ко-тримаксазол, оксихинолины, при среднетяжелом – фторхинолоны, при тяжелом – фторхинолоны (при необходимости – в комбинации с аминогликозидами), цефалоспорины в комбинации с аминогликозидами. При дизентерии Флекснера и Зонне применяют поливалентный дизентерийный бактериофаг.
При обезвоживании проводится дегидратация, при выраженной интоксикации – дезинтоксикационная терапия. При выраженном болевом синдроме для купирования спазма толстой кишки используют спазмолитики (но-шпа, папаверин); показаны вяжущие средства (викалин, викаир, таннакомп). Назначают комплекс витаминов, включающий аскорбиновую кислоту (500–600 мг в сутки), никотиновую кислоту (60 мг в сутки), тиамин и рибофлавин (по 9 мг в сутки). Для коррекции биоценоза кишечника используют бактерийные препараты (при выраженном колитическом синдроме – биоспорин, бактисубтил, флонивин-БС, при выраженном энтеритическом синдроме – энтерол; на 6-й день бактериотерапии назначают линекс, бифидумбактерин, витафлор и др.). При затяжном течении заболевания проводят стимулирующую терапию – на 5–7 дней назначают пентоксил по 0,25 г 3 раза в сутки, или метилурацил по 0,5 г 3 раза в сутки, или натрия нуклеинат по 0,1 г 3 раза в сутки, или дибазол по 0,02 г 3 раза в сутки. Для предупреждения рецидивов дизентерии необходимы тщательное выявление и лечение сопутствующих заболеваний.
Прогноз благоприятный. Переход в хронические формы наблюдается при совершенной терапии относительно редко (1–2%).
Профилактика. Реконвалесценты после дизентерии выписываются не ранее чем через 3 дня после клинического выздоровления, нормализации стула, температуры тела и однократного отрицательного бактериологического исследования, проведенного не ранее 2 дней после окончания этиотропного лечения. Диспансерному наблюдению подлежат работники питания и лица, к ним приравненные, а также больные хронической дизентерией. Срок диспансерного наблюдения 3–6 мес. При оставлении больного дома в квартире проводят текущую дезинфекцию. За лицами, находившимися в контакте с больными, устанавливают медицинское наблюдение в течение 7 дней.
ДИФТЕРИЯ – острая инфекционная болезнь с воздушно-капельным механизмом передачи; характеризуется крупозным или дифтеритическим воспалением слизистой оболочки в воротах инфекции – в зеве, носу, гортани, трахее, реже в других органах – и интоксикацией.
Этиология, патогенез. Возбудитель – токсигенная дифтерийная палочка, грамположительная, устойчивая во внешней среде. Патогенное действие связано с экзотоксином. Нетоксигенные коринебактерии непатогенны. Дифтерийная палочка вегетирует на слизистых оболочках зева и других органов, где развивается крупозное или дифтеритическое воспаление с образованием пленок. Продуцируемый возбудителем экзотоксин всасывается в кровь и вызывает интоксикацию с поражением миокарда, периферической и вегетативной нервной системы, почек, надпочечников.
Симптомы, течение. Инкубационный период – от 2 до 12 дней. В зависимости от локализации процесса различают дифтерию зева, носа, гортани, глаз и др.
Дифтерия зева. Катаральная (атипичная) форма заболевания проявляется субфебрилитетом, болезненностью в горле при глотании, гиперемией миндалин, небольшим увеличением регионарных лимфатических узлов.
К типичным формам дифтерии зева относятся локализованная, распространенная и токсическая. При локализованной форме образуются фибринозные пленчатые налеты на небных миндалинах (пленчатая форма). Зев умеренно гиперемирован, боль при глотании выражена умеренно или слабо, регионарные лимфатические узлы увеличены незначительно. Интоксикация не выражена, температурная реакция умеренная. Разновидностью этой формы является островчатая дифтерия зева, при которой налеты на миндалинах имеют вид небольших бляшек, нередко расположенных в лакунах.
При распространенной форме дифтерии зева фибринозные налеты переходят на слизистую оболочку небных дужек и язычка; интоксикация выражена, температура тела высокая, более значительна и реакция регионарных лимфатических узлов.
Токсическая дифтерия характеризуется резким увеличением миндалин, значительным отеком слизистой оболочки зева и образованием толстых грязно-белых налетов, переходящих с миндалин на мягкое и даже твердое небо. Регионарные лимфатические узлы значительно увеличены, окружающая их подкожная клетчатка отечная. Отек подкожной клетчатки шеи отражает степень интоксикации. При субтоксической форме заболевания он односторонний, при токсической – двусторонний. При токсической дифтерии I степени отек распространяется до середины шеи, при II степени – до ключицы, при III степени – ниже ключицы. Общее состояние больного тяжелое, отмечаются высокая температура (39–40 °C), слабость, анорексия, иногда рвота и боль в животе. Наблюдаются выраженные расстройства деятельности сердечно-сосудистой системы.
Дифтерия гортани (дифтерийный, или истинный, круп) в последнее время встречается редко, характеризуется крупозным воспалением слизистой оболочки гортани (локализованная форма заболевания), а иногда и трахеи (рапространенная форма). Течение болезни быстро прогрессирующее. В первой катаральной (дисфонической) стадии, продолжающейся 1–2 дня, наблюдается повышение температуры тела, обычно умеренное, нарастающая осиплость голоса, кашель, вначале «лающий», затем теряющий свою звучность. Во второй (стенотической) стадии нарастают симптомы стеноза верхних дыхательных путей: шумное дыхание, напряжение при вдохе вспомогательной дыхательной мускулатуры, инспираторные втяжения уступчивых мест грудной клетки. Третья (асфиктическая) стадия проявляется выраженным расстройством газообмена – цианозом, выпадением пульса на высоте вдоха, потливостью, беспокойством. Если своевременно не оказывают врачебную помощь, больной умирает от асфиксии.
Дифтерия носа, конъюнктивы глаз, наружных половых органов в последнее время почти не наблюдается.
Характерны осложнения, возникающие главным образом при токсической дифтерии II и III степени, особенно при поздно начатом лечении. В раннем периоде болезни могут нарастать симптомы сосудистой и сердечной слабости. Миокардит выявляется чаще на 2-й нед болезни и характеризуется нарушением сократительной способности миокарда и его проводящей системы. Обратное развитие миокардита происходит относительно медленно. Миокардит – одна из причин смерти при дифтерии. Моно– и полирадикулоневриты проявляются вялыми периферическими парезами и параличами мягкого неба, наружных мышц глаза, мышц конечностей, шеи, туловища. Опасность для жизни представляют парезы и параличи гортанных, дыхательных межреберных мышц, диафрагмы и поражение проводящей системы сердца. Могут возникать осложнения, обусловленные вторичной бактериальной инфекцией (пневмонии, отиты и др.).
Подтверждением диагноза служит выделение токсигенных дифтерийных палочек. Дифференцировать нужно от ангин, инфекционного мононуклеоза, «ложного крупа», пленчатого аденовирусного конъюнктивита (при дифтерии глаза).
Лечение. Неотложная медицинская помощь при острой дифтерии включает в/м введение 2 млн ЕД бензилпенициллина (при задержке эвакуации вводят повторно через 4 ч), парентеральное введение преднизолона (при локализованной форме болезни – 30 мг, при распространенной – 60 мг, при токсической – 90-240 мг), при токсической дифтерии и отрицательной аллергической пробе на чужеродный белок – применение противодифтерийной сыворотки в соответствующих дозах (при субтоксической дифтерии – 40 000 ME, при токсической дифтерии I степени – 60 000 ME, II степени 80 000 ME, III степени 100 000 ME). Сыворотку вводят по Безредке, половину дозы – в/в, остальное количество – в/м. При дифтерии зева в/м вводят 90 мг преднизолона, при развитии дыхательной недостаточности проводят кислородотерапию, вводят литическую смесь (1 мл 1%-ного раствора промедола, 1 мл 1%-ного раствора димедрола, 2 мл 2,5 %-ного раствора аминазина); при развитии асфиксии необходима интубация, при невозможности ее выполнения – трахеостомия. При развитии инфекционно-токсического шока показана соответствующая терапия (в/в капельно вводят полиглюкин, 5 %-ный раствор глюкозы, в/м – преднизолон, при отсутствии эффекта к терапии добавляют вазопрессоры).
Лечение в условиях стационара включает, в первую очередь, введение противодифтерийной сыворотки в соответствующих дозах (табл. 12).
При легких формах дифтерии сыворотку вводят, как правило, однократно (при отсутствии эффекта в течение 24 ч возможно повторное ее введение в половинной дозе), при выраженной интоксикации (особенно при токсических формах) – многократно с интервалом 12 ч. Во избежание анафилактических реакций проводят внутрикожную пробу с разведенной (1: 100) сывороткой, при отсутствии в течение 20 мин реакции вводят 0,1 мл цельной сыворотки и через 30 мин – всю лечебную дозу. Сыворотку отменяют после исчезновения налетов в зеве (гортани).
Применяют бактерицидные антибиотики (бензилпенициллин по 2 млн каждые 4 ч, гентамицин по 80 мг 2 раза в сутки в/м или рифампицин по 300 мг в сутки внутрь в течение 5 дней).
При токсических формах в целях дезинтоксикации проводят также неспецифическую патогенетическую терапию: в/в вводят 5 %-ный раствор глюкозы, полиионные растворы (общий объем – до 1,5–2 л в сутки), 10 %-ный раствор альбумина (400 мл в сутки), преднизолон (120–300 мг в сутки). Постельный режим при токсической форме дифтерии в зависимости от ее тяжести должен соблюдаться 3–8 нед.
При дифтерийном крупе необходимы покой, свежий воздух. Рекомендуются седативные средства (фенобарбитал, бромиды, аминазин – не вызывают глубокий сон). Ослаблению стеноза гортани способствует назначение глюкокортикоидов, антигистаминных средств. Применяют (при хорошей переносимости) парокислородные ингаляции в палатках-камерах. Хороший эффект может оказать отсасывание слизи и пленок из дыхательных путей с помощью электроотсоса. Учитывая частоту развития при крупе пневмонии (особенно у детей раннего возраста), назначают антибиотики. При тяжелом стенозе (при переходе второй стадии стеноза в третью) прибегают к назотрахеальной (оротрахеальной) интубации или нижней трахеостомии.
При дифтерийном бактерионосительстве рекомендуют пероральное применение тетрациклина или эритромицина с одновременным назначением аскорбиновой кислоты; длительность лечения 7 дней.
Профилактика. Активная иммунизация – основа успешной борьбы с дифтерией. Иммунизация проводится всем детям (с учетом противопоказаний) адсорбированной коклюшно-дифтерийно-столбнячной вакциной (АКДС) и адсорбированным дифтерийно-столбнячным анатоксином (АДС). Первичная вакцинация проводится начиная с 3-месячного возраста троекратно по 0,5 мл вакцины с интервалом 1,5 мес; ревакцинация той же дозой вакцины – через 1,5–2 года по окончании курса вакцинации. В возрасте 6 и 11 лет детей ревакцинируют только против дифтерии и столбняка АДС-М-анатоксином (препаратом с уменьшенным количеством антигенов). Больные дифтерией подлежат обязательной госпитализации. В квартире больного после его изоляции проводят заключительную дезинфекцию. Реконвалесцентов выписывают из больницы при условии отрицательного результата двукратного бактериологического исследования на токсигенные дифтерийные палочки; в детские учреждения они допускаются после предварительного двукратного бактериологического исследования. Бактерионосителям токсигенных дифтерийных палочек (детям и взрослым) разрешается посещать детские учреждения, где все дети привиты против дифтерии, через 30 дней после установления бактерионосительства.
Таблица 12. Дозы противодифтерийной сыворотки
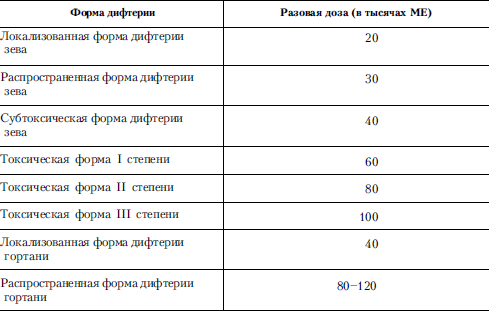
ЖЕЛТАЯ ЛИХОРАДКА
Этиология, патогенез. Возбудитель – арбовирус, быстро инактивируется при высокой температуре, под воздействием дезинфицирующих средств. Длительно сохраняется в замороженном состоянии и при высушивании. Вирус проникает в организм человека при укусе инфицированным комаром, от места внедрения распространяется по лимфатическим путям и достигает регионарных лимфатических узлов, где происходит его размножение и накопление. Спустя несколько дней вирус проникает в кровь, гематогенным путем – в различные органы (печень, селезенка, почки, костный мозг, лимфатические узлы), вызывая их поражение. После перенесенной инфекции развивается напряженный иммунитет, сохраняющийся в течение 6–8 лет.
Симптомы, течение. Болезнь начинается внезапно с появления сильной головной боли, выраженных болей в пояснице, спине, конечностях. Температура тела к концу первых суток достигает 39–40 °C и выше. Появляется гиперемия и одутловатость лица, отечность век, инъекция сосудов склер и конъюнктив. Пульс учащается до 100–130 в 1 мин. На 2-й день заболевания присоединяются мучительная жажда, тошнота, многократная рвота сначала слизью, а затем желчью. Слизистая оболочка полости рта гиперемирована, язык сухой, края языка покрасневшие. К концу начального лихорадочного периода (стадии гиперемии), на 3-4-й день болезни могут появиться цианоз, желтуха, незначительная примесь крови в рвотных массах. На 4-5-й день болезни самочувствие больного ухудшается, температура тела снижается до субфебрильной (стадия ремиссии). Однако через несколько часов температура тела вновь повышается, состояние больного прогрессивно ухудшается – наступает реактивный период. Развивается тромбогеморрагический синдром (желудочно-кишечные, носовые, маточные кровотечения, на коже появляются петехии и более крупные кровоизлияния). Лицо больного становится бледным. Пульс редкий (до 50–40 ударов в 1 мин), не соответствует повышенной температуре, АД падает, количество мочи уменьшается, иногда развивается анурия. Нарастает слабость, появляется бред. При обследовании выявляют лейкопению, нейтропению, протеин– и цилиндрурию, увеличение содержания билирубина в сыворотке крови, остаточного азота, значительное повышение активности аминотрансфераз. В тяжелых случаях смерть наступает от почечной недостаточности или инфекционно-токсического шока.
Осложнения: пневмония, миокардит, гангрена мягких тканей или конечностей, сепсис в результате наслоения вторичной инфекции.
Для диагностики из серологических реакций применяют РСК, реакцию нейтрализации и РТГА (последняя часто дает положительные реакции и с другими вирусами). Исследования проводят с парными сыворотками. Используют также реакцию подавления бляшкообразования парными сыворотками, обнаружение антител класса IgM к вирусу желтой лихорадки, а также антигенов вируса с помощью твердофазного иммуноферментного анализа. Выделить вирус из крови можно методом инокуляции материала на культуру клеток москитов или путем введения материала в грудную полость москитов. Дифференцировать желтую лихорадку необходимо от лептоспироза, других геморрагических лихорадок, вирусного гепатита.
Лечение. Этиотропного лечения нет. Рекомендуют строгий постельный режим, молочно-растительную диету, комплекс витаминов, включающий аскорбиновую кислоту, тиамин и рибофлавин, Р-витаминные препараты, викасол. При развитии тромбогеморрагического синдрома применяют гепарин в дозе 20 000-60 000 ЕД в сутки под контролем состояния свертывающей системы крови. Используют глюкокортикоиды (преднизолон по 40–60 мг в сутки, при упорной рвоте – гидрокортизон парентерально до 300 мг в сутки). Назначают анестезин внутрь по 0,5 г 2–3 раза в сутки, парентерально 2,5 %-ный раствор аминазина (1 мл) с 1 %-ным раствором димедрола (2 мл) и 0,5 %-ным раствором новокаина (3 мл). По показаниям проводят восстановление объема циркулирующей крови, коррекцию ацидоза. При острой почечной недостаточности и угрозе развития уремической комы проводят гемодиализ. При наслоении вторичной бактериальной инфекции назначают антибиотики.
Прогноз серьезный. Профилактика. Основные мероприятия – профилактическая вакцинация людей, выезжающих в неблагополучные по желтой лихорадке страны; уничтожение комаров-переносчиков; защита человека от укусов комаров. Больных обязательно изолируют в стационаре.
ИЕРСИНИОЗ – острая инфекционная болезнь, относящаяся к зоонозам. Основной путь заражения человека алиментарный. Больной не представляет опасности для окружающих.
Этиология, патогенез. Возбудитель (иерсиниа) по своим свойствам сходен с возбудителями чумы и псевдотуберкулеза. Отличается полиморфизмом, биполярной окраской, грамотрицателен, капсул и спор не образует. Может расти при температуре 5 °C. Высокочувствителен к левомицетину, тетрациклинам, аминогликозидам. Внедрение возбудителя происходит в нижних отделах тонкого кишечника, развивается картина терминального илеита, могут быть язвенные изменения. Лимфогенно возбудитель достигает мезентериальных лимфатических узлов, возникает лимфаденит с тенденцией к абсцедированию.
Симптомы, течение. Инкубационный период – от 15 ч до 15 дней (чаще 2–3 дня). Основными клиническими формами являются: 1) локализованная (гастроэнтероколитическая), 2) генерализованные (желтушная, экзантемная, артралгическая, септическая). Заболевание начинается остро. Температура тела повышается до 38–40 °C. Лихорадка длится до 5 дней, при септических формах – дольше. Наблюдаются симптомы интоксикации (озноб, головная боль; боль в мышцах, суставах). При гастроэнтероколитической форме на этом фоне появляется схваткообразная боль в животе, чаще в нижних отделах справа или в пупочной области. Могут быть тошнота и рвота, стул жидкий зловонный, от 2 до 15 раз в сутки. Может быть примесь слизи, крови обычно не бывает. В отличие от дизентерии нет также тенезмов, ложных позывов, спазма и болезненности сигмовидной кишки. При желтушной форме заболевания наряду с признаками дисфункции кишечника выявляются симптомы поражения печени (боль в правом подреберье, желтушность кожи и склер, увеличение печени и ее болезненность при пальпации, гипербилирубинемия, повышение уровня аминотрансфераз). При экзантемной форме на 1-6-й день заболевания появляется точечная, мелко– или крупнопятнистая сыпь, исчезающая бесследно через 2–5 дней. Артралгическая форма характеризуется лихорадкой, признаками интоксикации, болями в суставах. Септическая форма встречается редко, развивается у ослабленных лиц. Протекает с лихорадкой неправильного типа, отмечаются повторные ознобы, профузный пот, увеличение печени и селезенки, нарастает анемия. Могут развиться эндокардит, пневмония, нефрит, менингит, менингоэнцефалит, гепатит. Эта форма нередко заканчивается летально.
Иерсиниоз необходимо дифференцировать от гастроэнтероколитов другой этиологии (дизентерия, сальмонеллезы, эшерихиозы), псевдотуберкулеза, аппендицита. Лабораторным подтверждением диагноза служит выделение возбудителя (из кала, крови, гноя, удаленного червеобразного отростка) и серологические методы.
Лечение. Внутрь назначают левомицетин (по 0,5 г 4 раза в сутки) или тетрациклин (0,5 г 4 раза в день) обычно в течение 5–7 дней (до 14 дней при среднетяжелом и тяжелом течении заболевания). При септической форме применяют цефалоспорины и фторхинолоны парентерально. Профилактика – см. Сальмонеллезы.
ИНФЕКЦИИ, ПЕРЕДАЮЩИЕСЯ ПРЕИМУЩЕСТВЕННО ПОЛОВЫМ ПУТЕМ (ИППП) – см. ВИЧ-инфекция и главу «Кожные и венерические болезни».
КАМПИЛОБАКТЕРИОЗ – острая инфекционная болезнь зоонозной природы. Характеризуется острым началом, лихорадкой, преимущественным поражением желудочно-кишечного тракта, интоксикацией. У новорожденных нередко протекает в виде септического заболевания.
Этиология, патогенез. Возбудителем являются различные серотипы кампилобактера. Заражение происходит от многих домашних и сельскохозяйственных животных. Оптимум роста возбудителя 37 °C, он хорошо сохраняется во внешней среде. Возбудитель попадает в организм преимущественно через желудочно-кишечный тракт при алиментарном заражении. Кампилобактер вначале прикрепляется к поверхности энтероцитов, затем при помощи жгутика повреждает клеточную мембрану и оказывается внутри клетки. Довольно быстро проникает в кровь. Бактеремия наблюдается не только при острой форме, но и при хронически протекающих заболеваниях желудка. В частности, у больных язвенной болезнью желудка Helicobacter pylori обнаруживается в крови в 75 % случаев, у больных хроническим гастритом – в 50 %. На месте ворот инфекции остаются воспалительные изменения. При проникновении микроба в кровь высвобождается токсин, который обусловливает развитие интоксикации. У беременных женщин отмечается трансплацентарная передача возбудителей, что приводит к абортам и внутриутробному заражению плода. У ослабленных людей заболевание принимает септическое течение с формированием вторичных очагов в различных органах (эндокардиты, менингиты, энцефалиты, перитонит и др.). У лиц с хорошо функционирующей иммунной системой заболевание не сопровождается клинически выраженными проявлениями (субклиническая форма, здоровое бактерионосительство).
Симптомы, течение. Инкубационный период продолжается от 1 до 10 дней (чаще 1–6 дней). По клиническому течению выделяют следующие формы: 1) гастроинтестинальную; 2) генерализованную (септическую); 3) хроническую; 4) субклиническую (бактерионосительство).
Чаще наблюдается гастроинтестинальная форма. Кампилобактериозом обусловлено от 3 до 30 % всех диарейных заболеваний у детей, чаще у детей первого года жизни. Заболевание начинается остро. Появляются лихорадка, интоксикация и синдром гастроэнтерита. Отмечаются тошнота, боли в эпигастрии, рвота. Стул обильный, жидкий, пенистый, примеси слизи и крови у взрослых обычно не бывает. У детей интоксикация более выражена, в стуле могут быть примеси слизи и крови, нередко наступает обезвоживание организма (сухость кожи и слизистых оболочек, олигурия).
Генерализованная (септическая) форма чаще наблюдается у детей первых месяцев жизни, реже у ослабленных взрослых. Заболевание характеризуется неправильной лихорадкой, истощением, анемией. На этом фоне развиваются пневмония, перитонит, абсцессы печени, головного мозга и др. При субклинической форме отмечаются выделение возбудителей из испражнений и нарастание титра антител в сыворотке крови.
Хронические формы с самого начала принимают хроническое течение (без острой фазы). Отмечаются длительный субфебрилитет, слабость, астенизация, снижение массы тела, поражение глаз. У женщин часто развиваются вагинит, вульвовагинит, эндоцервицит, бесплодие. Реже бывают артриты, эндокардиты, плевриты и др.
Осложнения: инфекционно-токсический шок, тромбогеморрагический синдром, дегидратация.
Диагноз подтверждается выделением возбудителя из испражнений, крови, цереброспинальной жидкости, гноя абсцессов, ткани абортированного плода, а также серологически (РСК, РНГА и др.).
Лечение. Наиболее эффективны эритромицин и гентамицин. Эритромицин применяют по 0,25-0,3 г 4–6 раз в сутки (не более 2 г в сутки). Гентамицина сульфат назначают из расчета 0,8–1 мг/кг 3 раза в сутки в/м. Длительность курса антибиотикотерапии 7-10 дней. При хронических формах проводят повторные курсы лечения разными антибиотиками с интервалом 7-10 дней между ними в сочетании с общеукрепляющей терапией.
Профилактика. Ликвидация инфекции среди животных, соблюдение санитарно-гигиенических норм забоя скота, соблюдение личной гигиены, защита продуктов от загрязнения.
КАНДИДОЗ – см. в главах «Болезни органов дыхания», «Болезни органов пищеварения».
КОКЛЮШ – острая инфекционная болезнь, относящаяся к воздушнокапельным антропонозам; характеризуется приступами спазматического кашля. Наблюдается преимущественно у детей раннего и дошкольного возраста.
Этиология, патогенез. Возбудитель – мелкая, овоидная, грамотрицательная палочка, малоустойчивая во внешней среде. Входные ворота инфекции – верхние дыхательные пути, где и вегетирует коклюшная палочка. Образуемый ею токсин обусловливает раздражение слизистой оболочки дыхательных путей и оказывает общее действие главным образом на нервную систему, в результате чего развивается спастический компонент (спастическое состояние диафрагмы и других дыхательных мышц, бронхоспазм, склонность к спазму периферических сосудов), а у маленьких детей – иногда клонико-тонические судороги скелетных мышц. При тяжелых формах возникает гипоксия. В патогенезе коклюша определенную роль играют аллергические механизмы.
Симптомы, течение. Инкубационный период – 2-15 дней (чаще 5–8 дней). Катаральный период проявляется небольшим или умеренным повышением температуры тела и кашлем, постепенно нарастающим по частоте и выраженности. Этот период продолжается от нескольких дней до 2 нед. Переход в спастический период происходит постепенно. Появляются приступы спастического, или конвульсивного, кашля, характеризующиеся серией коротких кашлевых толчков и последующим вдохом, который сопровождается протяжным звуком (реприз). Возникает новая серия кашлевых толчков. Это может повторяться несколько раз. В конце приступа (особенно при тяжелой форме) наблюдается рвота. В течение суток приступы в зависимости от тяжести болезни повторяются до 20–30 раз и более. Лицо больного становится одутловатым, на коже и конъюнктиве глаз иногда появляются кровоизлияния, на уздечке языка образуется язвочка. При тяжелом течении на высоте приступа могут возникнуть клонические или клонико-тонические судороги, а у детей первого года жизни – остановка дыхания. В крови выявляется лейкоцитоз (до 20–70 · 109/л и более), лимфоцитоз; СОЭ при отсутствии осложнений нормальная или пониженная. Этот период продолжается 1–5 нед и более. В периоде разрешения, продолжающемся 1–3 нед, кашель теряет конвульсивный характер, постепенно исчезают все симптомы.
В зависимости от частоты кашлевых приступов и выраженности прочих симптомов различают легкую, среднетяжелую и тяжелую формы коклюша. Наблюдаются и стертые формы коклюша, при которых спастический характер кашля не выражен. Эта форма наблюдается у вакцинированных детей и у взрослых.
Осложнения: пневмонии (в развитии которых участвует бактериальная микрофлора), ателектазы легких, эмфизема средостения и подкожной клетчатки, энцефалопатии и др.
Затруднения в распознавании встречаются главным образом при стертой форме. Необходимо дифференцировать от ОРЗ, бронхитов. Подтверждением диагноза служит выделение коклюшной палочки из трахеобронхиального секрета; для ретроспективного диагноза в более поздние периоды используют серологические методы (реакция агглютинации, РСК, РНГА). Успешно используют иммуноферментный метод для обнаружения антител в сыворотке (IgM) и в носоглоточной слизи (IgA). Эти антитела появляются со 2-3-й нед болезни и сохраняются в течение 3 мес.
Лечение проводится на дому. Госпитализируют детей до 1 года, больных с осложненными, тяжелыми формами болезни. Антибиотики могут быть эффективными в катаральном периоде – они могут подавить возбудителя и предотвратить дальнейшее развитие болезни. Назначение антибиотиков в период спазматического кашля не влияет на клиническую симптоматику. При легких и стертых формах болезни антибиотики не назначают. При тяжелых и среднетяжелых формах применяют эритромицин, азитромицин. Эффективны также левомицетин (более токсичен) и тетрациклин (противопоказан детям в возрасте до 8 лет). В лечении коклюша важны чистый воздух, спокойная обстановка, устранение всех факторов, способствующих возникновению приступов, назначение витаминов, оксигенотерапия. Периодически рекомендуется отсасывание слизи из дыхательных путей, особенно это важно во время апноэ; при необходимости проводят ИВЛ. Рекомендуют антигистаминные средства, ингаляции аэрозолей с протеолитическими ферментами (химопсин, химотрипсин), которые облегчают отхождение вязкой мокроты. При тяжелых и осложненных формах коклюша применяют преднизолон.
Прогноз. Для детей первого года жизни, особенно при развитии осложнений, коклюш остается опасным заболеванием. Прогноз ухудшается при наличии сопутствующих заболеваний (рахит и др.).
Профилактика. Иммунопрофилактика – см. Приложение № 1 – Календарь профилактических прививок. Из дошкольных учреждений изолируют всех больных коклюшем; при отсуствии клинических противопоказаний они допускаются в детские учреждения на 25-й день болезни. Здоровых бактерионосителей при коклюше изолируют до получения двух отрицательных результатов бактериологических исследований, но не ранее 14 дней со дня выделения возбудителя. На детей до 7-летнего возраста, бывших в контакте с больным, ранее не болевших коклюшем и непривитых, накладывается карантин сроком на 14 дней с момента изоляции больного; на такой же срок устанавливают карантин для детей в дошкольном учреждении. Если здоровым бактерионосителям, контактировавшим с больным коклюшем, а также больным в начальный период болезни назначить эритромицин (в возрастных дозах в течение 5–7 дней), то это быстро прекращает бактериовыделение и предотвращает развитие болезни у контактировавших лиц.
КОРЬ – острая вирусная болезнь с воздушно-капельным механизмом передачи, характеризующаяся интоксикацией, энантемой, макулопапулезной сыпью, поражением конъюнктив и верхних отделов респираторного тракта.
Этиология, патогенез. Возбудитель из семейства парамиксовирусов быстро инактивируется во внешней среде. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия). Происходит системное поражение лимфоидной ткани и системы мононуклеарных фагоцитов с образованием гигантских многоядерных структур. Вирус поражает слизистую оболочку дыхательных путей и вызывает гнездное периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Установлена возможность персистенции вируса кори в организме после перенесенного заболевания с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося смертью.
Симптомы, течение. Инкубационный период – 8-17 дней (чаще 10–11 дней). Отдельные проявления болезни отмечаются со второй половины инкубационного периода (снижение массы тела ребенка, отечность нижнего века и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк). Начальный (продромальный) период характеризуется повышением температуры тела до 38–39 °C, общим недомоганием, понижением аппетита. Усиливается насморк, появляется грубый «лающий» кашель, резко выражена гиперемия конъюнктив. Патогномоничный симптом, возникающий за 1–2 дня до высыпания, – пятна Вельского – Филатова – Коплика: на слизистой оболочке щек, реже губ, десен появляются мелкие белесоватые папулы, не сливающиеся между собой. Этот симптом держится 2–3 дня. На 3-5-й день болезни при новом повышении температуры появляется сыпь, начинается период высыпания, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3-й день – на конечностях. Элементы сыпи – макулопапулы, сливающиеся между собой и после угасания оставляющие пятнистую пигментацию и мелкое отрубевидное шелушение. В период высыпания катаральные явления и симптомы интоксикации нарастают; в крови отмечается лейкопения с относительным нейтрофилезом и эозинофилией.
Продолжительность болезни 7–9 дней. В период реконвалесценции отмечаются астения и снижение сопротивляемости организма к различным патогенным агентам. Корь протекает в легкой, среднетяжелой и тяжелой формах. У лиц, получавших серопрофилактику, наблюдается митигированная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. Среди осложнений наиболее часты ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием вируса кори, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, со вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редкое и опасное осложнение – коревой энцефалит, менинго-энцефалит.
В типичных случаях диагноз может быть установлен уже в катаральном периоде. В начальном периоде и в первые 2 дня после появления сыпи в окрашенных мазках мокроты, носовой слизи или мочи можно обнаружить многоядерные гигантские клетки. Из этих же материалов на культуре клеток можно выделить вирус кори. Коревой антиген можно выявить в эпителии верхних дыхательных путей методом иммунофлюоресценции. Используют также серологические методы (РСК, РТГА, РИФ и др.). Диагностическим считается нарастание титра в 4 раза и более. Дифференцировать следует от краснухи, энтеровирусной экзантемы, инфекционного мононуклеоза, аллергических и лекарственных сыпей.
Лечение. Специфические методы терапии не разработаны. Основа лечения – постельный режим, гигиеническое содержание больного, симптоматические средства. При осложнениях бактериальной природы – антибиотики. Лечение пневмоний, крупа, энцефалита проводится по общим правилам. Госпитализация больных осуществляется по клиническим (тяжелые формы, осложнения) и эпидемиологическим показаниям.
Прогноз. Смертельные исходы кори очень редки и наблюдаются главным образом при коревом энцефалите.
Профилактика. Надежным методом предупреждения кори является иммунизация живой вакциной. Прививка обеспечивает защитный эффект в течение примерно 15 лет. Живую вакцину не назначают беременным женщинам, больным туберкулезом, лейкозом, лимфомой, а также ВИЧ-инфицированным. В ряде стран отработана и проверена схема иммунизации с введением двух доз вакцины. Первую вакцинацию проводят детям в возрасте около 1 года (при эпидемическом неблагополучии в возрасте 6-13 мес), вторую прививку делают детям в возрасте 15–18 мес. Корь можно предупредить и пассивной иммунизацией (однократное введение иммуноглобулина в дозе 0,25 мл/кг в первые 5 дней после контакта с больным). Пассивная иммунизация показана детям до 3 лет, беременным женщинам, больным туберкулезом, лицам с ослабленной иммунной системой. Дети старше 3 лет, не болевшие корью, не привитые ранее и не имеющие клинических противопоказаний, подлежат прививкам в срочном порядке противокоревой вакциной. Детей, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин – 21 день. В первые 7 дней от начала контакта дети разобщению не подлежат.
КРАСНУХА – острая вирусная болезнь, характеризующаяся мелкопятнистой экзантемой, генерализованной лимфаденопатией, умеренно выраженной лихорадкой и поражением плода у беременных. Источником инфекции является только человек. Вирус краснухи выделяется во внешнюю среду за неделю до появления сыпи и в течение недели после высыпания.
Этиология, патогенез. Возбудитель из семейства тогавирусов быстро инактивируется во внешней среде. Заражение происходит воздушнокапельным путем (у беременных – трансплацентарно). Вирус проникает в организм через слизистые оболочки дыхательных путей, в дальнейшем наступает вирусемия. Вирус с кровью разносится по всему организму, обладает дерматотропными свойствами, вызывает изменения лимфатических узлов, обладает тропизмом к эмбриональной ткани, значительно нарушает развитие плода. Частота поражений плода зависит от сроков беременности: заболевание краснухой на 3-4-й нед беременности обусловливает врожденные пороки развития в 60 % случаев, на 9-12-й нед – в 15 % и на 13-16-й – в 7 % случаев.
Симптомы, течение. Инкубационный период 11–24 дня (чаще 16–20 дней). Типичный ранний симптом – припухание заднешейных, затылочных и других лимфатических узлов. В отдельных случаях отмечается слабо выраженный катар верхних дыхательных путей. Одновременно с небольшим повышением температуры на коже всего тела появляется бледно-красная пятнистая экзантема, элементы которой не имеют склонности к слиянию и исчезают через 2–3 дня, не оставляя пигментации. Самочувствие больного, как правило, почти не нарушено. Нередко краснушная инфекция протекает скрытно. Осложнения при постнатальном заражении очень редки (артриты, энцефалиты). При внутриутробном заражении эмбрион погибает или у него развивается хроническая инфекция с поражением различных органов и формированием внутриутробных пороков развития (микроцефалия, гидроцефалия, глухота, катаракта, пороки сердца и др.). При внутриутробном заражении после окончания органогенеза развивается фотопатия (анемия, тромбоцитопеническая пурпура, гепатит, поражения костей и др.). У таких детей наблюдается длительная персистенция вируса.
В отличие от кори при краснухе в большинстве случаев отсутствуют катаральный период, пятна Вельского – Филатова – Коплика, выраженная этапность высыпания; сыпь более бледная, не имеет склонности к слиянию и не оставляет пигментации и шелушения. В диагностике помогает характерная картина периферической крови (лейкопения, относительный лимфоцитоз, увеличение числа плазматических клеток). Выделение и идентификация вируса довольно сложны и в практической работе почти не используются. Диагноз подтверждает нарастание специфических антител, серологические реакции ставят с парными сыворотками с интервалом 10–14 дней.
Лечение симптоматическое. Прогноз благоприятный.
Профилактика. Изоляция больного до 5-го дня заболевания малоэффективна, так как у большинства реконвалесцентов выделение вируса может продолжаться дольше. Необходимо оберегать беременных женщин, не болевших краснухой, от общения с больными на срок не менее 3 нед. В случае контакта беременной женщины с больным краснухой рекомендуется ввести гипериммунный гамма-глобулин (до 20 мл). При заболевании женщины краснухой в первые 3 мес беременности считают показанным ее прерывание. Разработан метод активной иммунизации.
ЛЕГИОНЕЛЛЕЗ (болезнь легионеров, питтсбургская пневмония, понтианская лихорадка, легионелла-инфекция) – острая инфекционная болезнь, обусловленная различными видами легионелл, характеризуется лихорадкой, выраженной интоксикацией, тяжелым течением, поражением легких, ЦНС, органов пищеварения.
Этиология, патогенез. Легионеллы – грамотрицательные бактерии, широко распространенные и длительно сохраняющиеся во внешней среде (в воде до 1 года). Заражение наступает аэрогенно при вдыхании мельчайших капелек инфицированной воды (душевые установки, распылители кондиционеров и др.). Легионеллы высокочувствительны к эритромицину, ловомицетину, ампициллину, малочувствительны к тетрациклину и совершенно нечувствительны к пенициллину и цефалоспоринам. Воротами инфекции служат нижние отделы респираторного тракта. Чаще заболевают лица среднего и пожилого возраста; заболеванию способствуют курение, хроническая почечная недостаточность, злокачественные новообразования и имму но депрессия. При распаде микробов освобождается эндотоксин, который обусловливает поражение ряда органов и систем. В тяжелых случаях развивается инфекционно-токсический шок, протекающий с дыхательной и сердечно-сосудистой недостаточностью, гипоксией, респираторным ацидозом.
Симптомы, течение. Инкубационный период 2-10 дней (чаще 5–7 сут). Заболевание начинается остро. Повышение температуры тела сопровождается ознобом. Быстро нарастают общая слабость, разбитость, мышечные боли. С первых дней появляются мучительный кашель, колющие боли в груди. Выявляются признаки пневмонии, частота дыхания доходит до 30–40 в 1 мин. Может быть рвота, жидкий стул. Поражается ЦНС (головокружение, бред, расстройства сознания). Отмечается тахикардия, АД понижено. Может развиться геморрагический синдром. При тяжелом течении быстро нарастает дыхательная и сердечно-сосудистая недостаточность, развивается инфекционно-токсический шок. Смерть может наступить к концу 1-й нед болезни, ее причины, в первую очередь, – дыхательная недостаточность, а также коллапс, шок со вторичной почечной недостаточностью.
Легионеллез не всегда протекает в виде пневмонии. Так называемая понтиакская лихорадка характеризуется кратковременным повышением температуры (2–5 дней), умеренно выраженной интоксикацией. Могут выявляться симптомы бронхита и плеврита, но пневмония отсутствует. Летальных исходов при этой форме болезни не наблюдается.
О логионеллезе необходимо думать при развитии тяжелой пневмонии в необычный сезон (конец лета) у мужчин среднего и пожилого возраста при наличии предрасполагающих факторов (курение, алкоголизм, сахарный диабет и др.). Имеет значение и отсутствие терапевтического эффекта от обычно применяемых при пневмонии антибиотиков (пенициллина, стрептомицина, тетрациклина). Дифференцировать необходимо от других пневмоний. Для подтверждения диагноза используют бактериологические и серологические методы.
Лечение. Наиболее эффективен эритромицин по 0,5–1 г каждые 6 ч для взрослых и в дозе 15 мг/кг каждые 6 ч у детей до стойкой нормализации температуры. Эффективность повышается при сочетании эритромицина с рифампицином. Используют также фторхинолоны (ципрофлоксацин и др.) в обычных терапевтических дозах.
Прогноз серьезный.
Профилактика. Обеззараживание воды, ванных помещений, душевых сеток, контроль за кондиционированием воздуха. Больных помещают в отдельные палаты. Проводят текущую дезинфекцию мокроты и других выделений больного.
ЛЕЙШМАНИОЗЫ – паразитарные заболевания, вызываемые лейшманиями. У человека протекают в следующих формах: 1) висцеральный лейшманиоз (калаазар), 2) кожный лейшманиоз (болезнь Боровского, пендинская язва), 3) кожно-слизистый американский лейшманиоз (эспундия). Висцеральный лейшманиоз характеризуется длительной лихорадкой, увеличением печени и селезенки, резкой лейкопенией, анемией, прогрессирующим течением. При кожном лейшманиозе наиболее характерно образование длительно не заживающих язв.
Этиология, патогенез. Возбудители лейшманиозов – различные виды лейшманий. В организме москитов-переносчиков лейшмании находятся в жгутиковой форме, в организме человека – в лейшманиальной (внутриклеточной). Воротами инфекции является кожа в месте укуса москита, где происходит размножение и накопление лейшманий. Через несколько дней или недель возникает небольшая папула или язвочка. При висцеральном лейшманиозе возбудитель гематогенно проникает и фиксируется в органах системы мононуклеарных фагоцитов (костный мозг, печень, селезенка, лимфатические узлы), вызывая некротические и дегенеративные изменения. При кожном лейшманиозе изменения наблюдаются преимущественно в области ворот инфекции.
Симптомы, течение. Инкубационный период при висцеральном лейшманиозе продолжается от 3 нед до 3 лет (чаще несколько месяцев). Заболевание начинается постепенно, первые проявления болезни обычно не замечают. Нарастает общая слабость, появляется лихорадка, которая часто бывает волнообразной. Отмечается бледность кожи вследствие анемизации, кожа может быть темной за счет поражения надпочечников, иногда наблюдается геморрагическая сыпь. При агранулоцитозе могут возникнуть язвеннонекротические изменения в полости рта. Состояние больных прогрессивно ухудшается, они худеют, нарастают анемия, лейкопения, выявляется значительное увеличение печени (до пупочной линии) и селезенки (до полости малого таза). При исследовании крови – лейкопения, анемия, агранулоцитоз, тромбоцитопения, повышение СОЭ, уменьшение содержания альбуминов и повышение уровня глобулинов.
Кожный лейшманиоз протекает в виде антропонозного и зоонозного типов. Антропонозный тип (поздно изъязвляющий кожный лейшманиоз городского типа, ашхабадка) характеризуется длительным инкубационным периодом (3–8 мес). На месте внедрения возбудителя образуется небольшой бугорок (диаметром 2–3 мм), медленно увеличивающийся и через 3–6 мес покрывающийся чешуйчатой корочкой, под которой обнаруживается язва с подрытыми неровными краями. Рубцевание идет медленно и заканчивается через 1–2 года. Зоонозный тип ложного лейшманиоза (сельский тип, пендинская язва, остро некротизирующийся кожный лейшманиоз) характеризуется более коротким инкубационным периодом (до 3 нед), бугорок на месте укуса быстро увеличивается, через несколько дней его диаметр достигает 10–15 мм. В центре бугорка происходит некроз и открывается язва с широким инфильтратом и отеком вокруг. Диаметр язвы иногда доходит до 5 см. К 3-му месяцу дно язвы очищается, а через 5 мес заканчивается рубцевание.
Американский кожно-слизистый лейшманиоз (эспундия) – характеризуется кожными проявлениями, примерно у 80 % больных наступает генерализация инфекции с развитием метастазов в слизистых оболочках носа, глотки, гортани. В слизистых оболочках развиваются деструктивные изменения. Однако поражаются не только слизистые оболочки, но и хрящи. Даже после заживления кожных язв поражение слизистых оболочек может прогрессировать, сопровождаться гиперплазией окружающей ткани, разрушением носовой перегородки, приводить к обезображиванию лица. Наслоение бактериальной инфекции может обусловить развитие тяжелой пневмонии.
Для диагноза имеют значение указание на пребывание в эндемичных по лейшманиозу местностях в последние 1–2 года, характерные клинические симптомы, картина крови и изменения белкового состава при висцеральном лейшманиозе. Доказательством болезни служит обнаружение лейшманий (материал из бугорка, пунктатов костного мозга, лимфатических узлов). Если лейшмании обнаружить не удается, вспомогательным методом служат серологические реакции. Дифференцируют висцеральный лейшманиоз от бруцеллеза, брюшного тифа, туберкулеза, сепсиса, лимфогранулематоза, кожный – от сифилиса, туберкулеза кожи, фурункулеза.
Лечение. Для лечения висцерального лейшманиоза применяют солюсурмин в виде 10–20 %-ного раствора в дозе 0,15 г/кг для детей в возрасте до 7 лет, 0,12 г/кг для детей в возрасте от 7 до 16 лет, 0,1 г/кг для взрослых. Суточную дозу солюсурмина детям вводят в один прием, взрослым – в 2 приема (утром и вечером). Введение препарата начинают с доз примерно в 3 раза меньших, чем полные терапевтические дозы. Резко ослабленным детям с тяжелым течением болезни лечение можно начинать с дозы солюсурмина 0,01-0,02 г/кг. Затем дозу ежедневно увеличивают на 0,01 г/кг, достигая терапевтической на 6-10-й день лечения. Детям до 5 лет раствор солюсурмина вводят под кожу в области лопаток, более старшим детям и взрослым препарат можно вводить в/в в виде 20 %-ного раствора. Курс лечения 15–20 дней, иногда его приходится удлинять до 25–30 дней, при раннем клиническом выздоровлении курс может быть сокращен до 10–15 дней. Если после выписки из стационара состояние снова ухудшается, проводят второй курс химиотерапии.
Для лечения южноамериканского висцерального лейшманиоза в/м вводят другой препарат пятивалентной сурьмы – глюкантим. Суточная доза 0,06 г/кг массы тела. В 1-й день назначают 1/4, на 2-й – половину, на 3-й день – 3/4, на 4-й – полную дозу. Курс 10–15 инъекций. Повторный курс проводят через 4–6 нед.
При отсутствии эффекта от препаратов сурьмы приходится назначать амфотерицин В из расчета 0,25-1 мг/кг массы тела, препарат вводят в/в медленно в 5 %-ном растворе глюкозы, курс лечения – 8 нед. Всем больным эспундией проводят 10-дневный курс лечения препаратами пятивалентной сурьмы для профилактики метастатических поражений. Для лечения больных кожным лейшманиозом можно ограничиться местным применением антисептиков. При кожном лейшманиозе зоонозного типа можно использовать солюсурмин в тех же дозах, что и при висцеральном лейшманиозе. Достаточно 10-12-дневного курса лечения.
Прогноз. При отсутствии этиотропного лечения висцеральный лейшманиоз и эспундия заканчиваются летально. При кожных формах прогноз благоприятный, могут остаться обезображивающие рубцы.
Профилактика. Раннее выявление и лечение больных, борьба с москитами-переносчиками, использование отпугивающих средств. Проводят прививки против кожного лейшманиоза. Прививки делают живыми культурами лейшманий на закрытых участках кожи.
ЛЕПРА – см. в главе «Кожные и венерические болезни».
ЛЕПТОСПИРОЗ – острое инфекционное заболевание, вызываемое различными серотипами лептоспир. Характеризуется интоксикацией, лихорадкой, поражением почек, печени, нервной системы и мышц. При тяжелых формах наблюдаются острая почечная недостаточность, желтуха и геморрагический синдром. Относится к зоонозам с природной очаговостью. Инфицирование человека происходит через зараженную воду, реже через пищевые продукты или при контакте с инфицированными животными (свиньями и др.).
Этиология, патогенез. Лептоспиры в водоемах сохраняются до 25 дней, быстро погибают при нагревании, высушивании, при добавлении соли, сахара. На пищевых продуктах сохраняются до 1–2 сут. Лептоспиры чувствительны к пенициллину, тетрациклинам, левомицетину. Воротами инфекции чаще служит кожа. Лептоспиры проникают через микротравмы при контакте с инфицированной водой. Могут проникать и через слизистые оболочки пищеварительного тракта. Тяжесть болезни зависит от реактивности макроорганизма, а не от серотипа лептоспир. В течение 1-й нед болезни лептоспиры обнаруживаются в крови.
Симптомы, течение. Инкубационный период длится от 2 до 30 дней (чаще 7-10 дней). Заболевание начинается остро без каких-либо продромальных симптомов. Появляется сильный озноб, температура тела уже в первые сутки достигает 39–40 °C. Больные жалуются на сильную головную боль, бессонницу, отсутствие аппетита, мышечную боль, особенно в икроножных мышцах. Боль в мышцах настолько сильная, что больные с трудом могут ходить. При пальпации отмечается выраженная болезненность мышц. Кожа лица и шеи гиперемирована, сосуды склер инъецированы. Лихорадка держится 5-10 дней, у некоторых больных (без антибиотикотерапии) наблюдается вторая волна лихорадки. При тяжелых формах болезни с 3-5-го дня появляется иктеричность склер и кожных покровов. В это же время у 20–50 % больных отмечается полиморфная экзантема (кореподобная, краснухоподобная, реже скарлатиноподобная). Тяжелые формы характеризуются геморрагическим синдромом (петехиальная сыпь, кровоизлияния в склеру, кровоподтеки в местах инъекций, носовые кровотечения и др.). Однако встречаются тяжелые формы с летальным исходом от уремии, при которых отсутствуют желтуха и проявления геморрагического синдрома. С 4-5-го дня отмечается увеличение печени и селезенки. Возможен менингеальный синдром (чаще вследствие серозного менингита). В крови – нейтрофильный лейкоцитоз, повышение СОЭ. Легкие формы могут протекать с 2–3 дневной лихорадкой, с умеренно выраженными симптомами интоксикации.
Осложнения: менингит, энцефалит, миелит, ириты, иридоциклиты, острая почечная недостаточность (основная причина смерти больных), пневмонии, отит и др. Необходимо дифференцировать от гриппа, геморрагической лихорадки с почечным синдромом, псевдотуберкулеза, инфекционного мононуклеоза, тифопаратифозных заболеваний. Доказательством болезни служит обнаружение возбудителя или нарастание титра специфических антител. После выздоровления формируется длительный иммунитет по отношению к гомологичному типу.
Лечение. Назначают пенициллин по 6-12 млн ЕД/сут, при тяжелых формах, признаках менингита суточные дозы пенициллина увеличивают до 16–20 млн ЕД/сут. Можно назначать тетрациклины (доксициклин внутрь по 0,1 г 2 раза в сутки). Антибиотики применяют в течение 8-10 дней. При выраженной интоксикации и геморрагическом синдроме назначают преднизолон по 40–60 мг в сутки с постепенным снижением дозы в течение 8-10 дней. Выпускается специальный противолептоспирозный гаммаглобулин, который вводят по 5-10 мл в/м после предварительной десенсибилизации, При развитии острой почечной недостаточности приходится прибегать к экстракорпоральному гемодиализу.
Прогноз при тяжелых формах болезни серьезный.
Профилактика. Запрещение купания в водоемах, расположенных в эндемичной местности, и употребления воды из открытых водоемов. Использование резиновых сапог при работе на мокрых лугах и спецодежды при уходе за больными животными. По показаниям – вакцинация. Больные люди опасности для окружающих не представляют.
ЛИСТЕРИОЗ – инфекционная болезнь из группы зоонозов; характеризуется полиморфизмом клинических проявлений. Острые формы протекают в виде гнойных менингитов, менингоэнцефалитов, сепсиса, хронические – чаще в виде рецидивирующего воспаления мочевыводящих путей. Преобладает алиментарный путь инфицирования.
Этиология, патогенез. Листерии – короткие грамположительные палочки, аэробы, устойчивые во внешней среде, чувствительные к пенициллину, тетрациклинам, эритромицину, левомицетину. Воротами инфекции является слизистая оболочка пищеварительного тракта. В некоторых случаях возникает носительство листерий. Для развития манифестной формы инфекции большое значение имеет состояние иммунной системы. Листериозом заболевают преимущественно дети первого года жизни и лица в возрасте старше 55 лет. Возникновению болезни способствуют состояния, подавляющие иммунную систему (длительная терапия глюкокортикоидами, иммунодепрессантами, новообразования, сахарный диабет, СПИД и др.). При проникновении листерий в кровь возникает острое лихорадочное состояние. В дальнейшем происходит фиксация возбудителя в клетках системы мононуклеарных фагоцитов (печень, селезенка, лимфатические узлы) и в нервной системе с развитием менингитов и менингоэнцефалитов. Листерии могут длительно сохраняться в почках, что имеет значение у беременных (возможно внутриутробное инфицирование плода).
Симптомы, течение. Инкубационный период продолжается от 3 до 70 дней. Острые формы листериоза начинаются внезапно: озноб, повышение температуры тела, головная боль, раздражительность, боль в мышцах. Болезнь нередко протекает с экзантемой. Сыпь крупнопятнистая или эритематозная, сгущается в области крупных суставов, на лице образует фигуру «бабочки». При железистых формах, кроме того, появляется увеличение и болезненность периферических лимфатических узлов. При нервных формах наблюдаются менингеальные симптомы, а иногда и признаки энцефалита. Цереброспинальная жидкость имеет гнойный характер. Печень и селезенка увеличены. Иногда в клинической картине листериоза на первый план выступают симптомы острого гастроэнтерита, пиелита, эндокардита. Листериоз новорожденных протекает тяжело, с высокой летальностью. Отмечаются высокая лихорадка, одышка, цианоз, воспаление верхних дыхательных путей, специфическая листериозная пневмония, нередко осложняющаяся гнойным плевритом. Печень и селезенка увеличены, у отдельных больных появляется желтуха, иногда экзантема. Часто вовлекается ЦНС.
При хронических формах листерии могут длительно находиться в организме человека, не вызывая выраженных клинических изменений. Иногда они вызывают обострение в виде легких гриппоподобных заболеваний или обострения хронического пиелита. При ослаблении организма (лечение кортикостероидами, иммунодепрессантами) они могут вызвать обострение, протекающее в виде тяжелой генерализованной инфекции.
Клиническая диагностика трудна. Наиболее убедительным доказательством заболевания является выделение возбудителя из крови, цереброспинальной жидкости, околоплодных вод, смывов зева. Серологическое исследование имеет меньшее значение, так как листерии в антигенном отношении сходны с другими микроорганизмами.
Лечение. При острых формах листериоза назначают антибиотики тетрациклиновой группы (тетрациклин по 0,25-0,4 г через 6 ч) в течение всего лихорадочного периода и еще 5–7 дней, пенициллин (по 400 000 ЕД через 4 ч), эритромицин (по 0,25 г через 6 ч). Более эффективно сочетание ампициллина с гентамицином или пенициллина с тобрамицином (гентамицин и тобрамицин почти не проникают через гематоэнцефалический барьер, поэтому при нервных формах листериоза их не назначают). При тяжелых формах листериоза этиотропную терапию продолжают до 14–21 дня нормальной температуры. При листериозе беременных тетрациклин не назначают (опасность тератогенного влияния), рекомендуется пенициллинотерапия.
Прогноз неблагоприятный у детей до 1 года и у взрослых старше 60 лет, а также у лиц с тяжелыми сопутствующими заболеваниями (рак, СПИД и др.). У беременных листериоз может привести к тяжелым поражениям плода. После листериозных менингоэнцефалитов могут быть стойкие резидуальные явления со стороны ЦНС.
Профилактика. Борьба с листериозом сельскохозяйственных животных. Беременных женщин, работающих в животноводстве, временно переводят на работы вне контакта с животными. Специфическая профилактика не разработана.
ЛИХОРАДКА КУ – острое риккетсиозное заболевание, характеризующееся интоксикацией, лихорадкой и частым поражением легких. Относится к зоонозам. Заражение возможно трансмиссивным, контактным, алиментарным и воздушно-пылевым путем.
Этиология, патогенез. Возбудитель – риккетсия Бернета, устойчива во внешней среде, не инактивируется при высушивании, сохраняется в молочных продуктах после пастеризации. Воротами инфекции чаще является слизистая оболочка дыхательных путей или пищеварительного тракта. Пути инфицирования определяют клинические проявления. При воздушнопылевом инфицировании возникает поражение бронхов и нередко перибронхиальное воспаление легочной ткани. Гематогенно поражаются и другие органы.
Симптомы, течение. Инкубационный период длится от 3 до 32 дней (чаще 14–20 дней). Заболевание начинается остро. Температура тела повышается до 38–39 °C, лихорадка длится 1–2 нед, хотя в отдельных случаях может затягиваться до месяца. Характерны большие суточные размахи температуры, сопровождающиеся ознобом и потом; боль в мышцах, головная боль, болезненность глазных яблок. Кожа лица и шеи гиперемирована, сосуды склер инъецированы. Наблюдаются гипотензия, брадикардия. Симптомы поражения органов дыхания появляются обычно с 3-4-го дня болезни: сухой кашель, саднение за грудиной, сухие, а затем мелкопузырчатые влажные хрипы, реже выявляется укорочение перкуторного звука. Рентгенологические изменения в легких преимущественно интерстициального (перибронхиального) характера, на фоне которых у отдельных больных возникают очаговые инфильтративные изменения. К концу недели увеличиваются печень и селезенка. В периоде реконвалесценции длительно сохраняется астенизация; полное восстановление трудоспособности наступает через 2–4 нед. Могут быть рецидивы болезни.
Осложнения: эндокардиты, гепатиты, энцефалопатии, миокардиты, артриты, заболевания, обусловленные наслоением вторичной инфекции.
При диагностике учитывается пребывание в эндемичной местности. Дифференциальный диагноз проводят с гриппом (в первые дни заболевания), брюшным тифом, острой формой бруцеллеза, лептоспирозом, острыми пневмониями, орнитозом. Лабораторным подтверждением диагноза служит обнаружение специфических антител с помощью различных серологических реакций.
Лечение. В качестве этиотропной терапии используются антибиотики тетрациклиновой группы и левомицетин. Тетрациклин назначают в дозе 0,4–0,6 г 4 раза в сутки в течение 3 дней (за это время температура обычно снижается до нормы), затем дозу уменьшают до 0,3–0,4 г 4 раза в сутки и продолжают лечение еще в течение 5–7 дней. Левомицетин применяют в суточной дозе 2 г. Общая длительность курса антибиотикотерапии – 8-10 дней. При тяжелых формах болезни, а также при отсутствии эффекта в первые 2–3 дня антибиотики вводят парентерально. При непереносимости тетрациклинов можно применять рифампицин, эритромицин. Рекомендуется сочетать антибиотикотерапию с антигистаминными средствами, противовоспалительными препаратами. При отсутствии улучшения возможно применение глюкокортикоидов (например, преднизолон по 30–60 мг в сутки), длительность гормонотерапии 5–8 дней. Назначают комплекс витаминов, при поражении легких дополнительно рекомендуется оксигенотерапия, бронходи лататоры.
Прогноз благоприятный. Трудоспособность восстанавливается полностью.
Профилактика. Борьба с лихорадкой Ку сельскохозяйственных животных. Молоко от больных животных необходимо кипятить. По показаниям в очагах лихорадки Ку проводят специфическую профилактику. Больной для окружающих не опасен.
ЛИХОРАДКА ЛАССА – острая вирусная болезнь из группы зоонозов с природной очаговостью. Характеризуется тяжелым течением, высокой летальностью, тромбогеморрагическим синдромом, язвенным стоматитом, поражением органов дыхания, почек, ЦНС, миокардитом.
Этиология, патогенез. Возбудитель относится к аренавирусам. Резервуаром инфекции в природе служит многососковая крыса, широко распространенная в Западной Африке. Заражение может происходить алиментарным и воздушно-капельным путем, через микротравмы кожи, а также воздушно-пылевым путем. Возбудитель лихорадки Лacca относится к числу наиболее опасных для человека вирусов, работа с ним требует строжайших мер предосторожности. Вирус довольно устойчив во внешней среде. На месте ворот инфекции изменений не выявляется. Характерны гематогенная диссеминация вируса и поражение многих органов и систем. Повышается ломкость сосудов, возникают глубокие расстройства гемостаза и развивается ДВС-синдром. Кровоизлияния наиболее выражены в кишечнике, печени, миокарде, легких, в головном мозге.
Симптомы, течение. Инкубационный период продолжается от 3 до 21 дня (чаще 5–8 дней). Продромальных симптомов нет. Заболевание начинается относительно постепенно. С каждым днем нарастает выраженность лихорадки и симптомов интоксикации. В первые дни больные отмечают общую слабость, разбитость, общее недомогание, умеренную мышечную и головную боль. Температура тела нарастает и через 3–5 дней достигает 39–40 °C. Лихорадка может продолжаться 2–3 нед. Нарастают и симптомы интоксикации (астенизация, мышечная боль, расстройства сознания). Лицо и шея гиперемированы, иногда пастозны, сосуды склер инъецированы. В начальном периоде у большинства больных (у 80 %) появляется характерное поражение зева – на дужках миндалин и мягком небе отмечаются очаги некротически-язвенных изменений желтовато-сероватой окраски, окруженные зоной яркой гиперемии. Число их затем увеличивается, они могут сливаться, налеты могут напоминать фибринозные. На 5-й день болезни могут появиться боль в подложечной области, тошнота, рвота, обильный жидкий, водянистый стул. Иногда развивается обезвоживание. При тяжелых формах болезни на 2-й нед резко усиливаются симптомы интоксикации, присоединяются пневмония, отек легкого, миокардит, отек лица и шеи, геморрагический синдром. В этот период возможен летальный исход.
Рано выявляется генерализованная лимфаденопатия, в конце 1-й нед появляется экзантема (розеолы, папулы, пятна). Клинически и рентгенологически выявляется пневмония, нередко плевральный выпот. Отмечаются боль в подложечной области, обильный водянистый стул. Печень увеличена. Иногда развивается асцит. В крови лейкопения, тромбоцитопения, повышается активность аминотрансфераз.
Диагноз. Большое значение имеют эпидемиологические данные (пребывание в эндемичной местности не более чем за 17 дней до развития болезни). Дифференцировать необходимо от многих болезней – ангины, дифтерии, тяжелых пневмоний, желтой лихорадки, малярии и др. Специфическим подтверждением диагноза является выделение вируса (в специальных лабораториях). Диагноз подтверждается серологически при нарастании титров антител к вирусу Лacca в 4 раза и более. Используют метод непрямой иммунофлуоресценции или выявляют специфические антитела к вирусу Ласса. Диагноз лихорадки Ласса маловероятен, если к 14-му дню антитела класса IgM отсуствуют.
Лечение. Все больные подлежат госпитализации и строгой изоляции. Для специфической терапии можно ввести 250–500 мл сыворотки или плазмы переболевших лихорадкой Ласса, взятой не ранее 2 мес после выздоровления. Преспективным является применение рибаварина (виразола): вначале в/в вводят 2 г препарата, затем по 1 г каждые 6 ч в течение 4 дней, в последующие 6 дней – по 0,5 г каждые 8 ч. В основном используют методы патогенетической терапии. Проводится регидратация (см. Холера), в/в капельно вводят 60–80 мг преднизолона, 400–800 мл реополиглюкина. Оксигенотерапия, комплекс витаминов, гепаринотерапия под контролем состояния свертывания крови.
Прогноз серьезный, летальность 36–67 %.
Профилактика. Необходимо строгое проведение профилактических мер с учетом воздушно-капельного и контактного путей передачи. Больного изолируют в бокс, а по возможности в специальные пластиковые или стеклянно-металлические кабины с автономным жизнеобеспечением. Персонал должен работать в защитной одежде (халаты, респираторы, защитные очки). Проводят тщательную текущую и заключительную дезинфекцию. Опасность представляют кровь и моча, поэтому не только бактериологические, но и обычные клинические и биохимические исследования проводят с соблюдением всех мер безопасности. Продолжительность изоляции больных – не менее 30 дней от начала заболевания. За лицами, контактировавшими с больными лихорадкой Ласса, проводят наблюдение в течение 17 дней (максимальный срок инкубации). При необходимости транспортировки больных соблюдают строгие меры профилактики рассеивания инфекции. Специфическая профилактика не разработана.
ЛИХОРАДКА МАРБУРГ – острая вирусная болезнь, характеризующаяся тяжелым течением, высокой летальностью, геморрагическим синдромом, поражением печени, желудочно-кишечного тракта и ЦНС.
Этиология, патогенез. Впервые болезнь наблюдалась в 1967 г. в Марбурге и во Франкфурте-на-Майне (лихорадка Марбург), в дальнейшем подобные заболевания наблюдались в Судане, в деревне Мариди (лихорадка Мариди) и в Заире около реки Эбола (лихорадка Эбола). Вирусы Марбурга, Эбола, Мариди сходны по своей морфологии и свойствам, установлены лишь небольшие антигенные отличия. Источником инфекции в Европе (Германия, Югославия) служили ткани африканских зеленых мартышек, были и вторичные заболевания. Инфицирование людей может происходить воздушно-капельным и контактным путем. Для медицинских работников особую опасность представляет контакт с кровью больных. Попадание ее на кожу при микротравмах приводит к заражению. Воротами инфекции могут служить и слизистые оболочки (ротовая полость, глаза). Характерна гематогенная диссеминация вируса. Размножение его может происходить в различных органах и тканях. Вирус длительно обнаруживается в крови, сперме (до 12 нед). Отмечаются морфологические изменения в печени, почках, селезенке, миокарде, легких.
Симптомы, течение. Инкубационный период – 2-16 сут. Клинические симптомы, тяжесть течения и исходы при болезнях, описанных как лихорадка Марбург и лихорадка Мариди, не различаются. Продромальный период отсутствует. Болезнь начинается остро, с быстрым повышением температуры тела до 39–40 °C, выраженной интоксикацией (головная боль, разбитость, мышечные и суставные боли). Через несколько дней присоединяются геморрагический синдром и поражение желудочно-кишечного тракта; развивается обезвоживание, нарушается сознание. В начальный период больные жалуются на головную боль, колющую боль в груди, кашель, сухость в горле. Отмечается гиперемия слизистой оболочки глотки, кончик и края языка красные; на твердом и мягком небе, языке появляются везикулы, при вскрытии которых образуются поверхностные эрозии; в отличие от лихорадки Лacca выраженного некроза не наблюдается. Тонус мышц, особенно мышц спины, шеи, жевательных мышц, повышен, пальпация их болезненна. С 3-4-го дня присоединяется боль в животе схваткообразного характера. Стул жидкий, водянистый, у половины больных отмечается примесь крови в стуле (иногда сгустками) или наблюдаются признаки желудочно-кишечного кровотечения (мелена). Понос появляется почти у всех больных и длится около недели, рвота бывает реже (68 %), продолжается в течение 4–5 дней.
У половины больных на 4-5-й день болезни появляется сыпь, чаще кореподобная, которая захватывает туловище и конечности, может быть кожный зуд. В конце 1-й нед, иногда на 2-й нед признаки токсикоза достигают максимальной выраженности. Появляются симптомы дегидратации, инфекционно-токсического шока. В этот период больные нередко умирают.
Диагноз обосновывается эпидемиологическими данными (пребывание в местностях с природными очагами лихорадки Марбург, работа с тканями африканских мартышек) и характерной клинической симптоматикой. Специфические методы лабораторных исследований позволяют выявить вирус или антитела к нему.
Лечение. Этиотропная терапия не разработана. Основное значение имеет патогенетическая терапия. Проводится комплекс мероприятий, направленных на борьбу с обезвоживанием, инфекционно-токсическим шоком. Назначают ингаляции кислорода через носовые ходы. В/в капельно вводят 7090 мг преднизолона, 10 000 ЕД гепарина, 10 %-ный раствор глюкозы, гемодез (до 300 мл). Заболевание протекает с лейкопенией и снижением иммунологической реактивности, поэтому необходимо через каждые 10 дней в/м вводить человеческий иммуноглобулин по 10–15 мл в остром периоде и по 6 мл в периоде реконвалесценции.
Прогноз всегда серьезный, летальность 25 %, смерть наступает обычно на 8-16-й день болезни.
Профилактика. Больные лихорадкой Марбург подлежат обязательной госпитализации и строгой изоляции в отдельном боксе. При лечении больного и проведении лабораторных исследований соблюдают все меры предосторожности, рекомендуемые для работы с особо опасными инфекциями (см. Лихорадка Ласса).
ЛИХОРАДКА ЭБОЛА – острая вирусная высококонтагиозная болезнь, характеризующаяся тяжелым течением, высокой летальностью и развитием геморрагического синдрома.
Этиология, патогенез. Возбудитель относится к семейству рабдовирусов, роду лиссавирусов. Морфологически сходен с вирусом Марбург, но отличается от него в антигенном отношении. Воротами инфекции являются слизистые оболочки респираторного тракта и микротравмы кожи. Характерна быстрая генерализация инфекции с развитием интоксикации и тромбогеморрагического синдрома.
Симптомы, течение. Инкубационный период продолжается от 4 до 6 дней. В клинической симптоматике лихорадка Эбола сходна с лихорадкой Марбург. Заболевание начинается остро, больных беспокоят сильная головная боль, боли в мышцах, понос, боль в животе. Несколько позднее появляется сухой кашель и колющие боли в грудной клетке, развиваются признаки дегидратации. На 5-7-й день болезни появляется макулярная сыпь, после ичезновения которой отмечается шелушение кожи. Геморрагический синдром проявляется в виде носовых кровотечений, кровавой рвоты, маточных кровотечений, у беременных происходит выкидыш. При исследовании крови отмечается нейтрофильный лейкоцитоз, тромбоцитопения, анемия. Смерть наступает обычно на 2-й нед болезни на фоне кровотечения и шока.
Диагноз. Распознавание болезни основывается на эпидемиологических предпосылках (пребывание в эндемичной области, контакты с больными и др.) и характерной клинической симптоматике. Специфические лабораторные исследования допускаются лишь в специально оборудованных лабораториях.
Лечение – см. Лихорадка Марбург. Прогноз серьезный, летальность очень высокая. Профилактика проводится как при других особо опасных лихорадках (Ласса, Марбург).
ЛЯМБЛИОЗ – инвазия лямблиями, протекающая в виде дисфункции кишечника или как бессимптомное паразитоносительство. Источником инвазии является только человек.
Этиология, патогенез. Возбудитель – лямблия; относится к простейшим. Существует в виде вегетативной и цистной стадий развития. Лямблия вегетативной стадии грушевидной формы, длина 8-18 мкм, ширина 5–7 мкм, имеет четыре пары жгутиков и присасывательный диск. Во внешней среде быстро погибает. Цисты сохраняются во внешней среде до 3 мес. Ворота инфекции – верхние отделы тонкого кишечника. Инфицирующая доза – более 100 цист лямблий. У большей части инвазированных никаких симптомов не выявляется, поэтому ряд исследователей сомневаются в патогенности лямблий. Вегетативная форма лямблий может существовать только на поверхности слизистой оболочки верхнего отдела тонкой кишки. Лямблии не могут существовать в желчных путях (желчь их убивает). Они могут вызывать изменения слизистой оболочки в месте прикрепления и оказывать рефлекторные воздействия.
Симптомы, течение. Инкубационный период продолжается 5-25 дней. Паразиты начинают выделяться через 9 дней после инфицирования. Общее самочувствие больных остается хорошим, температура тела нормальная. Больные жалуются на неприятные ощущения в эпигастрии, тошноту, пониженный аппетит, иногда урчание в животе, ощущение дискомфорта в верхних отделах живота. У части больных наблюдается жидкий водянистый стул, может быть небольшое снижение массы тела.
Острая стадия лямблиоза продолжается 5–7 дней. У отдельных больных лямблиоз может затянуться на месяцы и сопровождается нарушением питания, снижением массы тела. У большей части проявления болезни исчезают самопроизвольно в течение 1–4 нед. Болезнь может переходить в хроническую форму, протекающую в виде рецидивов: периодически появляется вздутие живота, боли в эпигастральной области, иногда – разжиженный стул. Хронические формы лямблиоза наблюдаются преимущественно у детей дошкольного возраста.
Доказательством лямблиоза является обнаружение вегетативных форм лямблий (в дуоденальном содержимом, жидком стуле) или цист (в оформленном стуле). Необходимо учитывать возможность сочетания носительства лямблий с каким-либо другим заболеванием.
Лечение. Наиболее эффективны метронидазол (трихопол, флагил) и тинидазол. Метронидазол назначают по 0,25 г 3 раза в день в течение 7 дней. Тинидазол назначают внутрь однократно в дозе 2 г. Клинические и паразитологические рецидивы могут наблюдаться спустя 7 нед после окончания лечения. Это обусловливает необходимость длительного наблюдения за результатами терапии.
Прогноз благоприятный.
Профилактика. Контроль за питанием и водоснабжением. Обеззараживание воды лучше проводить кипячением. Работники питания и лица, к ним приравненные, а также детские учреждения обследуются на инвазированность лямблиями. Проводят лечение лиц, инвазированных лямблиями.
МАЛЯРИЯ – острая протозойная болезнь, характеризующаяся лихорадочными приступами, анемией, увеличением печени и селезенки. Возможны рецидивы. Источником инфекции является только человек, больной малярией, или гаметоноситель. Инфекция передается различными видами комаров.
Этиология, патогенез. Малярию человека вызывают 4 вида возбудителей: Plasmodium falciparum – возбудитель тропической малярии, P. vivax – возбудитель трехдневной малярии (вивакс-малярия), P. ovale – возбудитель овале-малярии и P. malariae – возбудитель четырехдневной малярии. Плазмодии малярии проделывают сложный цикл развития в организме позвоночного хозяина (тканевая и эритроцитарная шизогония) и в организме комара-переносчика (спорогония). При заражении во время укуса комара в организм проникают спорозоиты, которые превращаются в клетках печени в тканевые шизонты. Они многократно делятся и образуют большое число (до 50 000 из каждого шизонта) тканевых мерозоитов. Длительность преэритроцитарного цикла 6–9 сут. Затем паразиты проникают в эритроциты, и начинается эритроцитарная шизогония. Продолжительность шизогонии у возбудителей четырехдневной малярии 72 ч, у остальных – 48 ч. Большое значение имеет лекарственная устойчивость возбудителя тропической малярии. В некоторых странах Юго-Восточной Азии более половины штаммов возбудителей тропической малярии устойчивы к хингамину (хлорохину, делагилу), а также к хлоридину, акрихину, хинину.
Заболевания, вызванные лекарственно-устойчивыми штаммами, часто принимают затяжное (свыше 50 %) и злокачественное (3–5%) течение. Лекарственная устойчивость возбудителей тропической малярии отмечается и в других регионах. Преэритроцитарный цикл развития паразита не сопровождается клиническими проявлениями. Начало приступа совпадает по времени с моментом массового разрушения пораженных эритроцитов и выхода в кровь паразита. Приступ является своеобразной реакцией на проникающий в кровь чужеродный белок. Разрушение эритроцитов приводит к анемии. Иммунитет при малярии развивается только по отношению к гомологичному виду плазмодия.
Симптомы, течение. Инкубационный период при тропической малярии продолжается 6-36 сут, при трехдневной с короткой инкубацией – 7– 31 сут, с длинной – 6-14 мес, при четырехдневной – 14–42 сут. В начале заболевания лихорадка может быть неправильного типа (инициальная лихорадка), и лишь спустя несколько дней устанавливается правильное чередование приступов. В течении приступа различают периоды озноба, жара и пота. Приступы возникают обычно утром с максимальной температурой в первой половине суток (при овале-малярии приступы начинаются вечером после 18–20 ч). Озноб наступает внезапно и бывает «потрясающим». Его длительность 1,5–2 ч. Длительность всего приступа при трехдневной малярии и овале-малярии 6–8 ч, четырехдневной 12–24 ч, при тропической малярии приступ продолжительный, а период апирексии настолько короткий, что его удается обнаружить лишь при термометрии через каждые 3 ч. Период озноба сменяется жаром, а с началом снижения температуры больной начинает сильно потеть. Его самочувствие быстро улучшается, он успокаивается и часто засыпает. В период апирексии самочувствие больного остается хорошим, нередко он сохраняет работоспособность. При трехдневной, тропической и овале-малярии приступы повторяются через день, а при четырехдневной – через 2 дня. Лихорадка во время приступов достигает обычно 40 °C и выше. Уже после первых 2–3 приступов появляется выраженное увеличение печени и особенно селезенки, она болезненна при пальпации. Нередко бывает герпетическая сыпь. В результате распада эритроцитов возникает бледность и желтушное окрашивание кожных покровов. Без антипаразитарного лечения длительность трехдневной малярии (при исключении реинфекции) доходит до 2–3 лет, тропической – до года и четырехдневной – до 20 лет и более.
Осложнения: малярийная кома, разрыв селезенки, гемоглобинурийная лихорадка. Для диагностики имеет значение изменение крови – гипохромная анемия, пойкилоцитоз, анизоцитоз, увеличение числа ретикулоцитов, лейкопения, повышение СОЭ. Дифференцировать необходимо с теми заболеваниями, при которых возможно приступообразное повышение температуры тела (сепсис, лептоспироз, бруцеллез, висцеральный лейшманиоз). Доказательством служит обнаружение малярийных плазмодиев в крови. Мазки и толстую каплю берут до начала противомалярийного лечения.
Лечение. При тропической малярии назначают хингамин (делагил, хлорохин): в 1-й день по 0,5 г препарата 3 раза в сутки, на 2-й и 3-й день по 0,5 г в один прием (при сохранении лихорадки хигамин принимают в той же дозе еще 2 дня). При лечении трех– и четырехдневной малярии вначале проводят трехдневный курс лечения хингамином: в 1-й день дают по 0,5 г
2 раза в сутки, на 2-й и 3-й день – по 0,5 г в один прием. Этот курс купирует приступы малярии, но не действует на тканевые формы паразита. Для радикального лечения сразу же после окончания приема хингамина проводят 10-дневный курс лечения примахином (по 0,009 г 3 раза в сутки) в течение 14 дней (общий курс антипаразитарной терапии – 17 дней). Для лечения тропической малярии, вызванной лекарственно-устойчивыми плазмодиями, можно использовать хинина сульфат по 0,65 г 3 раза в сутки в течение 7-10 дней в сочетании с сульфаленом по 0,5 г и пириметамином (тиндурином) по 0,025 г 1 раз в сутки в течение первых 3 дней внутрь. Чаще хинин комбинируют с сульфадоксином и пириметамином по
3 таблетки однократно (1500 мг сульфадоксина и 75 мг пириметамина). Используют и другие препараты (тетрациклин по 0,3–0,4 г 4 раза в сутки в течение 10 дней, доксициклин по 0,2 г один раз в сутки в течение 7 дней, ципрофлоксацин по 0,2 г 2 раза в сутки в течение 7 дней). Лечение малярийной комы лучше начинать с в/в капельного (60 капель в 1 мин) введения хинина дигидрохлорида в дозе 0,65 г в 250–500 мл изотонического раствора хлорида натрия. Вливание можно повторить через 8 ч. Суточная доза не должна превышать 2 г. Используют также 5 %-ный раствор делагила (выпускается в ампулах по 5 мл) по 10 мл через 6–8 ч, но не более 30 мл/сут. При тяжелых формах проводят и патогенетическое лечение. Назначают глюкокортикоиды (преднизолон по 30 мг в/в 3–4 раза в сутки), антигистаминные препараты, инфузионную терапию и др.
Прогноз при неосложненных формах малярии благоприятный. При разрыве селезенки и малярийной коме нередки летальные исходы.
Профилактика. Уничтожение комаров-переносчиков, предохранение людей от укусов комаров (использование репеллентов, защитных сеток). Лицам, выезжающим в эндемичные по малярии местности, проводят химиопрофилактику (хингамин по 0,25 г 2 раза в неделю). Препарат назначают за 3 дня до прибытия в очаг и продолжают прием в течение 4–6 нед после выезда. За переболевшими малярией осуществляют диспансерное наблюдение в соответствии с инструкциями.
МЕНИНГОКОККОВАЯ ИНФЕКЦИЯ вызываемые менингококка ми заболевания, протекающие в виде острого назофарингита, гнойного менингита и менингококкемии. Относятся к воздушно-капельным антропонозам. Широко распространено носительство менингококков.
Этиология, патогенез. Менингококки – попарно расположенные грамотрицательные сферические образования; в цереброспинальной жидкости локализуются внутриклеточно и имеют форму кофейного боба. Во внешней среде быстро погибают. Имеются различные серотипы возбудители (А, В, С и др.). Чувствительны к пенициллину, левомицетину, тетрациклинам. Ворота инфекции – слизистая оболочка верхних дыхательных путей. В большинстве случаев присутствие менингококков на слизистой оболочке не ведет к развитию заболевания (носительство). У некоторых инфицированных развивается картина острого назофарингита, и лишь у некоторых лиц менингококк проникает в кровь, гематогенно поражая различные органы и системы (менингококкемия). Иногда изменения локализуются преимущественно в мозговых оболочках (цереброспинальный менингит). Может развиться инфекционно-токсический шок.
Симптомы, течение. Инкубационный период длится от 1 до 10 дней (чаще 2–6 дней). Острый назофарингит может явиться продромальной стадией гнойного менингита или самостоятельной формой менингококковой инфекции. Характеризуется субфебрильной температурой тела, умеренными симптомами интоксикации (головная боль, головокружение, слабость) и назофарингитом (заложенность носа, гиперемия, сухость, отечность стенки глотки с гиперплазией лимфоидных фолликулов). Менингококковый сепсис (менингококкемия) начинается внезапно и протекает бурно. Отмечаются озноб и сильная головная боль, температура тела быстро повышается до 40 °C и выше. Через 5-15 ч от начала болезни появляется геморрагическая сыпь. Элементы сыпи могут иметь вид звездочек неправильной формы, наряду с которыми могут быть и мелкие петехии, и крупные кровоизлияния до 2–4 см в диаметре. Последние нередко сочетаются с некрозами участков кожи, кончиков пальцев. Одновременно с геморрагиями могут возникнуть розеолезные и папулезные элементы сыпи. Симптомы менингита при этой форме отсутствуют. Возможно развитие артритов, пневмоний, эндокардита. При сверхостром менингококковом сепсисе потрясающий озноб, повышение температуры тела до 40–41 °C через несколько часов сменяются появлением обильной геморрагической сыпи с некротическими элементами и одновременным падением температуры до нормы; снижается АД, появляются тахикардия, одышка, на коже – большие синеватые пятна, напоминающие трупные. Двигательное возбуждение, судороги сменяются комой. Менингококкемия нередко сочетается с менингококковым менингитом.
Менингококковый менингит также начинается остро. Лишь у отдельных больных за 1–5 дней отмечаются симптомы назофарингита. Заболевание начинается с озноба, повышения температуры тела, возбуждения, двигательного беспокойства, рано появляются сильнейшая головная боль, рвота без предшествующей тошноты, общая гиперестезия. К концу первых суток болезни возникают и нарастают менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского). Возможны бред, затемнение сознания, судороги, тремор. Сухожильные рефлексы оживлены, иногда отмечаются патологические рефлексы (Бабинского, Россолимо). У некоторых больных поражаются черепные нервы (чаще зрительный, слуховой, отводящий). У половины больных на 2-5-й день болезни появляется обильная герпетическая сыпь. В крови – нейтрофильный лейкоцитоз (до 16–25 · 109/л), СОЭ повышена. Цереброспинальная жидкость вытекает под повышенным давлением; в начале болезни она опалесцирующая, затем становится мутной, гнойной (цитоз до 10 · 103 в 1 мкл). На фоне менингита могут появиться энцефалитические симптомы (нистагм, моно– и гемиплегии, мозжечковые симптомы, эпилептиформные припадки).
Осложнения: инфекционно-токсический шок, острая надпочечниковая недостаточность, отек и набухание мозга, приводящие к вклинению мозга. Дифференцировать необходимо с другими гнойными менингитами. Доказательством заболевания служит выделение менингококка из цереброспинальной жидкости или крови.
Лечение. Наиболее эффективна рано начатая интенсивная пенициллинотерапия. Бензилпенициллин назначают немедленно после установления диагноза или при подозрении на менингококковый менингит. Препарат вводят из расчета 200 000 ЕД/кг в сутки. Минимальная доза пенициллина для детей в возрасте до 3 мес 1 200 000 ЕД/сут; от 4 до 6 мес 1 500 000 ЕД/сут; 7-11 мес 2 000 000 ЕД/сут; 1–2 года 2 400 000 ЕД/сут; 3 года 2 800 000 ЕД/сут; 4 лет 3 200 000 ЕД/сут; 5–7 лет 4 000 000 ЕД/сут; 8-10 лет 6 000 000 ЕД/сут; 11–15 лет 9 000 000 ЕД/сут; для взрослых – 12 000 000 ЕД/сут. Интервалы между введением пенициллина не должны превышать 4 ч. Пенициллин вводят в/м, можно чередовать в/м и в/в введения. Дозу пенициллина в ходе лечения уменьшать нельзя. Длительность антибиотикотерапии 5–8 сут. Показанием к отмене пенициллина служит уменьшение цитоза в цереброспинальной жидкости ниже 100 клеток в 1 мкл. Эффективны также полусинтетические пенициллины (ампициллин), которые вводят в/м по 200–300 мг/кг в сутки. При непереносимости пенициллина назначают левомицетина сукцинат в дозе 1–1,5 г в/в или в/м, рифампицин внутрь по 0,6 г через 8 ч. При развитии инфекционно-токсического шока в/в вводят кристаллоидные растворы, преднизолон (120 мг), прессорные амины.
Прогноз при раннем и адекватном лечении благоприятный. При тяжелых формах и несвоевременно начатом лечении возможны летальные исходы. Реконвалесценты должны находиться под наблюдением участкового врача и районного психоневролога не менее 2–3 лет и обследоваться один раз в 3–6 мес.
Профилактика. Выявление и изоляция больных, санация выявленных менингококконосителей. В стационаре проводят текущую дезинфекцию. Заключительную дезинфекцию и химиопрофилактику в очагах не проводят.
МИКОПЛАЗМОЗЫ – антропонозные инфекционные болезни, характеризующиеся поражением органов дыхания, мочеполовых органов, ЦНС и внутриутробным поражением плода.
Этиология, патогенез. Поражение органов дыхания обусловлено микоплазмой пневмонии. М. hominis и Т-микоплазмы паразитируют в мочеполовых органах. Микоплазмы устойчивы к сульфаниламидным препаратам, пенициллину, стрептомицину, чувствительны к антибиотикам тетрациклиновой группы (Т-микоплазмы, кроме того, чувствительны к эритромицину). Ворота инфекции – слизистые оболочки респираторного или мочеполового тракта (в зависимости от вида микоплазм), где возникает воспалительный процесс. Передача возбудителя происходит воздушно-капельным путем или при половом контакте. У беременных женщин может наступить внутриутробное инфицирование плода.
Симптомы, течение. Инкубационный период – от 4 до 25 дней (чаще 7-14 дней). Инфекция протекает в виде острого респираторного заболевания, острой пневмонии, абактериального (негонококкового) уретрита, гинекологических воспалительных заболеваний. Микоплазменные ОРЗ чаще всего встречаются у военнослужащих первых 1–3 мес службы (повышенная заболеваемость может встречаться и в других вновь сформированных коллективах). Для микоплазмозного ОРЗ характерны экссудативный фарингит и ринофарингиты. Общее самочувствие удовлетворительное, температура тела нормальная или субфебрильная. Больные жалуются на боли в горле, насморк, иногда кашель, умеренные боли в мышцах. Слизистая оболочка зева гиперемирована, несколько отечна, небные миндалины несколько увеличены. Острые пневмонии начинаются остро с озноба, повышения температуры тела, симптомов интоксикации (слабость, разбитость, ломящие боли во всем теле, головная боль, отсутствие аппетита). Наиболее частый признак поражения органов дыхания – кашель (сначала сухой, затем с отделением слизистой мокроты, редко – с примесью крови); несколько реже отмечаются охриплость голоса, одышка. При физикальном и рентгенологическом исследованиях микоплазмозные пневмонии мало отличаются от острых бактериальных пневмоний. Пневмония чаще бывает односторонней (правосторонней), поражаются нижние доли.
Осложнения могут быть обусловлены как самой микоплазмой, так и присоединившейся бактериальной инфекцией. Редко наблюдаются гнойные синуситы, плеврит, тромбофлебит. К крайне редким осложнениям относятся полиневрит, моноартрит, перикардит, миокардит, гепатит, гемолитическая анемия, тромбогеморрагический синдром, отек легких и др.
Для лабораторного подтверждения диагноза используют серологические реакции (связывания комплемента – РСК и непрямой гемагглютинации – РНГА, определение холодовых агглютининов). Диагноз подтверждается нарастанием титра антител в 4 раза и более. Для подтверждения мочеполового микоплазмоза используют выделение микоплазм.
Лечение. Назначают тетрациклиновые препараты по 0,25 г 4 раза в сутки или эритромицин по 0,5 г 3 раза в сутки в течение 10–14 дней (при тяжелых формах курс лечения можно продлить до 3 нед). Детям младше 8 лет назначают эритромицин в дозе 30–50 мг/кг в сутки в течение 10–14 дней. При обнаружении Т-микоплазмы применяют только эритромицин. При пневмониях проводят весь комплекс патогенетической терапии (оксигенотерапия, бронходилататоры, ЛФК и др.). При микоплазмозных ОРЗ без поражения легких ограничиваются симптоматической терапией.
Прогноз благоприятный. Профилактика. Больных микоплазмозными пневмониями изолируют на 2–3 нед, больных ОРЗ – на 5–7 дней. Профилактические мероприятия такие же, как и при других ОРЗ.
МОЛЛЮСК КОНТАГИОЗНЫЙ – см. в главе «Кожные и венерические болезни».
МОНОНУКЛЕОЗ ИНФЕКЦИОННЫЙ – см. в главе «Болезни системы крови».
ОМСКАЯ ГЕМОРРАГИЧЕСКАЯ ЛИХОРАДКА – острое вирусное заболевание, характеризующееся природной очаговостью, лихорадкой, геморрагическим синдромом и поражением нервной системы. Природные очаги омской геморрагической лихорадки были выявлены в степных и лесостепных районах Омской, Новосибирской, Тюменской, Курганской, Оренбургской областей.
Этиология, патогенез. Возбудитель относится к группе арбовирусов, содержит РНК. Резервуаром инфекции в природе являются в основном водяная крыса, рыжая полевка, ондатра, а также некоторые клещи, которые могут передавать вирус потомству трансовариально. Переносчик инфекции – клещи. Омская геморрагическая лихорадка неконтагиозна, случаев заражения от человека не наблюдалось.
Воротами инфекции является кожа в месте укуса клеща или мелкие повреждения кожи, инфицированные при контакте с ондатрой или водяной крысой. Вирус проникает в кровь, гематогенно разносится по всему организму и поражает преимущественно сосуды, нервную систему и надпочечники.
Симптомы, течение. Инкубационный период чаще продолжается от 2 до 4 дней. Болезнь начинается внезапно, повышается температура тела и уже в первые сутки достигает 39–40 °C. Появляются общая разбитость, интенсивная головная боль, боли в мышцах всего тела. Больные заторможены, неохотно отвечают на вопросы, лежат на боку с запрокинутой назад головой. Температура тела держится на высоком уровне 3–4 дня, затем медленно снижается к 7-10-му дню болезни. Почти у половины больных наблюдаются повторные волны лихорадки (рецидивы), чаще на 2-3-й нед от начала болезни, и продолжаются от 4 до 14 дней. Общая длительность болезни от 15 до 40 дней.
При осмотре уже с 1-2-го дня болезни почти у всех больных появляется геморрагическая сыпь. Кожа лица, шеи и верхних участков груди гиперемирована, лицо одутловатое, сосуды склер инъецированы. Появляются носовые кровотечения, кровотечения из носоглотки, легочные, кишечные, маточные. Нередки субсклеральные кровоизлияния. Кровоизлияния заметны на слизистой оболочке зева, на деснах. На коже обильная геморрагическая сыпь от петехий до крупных кровоизлияний, кровоизлияния в области крестца могут превращаться в обширные участки некроза. Отмечаются снижение АД, глухость сердечных тонов, возможны брадикардия, дикротия пульса и отдельные экстрасистолы. Примерно у 30 % больных развивается очаговая пневмония, могут быть признаки поражения почек. Со стороны ЦНС отмечаются признаки менингита и менингоэнцефалита (при тяжелых формах болезни). В крови выраженная лейкопения (1200–2000 в 1 мкл), СОЭ не повышена.
При диагностике учитывают эпидемиологические предпосылки и характерные клинические проявления (внезапное начало, раннее проявление геморрагического синдрома и др.). Для подтверждения диагноза используют РСК, реакцию нейтрализации. Вирус может быть выделен из крови (в первые дни болезни). Дифференцируют с другими геморрагическими лихорадками, клещевым энцефалитом.
Лечение. Этиотропных препаратов нет. При наслоении вторичной инфекции назначают антибиотики. Проводится патогенетическое лечение. Назначают комплекс витаминов. При развитии тромбогеморрагического синдрома используют в/в введение гепарина по 10 000-40 000 ЕД в сутки.
Прогноз. Смертность около 1 %.
Профилактика. Соблюдение мер личной защиты от нападения клещей. Используют вакцину против клещевого энцефалита. В силу антигенной близости возбудителей развивается стойкий иммунитет против обеих болезней.
ОРВИ – острая респираторная вирусная инфекция; см. Острые респираторные заболевания.
ОРНИТОЗ – острое инфекционное заболевание, вызванное хламидиями; характеризуется лихорадкой, интоксикацией, поражением легких, нервной системы, увеличением печени и селезенки. Относится к зоонозам. Резервуаром инфекции и источником заражения являются домашние и дикие птицы. Заболевание чаще встречается в холодное время года. Установлено, что 10–20 % всех острых пневмоний имеют орнитозную этиологию.
Этиология, патогенез. Возбудитель – хламидия, которая имеет оболочку и чувствительна к некоторым антибиотикам (тетрациклин, левомицетин). Хламидии развиваются внутриклеточно, образуя цитоплазматические включения. Во внешней среде сохраняются до 2–3 нед. Воротами инфекции является преимущественно слизистая оболочка респираторного тракта: инфицирование происходит воздушно-пылевым путем. Чаще возбудитель внедряется в мелкие бронхи и бронхиолы, вызывая перибронхиальное воспаление. Очень быстро возбудитель проникает в кровь, обусловливая симптомы интоксикации и поражение различных органов – печени, селезенки, нервной системы, надпочечников. Реже воротами инфекции служит слизистая оболочка пищеварительного тракта. В этих случаях возбудитель также попадает в кровь, вызывая выраженную интоксикацию, увеличение печени и селезенки, но вторичной гематогенной пневмонии не бывает. Вследствие этого заболевание протекает атипично – без поражения легких. В некоторых случаях хламидии проникают в ЦНС, приводят к развитию серозного менингита.
Симптомы, течение. Инкубационный период продолжается от 6 до 17 дней (чаще 8-12 дней). Пневмонические (типичные) формы орнитоза начинаются остро: с лихорадки и симптомов интоксикации, к которым лишь позднее присоединяются признаки поражения органов дыхания. У большинства больных температура выше 39 °C, озноб, сильная головная боль, боль в мышцах спины и конечностей, слабость, могут быть рвота, носовые кровотечения. На 2-4-й день болезни присоединяются признаки поражения легких: сухой кашель, иногда колющая боль в груди, через
1-3 дня начинает выделяться небольшое количество слизистой или слизисто-гнойной мокроты, иногда (у 15 % больных) с примесью крови. При объективном исследовании отмечается бледность кожных покровов, отсутствие выраженных поражений верхних дыхательных путей, брадикардия, снижение АД, приглушение тонов сердца. У большинства больных поражаются нижние доли легких, чаще правого. Выявляется укорочение перкуторного звука над пораженным участком, выслушиваются сухие и мелкопузырчатые влажные хрипы, у некоторых больных – шум трения плевры. Рентгенологически выявляются перибронхиальные и паренхиматозные изменения (очаговые и сегментарные пневмонии). В конце 1-й нед у половины больных увеличиваются печень и селезенка. Длительность и выраженность отдельных симптомов зависят от тяжести заболевания. При легких формах токсикоз выражен умеренно, а лихорадка длится 2–5 дней, при тяжелых она может продолжаться до 1 мес. Лихорадка неправильного типа с большими суточными размахами, с повторными ознобами и потами, иногда волнообразная. В периоде реконвалесценции длительно (при тяжелых формах до 2–3 мес) сохраняется астенизация с нарушением трудоспособности. В периоде ранней реконвалесценции можно ожидать возникновения рецидивов и осложнений (миокардиты, тромбофлебиты). У отдельных больных заболевание переходит в хронические формы.
Атипичное течение острого орнитоза проявляется менингеальным синдромом, который может возникнуть на фоне орнитозной пневмонии (менингопневмония), или серозным менингитом с длительным течением (лихорадка до месяца, санация цереброспинальной жидкости через 2 мес). Иногда орнитоз протекает как острое лихорадочное заболевание с выраженным токсикозом, увеличением печени и селезенки, но без признаков поражения легких. Осложнения орнитоза: миокардит, тромбофлебиты, гепатит, эмпиема плевры, гнойный отит, невриты.
При диагностике типичных форм нужно проводить дифференциальный диагноз с туберкулезом легких и пневмониями другой этиологии; менингеальные формы дифференцируют от туберкулезных и вирусных менингитов. Подтверждением диагноза служит выявление специфических антител (в титре 1: 16-1: 32 и выше) при исследовании парных сывороток.
Лечение. Назначают антибиотики тетрациклиновой группы по 0,4–0,5 г 4 раза в сутки до 5-го дня нормальной температуры. При наличии признаков незакончившегося патологического процесса тетрациклин дают до 9-10-го дня нормальной температуры. При непереносимости тетрациклинов, а также при лечении беременных женщин назначают эритромицин (по 0,25 г через 6 ч до 5-7-го дня нормальной температуры). Пенициллин, стрептомицин и сульфаниламидные препараты при орнитозе неэффективны. Используется патогенетическая терапия. Прогноз благоприятный.
Профилактика. Борьба с орнитозом птиц, регулирование численности голубей, ограничение контакта с ними; соблюдение правил обработки птицы. Больной практически не опасен для окружающих.
ОСПА НАТУРАЛЬНАЯ – острая вирусная болезнь, относящаяся к карантинным инфекциям. Характеризуется лихорадкой, интоксикацией и пустулезной сыпью. Оспа была широко распространена в странах Азии и Африки. В результате проведенной иммунизации оспенной вакциной натуральная оспа ликвидирована во всем мире в 1977 г.
Этиология, патогенез. Возбудитель относится к вирусам группы оспы, хорошо сохраняется при высушивании. Вирус проникает в организм через слизистые оболочки верхних отделов респираторного тракта. Гематогенно инфицируется эпителий, где происходит размножение, что обусловливает развитие экзантемы и энантемы. Может развиться инфекционно-токсический шок. Для тяжелых форм характерен геморрагический синдром.
Симптомы, течение. Инкубационный период продолжается 5-15 дней (чаще 10–12 дней). Болезнь начинается остро. С ознобом повышается температура тела (до 40 °C и выше). Больных беспокоят слабость, головная боль, боль в пояснице, крестце, реже тошнота, рвота, боль в животе. Кожа лица, шеи и груди гиперемирована, сосуды склер инъецированы. Может появиться «предвестниковая» быстро исчезающая сыпь. На 4-й день болезни снижается температура тела, несколько улучшается самочувствие больного, и в это же время появляется характерная для оспы экзантема. Элементы сыпи представляют собой пятна, которые превращаются в папулы, затем в везикулы и к 7-8-му дню болезни – в пустулы. К этому времени температура вновь повышается и состояние больного ухудшается. С 14-го дня болезни пустулы превращаются в корочки, после отпадения которых остаются рубцы. К тяжелым формам относятся сливная оспа и геморрагическая (черная) оспа. У привитых оспа протекает легко (вариолоид), иногда напоминает ветряную оспу.
Осложнения: энцефалиты, пневмонии, поражения глаз.
Диагноз оспы должен быть обязательно подтвержден лабораторно. Клинические проявления болезни служат лишь основанием для предварительного диагноза и взятия материала (содержимое везикулы, пустулы, корочки, мазки слизи из полости рта, кровь) для специфического исследования. Присутствие вируса в образцах определяют с помощью электронной микроскопии, микропреципитации в агаре иммунофлюоресцентным методом. Дифференцируют от оспы обезьян, ветряной оспы.
Лечение. Используют противооспенный гамма-глобулин (по 3–6 мл в/м), внутрь назначают метисазон (по 0,6 г 2 раза в день в течение 4–6 сут).
Проводят симптоматическую терапию. При наслоении вторичной бактериальной инфекции назначают антибиотики широкого спектра действия (цефалоспорины, полусинтетические пенициллины, макролиды).
Прогноз при легком течении и у привитых благоприятный. Геморрагические формы чаще заканчиваются летально.
Профилактика. Вакцинация против натуральной оспы отменена. При подозрении на оспу больных немедленно изолируют, составляют списки контактировавших с больными. Всем контактировавшим проводят вакцинацию и ревакцинацию. Проводят текущую и заключительную дезинфекцию.
ОСТРЫЕ РЕСПИРАТОРНЫЕ ЗАБОЛЕВАНИЯ (ОРЗ, острые респираторные инфекции) – широко распространены, характеризуются интоксикацией и преимущественным поражением дыхательных путей. Относятся к антропонозам с воздушно-капельным механизмом передачи. Чаще болеют дети. Встречаются в виде спорадических случаев и эпидемических вспышек.
Этиология, патогенез. ОРЗ могут быть обусловлены большим количеством (свыше 200) различных этиологических агентов. К ним относятся: 1) вирусы гриппа различных антигенных типов и вариантов; 2) вирусы парагриппа – 4 типа; 3) аденовирусы – 32 типа; 4) реовирусы – 3 типа; 5) риновирусы – свыше 100 типов; 6) коронавирусы – 4 типа; 7) респираторно-синцитиальный вирус; 8) энтеровирусы – около 60 типов; 9) вирус простого герпеса; 10) микоплазмы; 11) стрептококки, стафилококки и другие бактериальные агенты. Ворота инфекции – различные отделы респираторного тракта, где и возникают воспалительные изменения. В большинстве случаев ОРЗ обусловлены вирусной инфекцией (ОРВИ).
Симптомы, течение. Характерны умеренно выраженные симптомы интоксикации, преимущественное поражение верхних отделов респираторного тракта и доброкачественное течение. Локализация наиболее выраженных изменений респираторного тракта зависит от вида возбудителя. Например, риновирусные заболевания характеризуются преобладанием ринита, аденовирусные – ринофарингита, парагрипп проявляется преимущественным поражением гортани, грипп – трахеи, респираторно-синцитиальное вирусное заболевание – бронхов. Некоторые этиологические агенты, кроме поражения респираторного тракта, обусловливают возникновение других симптомов. При аденовирусных заболеваниях могут возникать конъюнктивиты и кератиты, при энтеровирусных заболеваниях – признаки эпидемической миалгии, герпангины, экзантемы. Длительность ОРЗ, не осложненных пневмонией, колеблется от 2–3 до 5–8 дней. При наличии пневмоний заболевание может затянуться до 3–4 нед.
Клиническая дифференциальная диагностика спорадических случаев ОРЗ трудна, поэтому в работе практического врача этиологическая характеристика заболевания часто остается нераскрытой. Во время эпидемических вспышек характерные клинические проявления позволяют предположить этиологию болезни. Определить природу воспаления (вирусное, бактериальное) помогает общий анализ крови: для ОРЗ вирусного генеза характерны лейкопения, тенденция к лимфо– и моноцитозу, при бактериальном воспалении (или развитии бактериальных осложнений) наблюдаются лейкоцитоз с нейтрофилезом и (или) сдвигом лейкоцитарной формулы влево. В качестве методов экспресс-диагностики используют реакцию иммунофлюоресценции (РИФ), иммуноферментный анализ (ИФА), для обнаружения некоторых возбудителей (аденовирусы, реовирусы, хламидии) применяют методы гибридизации нуклеиновых кислот и полимеразной цепной реакции. Подтверждением диагноза служит нарастание титра специфических антител в парных сыворотках. Первая сыворотка берется до 6-го дня болезни, вторая – через 10–14 дней. Диагноз подтверждается нарастанием титров в 4 раза и более. Используют РСК, РТГА и др.
При сходстве клинических проявлений перенесенные заболевания оставляют после себя лишь типоспецифический иммунитет. В связи с этим один и тот же человек может переносить ОРЗ 5–7 раз в течение года. Особенно это наблюдается в детских коллективах.
Лечение. Больных неосложненными ОРЗ лечат в домашних условиях. Госпитализации подлежат больные с тяжелыми и осложненными формами болезни, а также лица из организованных коллективов. Антибиотики и химиопрепараты не действуют на вирусы, поэтому их назначают лишь при наличии микробных осложнений (отиты, пневмонии, синуситы и др.). Во время лихорадочного периода больной должен соблюдать постельный режим. Назначают комплекс витаминов (витамин С до 300 мг, тиамин и рибофлавин до 6 мг, никотиновая кислота по 20 мг/сут). Для уменьшения кашля используют паровые ингаляции, отхаркивающие средства. При выраженном рините в нос закапывают санорин и др. При необходимости назначают другие симптоматические средства. Можно использовать антигриппин, представляющий собой комплекс симптоматических препаратов (см. Грипп). При тяжелых формах болезни можно вводить (по возможности в первые дни болезни) нормальный человеческий иммуноглобулин (гамма-глобулин) по 6 мл в/м. При развитии синдрома ложного крупа у детей рекомендуется увлажнение воздуха в помещении (развешать мокрые полотенца, поставить посуду с горячей водой), накладывание теплых или горячих компрессов на шею, назначение хлоралгидрата в клизмах в возрастных дозах; назначают также фенобарбитал.
Прогноз благоприятный. Средняя длительность нетрудоспособности 5–7 дней. Профилактика. Изоляция больного от окружающих, выделение индивидуальной посуды. Мероприятия в очаге такие же, как при гриппе.
ПАРАКОКЛЮШ – острая инфекционная болезнь, вызываемая паракоклюшной палочкой; имеет сходство с легкими формами коклюша. Болеют преимущественно дети в возрасте от 2 до 5 лет. Инкубационный период продолжается в среднем 3–5 дней. Болезнь протекает чаще без лихорадки, с кашлем, который может принимать судорожный, коклюшеподобный характер. Осложнения (пневмонии) редки, течение благоприятное.
Диагноз подтверждается бактериологически. Лечение симптоматическое.
ПАРАТИФ – см. Тифопаратифозные заболевания.
ПАРОТИТ ЭПИДЕМИЧЕСКИЙ (свинка) – острое вирусное инфекционное заболевание, поражающее преимущественно детей до 15 лет; характеризуется лихорадкой, интоксикацией, увеличением одной или нескольких слюнных желез, нередко поражением других органов и ЦНС.
Этиология, патогенез. Возбудитель – вирус из семейства парамиксовирусов, малоустойчив во внешней среде. Инфекция передается главным образом воздушно-капельным путем. Входные ворота инфекции – слизистые оболочки носа, рта, носоглотки. Гематогенно возбудитель заносится в различные органы, проявляя тропизм в отношении железистых органов и ЦНС (преимущественно мягких мозговых оболочек). Наиболее часто поражаются околоушные железы, в которых развиваются явления перипаротита. После перенесенного заболевания создается стойкий иммунитет.
Симптомы, течение. Инкубационный период продолжается от 11 до 23 дней (чаще 15–19 дней). Болезнь начинается с повышения температуры тела и болезненного припухания околоушной железы, иногда одновременно с обеих сторон. Примерно в половине случаев в процесс вовлекаются подчелюстные и изредка подъязычные слюнные железы. В первые дни припухлость увеличивается, а с 3-4-го дня уменьшается одновременно со снижением температуры и к 8-10-му дню обычно полностью исчезает. Нагноения не происходит. У подростков и молодых мужчин нередко возникает орхит (у женщин – оофорит); реже поражается поджелудочная железа (острый панкреатит) и еще реже – другие железистые органы (мастит, бартолинит, дакриоцистит и др.). Нередкое проявление болезни – острый серозный менингит (в цереброспинальной жидкости лимфоцитарный плеоцитоз, небольшое увеличение содержания сахара и хлоридов). Очень редким и опасным осложнением является энцефалит или менингоэнцефалит; может возникнуть поражение среднего уха.
При диагностике следует исключить вторичные бактериальные паротиты, верхнешейный лимфаденит, а при наличии серозного менингита – энтеровирусный и туберкулезный менингит. Из лабораторных методов подтверждения диагноза наиболее доказательным является выделение вируса паротита из крови, смывов из глотки, секрета околоушной железы, цереброспинальной жидкости и мочи. Иммунофлюоресцентные методы позволяют обнаружить вирусы на клеточной культуре уже через 2–3 дня (при стандартном методе исследования – лишь через 6 дней). Серологические методы позволяют выявить нарастание титра антител только через 1–3 нед от начала заболевания, для чего используют различные методы (твердофазный иммуноферментный анализ, РСК, РТГА).
Лечение симптоматическое. Постельный режим в течение 10 дней. Местно – тепловые процедуры, УВЧ-терапия. При орхите, панкреатите и менингите – лечение по общим правилам. При тяжелом орхите рекомендуются кортикостероиды.
Прогноз благоприятный. Редкое поражение внутреннего уха может привести к развитию стойкий глухоты. Последствием двустороннего орхита может быть атрофия яичек с последующей азооспермией.
Профилактика. Больного изолируют на дому на 9 дней с момента заболевания при условии исчезновения острых клинических явлений. Госпитализация проводится лишь при тяжелом течении болезни и по эпидемиологическим показаниям. Дети до 10-летнего возраста, бывшие в контакте с больным, подлежат разобщению на 21 день. При точном установлении времени контакта их не допускают в детские учреждения с 11-го до 21-го дня от момента возможного заражения. Активная иммунизация живой паротитной вакциной проводится детям в возрасте 15–18 мес одновременно с вакцинацией против кори.
ПАСТЕРЕЛЛЕЗ (геморрагическая септицемия) – острая инфекционная болезнь, характеризующаяся лихорадкой, интоксикацией, воспалением кожи, подкожной клетчатки, артритами, остеомиелитами. Относится к зоонозам.
Этиология, патогенез. Возбудитель – Pasteurella multocida – короткая овоидная грамотрицательная палочка. Выделяют 4 серотипа пастереллы (А, В, D и Е); некоторые из них имеют подтипы. Микроб не очень устойчив во внешней среде, погибает при нагревании, под влиянием ультрафиолетового излучения, дезинфицирующих препаратов. Возбудитель способен вырабатывать экзотоксин. Источник инфекции – многие виды животных (крупный и мелкий рогатый скот, кошки, собаки, кролики, свиньи, зайцы, крысы, птицы и др.). Воротами инфекции являются чаще кожные покровы в месте укуса или царапины, нанесенных животным. Допускается возможность проникновения возбудителя через слизистые оболочки. На месте повреждения кожи развиваются воспалительные изменения. В некоторых случаях наблюдается гематогенное распространение возбудителей с формированием вторичных очагов в различных органах (легкие, головной мозг, суставы и др.). Септические формы могут сопровождаться развитием инфекционно-токсического шока и тромбогеморрагического синдрома.
Симптомы, течение. Инкубационный период длится от 1 до 5 дней. При кожной форме пастереллеза на месте внедрения возбудителя появляется вначале припухлость и покраснение кожи, болезненность при пальпации. Вскоре на этом месте образуются пустулы, заполненные мутным содержимым, после разрушения пузыря образуется струп. Воспалительный процесс может захватить и более глубокие отделы, могут развиться флегмона или абсцессы. Иногда процесс переходит на кость, обусловливая развитие артрита или остеомиелита. Во время развития воспалительных изменений, ограниченных только кожей и подкожной клетчаткой, общее состояние больных остается удовлетворительным, температура тела остается субфебрильной, отсутствуют выраженные признаки интоксикации.
Хронически протекающие воспалительные изменения легких могут быть обусловлены пастереллезом или его сочетанием с вторичной инфекцией. Заболевание протекает по типу хронического бронхита, иногда с развитием бронхоэктазов или в виде вялотекущей интерстициальной пневмонии. Поражение легких может развиваться и при септической форме, в этих случаях возможны абсцессы легкого, эмпиема плевры.
Септическая форма пастереллеза протекает наиболее тяжело, сопровождается высокой лихорадкой, температурная кривая неправильного типа с большими суточными размахами. Появляются вторичные очаги в различных органах (эндокардит, абсцессы мозга, гнойный менингит, гнойные артриты и др.). Может развиться инфекционно-токсический шок.
Диагноз. При распознавании пастереллеза прежде всего учитывают эпидемиологические факторы. Большинство описанных случаев связано с укусами собак и особенно кошек (укусы и царапины). Из клинических проявлений наиболее информативным является появление выраженных воспалительных изменений в области ворот инфекции. Для подтверждения диагноза необходимо выделение возбудителя (из отделяемого кожных язв, крови, гноя абсцессов, цереброспинальной жидкости). Серологические реакции имеют вспомогательное значение.
Лечение. Пенициллин, тетрациклины, доза и длительность определяется клинической формой болезни.
Профилактика. Меры предосторожности при уходе за животными.
ПЕДИКУЛЕЗ (вшивость) – паразитирование на человеке мелких кровососущих насекомых – вшей. Вши обитают в волосах человека (головная вошь), нательном белье и одежде (платяная вошь), лобковой области и реже на других волосистых частях тела (лобковая вошь). Самка ежедневно откладывает 5-15 яиц (гнид), прочно приклеенных к волосам и белью. Длительность периода развития при температурных условиях, близких к температуре тела, от откладки яиц до созревания – 16 дней. Вши передаются от человека к человеку при непосредственном контакте (через одежду, белье, предметы обихода, щетки и т. д.). Лобковая вошь часто передается половым путем. Педикулез проявляется кожным зудом в месте укуса вшей, мелкими серовато-голубоватыми пятнами на коже, расчесами, наличием гнид в волосах. В результате инфицирования расчесов могут развиваться гнойничковые заболевания. Головные и платяные вши являются переносчиками сыпного тифа и ряда других риккетсиозов.
Лечение. Для борьбы с педикулезом используют химические средства, кипячение белья, обеззараживание одежды в дезинфекционных камерах (либо проглаживание горячим утюгом).
Профилактика: соблюдение личной и общественной гигиены (регулярное мытье, смена белья, обеспечение санитарного режима бань, парикмахерских и т. д.).
ПИЩЕВЫЕ ОТРАВЛЕНИЯ бактериальными токсинами – заболевания, возникающие после употребления продуктов, обсемененных различными микроорганизмами и содержащих бактериальные токсины. К ним относятся отравления токсинами ботулизма, CI. perfringens и стафилококковые отравления. Ниже описаны отравления стафилококковым токсином и CI. perfringens (см. также Ботулизм).
Этиология, патогенез. Пищевые отравления стафилококкового происхождения связаны со штаммами патогенных стафилококков, способных продуцировать энтеротоксин. Они способны также образовывать гематоксины, гиалуронидазу, дают положительную реакцию плазмокоагуляции. При попадании в продукты (от людей, больных гнойничковыми заболеваниями, или аэрогенно от здоровых носителей стафилококков) они способны размножаться, что приводит к накоплению в продуктах энтеротоксина. Стафилококковые отравления чаще связаны с употреблением молока, молочных продуктов, мясных, рыбных, овощных блюд, тортов, пирожных, рыбных консервов в масле. Продукты, содержащие энтеротоксин, по внешнему виду и запаху не отличаются от доброкачественных. Стафилококки переносят высокие концентрации соли и сахара. Если стафилококки погибают при прогревании до 80 °C, то энтеротоксин выдерживает прогревание до 100 °C в течение 1,5–2 ч. К энтеротоксину очень чувствительны котята и щенки, на которых проводят биологическую пробу. Микробы CI. perfringens представляют собой крупные грамотрицательные палочки. Растут в анаэробных условиях, способны образовывать споры. По антигенным свойствам выделяют 6 серотипов (А, В, С, D, Е, F). Отравления чаще связаны с возбудителем типа А.
Стафилококковые отравления обусловлены только токсинами, могут возникать и при отсутствии самого возбудителя (например, отравления продуктами, содержащими энтеротоксин). Энтеротоксин не разрушается пищеварительными ферментами и способен проникать через слизистую оболочку желудочно-кишечного тракта. Учитывая короткий инкубационный период (до 2 ч), можно думать, что всасывание токсина происходит уже в желудке. Токсин вызывает активацию моторики желудочно-кишечного тракта, действует на сердечно-сосудистую систему (значительное снижение АД).
При отравлении токсинами клостридий наибольшее значение придается лецитиназе С (альфа-токсин). Токсины приводят к повреждению слизистой оболочки кишечника, нарушают ее всасывательную функцию, гематогенно проникают в различные органы, связываются с митохондриями клеток печени, почек, селезенки, легких. Повреждается сосудистая стенка, что ведет к развитию геморрагического синдрома. В тяжелых случаях может развиться анаэробный сепсис.
Симптомы, течение. Инкубационный период при стафилококковых отравлениях чаще длится 2–6 ч, при отравлениях токсинами клостридий – от 6 до 24 ч. При стафилококковых отравлениях наиболее характерные признаки – режущая схваткообразная боль в подложечной области, рвота. Температура тела нормальная или субфебрильная. Поноса может не быть; кратковременное расстройство стула наблюдается примерно у половины больных. Типичны нарастающая слабость, бледность кожных покровов, похолодание конечностей, снижение АД. Может развиться коллаптоидное состояние. Однако даже при резко выраженной симптоматике начального периода к концу суток от начала болезни наступает выздоровление, лишь у отдельных больных в течение 2–3 дней сохраняется слабость.
Отравления, вызываемые токсинами клостридий, протекают значительно тяжелее. Заболевание начинается с боли в животе, преимущественно в пупочной области; нарастает общая слабость, стул учащается до 20 раз и более, он обильный, водянистый, иногда в виде рисового отвара. Рвота и жидкий стул приводят иногда к выраженному обезвоживанию. В некоторых случаях возникает картина некротического энтерита. Летальность достигает 30 %.
Диагноз стафилококкового отравления может быть поставлен на основании характерной симптоматики и эпидемиологических предпосылок (групповой характер заболеваний, связь с определенным продуктом). Для доказательства диагноза может быть использовано выделение стафилококка, продуцирующего энтеротоксин, из остатков пищи или содержимого желудка. При отравлении прогретой пищей наличие энтеротоксина устанавливают с помощью реакции преципитации. Доказательством отравления токсинами клостридий является обнаружение этих микроорганизмов в подозрительных продуктах, в промывных водах или рвотных массах.
Лечение. Для удаления токсинов из организма промывают желудок водой или 5 %-ным раствором гидрокарбоната натрия, после чего при стафилококковом отравлении можно назначить солевое слабительное. При развитии обезвоживания проводят такую же регидратационную терапию, что и при холере. При стафилококковых отравлениях антибиотики не назначают. При отравлениях, вызванных клостридиями, учитывая возможность анаэробного сепсиса, назначают метронидазол (по 0,5 г 3 раза в сутки в течение 5–7 дней) или антибиотики широкого спектра действия (тетрациклин, левомицетин, эритромицин).
Прогноз при стафилококковых отравлениях благоприятный. При отравлениях токсинами клостридий прогноз серьезный, особенно при развитии анаэробного сепсиса.
Профилактика. Проводят мероприятия по уменьшению носительства стафилококков среди работников службы питания (предупреждение и лечение гнойничковых заболеваний, лечение хронических воспалительных заболеваний миндалин, верхних дыхательных путей). Не допускаются к работе лица, имеющие гнойничковые заболевания. Необходимо правильное хранение готовых блюд, исключающее размножение в них стафилококков. Для профилактики отравлений токсинами клостридий основное значение имеет контроль за забоем скота, обработкой, хранением и транспортировкой мяса.
ПНЕВМОЦИСТОЗ – протозойное заболевание, обусловленное пневмоцистами; является одной из самых частых причин пневмоний у лиц с ослабленным иммунитетом.
Этиология, патогенез. Возбудитель относится к типу простейших. Местом естественного обитания в нормальных условиях являются легкие. Жизненный цикл построен таким образом, что в альвеолярной ткани можно обнаружить 2 основные формы этого микроорганизма: мелкие одноядерные трофозоиты (1–5 мкм) и размножающиеся бинарным делением цисты (10 мкм), имеющие толстую стенку и содержащие от 2 до 8 клеток (1–2 мкм), называющихся спорозоитами. Когда зрелая циста разрывается, спорозоиты либо продолжают цикл развития в альвеолах, превращаясь в трофозоит, либо выходят во внешнюю среду (с капельками слизи при кашле) и, в случае обретения нового хозяина, также включаются в свой цикл развития. В окрашенных гистологических препаратах определяются обычно лишь многоядерные цисты. Пневмоцисты передаются воздушно-капельным путем. Заболевание развивается только у лиц с первичными или приобретенными нарушениями иммунитета. У больных пневмоцистозом отмечается местная и системная продукция антител, не обладающих, однако, протективным действием. Не встречая противодействия со стороны клеточных элементов защиты (в первую очередь альвеолярных макрофагов), пневмоцисты постепенно заполняют всю полость альвеол.
Симптомы, течение. Пневмоцистоз у детей развивается обычно на 4-6-м мес жизни (недоношенные, больные рахитом, гипотрофией, поражениями ЦНС) и в более старших возрастных группах (при гемобластозе, злокачественных новообразованиях, СПИДе). Заболевание начинается постепенно – у ребенка снижается аппетит, прекращается нарастание массы тела, появляются бледность и цианоз носогубного треугольника, легкое покашливание. Нормальная в начале заболевания температура сменяется субфебрильной с подъемами до фебрильной. В легких выслушиваются непостоянные мелко– и среднепузырчатые хрипы. Появляются одышка (до 50–70 в 1 мин), цианоз, кашель коклюшеобразного характера. Нередко кашель сопровождается выделением пенистой мокроты, в которой могут обнаруживаться пневмоцисты. Рентгенологически регистрируются очаговые тени разной величины и плотности, дающие картину «облаковидного» легкого. В крови обнаруживаются лейкоцитоз, умеренная эозинофилия и увеличение СОЭ. Иногда пневмоцистоз у детей протекает под маской острого ларингита, обструктивного бронхита или бронхиолита. В ряде случаев наступает летальный исход при клинической картине отека легких.
У взрослых пневмоцистоз развивается у лиц, получающих иммуносупрессивную терапию (обычно – глюкокортикоиды) и у больных СЦИДом. При медикаментозной иммуносупрессии заболевание часто манифестирует на фоне снижения дозы кортикостероидов. Продромальный период длится обычно 1–2 нед, а у больных СПИДом он достигает 10 нед. Постепенно появляются субфебрилитет, умеренная одышка при физической нагрузке, сухой кашель, боли в грудной клетке. Через 1–2 нед могут появиться лихорадка, одышка в покое, усиливается сухой кашель (продуктивный кашель отмечается редко). При осмотре обнаруживается тахипноэ, тахикардия, цианоз. В легких часто выслушиваются сухие, реже – влажные хрипы. Количество лейкоцитов обычно зависит от фонового заболевания. При газовом анализе крови обнаруживают прогрессирующую гипоксемию, повышение альвеолярно-артериального кислородного градиента и респираторный алкалоз.
Пневмоцистная пневмония при СПИДе обычно характеризуется вялым хроническим течением. Первоначально аускультативная симптоматика не выявляется, рентгенологическая картина тоже может оставаться без патологических изменений. По мере прогрессирования заболевания появляются двухсторонние прикорневые инфильтраты, трансформирующиеся затем либо в фокусные, либо интерстициальные изменения. Изредка обнаруживаются солитарные узелки, которые могут превращаться в каверны. Причиной абсцедирования, вероятно, является присоединение бактериальной и грибковой инфекции. Ведущим осложнением, чаще всего обусловливающим летальность, является дыхательная недостаточность, связанная с резким нарушением вентиляции и газообмена. Возможны также такие осложнения, как спонтанный пневмоторакс (на фоне образования мелких легочных кист), экссудативный плеврит.
Диагноз. Пневмоцисты в мокроте больных обнаруживают крайне редко, а способов культивирования пневмоцист человека не разработано; серологические методы признаны ненадежными. Для идентификации возбудителя используется гистологическое исследование жидкости бронхоальвеолярного лаважа (ЖБАЛ) и трансбронхиальных биоптатов. Дифференциальный диагноз на ранних этапах заболевания проводят обычно с другими интерстициальными пневмониями.
Лечение. Основными препаратами для лечения пневмоцистных пневмоний являются триметоприм-сульфаметоксазол (бактрим, бисептол) и пентамидин изотионат. Триметоприм-сульфаметоксазол назначают перорально или внутривенно (в дозе 20 мг/кг – триметоприм и 100 мг/кг – сульфаметоксазол в сутки в течение 2 нед, максимум 1 мес). Препарат хорошо переносится и предпочтительнее пентамидина при назначении больным, не страдающим СПИДом. Пентамидин вводят в/м или в/в (медленно, на протяжении 1–2 ч в 100 мл 5%-ного раствора глюкозы) в дозе 4 мг/кг в сутки в течение 2–3 нед. Замену одного препарата другим производят, если один из них не вызывает существенной положительной динамики клинических проявлений в течение 5–7 дней.
Для лечения пневмоцистоза у больных СПИДом в последнее время все шире применяется ?-дифторметилорнитин (ДФМО). Препарат хорошо переносится, малотоксичен. Помимо действия на пневмоцисты ДФМО блокирует репликацию ретровирусов и цитомегаловирусов, оказывает также иммуномодулирующее действие. Назначают препарат в дозе 6 г на 1 м2 поверхности тела в сутки в 3 приема в течение 8 нед.
Прогноз. Среди недоношенных детей смертность от пневмоцистной пневмонии составляет 50 %. При пневмоцистной пневмонии у взрослых, не страдающих СПИДом, прогноз более благоприятный и определяется больше тяжестью фонового заболевания, содержанием лейкоцитов, характером сопутствующей оппортунистической инфекции. У больных СПИДом при отсутствии лечения пневмоцистная пневмония всегда приводит к летальному исходу. При поздней диагностике летальность при первичном заболевании около 40 %, своевременно начатое лечение позволяет снизить летальность до 25 %. Однако даже через несколько месяцев возможны рецидивы (от 10 до 30 %) пневмоцистной пневмонии. Лечение рецидивов значительно труднее, так как у 50–80 % больных развиваются выраженные побочные реакции на бактрим и пентамидин и летальность увеличивается уже до 60 %.
Профилактика. Применение бактрима (5 мг/кг триметаприма и 25 мг/кг сульфаметоксазола в сутки) предупреждает развитие пневмоцистной пневмонии в группах высокого риска заражения. Препарат хорошо переносится при длительном применении всеми пациентами, за исключением больных СПИДом, так как бактрим не вызывает непосредственной гибели пневмоцист, профилактический эффект проявляется лишь в период его применения.
Возможная контагиозность пневмоцистоза требует изоляции больных. После выписки больных необходима заключительная дезинфекция палат: влажная уборка, ультрафиолетовое облучение и обработка предметов 5 %-ным раствором хлорамина.
ПСЕВДОТУБЕРКУЛЕЗ – острое инфекционное заболевание из группы зоонозов, характеризующееся лихорадкой, интоксикацией, поражением тонкого кишечника, печени, нередко скарлатиноподобной сыпью. Заражение происходит преимущественно алиментарным путем.
Этиология, патогенез. Возбудитель – иерсиния – грамотрицательная палочка с биполярным окрашиванием; без капсулы, спор не образует. По антигенным свойствам имеет сходство с возбудителями чумы и кишечного иерсиниоза. Хорошо сохраняется во внешней среде, в частности, на продуктах – до 3 мес. Быстро погибает при прогревании. Ворота инфекции – слизистая оболочка желудочно-кишечного тракта, преимущественно нижних отделов тонкого кишечника, где и возникают воспалительные изменения (илеит); поражаются также регионарные лимфатические узлы (мезаденит). Проникновение микробов в кровь и их гибель приводят к токсемии и метастатическим заносам возбудителя в различные органы. При недостаточности иммунной системы организма возможны обострения и рецидивы болезни.
Симптомы, течение. Инкубационный период – от 3 до 18 дней (чаще 7-10 дней). Заболевание начинается остро: появляются озноб, лихорадка, симптомы интоксикации (слабость, боль в мышцах и суставах, головная боль, нарушение сна). В первые дни болезни могут быть симптомы катара верхних дыхательных путей. Наблюдается боль в животе, иногда тошнота, рвота, понос. Отмечается гиперемия кожи лица, шеи, ладоней и подошвенной поверхности стоп. На 2-4-й день болезни у большей части больных появляется экзантема (мелкопятнистая, скарлатиноподобная, макулопапулезная, в поздние сроки болезни иногда появляется узловатая эритема). У некоторых больных экзантема сопровождается зудом кожи, со 2-3-й нед начинается шелушение кожи (на ладонях, стопах пластинчатое, на туловище отрубевидное). У больных отмечается также «малиновый» язык, что усиливает сходство со скарлатиной (скарлатиноподобные формы).
При абдоминальных формах на первый план выступают симптомы поражения желудочно-кишечного тракта в виде гастроэнтерита, мезаденита, аппендицита. При желтушной форме отмечается токсический гепатит с нарушением пигментного обмена, при артралгической форме на фоне общей интоксикации появляются симптомы моно– или полиартрита. При смешанной форме заболевание протекает с четко выраженными признаками двух клинических форм, при генерализованной – все синдромы (по меньшей мере три) выражены настолько, что трудно выявить преобладание одного из них.
Возможные осложнения: крапивница, отек Квинке, реактивные артриты, узловатая эритема, синдром Рейтера; реже наблюдаются псевдотуберкулезный менингит и менингоэнцефалит, нефрит, миокардит, пневмония.
При диагностике, помимо клинических симптомов, учитывают эпидемиологические предпосылки. Для подтверждения диагноза используют выделение возбудителя из испражнений, мочи, мазков слизи из ротоглотки, а также серологические методы (реакция агглютинации, РНГА); достоверным считается 4-кратное нарастание титра специфических антител в динамике при исследовании парных сывороток. Созданы экспресс-методы обнаружения антигенов иерсений – РНГА, реакция непрямой иммунофлюоресценции, латекс-агглютинация, иммуноферментный анализ, позволяющие уточнить диагноз в первые дни заболевания.
Лечение. Назначают левомицетин по 0,5 г 4 раза в сутки в течение 10–14 дней. При неэффективности или непереносимости левомицетина используют стрептомицин (по 0,5 г 2 раза в сутки в/м в течение 2 нед). При генерализованных формах парентерально вводят цефалоспорины (цефазолин, кефзол и др.), фторхинолоны (ципрофлоксацин). Проводят патогенетическую, симптоматическую терапию (дезинтоксикационные, общеукрепляющие, десенсибилизирующие средства и др.). При абдоминальной форме необходима консультация хирурга для решения вопроса об оперативном вмешательстве.
Прогноз благоприятный, трудоспособность обычно восстанавливается через 2–4 нед.
Профилактика. Дератизация, защита продуктов от грызунов, запрещение употребления овощей (капуста, морковь) без термической обработки. Больных выписывают из стационара после полного клинического выздоровления и двукратного отрицательного бактериологического исследования испражнений.
РОЖА – острое стрептококковое заболевание, характеризующееся поражением кожи с образованием резко ограниченного воспалительного очага, а также лихорадкой и симптомами интоксикации, частыми рецидивами.
Этиология, патогенез. Возбудитель – гемолитический стрептококк. Проникает через небольшие повреждения кожи. Возможно экзогенное инфицирование (загрязненные инструменты, перевязочный материал). В возникновении рецидивов рожи на одном и том же месте имеет значение аллергическая перестройка и сенсибилизация кожи к гемолитическому стрептококку.
Симптомы, течение. Длительность инкубационного периода – от нескольких часов до 5 дней (чаще 3–4 дня). По характеру местных поражений различают эритематозную, эритематозно-буллезную, эритематозногеморрагическую и буллезно-геморрагическую формы; по тяжести – легкую, среднетяжелую и тяжелую; по кратности – первичную, рецидивирующую и повторную; по локализации местных явлений – локализованную, распространенную и метастатическую. Первичная рожа начинается, как правило, остро, с симптомов интоксикации. Температура тела повышается до 39–40 °C, появляются общая слабость, озноб, головная боль, миалгия, в тяжелых случаях могут быть судороги, бред, раздражение мозговых оболочек. Через 10–24 ч от начала болезни отмечаются местные симптомы: боль, жжение и чувство напряжения в пораженном участке кожи, при осмотре выявляются гиперемия и отек кожи. Эритема чаще равномерная, возвышающаяся над уровнем кожи. Отек бывает особенно выражен при локализации воспаления в области век, губ, пальцев, половых органов. Иногда на фоне эритемы образуются пузыри, заполненные серозным (эритематозно-буллезная) или геморрагическим (буллезно-геморрагическая рожа) содержимым. Отмечаются также лимфангит и регионарный лимфаденит. На месте воспаления в дальнейшем появляется шелушение кожи. Местные изменения держатся 5-15 дней; могут длительно сохраняться пастозность и пигментация кожи.
Рецидивы рожи могут возникать в период от нескольких дней до 2 лет после перенесенного заболевания. При более позднем (свыше 2 лет) появлении рожи говорят о повторной роже. Она локализуется обычно на новом участке кожи. Рецидивированию способствуют недостаточное лечение первичной рожи, остаточные явления после рожи (лимфостаз и др.). При частых рецидивах лихорадка и симптомы интоксикации выражены нерезко.
Осложнения и последствия рожи могут быть такими же, как и при других стрептококковых болезнях (ревматизм, нефрит, миокардит), но могут быть и специфичными для рожи: язвы и некрозы кожи (гангренозная рожа), абсцессы и флегмоны (абсцедирующая рожа), нарушение лимфообращения, приводящее к слоновости. При клинической диагностике необходимо дифференцировать с другими заболеваниями, при которых могут возникнуть локальное покраснение и отечность кожи (тромбоз вен, эризипелоид, флегмоны и абсцессы, острые дерматиты и др.). В крови отмечается небольшой лейкоцитоз, нейтрофилез, повышение СОЭ. Иммунитета после рожи не возникает.
Лечение. Наиболее эффективны антибиотики пенициллинового ряда. При первичной роже и редких рецидивах назначают пенициллин в дозе 500 000 ЕД через 4 ч в течение 7-10 дней, в конце курса дополнительно вводят бициллин-5 (1 500 000 ЕД в/м). При значительных остаточных явлениях для профилактики рецидивов бициллин-5 необходимо вводить в течение 4–6 мес (по 1 500 000 ЕД через 4 нед). При непереносимости пенициллина можно назначать эритромицин (по 0,5 г 4 раз в сутки) или тетрациклин (по 0,3–0,4 г 4 раза в сутки); длительность курса 7-10 дней. При упорных и частых рецидивах антибиотики комбинируют с глюкортикоидами (преднизолон по 30 мг/сут).
Прогноз благоприятный. При часто рецидивирующей роже может возникнуть слоновость, нарушающая трудоспособность,
Профилактика. Предупреждение травм и потертостей ног, лечение стрептококковых заболеваний. При выраженной сезонности рецидивов проводят бициллинопрофилактику, которую начинают за 1 мес до начала сезона и продолжают в течение 3–4 мес (вводят каждые 4 нед бициллин-5 по 1 500 000 ЕД). При частых рецидивах рожи проводят круглогодичную бициллинопрофилактику. Мероприятий в очаге не проводят. Специфической профилактики нет.
РОТАВИРУСНОЕ ЗАБОЛЕВАНИЕ – острая вирусная болезнь, которой преимущественно заболевают дети; характеризуется симптомами интоксикации, поражением желудочно-кишечного тракта, дегидратацией. Обусловливает около половины всех кишечных расстройств у детей первых 2 лет жизни.
Этиология, патогенез. Возбудитель – ротавирусы; подразделяются на два антигенных варианта; устойчивы по внешней среде. Инфицирование происходит алиментарным путем. Ротавирусы размножаются и накапливаются преимущественно в верхних отделах желудочно-кишечного тракта. Характерны большие потери жидкости и электролитов, что приводит к дегидратации. После перенесенного заболевания развивается иммунитет.
Симптомы, течение. Инкубационный период длится от 15 ч до 15 дней (чаще 1–2 дня). Заболевание начинается остро. Развернутая картина болезни формируется уже через 12–24 ч от начала заболевания. У детей выраженной лихорадки обычно не бывает. Характерен обильный жидкий водянистый стул без примеси слизи и крови. Более тяжелое течение обычно обусловлено наслоением вторичной инфекции. У половины больных отмечается рвота. У взрослых на фоне умеренно выраженной интоксикации и субфебрильной температуры появляются боль в эпигастральной области, рвота, понос. У отдельных больных рвота повторяется на 2– 3-й день болезни. У всех больных наблюдается обильный водянистый стул с резким запахом; иногда мутновато-белесоватые испражнения могут напоминать испражнения холерного больного. Характерно громкое урчание в животе. Позывы к дефекации императивного характера, ложных позывов не бывает. У некоторых больных в испражнениях обнаруживают примесь слизи и крови, что всегда свидетельствует о сочетании ротавирусного заболевания с бактериальной инфекцией (шигеллез, эшерихиоз). У этих больных более выражены лихорадка и интоксикация. При обильном жидком стуле может развиться обезвоживание; у 95–97 % больных обезвоживание обычно I или II степени, у детей иногда наблюдается тяжелая дегидратация с декомпенсированным метаболическим ацидозом. В этих случаях возможны острая почечная недостаточность и гемодинамические расстройства.
При пальпации живота отмечаются болезненность в эпигастральной и пупочной областях, грубое урчание в правой подвздошной области. Печень и селезенка не увеличены. При ректороманоскопии у большинства больных изменений нет. Количество мочи в острый период болезни уменьшено, у отдельных больных обнаруживают альбуминурию, лейкоциты и эритроциты в моче; повышается содержание остаточного азота в сыворотке крови. В начале болезни может быть лейкоцитоз, который в периоде разгара сменяется лейкопенией; СОЭ не изменена.
Диагноз. При распознавании учитывают клинические симптомы и эпидемиологические предпосылки. Диагноз подтверждается обнаружением ротавирусов в испражнениях различными методами (электронная микроскопия, иммунофлюоресцентный метод и др.). Меньшее значение имеют серологические исследования (РСК и др.). Дифференцируют с холерой, дизентерией, эшерихиозом, кишечным иерсиниозом.
Лечение. Основой являются патогенетические методы терапии, прежде всего восстановление потерь жидкости и электролитов. При обезвоживании I–II степени растворы дают перорально. По рекомендации ВОЗ используют следующий раствор: хлорид натрия – 3,5 г, гидрокарбонат натрия – 2,5 г, хлорид калия – 1,5 г, глюкоза – 20 г/л. Раствор дают пить малыми дозами через каждые 5-10 мин. Рекомендуются также чай, морс, минеральная вода. При тяжелых степенях обезвоживания регидратацию осуществляют в/в введением растворов.
Прогноз благоприятный. Профилактика. Больных изолируют на 10–15 дней. При легких формах больные могут оставаться дома под наблюдением врача, если обеспечиваются лечение и достаточная изоляция. Проводят текущую и заключительную дезинфекцию. Специфическая профилактика не разработана.
САЛЬМОНЕЛЛЕЗ – острая инфекционная болезнь, вызываемая сальмонеллами; характеризуется разнообразными клиническими проявлениями, от бессимптомного носительства до тяжелейших септических форм. Чаще протекает с преимущественным поражением органов пищеварения (гастроэнтериты, колиты).
Этиология, патогенез. Возбудитель – большая группа сальмонелл, насчитывающая в настоящее время около 2000 серотипов. Относительно часто у человека встречаются около 90 серотипов, причем 10 из них обусловливают 85–91 % всех сальмонеллезов человека. Сальмонеллы представляют собой грамотрицательные палочки, имеют жгутики, подвижны, хорошо растут на питательных средах; длительно (до нескольких месяцев) сохраняются во внешней среде, продуктах, а в некоторых из них (молоко, мясные продукты) способны размножаться, не изменяя внешнего вида и вкуса продуктов. Воротами инфекции является преимущественно слизистая оболочка тонкого кишечника, в котором сальмонеллы способны к внутриклеточному паразитированию в макрофагах и ретикулоцитах. При генерализованной форме сальмонеллы проникают в кровь, а при септической заносятся в различные органы, где образуются вторичные гнойные очаги. Выделяющийся сальмонеллами эндотоксин обусловливает многообразные повреждения внутренних органов. При тяжелых формах может развиться обезвоживание, а также инфекционно-токсический шок.
Симптомы, течение. Инкубационный период – от 2 ч до 3 сут (чаще 12–24 ч). Наиболее распространенная гастроинтестинальная форма (раньше ее относили к пищевым токсикоинфекциям) начинается остро, с повышения температуры тела до 38–40 °C, озноба и симптомов интоксикации. Появляются также боль в подложечной области, тошнота, рвота, а спустя несколько часов – понос. Стул жидкий, водянистый, зловонный, до 10–15 раз в сутки. Тенезмов, ложных позывов, а также примеси крови в кале не отмечается. При обильном частом стуле и повторной рвоте может развиться синдром обезвоживания: жажда, олигурия, цианоз губ, запавшие глаза, сморщенная кожа, судороги, снижение АД. Лихорадка длится 2–5 дней. При легкой форме заболевание ограничивается субфебрильной температурой, однократной рвотой и небольшим послаблением стула; все явления проходят через 1–2 дня.
Тифоподобная форма по своим проявлениям почти не отличается от брюшного тифа, диагноз уточняется после выделения гемокультуры сальмонелл. Наиболее тяжело протекает септическая форма сальмонеллеза. Она начинается остро, сопровождается резко выраженным токсикозом, лихорадка неправильного типа, с большими суточными размахами, повторными ознобом и потом, длится в течение многих недель. Заболевание плохо поддается антибиотикотерапии. Вторичные гнойные очаги часто развиваются в опорнодвигательном аппарате (остеомиелиты, артриты, спондилиты). Иногда наблюдаются септический сальмонеллезный эндокардит, аортит с последующим развитием аневризмы аорты, гнойные менингиты, реже возникают абсцессы печени, гнойный струмит, инфицированная киста яичника.
Колитическая форма сальмонеллеза сходна с острой дизентерией. Могут быть тенезмы, ложные позывы, примесь крови в испражнениях, катаральногеморрагический проктосигмоидит (по данным ректороманоскопии) и др.
Для диагностики, помимо клинических проявлений, имеют значение эпидемиологические предпосылки (групповой характер заболеваний, связь с определенным продуктом). Для лабораторного подтверждения диагноза наибольшее значение имеет выделение возбудителя (исследуют остатки пищи, рвотные массы, испражнения, кровь при генерализованных формах, гной при септических формах болезни).
Лечение. При гастроинтестинальной форме как можно раньше промывают желудок 2–3 л воды или 2 %-ного раствора гидрокарбоната натрия. Промывание проводят с помощью желудочного зонда до отхождения чистых промывных вод. При легких формах ограничиваются промыванием желудка, диетой и питьем солевых растворов. Обычно используют раствор следующего состава: натрия хлорида – 3,5 г, калия хлорида – 1,5 г, гидрокарбоната натрия – 2,5 г, глюкозы – 20 г на 1 л питьевой воды. Количество жидкости должно соответствовать ее потерям (не более 3 % массы тела). При средней тяжести течения гастроинтестинальной формы сальмонеллеза, отсутствии рвоты и выраженных нарушений гемодинамики жидкость также можно вводить перорально. При нарастании обезвоживания регидратацию проводят так же, как и при холере.
Патогенетическое лечение включает также применение энтеросорбентов (энтеродез, энтеросорб, полипефан и др.), средств, обладающих антипростагландиновой активностью (индометацин, ацетилсалициловая кислота), антидиарейных средств (лоперамид, висмута субсалицилат и др.). Этиотропную терапию проводят при среднетяжелом и тяжелом течении заболевания, применяют фторхинолоны (ципрофлоксацин по 1 г в сутки, норфлоксацин по 0,8 г в сутки в течение 3–5 дней).
При развитии инфекционно-токсического шока, помимо полиионных растворов, вводят гемодез, полиглюкин, реополиглюкин по 400-1000 мл, при отсутствии эффекта от инфузионной терапии дополнительно вводят 60–90 мг преднизолона или 125–250 мг гидрокортизона в/в струйно, через 4–6 ч переходят на капельное введение (до 120–300 мг преднизолона в сутки).
Тифоподобные формы лечат так же, как брюшной тиф. При септических формах комбинируют лечение антибиотиками (цефтриаксон по 2 г в сутки, ципрофлоксацин или офлоксацин по 0,8 г в сутки в/в в течение 10–14 дней) с хирургическим лечением гнойных очагов.
Прогноз. В большинстве случаев наступает выздоровление. У отдельных больных формируется хроническое бактерионосительство при всех клинических вариантах течения.
Профилактика. Ветеринарно-санитарный надзор за забоем скота, контроль за приготовлением и хранением мясных и рыбных блюд. Реконвалесцентов выписывают после полного клинического выздоровления и проведения двукратного бактериологического исследования кала.
СИБИРСКАЯ ЯЗВА – острое инфекционное заболевание из группы зоонозов. У человека протекает в виде кожной, легочной, кишечной и септической форм.
Этиология, патогенез. Возбудитель – относительно крупная сибиреязвенная палочка; образует споры и капсулу. Вегетативная форма возбудителя погибает без доступа воздуха, при прогревании, воздействии дезинфицирующих средств. Споры возбудителя во внешней среде весьма устойчивы.
Симптомы, течение. Инкубационный период – от нескольких часов до 12 дней (чаще 2–3 дня). Наиболее часто сибирская язва у человека протекает в виде кожной формы (95–99 % случаев) и лишь у 1–5 % больных – в виде легочной и кишечной. Типичные проявления кожной формы сибирской язвы возникают в зоне ворот инфекции. Вначале появляется красное зудящее пятнышко, которое быстро превращается в папулу, а последняя – в везикулу с прозрачным или геморрагическим содержимым. Больной при продолжающемся зуде срывает пузырек, на его месте образуется язвочка с темным дном и обильным серозным отделяемым. По периферии язвочки развивается воспалительный валик, в зоне которого образуются дочерние пузырьки. Одновременно с этим вокруг язвочки развивается отек (может быть весьма обширным) и регионарный лимфаденит. Характерно отсутствие чувствительности в области дна язвочки, а также отсутствие болезненности в области увеличенных лимфатических узлов.
К моменту образования язвочки появляется лихорадка, которая продолжается в течение 5–7 дней, общая слабость, разбитость, головная боль, адинамия. Местные изменения в области поражения нарастают примерно в течение тех же сроков, что и лихорадка, а затем начинается обратное развитие: сначала снижается температура тела, прекращается отделение серозной жидкости из зоны некроза, начинается уменьшение (до полного исчезновения) отека, а на месте некроза постепенно формируется струп. На 10-14-й день струп отторгается, образуется язва с гранулирующим дном и умеренным гнойным отделяемым с последующим рубцеванием.
Легочная форма сибирской язвы начинается остро, протекает тяжело. Проявляется болью в груди, одышкой, цианозом, тахикардией (до 120–140 в 1 мин), кашлем с отделением пенистой кровянистой мокроты. Температура тела быстро достигает высоких цифр (40 °C и выше), АД снижается.
Кишечная форма сибирской язвы характеризуется интоксикацией, повышением температуры тела, болью в эпигастральной области, поносом и рвотой. Живот вздут, резко болезнен при пальпации, нередко имеются признаки раздражения брюшины. В рвотных массах и выделениях из кишечника появляется примесь крови. При любой из описанных форм сибирской язвы может развиться сепсис с бактериемией и вторичными очагами (поражение печени, селезенки, почек, мозговых оболочек).
Для диагностики важны эпидемиологические данные (профессия больного, контакт с больными животными или зараженным сырьем животного происхождения) и характерные поражения кожи. Лабораторным подтверждением диагноза является выделение возбудителя сибирской язвы. Вспомогательное значение имеет аллергическая проба с антраксином.
Лечение. Для этиотропного лечения используют антибиотики, а также специфический иммуноглобулин. Чаще всего назначают пенициллин при кожной форме 2–4 млн ЕД в сутки парентерально. После исчезновения отека в области язвы можно назначить препараты пенициллина перорально (ампициллин, оксациллин еще в течение 7-10 дней). При легочной и септической формах пенициллин вводят в/в по 16–20 млн ЕД в сутки, при сибиреязвенном менингите такие дозы пенициллина сочетают с 300–400 мг гидрокортизона. При непереносимости пенициллина используют тетрациклин (по 0,5 г 4 раза в сутки), эритромицин (по 0,5 г 4 раза в сутки) в течение 7-10 дней. Рекомендуют также ципрофлоксацин по 0,4 г 2–3 раза в сутки, доксициклин по 0,2 г 4 раза в сутки, затем по 0,1 г 4 раза в сутки. Специфический противосибиреязвенный иммуноглобулин вводят в/м в дозе 20–80 мл в сутки после предварительной десенсибилизации. Антибиотики отменяют, когда значительно уменьшается отек, прекращаются увеличение размеров некроза кожи и отделение жидкости из зоны поражения. При тяжелых формах сибирской язвы для выведения больного из инфекционнотоксического шока требуется интенсивная патогенетическая терапия.
Прогноз при кожной форме и при своевременно начатом лечении благоприятный. При кишечной и легочной формах прогноз сомнителен даже при рано начатом и интенсивном лечении.
Профилактика. Выявление и ликвидация очагов инфекции по линии ветеринарной службы. Лицам, подвергающимся опасности заражения, проводят профилактические прививки сибиреязвенной живой сухой вакциной. Больного сибирской язвой госпитализируют в отдельную палату с индивидуальными предметами ухода, бельем, посудой. Выделения больных (испражнения, моча, мокрота), перевязочный материал дезинфицируют. Больных выписывают после полного клинического выздоровления при эпителизации язв, а при кишечной и легочной формах – после двукратного отрицательного бактериологического исследования испражнений, мочи и мокроты. За лицами, контактировавшими с больными животными, устанавливают медицинское наблюдение в течение 2 нед. Для химиопрофилактики рекомендуется прием внутрь ципрофлоксацина (по 0,5 г в сутки) и доксициклина (по 0,1 г в сутки). Длительность курса до 4 нед.
СКАРЛАТИНА – острый воздушно-капельный антропоноз, поражающий преимущественно детей до 10 лет; характеризуется лихорадкой, интоксикацией, ангиной и мелкоточечной сыпью. Заболеваемость повышается в осенне-зимние месяцы.
Этиология, патогенез. Возбудитель – (3-гемолитический токсигенный стрептококк группы А – заселяет носоглотку, реже кожу, вызывая местные воспалительные изменения (ангина, регионарный лимфаденит). Продуцируемый им экзотоксин вызывает симптомы интоксикации и экзантему. Стрептококк при условиях, благоприятствующих микробной инвазии, вызывает септический компонент, проявляющийся лимфаденитом, отитом, септицемией. В развитии патологического процесса большую роль играют аллергические механизмы, участвующие в возникновении и патогенезе осложнений в позднем периоде болезни. Развитие осложнений нередко связано со стрептококковой суперинфекцией или реинфекцией.
Симптомы, течение. Инкубационный период продолжается 1-12 дней (чаще 2–7 дней). Заболевание начинается остро. Повышается температура тела, появляются выраженное недомогание, головная боль, боль при глотании. Типичный и постоянный симптом – ангина, характеризующаяся яркой гиперемией мягкого неба, увеличением небных миндалин, в лакунах или на поверхности которых нередко обнаруживается налет. Верхние шейные лимфатические узлы увеличены, болезненны. Часто возникает рвота, иногда неоднократная. В 1-й, реже на 2-й день на коже всего тела появляется ярко-розовая или красная мелкоточечная сыпь. Носогубный треугольник остается бледным (симптом Филатова); отмечается белый дермографизм; в сгибах конечностей нередки точечные кровоизлияния. Сыпь держится от 2 до 5 дней, а затем бледнеет, одновременно понижается температура тела. На 2-й нед болезни появляется шелушение кожи – пластинчатое на дистальных частях конечностей, мелко– и крупноотрубевидное – на туловище. Язык вначале обложен, со 2-3-го дня очищается и к 4-му дню принимает характерный вид: ярко-красная окраска, резко выступающие сосочки («малиновый» язык). При наличии выраженной интоксикации наблюдается поражение ЦНС (возбуждение, бред, затемнение сознания). В начале болезни отмечаются симптомы повышения тонуса симпатической, а с 4-5-го дня – парасимпатической нервной системы.
При легкой форме скарлатины интоксикация выражена слабо, лихорадка и все остальные проявления болезни исчезают к 4-5-му дню; это наиболее частый вариант современного течения скарлатины. Среднетяжелая форма характеризуется большей выраженностью всех симптомов, в том числе явлений интоксикации; лихорадочный период продолжается 5–7 дней. Тяжелая форма, в настоящее время очень редкая, встречается в двух основных вариантах: токсическая скарлатина с резко выраженными явлениями интоксикации (высокая лихорадка, симптомы поражения ЦНС – затемнение сознания, бред, а у детей раннего возраста судороги, менингеальные знаки), все симптомы со стороны зева и кожи ярко выражены; тяжелая септическая скарлатина с некротической ангиной, бурной реакцией регионарных лимфатических узлов и частыми осложнениями септического порядка; некрозы в зеве могут располагаться не только на миндалинах, но и на слизистой оболочке мягкого неба и глотки.
Токсико-септическая скарлатина характеризуется сочетанием симптомов этих двух вариантов тяжелой формы. К атипичным формам болезни относится стертая скарлатина, при которой все симптомы выражены рудиментарно, а некоторые вовсе отсутствуют. Если входными воротами инфекции является кожа (ожоги, ранения), то возникает экстрафарингеальная, или экстрабуккальная, форма скарлатины, при которой такой важный симптом, как ангина, отсутствует. При легкой и стертой формах скарлатины изменения периферической крови невелики или отсутствуют. При среднетяжелой и тяжелой формах наблюдаются лейкоцитоз, нейтрофилез с ядерным сдвигом влево и значительное повышение СОЭ. С 3-го дня болезни нарастает содержание эозинофилов, однако при тяжелой септической форме возможно их уменьшение или полное исчезновение.
Осложнения: гломерулонефрит (главным образом на 3-й нед), синовит, инфекционно-токсический миокардит. При наличии септического компонента болезни могут возникать гнойные осложнения: лимфаденит, аденофлегмона, отит, мастоидит, синусит, септикопиемия. Возможны пневмонии. Рецидивы скарлатины и рецидивы ангины связаны со стрептококковой реинфекцией. В последние десятилетия частота осложнений резко сократилась, аденофлегмона и мастоидит практически не встречаются. После перенесенной скарлатины сохраняется, как правило, пожизненный иммунитет. Однако в последнее время частота повторных заболеваний несколько увеличилась.
Затруднения при распознавании возникают при атипичных формах болезни. Дифференцировать следует от кори, краснухи, лекарственной сыпи, скарлатиноподобной формы псевдотуберкулеза. Наблюдаются случаи стафилококковой инфекции со скарлатиноподобным синдромом.
Лечение. При наличии соответствующих условий терапию проводят на дому. Госпитализируют больных с тяжелыми и осложненными формами скарлатины, а также по эпидемиологическим показаниям. Постельный режим в течение 5–6 дней (и долее в тяжелых случаях). Проводят антибиотикотерапию: назначают бензилпенициллин из расчета 15 000-20 000 ЕД/кг в сутки в/м в течение 5–7 дней. В домашних условиях при легкой форме скарлатины можно применять феноксиметилпенициллин внутрь, удваивая указанную суточную дозу. При токсической форме в условиях стационара применяют в/в вливания гемодеза, 20 %-ного раствора глюкозы с витаминами.
При септической форме показана интенсивная антибиотикотерапия. Лечение осложнений (лимфаденита, отита, нефрита) проводят по обычным правилам.
Прогноз благоприятный. Профилактика. Больного изолируют в домашних условиях или (по показаниям) госпитализируют. Палаты в больнице заполняют одновременно в течение 1–2 дней, исключают контакты выздоравливающих с больными в остром периоде скарлатины. Реконвалесцентов выписывают из больницы при отсутствии осложнений на 10-й день болезни. Дети, бывшие в контакте с больным и не болевшие ранее скарлатиной, допускаются в дошкольное учреждение или в первые два класса школы после 7-дневной изоляции на дому. В квартире, где содержится больной, проводят регулярную текущую дезинфекцию, при этих условиях заключительная дезинфекция является излишней.
СИНДРОМ ПРИОБРЕТЕННОГО ИММУНОДЕФИЦИТА (СПИД) – см. ВИЧ-инфекция.
СТАФИЛОКОККОВЫЕ БОЛЕЗНИ – группа заболеваний, вызываемых стафилококками. Основные проявления стафилококковой инфекции – гнойные заболевания кожи и подкожной клетчатки, стафилококковый сепсис, синдром токсического шока, пневмонии, ангины, энтероколит, отравление стафилококковым энтеротоксином и поражение ЦНС. Об отравлении стафилококковым токсином – см. Пищевые отравления бактериальными токсинами.
Этиология, патогенез. Стафилококки представляют собой грамположительные аэробные или факультативные анаэробные кокки, относящиеся к семейству микрококков. Наибольшее значение в патологии человека имеет золотистый стафилококк; по чувствительности к антибиотикам выделяют метициллин– и эритромицин-резистентные его штаммы. Из коагулазоотрицательных стафилококков наибольшее значение имеют эпидермальный и сапрофитный. В генезе развития стафилококкового заболевания играют роль два фактора – состояние иммунной системы макроорганизма и вирулентность возбудителя. Ворота инфекции – поврежденные кожные покровы, где развиваются воспалительные очаги, часто с образованием густого гноя и воспалительно-некротическими изменениями. Когда защитные механизмы организма не могут ограничить инфекцию в пределах кожи и подкожной клетчатки или подслизистого слоя, стафилококки лимфогенным и гематогенным путем распространяются по организму и могут обусловить сепсис.
Симптомы, течение. Инкубационный период продолжается несколько дней. Стафилококковые заболевания кожи могут быть относительно ограниченными (фолликулиты, фурункулы, карбункулы, пиодермия) или более распространенными. Своеобразным изменением кожи, обусловленным токсинами стафилококков, является мелкоточечная скарлатиноподобная экзантема. К распространенным относится также заболевание, напоминающее рожу (так называемая стафилококковая рожа), которое характеризуется плотным отеком, эритемой и инфильтрацией, а также тромбофлебитом. Злокачественная стафилококковая инфекция лица ведет к образованию внутричерепных тромбофлебитов и заканчивается стафилококковым сепсисом.
Стафилококковый ожогоподобный кожный синдром представляет собой генерализованный эксфолиативный дерматит, обусловленный штаммами золотистого стафилококка, продуцирующими токсин (эксфолиатин). Заболевают преимущественно новорожденные (болезнь Риттера) и дети до 5 лет. Взрослые болеют редко. Заболевание у новорожденных начинается остро с покраснения кожных покровов, формирования фликтен, трещин, быстро сменяющихся крупнопластинчатым шелушением. В ряде случаев на первый план выступает скарлатиноподобная сыпь, иногда на фоне гиперемии образуются большие дряблые пузыри, которые вскрываются, кожа принимает багровый оттенок, напоминая обожженную. Если потереть участок практически здоровой кожи, эпидермис сморщивается и отслаивается (симптом Никольского). У взрослых ожогоподобный кожный синдром нередко сочетается с токсическим эпидермальным некролизом (болезнь Лайелла). Болезнь Лайелла далеко не всегда имеет стафилококковую этиологию, чаще она возникает как побочная реакция применения некоторых лекарственных препаратов.
Остеомиелиты и гнойные артриты чаще бывают проявлениями рецидивирующего стафилококкового сепсиса. Синдром токсического шока характеризуется высокой лихорадкой, покраснением кожи в виде солнечного ожога с последующим шелушением, снижением АД и признаками интоксикации. Стафилококковая ангина клинически мало отличается от стрептококковой, она плохо поддается лечению пенициллином, иногда на коже появляется мелкоточечная сыпь.
Стафилококковый эндокардит является результатом гематогенной диссеминации возбудителя. Стафилококки представляют собой вторую по частоте причину эндокардитов и самую частую у наркоманов. Часто заболевание возникает у лиц преклонного возраста, нередко у госпитализированных по поводу какого-либо хронического заболевания. Эндокардит начинается остро с высоким подъемом температуры тела, прогрессирует анемизация. Выявляется и прогрессирует недостаточность клапанов сердца, у 90 % больных появляются сердечные шумы. Могут образоваться абсцессы клапанного кольца и миокарда, летальность достигает 20–30 %. У наркоманов чаще поражается трехстворчатый клапан. Заболевание нередко сопровождается инфарктами легких. У больных с клапанными протезами наиболее частой причиной эндокардита (до 40 %) является не золотистый, а эпидермальный стафилококк, инфицирование которым происходит чаще во время операции, а клинические проявления обнаруживаются лишь через год.
Стафилококковые пневмонии могут быть первичными, а также развиваться в виде осложнения на фоне других, в основном вирусных инфекций (грипп, парагрипп, аденовирусные заболевания, корь, микоплазмоз и др.). Клинически стафилококковые пневмонии отличаются более тяжелым течением, выраженной одышкой, цианозом, склонностью к гнойным осложнениям (абсцессы, эмпиемы). Рентгенологически отличаются своеобразными эмфизематозными расширениями в виде воздушных пузырьков или круглых кист, которые выявляются наряду с паренхиматозными инфильтративными изменениями.
Стафилококковый энтероколит («холероподобный») развивается у больных, получающих антибиотики широкого спектра действия (чаще тетрациклины) или комбинации антибиотиков. Болезнь начинается внезапно на 5-6-й день лечения и характеризуется повышением температуры тела, симптомами интоксикации и кишечными расстройствами. Стул очень обильный, жидкий, потери жидкости быстро приводят к обезвоживанию и развитию гиповолемического шока.
Стафилококковый менингит обычно вторичен, является результатом стафилококкового сепсиса. Инфекция мочевых путей чаще обусловлена сапрофитным стафилококком, который является второй после кишечной палочки причиной первичной инфекции мочевых путей у молодых женщин (до 20 %), клинически не отличается от заболеваний мочевых путей иной этиологии, лихорадка и признаки интоксикации отсутствуют.
Распознавание стафилококковых заболеваний основывается на клинических и лабораторных данных. Для выделения стафилококков исследуют кровь (при генерализованных инфекциях), мокроту (при пневмонии), пунктаты гнойников, испражнения, мочу, цереброспинальную жидкость в зависимости от клинической формы. При выделении стафилококка определяют его фаготип, способность коагулировать плазму, устанавливают лецитиназную активность, токсигенность и резистентность к различным антибиотикам. Вспомогательными методами являются определение нарастания титров антистрептолизина и агглютининов в парных сыворотках, взятых с интервалами 7-10 дней, а также внутрикожная проба со стафилококковым аллергеном (положительной считается при наличии через 24 ч инфильтрата диаметром свыше 15 мм).
Лечение. Необходимо по возможности выявить и хирургическим путем удалить гной из септических очагов (гнойников). Из антибиотиков предпочтительнее применение оксациллина (2 г каждые 4 ч). В первые 48–72 ч добавляют гентамицин (1 мг/кг каждые 8 ч при учете функции почек). Применяют также цефалоспорины, фторхинолоны. При выявлении метициллинрезистентных штаммов стафилококка используют ванкомицин. Кроме антибиотиков можно использовать стафилококковый анатоксин, который вводят п/к трехкратно по 0,5-1-2 мл с интервалом 2 нед. Используют также противостафилококковую плазму, витамины, симптоматические средства. При нарушении водно-электролитного обмена при энтероколитах проводят регидратацию (см. Холера).
Прогноз в большинстве случаев благоприятный, при сепсисе и стафилококковом эндокардите – серьезный.
Профилактика. Выявление источников инфекции (особенно в хирургических отделениях, детских учреждениях, среди работников питания), изоляция и лечение больных. Санация носителей патогенных стафилококков (местное применение бактериофага, 1 %-ной гексохлорофеновой мази, иммунизация носителей анатоксином). Строгое соблюдение правил асептики и антисептики. Периодическая дезинфекция помещений, воздуха, белья, предметов ухода. Контроль за транспортировкой, приготовлением и хранением продуктов питания и готовых блюд. Специфическая профилактика проводится анатоксином. Иммунизации, помимо носителей, подвергаются беременные и лица, поступающие для хирургического лечения. Беременным анатоксин вводят подкожно по 0,5 мл трехкратно на 32-34-й нед, на 37-38-й нед и при поступлении в родильный дом. Больных иммунизируют за 3–4 нед до операции и при поступлении в стационар (по 0,5 мл анатоксина п/к).
СТОЛБНЯК – острая инфекционная болезнь, характеризующаяся тяжелым токсическим поражением нервной системы с тоническими и клоническими судорогами, нарушениями терморегуляции.
Этиология, патогенез. Возбудитель – крупная палочка, анаэроб; образует споры, продуцирует экзотоксин. Часто обнаруживается в почве. Споры возбудителя проникают в организм человека при различных травмах, часто небольших повреждениях кожи, особенно нижних конечностей. В анаэробных условиях споры превращаются в вегетативные формы, которые начинают размножаться и выделять экзотоксин, вызывающий поражение передних рогов спинного мозга.
Симптомы, течение. Инкубационный период – от нескольких часов до 30 (чаще 7-21) дней; при коротком инкубационном периоде заболевание протекает значительно тяжелее. Заболевание начинается с неприятных ощущений в области раны (тянущие боли, подергивания мышц вокруг нее). Наиболее характерный симптом – появление судорог. Рано возникает судорожное сокращение жевательных мышц (тризм), а также мимической мускулатуры. Тоническое сокращение мышц сменяется приступами клонических судорог, захватываются мышцы спины, конечностей, возникает опистотонус. Приступы судорог провоцируются малейшими внешними раздражениями. Судорожное сокращение дыхательных мышц, диафрагмы и мышц гортани может привести к смерти больного от асфиксии. Характерны головная и мышечная боль, лихорадка, повышенная потливость, сонливость, слабость.
Осложнения: пневмония, разрыв мышц, компрессионный перелом позвоночника. Столбняк необходимо дифференцировать от истерии, тетании, отравления стрихнином, бешенства, менингитов.
Лечение проводят в специализированных противостолбнячных центрах. Перевозку больного осуществляет врач, вызванный из такого центра. Перед транспортировкой вводят нейролептическую смесь следующего состава: 2,5 %-ный раствор аминазина – 2 мл, 2 %-ный раствор пантопона – 1 мл, 2 %-ный раствор димедрола – 2 мл, 0,05 %-ный раствор скополамина – 0,5 мл. Через 30 мин в/м вводят 5-10 мл 10 %-ного раствора гексенала или тиопентала. Для лечения в первые 2–3 дня вводят в/м противостолбнячную сыворотку по 100 000–150 000 ME (лучше противостолбнячный гаммаглобулин). Нейролептическую смесь вводят 3–4 раза в сутки. Для уменьшения судорог назначают хлоралгидрат в клизмах (по 50-150 мл 3–5%-ного раствора).
В противостолбнячных центрах проводят комплекс реанимационных мероприятий (тотальная миорелаксация в сочетании с искусственной вентиляцией легких и др.).
Прогноз серьезный.
Профилактика. Плановая иммунизация столбнячным анатоксином. При травмах (ожоги, укусы, повреждения кожи и слизистых оболочек) сначала вводят п/к 1 мл адсорбированного анатоксина, а через 30 мин другим шприцем и в другой участок тела – 3000 ME противостолбнячной сыворотки. Ранее иммунизированным против столбняка лицам вводят только 0,5 мл адсорбированного анатоксина. Больной для окружающих опасности не представляет. Мероприятия в очаге не проводят.
СЫПНОЙ ТИФ ЭНДЕМИЧЕСКИЙ (блошиный, крысиный) – острая инфекционная болезнь, обусловленная риккетсиями Музера, характеризуется доброкачественным течением с появлением на коже розеолезнопапулезной сыпи.
Этиология, патогенез. Риккетсии Музера по своим морфологическим, биологическим и антигенным свойствам очень близки к риккетсиям Провачека. Во внешней среде в высушенном состоянии они могут сохраняться довольно долго. Эндемический сыпной тиф, в отличие от эпидемического, является зоонозом, он распространен среди диких мелких грызунов. Человек может заражаться различными путями: контактным при втирании в кожу фекалий инфицированных блох, при попадании испражнений паразитов на слизистые оболочки глаз; аэрогенно при попадании высохших испражнений блох в дыхательные пути; алиментарным путем при загрязнении пищевых продуктов мочой инфицированных грызунов; возможна трансмиссивная передача через укусы гамазовых клещей, паразитирующих на грызунах. От человека к человеку болезнь не передается. В патогенезе развития болезни наблюдаются общие черты с патогенезом эпидемического сыпного тифа, однако все процессы идут менее выраженно.
Симптомы, течение. Инкубационный период длится от 5 до 15 дней. Заболевание начинается остро. Повышается температура тела, появляются боли во всем теле, слабость, головная боль, снижение аппетита, адинамия, однако нет выраженного возбуждения и все признаки интоксикации выражены слабее, чем при эпидемическом сыпном тифе. Гиперемия лица и инъекция склер наблюдаются редко (15–25 % больных), у некоторых больных (около 10 %) могут быть высыпания на конъюнктиве и мягком небе. Экзантема появляется на 4-6-й день болезни. В отличие от эпидемического сыпного тифа, элементы сыпи могут быть на лице (у 35 % больных), стопах и подошвах (у 30–45 % больных). Довольно часто болезнь протекает без сыпи (у 15–25 %). Важной особенностью экзантемы является отсутствие петехиальных элементов и превращение розеол в папулы. Лишь у части больных с более тяжелым течением болезни в разгаре заболевания могут быть единичные петехиальные элементы. При объективном исследовании со стороны органов дыхания и сердечно-сосудистой системы существенных отклонений от нормы выявить не удается. Увеличение печени наблюдается относительно редко (у 30–50 % больных). Изменения со стороны ЦНС выражены умеренно (как при легких формах эпидемического сыпного тифа). Менингеальные признаки, бред, нарушение сознания, психозы, общий тремор не наблюдаются. Нет существенного изменения гемограммы, к периоду выздоровления у части больных может несколько повыситься СОЭ. Осложнений при современных методах лечения не наблюдается. Для уточнения диагноза используют те же реакции, что и при диагностике эпидемического сыпного тифа.
Лечение. Используются те же принципы и методы, что и при лечении больных эпидемическим сыпным тифом, – назначают антибиотики тетрациклиновой группы или левомицетин в течение 4–5 дней. В назначении гепарина нет необходимости.
Прогноз благоприятный.
Профилактика. Рекомендуется санитарная обработка при поступлении больного (когда диагноз эпидемического сыпного тифа еще не исключен). В очаге для профилактики большое значение имеет борьба с грызунами и дезинсекционные мероприятия. Специфической профилактики нет.
СЫПНОЙ ТИФ ЭПИДЕМИЧЕСКИЙ (вшивый) – острое риккетсиозное заболевание, характеризующееся лихорадкой, интоксикацией, поражением сосудов и нервной системы. Возможны рецидивы заболевания спустя много лет (болезнь Брилла). Относится к трансмиссивным антропонозам, передается вшами.
Этиология, патогенез. Возбудитель – риккетсии Провачека; проникают в организм через мельчайшие повреждения кожи при расчесах, сопровождающихся втиранием в кожу инфицированных испражнений вшей; размножаются в эндотелии сосудов, вызывая васкулит, приводящий к нарушению кровообращения. Наиболее выраженные изменения отмечаются в мозге, надпочечниках, коже. При распаде риккетсии выделяется эндотоксин, обусловливающий интоксикацию.
Симптомы, течение. Инкубационный период длится 5-25 (чаще 10–14) дней. Начало заболевания острое. Появляются головная боль, слабость, общая разбитость, озноб, общая гиперестезия, бессонница, возбуждение, повышается температура тела (до 39–40 °C). Кожа лица и шеи гиперемирована, сосуды конъюнктив расширены, могут быть мелкие кровоизлияния (пятна Киари – Авцына). Слизистая оболочка зева гиперемирована, на мягком небе могут быть точечные кровоизлияния. На 4-5-й день появляется сыпнотифозная экзантема. Сыпь обильная, полиморфная, состоит из розеол, первичных и вторичных петехий, исчезает спустя 6–7 дней. Отмечаются тахикардия, гипотензия, учащение дыхания. К 4-5-му дню увеличиваются печень и селезенка. При тяжелых формах может развиться сыпнотифозный энцефалит. Температура тела без антибиотикотерапии снижается укороченным лизисом к 8-12-му дню болезни, при назначении антибиотиков (тетрациклины, левомицетин) – нормализуется через 1–2 дня от начала лечения.
Осложнения: пневмония, тромбозы вен, тромбоэмболия легочных артерий, кровизлияния в мозг, миокардит; при преимущественной локализации патологического процесса в ЦНС – психозы, полирадикулоневрит; в случае присоединения вторичной бактериальной инфекции – пневмонии, отиты и др.
Для диагностики преобладающей сейчас болезни Брилла большое значение имеет указание на перенесенный в прошлом сыпной тиф. Для подтверждения диагноза применяют различные серологические реакции. Используют РСК с риккетсиями Провачека, реакцию микроагглютинации, гемагглютинации и др. В меморандуме ВОЗ по риккетсиям (1993) в качестве рекомендуемой диагностической процедуры рекомендована непрямая реакция иммунофлюоресценции. В первую фазу болезни (и периода реконвалесценции) антитела связаны с IgM, что используется для отличия от антител в результате ранее перенесенной болезни. Антитела начинают выявляться в сыворотке крови с 4-7-го дня от начала болезни, максимального титра достигают через 4–6 нед, затем титры постепенно снижаются. С диагностическими целями используют пробную терапию тетрациклином: если на фоне лечения через 24–48 ч температура тела не нормализуется, сыпной тиф можно исключить (если лихорадка не связана с каким-либо осложнением).
Лечение. Назначают тетрациклин внутрь по 20–30 мг/кг массы тела или для взрослых по 0,3–0,4 г 4 раза в сутки. При непереносимости тетрациклина используют левомицетин по 0,5–0,75 г 4 раза в сутки. Курс антибиотикотерапии – 4–5 дней. Применяют аскорбиновую кислоту, Р-витаминные препараты, обладающие сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений (особенно в группах риска) проводят терапию гепарином под контролем состояния свертывающей системы крови.
Прогноз благоприятный.
Профилактика. Борьба с педикулезом, ранняя диагностика, изоляция и госпитализация больных. Тщательная санитарная обработка больных в приемном покое стационара и дезинсекция одежды больного. Реконвалесцентов выписывают не ранее 12-го дня нормальной температуры. Наблюдение за контактировавшими лицами ведется в течение 25 дней при ежедневном измерении температуры. По эпидемиологическим показаниям проводят специфическую профилактику.
ТИФОПАРАТИФОЗНЫЕ ЗАБОЛЕВАНИЯ (брюшной тиф, паратифы А и В) – группа острых инфекционных заболеваний с фекально-оральным механизмом передачи, вызванных сальмонеллами и сходных по клиническим проявлениям. Характеризуются лихорадкой, интоксикацией, бактериемией, увеличением печени и селезенки, энтеритом и своеобразным поражением лимфатического аппарата кишечника. Относятся к кишечным антропонозам. Основным источником инфекции в последние годы являются хронические бактерионосители сальмонелл (см. также Сальмонеллез).
Этиология, патогенез. Возбудителями заболевания являются несколько видов сальмонелл – Salmonella typhi, S. paratyphi A, S. schottmulleri. Возбудители чувствительны к левомицетину и ампициллину. Инфицирующая доза колеблется от 10 млн до 1 млрд микробных клеток. Внедрение возбудителя происходит в тонком кишечнике, где развивается специфический энтерит. Поражаются лимфатические образования тонкого кишечника и мезентериальные лимфатические узлы. С первых дней болезни можно выделить возбудителей из крови. При распаде сальмонелл выделяется эндотоксин, который обусловливает симптомы интоксикации и играет важную роль в генезе язв тонкого кишечника, лейкопении и может обусловить развитие инфекционно-токсического шока.
Симптомы, течение. Инкубационный период продолжается от 2 дней до 4 нед. При типичном течении болезнь начинается постепенно. Нарастают слабость, головная боль, симптомы интоксикации, с каждым днем повышается температура тела, достигая наибольших цифр к 7-9-му дню болезни. Стул обычно задержан, появляется метеоризм. При паратифе в начальном периоде болезни могут быть симптомы острого гастроэнтерита. При паратифе А бывают симптомы катара дыхательных путей. В период разгара отмечаются заторможенность больных, головная боль, снижение аппетита, умеренно выраженный кашель. При обследовании выявляется типичная брюшнотифозная экзантема. Она представляет собой единичные розеолы диаметром 3–6 мм, возвышающиеся над уровнем кожи с четкими границами. Через 3–5 дней розеолы бесследно исчезают. Могут периодически появляться новые элементы сыпи. Отмечается относительная брадикардия; может быть дикротия пульса, АД понижено, тоны сердца приглушены. Над легкими выслушиваются рассеянные сухие хрипы. Язык сухой, покрыт плотным коричневатым налетом. Края и кончик языка свободны от налета, с отпечатками зубов. Живот вздут, отмечаются грубое урчание в слепой кишке и болезненность в правой подвздошной области. Печень и селезенка увеличены. На высоте болезни уменьшается число лейкоцитов в периферической крови, особенно нейтрофилов и эозинофилов. СОЭ нормальная или умеренно повышенная (до 20 мм/ч). В моче следы белка.
Наиболее грозные осложнения – перфорация кишечных язв и кишечное кровотечение. Возможны пневмония, инфекционный психоз, острый холецистит, реже другие осложнения. Перфорация кишечника возникает у 0,5–8% больных обычно в период с 11-го по 25-й день болезни. В последние годы перфорация кишечника чаще возникает на фоне нормальной температуры и хорошего самочувствия больного, нередко при расширении двигательного режима. Она начинается внезапно с острых болей в животе, напряжения мышц, симптомов раздражения брюшины. Выявляются свободный газ в брюшной полости, уменьшение размеров печеночной тупости. Эти начальные проявления перфорации могут уменьшиться, что обусловливает трудности ранней диагностики, а в дальнейшем (если не сделана операция в первые 6 ч) развивается картина разлитого перитонита – рвота, нарастающий метеоризм, повышение температуры тела, тахикардия, симптомы раздражения брюшины, появление жидкости в брюшной полости, лейкоцитоз. Кишечное кровотечение возможно в те же сроки, что и перфорация кишечной язвы. Определяется по появлению примеси измененной крови в испражнениях или по симптомам остро развивающегося внутреннего кровотечения. При ранней отмене антибиотиков частота рецидивов доходила до 20–30 %. Рецидивы иногда возникают через 1–2 нед после нормализации температуры тела. Хроническое бактерионосительство развивается у 3–5% переболевших.
Клиническая диагностика в начальном периоде тифопаратифозных заболеваний представляет трудности, особенно в легких и атипичных случаях. В этот период доказательством служит выделение или обнаружение возбудителей в крови (посевы на желчный бульон, обнаружение с помощью иммунофлюоресцентного метода). При типичной клинической картине диагностика нетрудна. В поздние периоды болезни можно использовать посевы испражнений. Применяются также серологические методы. Результаты, полученные с помощью реакции Видаля и РНГА, носят ретроспективный характер. Для ранней диагностики заболевания используют иммуноферментный анализ, реакцию встречного иммуноэлектрофореза, радиоиммунный анализ, реакцию коагглютинации, реакцию О-агрегатгемагглютинации.
Лечение. Назначают левомицетин в суточной дозе 50 мг/кг, разделенной на 4 приема, до 10-го дня нормальной температуры. При отсутствии эффекта, наличии противопоказаний (псориаз, экзема, микозы), непереносимости препарата назначают ампициллин внутрь по 1–1,5 г 4–6 раз в сутки до 10-го дня нормальной температуры. Эффективен также прием котримаксазола (бисептол) по 2 таблетки 2 раза в сутки в течение 3–4 нед. При тяжелых, осложненных, сочетанных формах брюшного тифа используют комбинацию ампициллина (6–8 г в сутки парентерально) и гентамицина (240 мг в сутки). При резистентности к левомицетину, ампициллину и котримаксазолу возможно использование фторхинолонов (ципрофлоксацин по 0,5–0,75 г 2 раза в сутки, офлоксацин по 0,4–0,8 г 2 раза в сутки). Дезинтоксикационная терапия включает обильное питье в легких случаях, парентеральное введение изотонических глюкозо-солевых растворов при среднетяжелом и тяжелом течении, прием энтеросорбентов (энтеродез, полипефан, угольные сорбенты). При тяжелых формах антибиотикотерапию сочетают с коротким курсом (5–7 дней) глюкокортикоидов (преднизолон по 45–60 мг в сутки). Используются оксигенотерапия, вакцинотерапия. Постельный режим до 7-10-го дня нормальной температуры. При кишечном кровотечении больному необходимы абсолютный покой, холод на живот, викасол (1 мл 1%-ного раствора), аминокапроновая кислота (200 мл 5%-ного раствора). При перфорации кишечника – неотложное оперативное вмешательство. Лечение хронического бактерионосительства не разработано.
Прогноз при современных методах лечения благоприятный. При тяжелых формах и наличии осложнений (особенно перфорация кишечника) прогноз хуже.
Профилактика. Санитарный надзор за питанием и водоснабжением. Реконвалесцентов выписывают после троекратного отрицательного бактериологического исследования кала и мочи и однократного исследования желчи. Переболевшие стоят на учете в течение 2 лет (работники пищевых предприятий – 6 лет). Изоляция больных прекращается с 21-го дня нормальной температуры тела. По показаниям проводят специфическую иммунизацию. В очаге проводят заключительную дезинфекцию.
ТОКСОПЛАЗМОЗ – паразитарное заболевание, характеризующееся хроническим течением, поражением нервной системы, лимфаденопатией, мезаденитом, частым поражением миокарда, мышц и глаз. Основным хозяином паразита являются кошки, выделяющие с испражнениями ооцисты, способные сохраняться в почве до года. Человек заражается при попадании ооцист в пищеварительный тракт. Другие животные опасности не представляют. От них можно заразиться лишь при употреблении сырого мяса (мясной фарш). Больной человек опасности для окружающих не представляет. При заражении во время беременности возможно внутриутробное инфицирование плода.
Этиология, патогенез. Возбудитель – токсоплазма – относится к простейшим. В организме человека и других промежуточных хозяев существует в виде трофозоитов, которые размножаются внутриклеточно. Эти формы очень нестойки во внешней среде, инактивируются под влиянием дезинфицирующих препаратов. Кроме того, в организме образуются цисты, представляющие собой скопление большого числа паразитов, окруженных плотной оболочкой. Ворота инфекции – органы пищеварения. Внедрение возбудителя происходит в тонком кишечнике; с током лимфы токсоплазмы попадают в регионарные лимфатические узлы, где возникают воспалительные изменения. Гематогенно токсоплазмы попадают в различные органы и ткани, где образуются цисты, сохраняющиеся в организме человека десятки лет и пожизненно. Происходит аллергизация организма и выработка антител. Инфекция чаще протекает в латентной форме, но при ослаблении защитных сил организма может наступить обострение болезни, а при резком угнетении иммунной системы (прием иммунодепрессантов, СПИД) может развиться генерализованная инфекция с тяжелым энцефалитом.
Симптомы, течение. Токсоплазмоз обычно начинается как первично-хроническое заболевание, от момента заражения до первых проявлений болезни может пройти много месяцев. Различают врожденный и приобретенный токсоплазмоз. Врожденный токсоплазмоз может развиться только при заражении женщины во время беременности. Чаще он проявляется в виде энцефалита и поражения глаз. Наличие токсоплазмозной инфицированности женщины до беременности не приводит к врожденному токсоплазмозу.
У большинства инфицированных токсоплазмоз протекает латентно без каких-либо клинических проявлений. Первично-латентный токсоплазмоз развивается у 95–99 % пациентов и выявляется только при серологическом исследовании. Среди манифестных форм преобладают хронические (первично-хронический токсоплазмоз выявляется у 1–5% инфицированных) и очень редко наблюдается острый токсоплазмоз, протекающий чаще в виде менингита, менингоэнцефалита, энцефалита. Клиническая картина нейроинфекции при остром токсоплазмозе сопровождается лимфаденитом (часто – мезаденитом), гепатолиенальным синдромом, артралгиями, миалгиями и другими признаками токсоплазменной инфекции. При клиническом выздоровлении после острого токсоплазмоза формируется вторично-латентный, но чаще развивается вторично-хронический токсоплазмоз, протекающий так же, как первично-хронический.
Хроническая форма может длиться многие годы с периодическими обострениями и ремиссиями. Наиболее частые ее проявления – длительный субфебрилитет, генерализованная лимфаденопатия, миозит (иногда с образованием кальцинатов в мышцах), мезаденит, увеличение печени, изменения ЭКГ, функциональные изменения со стороны ЦНС (у 50–90 % больных), реже отмечаются увеличение селезенки, хориоретиниты и увеиты, невынашивание беременности (у 10–20 % больных).
Для выявления инфицированности используют внутрикожную пробу с токсоплазмином и серологические реакции; отрицательные реакции позволяют исключить токсоплазмоз. Основное диагностическое значение принадлежит клиническим данным. Подтвердить острый токсоплазмоз позволяют переход отрицательных серологических реакций в положительные или обнаружение антител класса IgM в ликворе и других биологических жидкостях, а также обнаружение в ликворе или сыворотке крови трофозоитов токсоплазм или антигенов токсоплазм (метод полимеразной цепной реакции). При токсоплазмозном энцефалите компьютерная и магнитнорезонансная томография головного мозга позволяют выявить множественные плотные округлые очаги. Необходимо дифференцировать от других хронических заболеваний (ревматизм, хронический тонзиллит, бруцеллез и др.).
Лечение. При острых формах токсоплазмоза основой является этиотропная терапия. Взрослым назначают хлоридин (в первые 2 дня по 100–200 мг в сутки в 2 приема, затем по 75 мг в сутки) + сульфадимезин (по 2–4 г в сутки) + тетрациклин (по 1,2 г в сутки) до 10-го дня нормальной температуры. Каждые 10 дней меняют один или два препарата, используют делагил по 0,25 г 3 раза в сутки, клиндамицин в дозе 450 мг в сутки, спирамицин по 1 г 3 раза в сутки, трихопол по 0,25 мг 4 раза в сутки. На 12–15 дней назначают преднизолон (20–40 мг в сутки). У детей применяют хлоридин из расчета 1 мг/кг в сутки в 2 приема + бактрим-120 по 1/2 таблетки на 1 кг в сутки в 2 приема + кальция фолинат 2 мг в сутки + преднизолон 1,5 мг/кг в сутки в 2 приема. При хронических формах этиотропная терапия малоэффективна. Применяют комплексное лечение, которое включает курс этиотропного лечения продолжительностью 7-10 дней (тетрациклины, делагил, метронидазол, хлоридин с сульфадимезином, бисептол и др.) в сочетании с неспецифической десенсибилизирующей терапией (антигистаминные препараты, глюкокортикоиды), витаминами. Основное значение имеет вакцинотерапия (токсоплазминотерапия). Подбирают индивидуальную дозу (разведение токсоплазмина). Затем его вводят внутрикожно в нарастающей дозировке под контролем индивидуальной чувствительности. Беременные с положительными реакциями на токсоплазмоз, но без клинических проявлений болезни лечению не подлежат. Назначение химиотерапевтических препаратов (особенно хлоридина и сульфадимезина) в ранние сроки беременности (первые 3 мес) категорически противопоказано, так как они могут обусловить возникновение пороков развития у плода.
Прогноз серьезный при врожденном токсоплазмозе, остром токсоплазмозе (особенно у лиц со сниженным иммунитетом). При хроническом приобретенном токсоплазмозе прогноз благоприятный, однако у некоторых больных через различные промежутки времени наступают рецидивы, требующие лечения. У отдельных больных могут быть резидуальные явления, снижающие трудоспособность (снижение зрения, поражение нервной системы).
Профилактика. Соблюдение гигиенических правил при содержании кошек, запрещение употребления (опробования) сырого мясного фарша и мясных блюд без достаточной термической обработки.
ТРАХОМА – см. в главе «Глазные болезни».
ТУЛЯРЕМИЯ – острая инфекционная болезнь, характеризующаяся лихорадкой, интоксикацией, поражением лимфатического аппарата, кожи, слизистых оболочек, а при аэрогенном инфицировании – легких; относится к зоонозам с природной очаговостью. Распространена во многих районах России, источником инфекции служат многие грызуны.
Этиология, патогенез. Возбудителем являются мелкие коккоподобные палочки, грамотрицательные, устойчивые во внешней среде. Туляремия отличается многообразием ворот инфекции. Различают следующие пути заражения: через кожу (контакт с инфицированными грызунами, трансмиссивная передача кровососущими насекомыми), через слизистые оболочки пищеварительных органов (употребление инфицированной воды и пищи) и респираторного тракта (вдыхание инфицированной пыли). Клинические формы болезни тесно связаны с воротами инфекции. При контактном и трансмиссивном инфицировании развиваются бубонные и кожно-бубонные формы болезни, при аспирационном – пневмонические, при алиментарном – кишечные и ангинозно-бубонные формы туляремии. При инфицировании через конъюнктиву возникает глазо-бубонная форма. После перенесенного заболевания развивается иммунитет.
Симптомы, течение. Инкубационный период продолжается от нескольких часов до 3 нед (чаще 3–7 дней). Болезнь начинается остро: появляется озноб, температура тела быстро повышается до 39–40 °C. Больные жалуются на сильную головную боль, слабость, боль в мышцах, бессонницу, может быть рвота. Кожа лица и шеи гиперемирована, сосуды склер инъецированы. У части больных с 3-го дня болезни появляется сыпь, нередко эритематозного характера. При бубонных формах характерно значительное увеличение регионарных лимфатических узлов, чаще шейных и подмышечных. При абдоминальных формах могут быть симптомы острого мезаденита. При туляремийных бубонах периаденит отсутствует, нагноение бубонов наблюдается редко и происходит в поздние сроки (в конце 3-й нед болезни). Продолжительность лихорадки колеблется от 5 до 30 сут (чаще 2–3 нед). В периоде реконвалесценции может сохраняться длительный субфебрилитет. Для глазо-бубонной формы, кроме типичного поражения лимфатического узла, характерен резко выраженный конъюнктивит с отеком век, язвами на конъюнктиве. Поражается обычно один глаз. Процесс длится до нескольких месяцев, зрение восстанавливается полностью. При ангинозно-бубонной форме, помимо типичных бубонов, характерен специфический тонзиллит. Он проявляется болью при глотании, некротическими изменениями миндалин, небных дужек, появлением на пораженных участках фибринозного налета, напоминающего дифтерийный. Язвы заживают очень медленно.
Для абдоминальной формы характерны боль в животе, метеоризм, задержка стула, при пальпации – болезненность в области мезентериальных лимфатических узлов. Легочная форма туляремии характеризуется длительной лихорадкой неправильного типа с повторным ознобом и обильным потом. Больные жалуются на боль в груди, кашель, вначале сухой, затем со слизисто-гнойной, а иногда и с кровянистой мокротой. Рентгенологически выявляется очаговая или лобарная инфильтрация легочной ткани. Пневмония характеризуется вялым затяжным течением (до 2 мес и более), рецидивированием.
Диагностика туляремии в первые дни болезни (до появления бубонов) представляет значительные трудности. При появлении бубонов диагностика облегчается. Необходимо дифференцировать от бубонной формы чумы, болезни кошачьих царапин, содоку и гнойных лимфаденитов. Для подтверждения диагноза используют серологические реакции (реакция агглютинации, РНГА, ИФА) и кожно-аллергические пробы с тулярином.
Лечение. Назначают стрептомицин в/м по 0,5–1 г 2 раза в сутки, или гентамицин по 1,7 мг/кг массы тела 3 раза в сутки, или тетрациклин по 0,4–0,5 г 4 раза в сутки, или левомицетин по 0,5–0,75 г 4 раза в сутки. При появлении флюктуации бубонов показан разрез их и опорожнение от гноя. Длительность антибиотикотерапии 10–14 дней. При затяжном течении до введения в практику антибиотиков применяли п/к или в/м убитую туляремийную вакцину (в дозе от 1 до 15 млн микробных тел с интервалами 3–5 дней, всего 6-10 сеансов). В настоящее время вакцину применяют очень редко.
Прогноз благоприятный.
Профилактика: борьба с грызунами, защита от них продуктов и воды. Для химиопрофилактики используют оксициклин внутрь по 100 мг 2 раза в сутки в течение 14 дней. По эпидемиологическим показаниям – специфическая профилактика.
ХОЛЕРА – острая инфекционная болезнь. Характеризуется развитием водянистого поноса и рвоты, нарушениями водно-электролитного обмена, развитием гиповолемического шока, расстройством функции почек. Относится к особо опасным инфекциям.
Этиология, патогенез. Возбудитель – холерный вибрион двух разновидностей. Действием экзотоксина холерного вибриона на эпителий слизистой оболочки тонкой кишки обусловлена потеря жидкости организмом.
Симптомы, течение. Инкубационный период продолжается от нескольких часов до 5 дней. Заболевание начинается остро: с появления поноса, к которому несколько позже присоединяется рвота. Стул становится все более частым, испражнения теряют каловый характер и запах, становятся водянистыми. Позывы на дефекацию императивные. Выделения из кишечника по виду напоминают рисовый отвар или представляют собой жидкость, окрашенную желчью в желтый или зеленый цвет. Относительно часто в выделениях имеется примесь слизи и крови. Рвотные массы имеют тот же химический состав, что и выделения из кишечника. Это жидкость, окрашенная в желтый цвет, без кислого запаха. Потеря жидкости при рвоте и поносе быстро приводит к обезвоживанию организма, вследствие чего меняется внешний вид больного: черты лица заостряются, слизистые оболочки рта суховатые, голос становится хриплым, кожа теряет обычный тургор и легко собирается в складки, развивается цианоз кожи и слизистых оболочек. Появляются тахикардия, одышка, тоны сердца становятся приглушенными, снижается АД, уменьшается диурез. Часто возникают тонические судороги, болезненные судороги мышц конечностей. При пальпации живота определяются переливание жидкости по кишечнику, усиленное урчание, а в ряде случаев шум плеска. Пальпация безболезненна. Температура тела нормальная. При прогрессировании заболевания у больного развивается тяжелое состояние, которое характеризуется снижением температуры тела до 34–35,5 °C, крайней обезвоженностью (больные теряют 8-12 % массы тела), нарушениями гемодинамических показателей, одышкой. Окраска кожи у таких больных приобретает пепельный оттенок, голос отсутствует, глаза запавшие, склеры тусклые, взгляд немигающий. Живот втянут, стул и мочеиспускание отсутствуют. В крови за счет сгущения отмечаются высокий лейкоцитоз, увеличение содержания гемоглобина и эритроцитов, индекса гематокрита, увеличение относительной плотности плазмы.
Распознавание в очаге холеры при наличии характерных проявлений болезни трудности не представляет. Диагностика первых случаев холеры в местности, где она ранее не регистрировалась, всегда затруднительна и требует обязательного бактериологического подтверждения, для которого берут испражнения и рвотные массы. Серологические методы играют вспомогательную роль, они могут использоваться для ретроспективной диагностики. Используют реакцию агглютинации и определение титра вибриоцидных антител в парных сыворотках. К ускоренным относятся методы иммунофлюоресценции, иммобилизации, микроагглютинации в фазовом контрасте, РИГА.
Лечение проводят в больнице, но в некоторых случаях по неотложным показаниям оно может быть начато на дому. Больным с крайней обезвоженностью и явлениями гиповолемического шока (падение АД, резчайшая тахикардия или отсутствие пальпаторно-определяемого пульса, одышка, цианоз, отсутствие мочи) для возмещения потерянной жидкости и солей немедленно начинают в/в струйное введение теплого (38–40 °C) стерильного солевого раствора типа «Трисоль» (1000 мл стерильной апирогенной воды, 5 г хлорида натрия, 4 г гидрокарбоната натрия, 1 г хлорида калия), «Квартасоль» (1000 мл воды, 4,75 г натрия хлорида, 1,5 г калия хлорида, 2,6 г натрия ацетата, 1 г натрия гидрокарбоната), «Ацесоль» (1000 мл апирогенной воды, 5 г натрия хлорида, 2 г натрия ацетата, 1 г калия хлорида), «Хлосоль» (1000 мл апирогенной воды, 4,75 г натрия хлорида, 3,6 г натрия ацетата, 1,5 г калия хлорида), «Лактосоль» (1000 мл апирогенной воды, 6,1 г натрия хлорида, 3,4 г натрия лактата, 0,3 г натрия гидрокарбоната, 0,3 г калия хлорида, 0,16 г кальция хлорида, 0,1 г магния хлорида) и др. В ряде случаев при невозможности венепункции проводят венесекцию. В течение первого часа больным с явлениями гиповолемического шока вводят солевой раствор в количестве, равном 10 % массы тела (при массе больного 75 кг – 7,5 л раствора), а затем переходят на капельное введение раствора со скоростью 80100 капель в 1 мин. Общий объем вводимого солевого раствора определяется количеством потерянной с испражнениями и рвотными массами жидкости (например, если за 2 ч после окончания струйного введения раствора больной потерял 3 л жидкости, ему необходимо ввести за этот же период такое же количество солевого раствора). При появлении пирогенной реакции на вводимый солевой раствор (озноб, повышение температуры тела) жидкость вводят медленнее и назначают через инфузионную систему в/в по 1–2 мл 1 %-ного раствора димедрола. При более выраженных реакциях вводят в/в 30–60 мг преднизолона. Сердечные гликозиды, прессорные амины, плазму, кровь, коллоидные растворы применять для выведения больных из гиповолемического шока при холере не рекомендуется.
При отсутствии рвоты больные получают в виде питья «Глюкосоль» («Регидрон»), его состав: на 1000 мл питевой воды хлорида натрия – 3,5 г, гидрокарбоната натрия – 2,5 г, хлорида калия – 1,5 г, глюкозы – 20 г. В полевых условиях для регидратации используют сахарно-солевой раствор (на 1000 мл кипяченой воды 2 ч. л. поваренной соли, 8 ч. л. сахара). При проведении оральной регидратации объем глюкозо-солевых растворов должен в 1,5 раза превышать количество потерянной жидкости (может составлять до 5-10 % массы тела).
После прекращения рвоты больным назначают тетрациклин внутрь по 0,3–0,5 г 4 раза в сутки в течение 3–5 дней или доксициклин 300 мг однократно. При отсутствии или непереносимости антибиотиков тетрациклиновой группы возможно использование ко-тримаксазола (бисептола по 960 мг 2 раза в сутки в течение 3 дней) или фуразалидона (по 0,1 г 4 раза в сутки в течение 3–5 дней). Перспективно использование фторхинолонов (офлоксацин по 200 мг 2 раза в сутки в течение 3–5 дней). Материал для бактериологического исследования берут до назначения антибиотиков.
Прогноз при своевременно начатом лечении больных, в том числе с крайне тяжелым течением холеры, благоприятный.
Профилактика. При подозрении на холеру больных немедленно госпитализируют. При выявлении подобных больных на дому, в гостинице, на транспорте врач до их госпитализации принимает меры к изоляции больных и немедленно сообщает о заболевании главному врачу своего учреждения. Одновременно составляют список лиц, соприкасавшихся с больным; после госпитализации больного их помещают в отделение для контактировавших. В помещении, где находился больной холерой, после его госпитализации проводят заключительную дезинфекцию.
ЦИТОМЕГАЛОВИРУСНАЯ ИНФЕКЦИЯ (цитомегалия) – широко распространенная вирусная инфекция, характеризующаяся многообразными проявлениями от бессимптомного течения до тяжелых генерализованных форм с поражением внутренних органов и ЦНС.
Этиология, патогенез. Возбудитель относится к вирусам герпеса. Резервуаром и источником инфекции является только человек. Инфекция передается воздушно-капельным, контактным, половым путем и трансплацентарно от матери к плоду; возможна также передача инфекции при трансплантации почек и при переливании крови инфицированного донора. В зависимости от путей передачи воротами инфекции могут служить слизистые оболочки верхних отделов респираторного тракта, органов пищеварения и половых органов. Каких-либо изменений на месте ворот инфекции не отмечается. Вирус имеет тропизм к ткани слюнных желез и при локализованных формах обнаруживается только в этих железах. Переход латентной цитомегаловирусной инфекции в клинически выраженные формы обычно провоцируется какими-либо ослабляющими факторами, например, интеркуррентными заболеваниями, назначением цитостатиков и других иммунодепрессантов. В последние годы особенно актуальной стала проблема обострения цитомегаловирусной инфекции у ВИЧ-инфицированных лиц.
Симптомы, течение. Инкубационный период неизвестен, так как чаще цитомегаловирусная инфекция протекает в латентной форме, а клинически выраженные формы болезни возникают после воздействия какоголибо ослабляющего фактора.
Острая форма приобретенной цитомегалии по своим клиническим проявлениям несколько напоминает инфекционный мононуклеоз, но с отрицательными реакциями гетерогемагглютинации. Эта форма может развиться после переливания крови или у сексуально активных молодых людей. Длительность инкубационного периода довольно велика (от 20 до 60 дней). Заболевание продолжается от 2 до 6 нед. Болезнь проявляется в повышении температуры тела и появлении признаков интоксикации. Температурная кривая неправильная, нередко отмечаются ознобы, наблюдаются слабость, головная боль, боли в мышцах. Возможно увеличение селезенки. В периферической крови отмечается относительный лимфоцитоз, количество атипичных мононуклеаров более 10 %. Количество лейкоцитов может быть нормальным, пониженным и реже несколько повышенным. В отличие от инфекционного мононуклеоза отсутствует тонзиллит, а также генерализованная лимфаденопатия. Осложнения (пневмония, плеврит, миокардит, артрит, энцефалит, синдром Гийена – Барре) наблюдаются относительно редко. После острой фазы в течение многих недель сохраняется астенизация, иногда вегетативно-сосудистые расстройства.
Генерализованные формы приобретенной цитомегалии встречаются редко, протекают тяжело. Обычно они возникают на фоне какого-либо другого заболевания, резко снижающего иммуногенез (новообразования, лейкоз). Нередко в этих случаях, кроме основного заболевания и генерализованной цитомегалии, наслаивается септическая бактериальная инфекция. Все это затрудняет четкое отграничение симптоматики, характерной только для цитомегалии. Можно отметить интоксикацию, лихорадку, увеличение печени, лимфаденопатию. Типично появление своеобразной вяло текущей пневмонии, причем в мокроте удается обнаружить характерные для цитомегалии клетки.
При врожденной цитомегаловирусной инфекции характер поражения плода, как и при других инфекционных болезнях, зависит от сроков инфицирования. При инфицировании плода на ранних сроках беременности возможны гибель плода и самопроизвольные аборты; при инфицировании в первые 3 мес беременности может проявиться тератогенное действие цитомегаловируса; при инфицировании в более поздние сроки возможна врожденная цитомегалия, не сопровождающаяся пороками развития. Безусловно врожденным заболеванием цитомегалию можно рассматривать при выявлении симптомов болезни с первых дней жизни ребенка, тогда как выявление признаков болезни в более поздние сроки можно считать приобретенной цитомегалией. Заражение новорожденных происходит во время родов; около половины новорожденных заражаются через грудное молоко серопозитивных матерей. Может наступить заражение и после переливания крови новорожденным.
Для врожденной цитомегалии характерна желтуха, увеличение печени и селезенки, тромбогеморрагический синдром, уменьшение числа тромбоцитов, прогрессирующая анемия, увеличение числа ретикулоцитов. С первых дней жизни отмечается желтушное окрашивание кожных покровов, геморрагические элементы сыпи на коже (геморрагическая пурпура). Могут быть кровоизлияния в слизистые оболочки, кровавая рвота, примесь крови в стуле, кровотечение из пупка. Редко встречаются кровоизлияния в мозг и другие органы. Значительно снижается число тромбоцитов (до 50 · 109/л). Отмечается увеличение печени и особенно селезенки, которое сохраняется иногда в течение года, тогда как геморрагический синдром и тромбоцитопения исчезают через 2–3 нед. Интенсивность желтухи нарастает в течение первых 2 нед и затем медленно, иногда волнообразно, снижается на протяжении 2–6 мес. Помимо желтухи и увеличения печени, отмечается повышение активности сывороточных ферментов (аминотрансфераз, щелочной фосфатазы), а в биоптате печени можно обнаружить характерные цитомегалические клетки. При врожденной цитомегалии часто развивается энцефалит. Изменения ЦНС часто сочетаются с поражением глаз (хориоретиниты, катаракта, атрофия зрительного нерва). Очень часто при врожденной цитомегалии наблюдаются пневмонии и поражения почек, значительно реже изменяется сердечно-сосудистая система. Важно отметить, что врожденная цитомегаловирусная инфекция всегда имеет генерализованный характер, хотя при ней обязательно поражаются и слюнные железы.
Цитомегаловирусная инфекция является важным патогенетическим фактором у больных СПИДом. У лиц с иммунодефицитами заболевание начинается с продолжительной лихорадки, недомогания, анорексии, ночных потов, миалгии и артралгии. Развивается тромбоцитопения, лейкопения, появляются атипичные мононуклеары, нарушаются функции печени. Постоянно поражаются органы дыхания, что проявляется в одышке, гипоксии, больных беспокоит сухой кашель. Рентгенологически выявляются интерстициальные, реже инфильтративные изменения, обычно двухсторонние, локализующиеся преимущественно в нижних долях. Однако этиологическую роль цитомегаловирусов можно выявить только путем исследования биоптатов легких. У ослабленных лиц цитомегаловирус вызывает поражение желудочно-кишечного тракта: могут образовываться язвы пищевода, желудка, кишечника, нередко развивается цитомегаловирусный гепатит. У больных СПИДом цитомегаловирусная инфекция часто приводит к развитию хронического энцефалита или подострой энцефалопатии. Нарастает апатия и через несколько недель или месяцев переходит в деменцию. Вирус цитомегалии может обусловливать развитие ретинита, который приводит к слепоте больных СПИДом, а также лиц, перенесших трансплантацию органов.
Помимо ВИЧ-инфицированных, цитомегаловирусная инфекция является важным патогенетическим фактором, осложняющим трансплантации органов. При трансплантации почек, сердца, печени цитомегаловирус вызывает лихорадку, лейкопению, гепатит, пневмонию, колит, ретинит; цитомегаловирусная пневмония развивается примерно у 20 % больных, перенесших пересадку костного мозга.
Диагноз цитомегаловирусной инфекции может быть подтвержден выделением вируса из клинического материала или 4-кратным повышением титров антител (применяют РСК, РНГА, реакцию иммунофлюоресценции, а также твердофазный имму но ферментный анализ). Однократное обнаружение даже высокого титра антител не может служить доказательством из-за широкого распространения латентной инфекции. Для ранней диагностики цитомегалии у новорожденных можно определять наличие антител, связанных с иммуноглобулином класса IgM.
Лечение. Этиотропного лечения нет. Имеются данные, что ганцикловир оказывает некоторый эффект при цитомегаловирусной инфекции, однако требуется дальнейшее его изучение, тем более, что он вызывает побочные реакции (гранулоцитопению и др.). При приобретенной цитомегаловирусной инфекции беременных основной задачей является предупреждение генерализации инфекции и внутриутробного заражения плода. С этой целью проводят десенсибилизацию и общеукрепляющую терапию. Рекомендуется также введение нормального человеческого иммуноглобулина, содержащего специфические антитела, вводят его в/м по 6-12 мл с интервалами 2–3 нед в течение первых 3 мес беременности. При трансплантации почки профилактический эффект оказывает введение альфа-интерферона.
Прогноз благоприятный при локализованной форме и серьезный при врожденной цитомегалии и при генерализованной инфекции.
Профилактика. Специфическая профилактика не разработана. При переливании крови новорожденным, а также лицам с ослабленным иммунитетом следует использовать кровь от доноров, у которых отсутствуют антитела против цитомегаловирусов. Мероприятия в очаге не проводятся.
ЧЕСОТКА – см. в главе «Кожные и венерические болезни».
ЧУМА (pestis)[1] – острая природно-очаговая инфекционная болезнь, вызываемая палочкой чумы – Yersinia pestis. Относится к особо опасным инфекциям. На земном шаре сохраняется ряд природных очагов, где чума постоянно встречается у небольшого процента обитающих там грызунов. Эпидемии чумы среди людей часто были обусловлены миграцией крыс, заражающихся в природных очагах. От грызунов к человеку микробы передаются через блох, которые при массовой гибели животных меняют хозяина. Кроме того, возможен путь заражения при обработке охотниками шкур убитых зараженных животных. Принципиально иным является заражение от человека к человеку, осуществляемое воздушно-капельным путем.
Этиология, патогенез. Возбудитель чумы устойчив к низким температурам, хорошо сохраняется в мокроте, но при температуре 55 °C погибает в течение 10–15 мин, а при кипячении – практически немедленно. Попадает в организм через кожу (при укусе блохи), слизистые оболочки дыхательных путей, пищеварительного тракта, конъюнктиву.
При укусе зараженных чумными бактериями блох у человека на месте укуса может возникнуть папула или пустула, наполненная геморрагическим содержимым (кожная форма). Затем процесс распространяется по лимфатическим сосудам без проявления лимфангита. Размножение бактерий в макрофагах лимфатических узлов приводит к их резкому увеличению, слиянию и образованию конгломерата (бубонная форма). Дальнейшая генерализация инфекции, которая не является строго обязательной, тем более в условиях современной антибактериальной терапии, может приводить к развитию септической формы, сопровождающейся поражением практически всех внутренних органов. Однако с эпидемиологических позиций важнейшую роль играют «отсевы» инфекции в легочную ткань с развитием легочной формы болезни. С момента развития чумной пневмонии больной человек сам становится источником заражения, но при этом от человека к человеку уже передается легочная форма болезни – крайне опасная, с очень быстрым течением.
Симптомы, течение. Бубонная форма чумы характеризуется появлением резко болезненных конгломератов, чаще всего в паховых лимфатических узлах с одной стороны. Инкубационный период – 2-10 дней. В течение нескольких дней размеры конгломерата увеличиваются, кожа над ним может стать гиперемированной. Одновременно появляется увеличение и других групп лимфатических узлов – вторичные бубоны. Лимфатические узлы первичного очага подвергаются размягчению, при их пункции получают гнойное или геморрагическое содержимое, микроскопический анализ которого выявляет большое количество грамотрицательных с биполярным окрашиванием палочек. При отсутствии антибактериальной терапии нагноившиеся лимфатические узлы вскрываются. Затем происходит постепенное заживление свищей. Тяжесть состояния больных постепенно нарастает к 4-5-му дню, температура может быть повышенной, иногда сразу появляется высокая лихорадка, но в первое время состояние больных нередко остается в целом удовлетворительным. Этим объясняется тот факт, что заболевший бубонной чумой человек может перелететь из одной части света в другую, считая себя здоровым.
Однако в любой момент бубонная форма чумы может вызвать генерализацию процесса и перейти во вторично-септическую или вторично-легочную форму. В этих случаях состояние больных очень быстро становится крайне тяжелым. Симптомы интоксикации нарастают по часам. Температура после сильнейшего озноба повышается до высоких фебрильных цифр. Отмечаются все признаки сепсиса: мышечные боли, резкая слабость, головная боль, головокружение, загруженность сознания, вплоть до его потери, иногда возбуждение (больной мечется в кровати), бессонница. С развитием пневмонии нарастает цианоз, появляется кашель с отделением пенистой кровянистой мокроты, содержащей огромное количество палочек чумы. Именно эта мокрота и становится источником заражений от человека к человеку с развитием первичной легочной чумы.
Септическая и легочная формы чумы протекают, как и всякий тяжелый сепсис, с проявлениями синдрома диссеминированного внутрисосудистого свертывания: возможно появление мелких кровоизлияний на коже, возможны кровотечения из желудочно-кишечного тракта (рвота кровавыми массами, мелена), выраженная тахикардия, быстрое и требующее коррекций (допамин) падение АД. Аускультативно – картина двусторонней очаговой пневмонии.
Клиническая картина первичной септической или первичной легочной формы принципиально не отличается от вторичных форм, но первичные формы нередко имеют более короткий инкубационный период – до нескольких часов.
Диагноз. Важнейшую роль в диагностике в современных условиях играет эпидемиологический анамнез. Приезд из зон, эндемичных по чуме (Вьетнам, Боливия, Эквадор, Туркмения, Каракалпакия и др.), или с противочумных станций больного с описанными выше признаками бубонной формы или с признаками тяжелейшей – с геморрагиями и кровавой мокротой – пневмонии при выраженной лимфаденопатии является для врача первого контакта достаточно серьезным аргументом для принятия всех мер локализации предполагаемой чумы и точной ее диагностики. Надо особо подчеркнуть, что в условиях современной медикаментозной профилактики вероятность заболевания персонала, который какое-то время контактировал с кашляющим больным чумой, весьма мала. В настоящее время случаев первичной легочной чумы (т. е. случаев заражения от человека к человеку) среди медицинского персонала не наблюдается. Установление точного диагноза необходимо с помощью бактериологических исследований. Материалом для них является пунктат нагноившегося лимфатического узла, мокрота, кровь больного, отделяемое свищей и язв.
Лабораторная диагностика осуществляется с помощью флюоресцентной специфической антисыворотки, которой окрашивают мазки отделяемого язв, пунктата лимфатических узлов, культуры, полученной на кровяном агаре.
Лечение. При подозрении на чуму больной должен быть немедленно госпитализирован в бокс инфекционного стационара. Однако в отдельных ситуациях может оказаться более целесообразным осуществить госпитализацию (до установления точного диагноза) в том учреждении, где находится больной в момент предположения о наличии у него чумы. Лечебные мероприятия неотделимы от профилактики заражения персонала, который должен немедленно надеть 3-слойные марлевые маски, бахилы, платок из 2 слоев марли, полностью закрывающий волосы, и защитные очки для предупреждения попадания брызг мокроты на слизистую оболочку глаз. При возможности персонал надевает противочумные костюмы. Весь персонал, контактировавший с больным, остается для дальнейшего оказания ему помощи. Специальный медицинский пост изолирует отсек, где находится больной и лечащий его персонал, от контакта с другими людьми. В изолированный отсек должны войти туалет и процедурный кабинет. Весь персонал немедленно получает профилактическое лечение антибиотиками, которое продолжается все дни, которые он проводит в изоляторе.
При бубонной форме чумы больному вводят в/м стрептомицин 3–4 раза в сутки (суточная доза по 3 г), тетрациклиновые антибиотики (вибромицин, морфоциклин) в/в по 4–6 г/сут. При интоксикации в/в вводят солевые растворы, гемодез. Падение АД при бубонной форме само по себе должно расцениваться как признак генерализации процесса, признак сепсиса; при этом возникает необходимость проведения реанимационных мероприятий, введения допамина, установления постоянного катетера. При легочной и септической формах чумы дозу стрептомицина увеличивают до 4–5 г/сут, а тетрациклина – до 6 г. При формах, резистентных к стрептомицину, можно вводить левомицетина сукцинат до 6–8 г в/в. При улучшении состояния дозы антибиотиков уменьшают: стрептомицина – до 2 г/сут до нормализации температуры, но в течение не менее 3 дней, тетрациклинов – до 2 г/сут ежедневно внутрь, левомицетина – до 3 г/сут, суммарно 2025 г. С успехом используется в лечении чумы и бисептол.
При легочной, септической форме, развитии геморрагии немедленно приступают к купированию синдрома диссеминированного внутрисосудистого свертывания: проводят плазмаферез (прерывистый плазмаферез в пластикатных мешках может быть осуществлен на любой центрифуге со специальным или воздушным охлаждением при емкости ее стаканов 0,5 л и более) в объеме удаляемой плазмы 1–1,5 л при замещении таким же количеством свежезамороженной плазмы. При наличии геморрагического синдрома ежесуточные введения свежезамороженной плазмы не должны быть менее 2 л. До купирования острейших проявлений сепсиса плазмаферез проводят ежедневно. Исчезновение признаков геморрагического синдрома, стабилизация АД обычно при сепсисе являются основаниями для прекращения сеансов плазмафереза. Вместе с тем эффект плазмафереза в остром периоде болезни наблюдается практически немедленно, уменьшаются признаки интоксикации, снижается потребность в допамине для стабилизации АД, стихают мышечные боли, уменьшается одышка.
В бригаде, обеспечивающей лечение больного с легочной или септической формой чумы, должен быть специалист по интенсивной терапии.
Прогноз. В условиях современной терапии смертность при бубонной форме не превышает 5-10 %, но и при других формах процент выздоровлений достаточно высок, если лечение начато рано.
При подозрении на чуму об этом немедленно извещают центр Госсанэпиднадзора. Заполняет экстренное извещение врач, заподозривший инфекцию, а его пересылку обеспечивает главный врач учреждения, где обнаружен такой больной.
ЭНТЕРОВИРУСНЫЕ БОЛЕЗНИ острые инфекционные болезни, вызываемые кишечными вирусами; нередко протекают с поражением мышц, ЦНС и кожных покровов. Встречаются в виде спорадических случаев и эпидемических вспышек. Передаются преимущественно воздушнокапельным путем.
Этиология, патогенез. К энтеровирусам, помимо вирусов полиомиелита, относятся 23 типа вируса Коксаки А, 6 типов вируса Коксаки В, 32 типа вирусов ECHO и еще 4 энтеровируса человека (энтеровирусы 68–71). Все они могут вызывать заболевания. Энтеровирус 70 является возбудителем острого геморрагического коъюнктивита. Ворота инфекции – слизистые оболочки респираторного и пищеварительного тракта. В месте внедрения могут возникать воспалительные изменения. Вирусы быстро проникают в кровь, разносятся по всему организму, фиксируясь преимущественно в нервной системе, мышцах и эпителиальных клетках, вызывая их изменения.
Симптомы, течение. Инкубационный период продолжается от 2 до 10 дней (чаще 3–4 дня). Энтеровирусная инфекция обусловливает многообразные клинические проявления. Наиболее часты ОРЗ и «малая болезнь», серозный менингит, герпангина, эпидемическая миалгия, геморрагический конъюнктивит, реже наблюдаются миелиты с параличами, энцефалиты, перикардиты, миокардиты, инфекционные экзантемы, энтеровирусные диареи. Заболевание начинается остро.
Острое респираторное заболевание может быть вызвано любыми энтеровирусами, но преобладающий возбудитель – вирус Коксаки А-21.
«Малой болезнью» называют кратковременное легкое энтеровирусное заболевание без органной симптоматики и признаков ОРЗ.
Серозный энтеровирусный менингит начинается остро с повышения температуры (до 39–40 °C) и симптомов интоксикации. К концу 1-го дня или на 2-й день появляются четко выраженные менингеальные симптомы (сильная головная боль, ригидность затылочных мышц, симптомы Кернига и др.). Иногда наблюдается экзантема. Цереброспинальная жидкость прозрачная, цитоз около 200–300 в 1 мкл, нейтрофилов до 50 %, количество сахара и хлоридов нормальное.
Герпангина вызывается вирусами Коксаки. Заболевание начинается остро, температура тела повышается до 39–40 °C, однако общее состояние больных остается удовлетворительным. Лихорадка длится 3–5 дней. Боли в горле умеренные или отсутствуют. На гиперемированной слизистой оболочке зева появляются единичные (от 1 до 20) папулы, быстро превращающиеся в пузырьки диаметром около 5 мм. Вскоре на месте пузырьков возникают поверхностные изъязвления, покрытые сероватым налетом и окруженные узким венчиком гиперемированной слизистой оболочки. Отдельные язвочки могут сливаться. Они расположены обычно на передних дужках.
Эпидемическая миалгия (плевродиния, болезнь Борнхольма) также вызывается вирусами Коксаки. Заболевание начинается внезапно с озноба, повышения температуры (до 39–40 °C) и появления сильнейшей боли в мышцах живота или нижних отделах грудной клетки. Боль усиливается при движении, кашле. Приступы миалгии продолжаются 5-10 мин и повторяются через 50–60 мин, иногда продолжаются до 2 сут. Лихорадка длится 2–3 дня; может быть вторая волна лихорадки с повторением боли. Эту форму болезни необходимо дифференцировать от острых хирургических заболеваний.
Для подтверждения диагноза используют выделение вируса (из слизи и смывов зева, цереброспинальной жидкости, испражнений) и серологические реакции. Следует учитывать, что выделение вирусов из кала может наблюдаться и у вирусоносителей. Для серологических исследований берут парные сыворотки (первая до 4-5-го дня болезни, вторая – после 14-го дня болезни), диагностическим считается нарастание титра антител в 4 раза и более. Используют реакцию нейтрализации с эталонными штаммами энтеровирусов (на тканевых культурах или мышатах-сосунках), РСК, РТГА, реакцию преципитации в геле.
Лечение. Проводят симптоматическую и патогенетическую терапию. При серозных менингитах назначают преднизолон (по 30–40 мг в сутки) в течение 5–7 дней.
Прогноз благоприятный. Тяжело протекают энтеровирусные энцефаломиокардиты у новорожденных.
Профилактика: выявление и изоляция больных (сроком на 14 дней). Для детей, контактировавших с заболевшими, в детских учреждениях устанавливается карантин на 14 дней после прекращения контакта и дезинфекции. Работников родильных домов и детских учреждений, бывших в контакте с больными, на 14 дней переводят на другую работу.
ЭНЦЕФАЛИТ КЛЕЩЕВОЙ – см. Энцефалиты вирусные в главе «Нервные болезни».
ЭРИЗИПЕЛОИД (рожа свиней, эризипелоид Розепбиха, мышиная септицемия, краснуха натуралистов, эритема Брейкера) – острая инфекционная болезнь, характеризующаяся преимущественным поражением кожи и суставов. Возникает при заражении от больных животных, чаще от свиней.
Этиология, патогенез. Возбудитель (Erysipelothrix rhusiopathiae) – короткая грамположительная палочка. Спор и капсул не образует. Обладает высокой устойчивостью во внешней среде. Существует 2 антигенных варианта возбудителя – свиной и мышиный. Первый циркулирует среди домашних животных, второй выделяется от инфицированных диких животных (грызунов, птиц). Возбудитель чувствителен к пенициллину и антибиотикам тетрациклиновой группы. Заражение обычно происходит через поврежденную кожу рук при работе с инфицированным мясом, контакте с больными животными. Возникают характерные воспалительные изменения кожи; в процесс могут вовлекаться также суставы. У отдельных больных может наступить лимфогенная и гематогенная диссеминация инфекции с формированием вторичных очагов, располагающихся в эндокарде, миокарде, ЦНС, легких.
Симптомы, течение. Инкубационный период – от 1 до 7 дней (чаще 2–3 дня). Различают кожную, суставную, генерализованную (септическую) и ангинозную формы эризипелоида.
Наиболее частая кожная форма характеризуется появлением в области ворот инфекции (обычно на пальце) красно-фиолетовой бляшки, резко отграниченной от окружающей кожи. Больные отмечают зуд, жжение, пульсирующую боль. Отечность более выражена по периферии, центр несколько бледнее по окраске и менее возвышается над уровнем кожи. На эритематозном участке может появиться несколько везикул с прозрачным или геморрагическим содержимым. Размеры эритемы быстро увеличиваются по периферии (за сутки на 2–3 см), и вскоре она захватывает весь палец. Иногда отмечается лимфангит и вовлечение в процесс регионарных лимфатических узлов. Длительность болезни 10–12 дней. На месте бляшки может появиться шелушение кожи.
При суставной форме наряду с поражением кожи наблюдаются припухлость и боли в области суставов. Эта форма длится в течение нескольких недель и может привести к деформации суставов. Поражение суставов отмечается примерно у 40 % больных эризипелоидом, признаки поражения суставов (пальцев) появляются с первых дней, длительность чаще равняется 3–4 нед. Симптомы интоксикации при кожной и суставной формах выражены нерезко. Температура тела обычно субфебрильная, больные жалуются на умеренную головную боль, снижение аппетита.
Генерализованная (септическая) форма встречается редко. Заболевание начинается остро, сопровождается выраженной лихорадкой неправильного типа с повышением температуры тела до 40 °C и выше, выраженной интоксикацией, расстройством сознания. На коже могут появиться эритематозные поля или уртикарные элементы сыпи. Отмечается увеличение печени и селезенки. На этом фоне появляются многочисленные вторичные очаги (эндокардит, миокардит, менингит, пневмония, поражения глаз и др.). Иногда при развитии симптоматики подострого или хронического эндокардита кожные проявления уже исчезают, что затрудняет диагностику. Эндокардит может приводить к разрушению клапанов.
Ангинозная форма развивается при употреблении инфицированных пищевых продуктов. Болезнь начинается остро с повышения температуры тела, озноба, болей в горле. Отмечается яркая гиперемия небных миндалин, дужек, мягкого неба. На коже может появиться эритематозная сыпь.
Распознавание наиболее частых кожной и кожно-суставной форм трудностей не представляет, так как клинические проявления болезни весьма своеобразны. Дифференцировать необходимо от рожи, панариция, многоформной экссудативной эритемы; септические формы – от других видов сепсиса. Лабораторным подтверждением диагноза служит выделение возбудителя из отечной жидкости, биоптата кожи. Серологические методы не используют.
Лечение. Пенициллин по 300 000 ЕД через 4–6 ч в течение 7 дней или эритромицин по 15 мг/кг в сутки в течение 5–7 дней. При лечении септических форм и эндокардита дозу пенициллина увеличивают до 12–20 млн ЕД в сутки и удлиняют курс лечения до 4–6 нед. При непереносимости пенициллинов можно использовать другие антибиотики (эритромицин, левомицетин, антибиотики тетрациклиновой группы). При выраженном токсикозе дополнительно назначают глюкокортикоиды.
Профилактика. Проводится профилактика эризипелоида домашних животных (выявление, изоляция, лечение, вакцинация). Контроль за убоем скота и обработкой мяса. Соблюдение мер личной профилактики при обработке мяса и уходе за животными. Специфическая профилактика у людей не разработана. Мероприятия в очаге не проводятся.
ЭШЕРИХИОЗЫ – болезни, обусловленные различными штаммами энтеропатогенных кишечных палочек. Протекают с преимущественным поражением кишечника. Источниками инфекций являются больные люди и здоровые бактерионосители, механизм передачи фекально-оральный. Чаще болеют дети.
Этиология, патогенез. Возбудитель – кишечная палочка, имеющая много антигенных вариантов. У детей заболевание чаще вызывают следующие О-группы: O11, O55, O26, O86, O119 и др. У взрослых в большинстве случаев возбудителем является эшерихия O124. Внедрение возбудителя происходит в тонкой кишке. Эндотоксин эшерихий оказывает энтеротропное действие и вызывает выраженное токсическое повреждение слизистой оболочки кишечника. Общее действие токсина проявляется падением АД, а иногда развитием коллапса.
Симптомы, течение. Инкубационный период длится от 9 ч до 6 дней (чаще 1–2 дня). Эшерихиозы могут протекать в следующих клинических формах: 1) кишечные заболевания детей; 2) кишечные заболевания взрослых; 3) сепсис. У детей кишечные формы эшерихиоза протекают в виде различной тяжести энтеритов и энтероколитов в сочетании с интоксикацией. При легких формах температура тела субфебрильная, стул 3–5 раз в сутки, жидкий, иногда с примесью небольшого количества слизи. Среднетяжелая форма начинается остро, появляется рвота, повышается температура тела (38–39 °C), живот вздут, стул до 10–12 раз за сутки, жидкий со слизью. Тяжелые формы характеризуются резко выраженным токсикозом, стул до 20 раз в сутки, водянистый, пенистый с примесью слизи, иногда с прожилками крови. Температура тела повышается до 39–40 °C, аппетит отсутствует, ребенок беспокойный, кожные покровы бледные, АД понижено; отмечается похудание.
У взрослых заболевание, вызванное эшерихией O124, напоминает по течению и клиническим симптомам острую дизентерию. Протекает чаще в стертой и легкой формах, реже (15–20 %) встречается среднетяжелая и тяжелая (3 %) формы. Тенезмы и ложные позывы бывают реже, чем при дизентерии. Стул жидкий с примесью слизи, у некоторых больных с кровью. При пальпации, кроме спазма и болезненности толстой кишки, отмечаются симптомы энтерита – болезненность в пупочной области, грубое урчание при пальпации слепой кишки.
Дифференцировать эшерихиозы от дизентерии и сальмонеллезных энтероколитов только на основании клинических данных довольно трудно.
Диагноз устанавливается на основании результатов бактериологического исследования испражнений. Серологические методы – реакция агглютинации с аутокультурой (доказательно нарастание в динамике титра антител в 4 раза и более).
Лечение. При легких формах эшерихиозов у взрослых можно ограничиться патогенетической и симптоматической терапией. Из этиотропных препаратов при среднетяжелом течении заболевания используют ко-тримаксазол (бисептол) по 2 таблетки 2 раза в сутки, ципрофлоксацин по 0,25 г 2 раза в сутки, офлоксацин по 0,2 г 2 раза в сутки. При тяжелом течении заболевания антибиотики назначают парентерально: цефотаксим (клафоран) по 1–2 г 3 раза в сутки, ципрофлоксацин или офлоксацин по 0,2 г 2 раза в сутки в/в. При выраженном токсикозе применяют инфузионную терапию.
Прогноз у взрослых и детей старше года благоприятный, наиболее тяжело заболевание протекает у детей первого полугодия жизни.
Профилактические мероприятия должны быть особенно строгими во всех лечебных детских учреждениях, где находятся дети первого года жизни (особенно первого полугодия). Мероприятия направлены на предупреждение заноса инфекции в эти учреждения, раннее выявление и изоляцию больных. С этой целью обследуют на эшерихиозы беременных перед родами, а также рожениц, родильниц и новорожденных, у которых можно заподозрить эшерихиозную инфекцию. При выявлении изолируют заболевших, обследуют персонал на носительство патогенных эшерихий. При эшерихиозах взрослых профилактику проводят так же, как при дизентерии.
ЯЩУР – острая вирусная болезнь, характеризующаяся лихорадкой, интоксикацией, афтозными поражениями слизистой оболочки рта, поражением кожи кистей рук. Относится к зоонозам.
Этиология, патогенез. Возбудитель – мелкий вирус; хорошо сохраняется при высушивании и замораживании. По антигенным свойствам вирус ящура делится на 7 типов (А, О, С и др.), каждый из которых подразделяется на множество вариантов (подтипов). Ворота инфекции – слизистая оболочка полости рта или поврежденная кожа. В месте внедрения развивается первичная афта. Затем вирус гематогенно разносится по организму и фиксируется в эпителии слизистых оболочек (полость рта, язык, слизистая оболочка носа, уретры) и кожи кистей рук. Здесь образуются вторичные афты. Возникают общетоксические проявления.
Симптомы, течение. Инкубационный период – от 2 до 15 дней (чаще 3–8 дней). Заболевание начинается остро. Появляются озноб, боль в мышцах, температура тела повышается до 40 °C. Лихорадка длится 5–6 дней. Вскоре после начала болезни появляются симптомы поражения слизистых оболочек – жжение во рту, слюнотечение, покраснение глаз, болезненность при мочеиспускании. На резко гиперемированной слизистой оболочке полости рта появляется большое число мелких пузырьков, заполненных мутной желтоватой жидкостью. Через сутки на месте пузырьков образуются язвочки. Речь и глотание затруднены. Афты располагаются на слизистой оболочке полости рта (язык, десны, небо), носа, влагалища, уретры. Иногда поражается кожа, особенно в межпальцевых складках и около ногтей. Выздоровление наступает чаще через 10–15 дней. При диагностике нужно дифференцировать от афтозных стоматитов, герпангины и т. п. Подтверждают диагноз с помощью биопробы на морских свинках или серологически (РСК, РТГА) по нарастанию титра специфических антител.
Лечение. Уход за полостью рта, орошение 0,25 %-ным раствором новокаина. При поражении глаз их промывают 2 %-ным раствором борной кислоты, закапывают 20 %-ный раствор сульфацил-натрия. Пища полужидкая, нераздражающая. Перед приемом пищи больному дают 0,1 г анестезина. При выраженных афтозных поражениях иногда прибегают к кормлению через зонд.
Прогноз благоприятный.
Профилактика. Борьба с ящуром среди домашних животных (вакцинация, карантинные меры, дезинфекция). Запрещение употребления сырых молочных продуктов. Соблюдение мер предосторожности при уходе за больными животными.





![[Не]правда о нашем теле. Заблуждения, в которые мы верим](https://img-lib.med-tutorial.ru/2191957992/cover.jpg)
