Подводное вытяжение позвоночника
- Ароматические ванны
- Бани
- Ванны
- Газовые ванны
- Гидрогальванические ванны
- Души
- Комбинированные ванны
- Компресс
- Купания
- Местные водяные ванны
- Минеральные ванны
- Обливание
- Обмывание
- Обтирание
- Паровые ванны
- Пенистые ванны
- Подводное вытяжение позвоночника
- Полуванны (с обливанием и растиранием)
- Промывания—орошения кишечника
- Радоновые ванны
- Укутывание
Из сочетанных методов воздействия на организм при дискогенных радикулитах, начальных проявлениях болезни Бехтерева и деформирующем спондилезе большое распространение у нас и за рубежом получил метод вытяжения позвоночника в воде, применяющийся в виде различных методик (М. В. Волков, 1965; М. В. Волков, А. Ф. Каптелин, 1966; В. А. Лисунов, 1966; Б. С. Гавриленко, 1967; В. Б. Киселев, 1968; И. Т. Каракозов, 1972; Moll, 1965, и др.).
Расслабление мышц тела в теплой воде и уменьшение болей позволяют использовать некоторые из имеющихся методик и при выраженном болевом синдроме.
Вертикальное вытяжение позвоночника, предложенное венгерским врачом Moll, проводят в искусственных и естественных бассейнах. При этой процедуре пояс с грузом надевают на тазовую область больного, опирающегося на подлокотники и головодержатель. Недостатком этой методики является то, что проведение ее технически крайне затруднено у больных с наличием резко выраженного болевого синдрома, а также то, что во время процедуры вытяжение осуществляется одновременно во всех отделах позвоночника и сложно изменять груз.
В. А. Лисуновым (1966, 1968) разработана методика дозированного горизонтального подводного вытяжения позвоночника в ванне размером 80X250X65 см на помещенном в ней тракционном щите. Головной конец щита крепят к головному борту ванны, а ножной конец его остается незакрепленным; это позволяет значительно изменять угол наклона щита. При необходимости вытяжения поясничного отдела позвоночника больного укладывают на тракционныи щит, на нижнюю часть его грудной клетки накладывают лиф из прочной ткани, лямки лифа привязывают к скобам у головного конца щита. На таз больного накладывают полукорсет с лямками. В течение 5—7 мин ванну заполняют водой температуры 34—36°С с таким расчетом, чтобы вода не покрывала грудь больного. К лямкам полукорсета с помощью металлических тросиков, переброшенных через систему блоков, за бортом ванны подвешивают груз. Вытяжение начинают с груза 5 кг. Затем в течение 4—5 мин груз увеличивают до 25—35 кг. В конце процедуры груз уменьшают постепенно до 0. При каждой последующей процедуре силу тяги увеличивают на 5 кг и к 4—5-й процедуре доводят до 30—55 кг. Продолжительность процедуры 20—40 мин, затем отдых на горизонтальной или с приподнятым головным концом кушетке до IV2 ч; курс лечения включает 10—12 процедур.
При необходимости вытяжения шейного отдела позвоночника голову больного фиксируют петлей Глиссоиа. При этом применяют значительно меньший груз и сокращают длительность процедуры.
Методика В. А. Лисунова получила распространение на курорте Сочи, где в ряде санаториев проводят вытяжение позвоночника в сульфиддой воде, и на других курортах страны.
В Дрезденской ортопедической клинике разработана методика подводного вытяжения позвоночника, при которой больного с согнутыми в коленных и тазобедренных суставах ногами помещают в заполненную водой специальную ванну. Над ванной имеется подставка для ног, поддерживающая их в согнутом положении. При помощи лямок, надетых на область грудного и поясничного отделов позвоночника, больной удерживается в ванне. К лямкам нижнего пояса прикрепляют груз вне нанны. При проведении процедуры голени и стопы находятся над водой. Это является недостатком методики, так как при радикулитах часто наблюдаются боли и в дистальном отделе ноги.
В руководимом нами бальнеотерапевтическом отделении ЦНИИКиФ в течение последнего десятилетия созданы новые и модифицируются существующие методики вытяжения позвоночника в воде, а также в широком плане изучается сравнительная эффективность вытяжения в водах различного химического состава. Разработана методика подводного вытяжения позвоночника при помощи несложных приспособлений и в обычной ванне (В. Б. Киселев, 1968). Особенность этой методики состоит в том, что нагрузкой, растягивающей позвоночник, является собственная масса больного. Тело больного, помещенного в ванну, фиксируют в области плечевого пояса при помощи кронштейнов. Ноги в области голеностопных суставов закрепляют у ножного торца ванны при помощи манжет и эластических бинтов. Высота крепления должна быть такой, чтобы больной, не касаясь дна ванны, провисал (поза «в гамаке»). В силу простоты техники проведения процедуры методика может быть использована в любых условиях. Она сразу была применена на практике на курортах Усть-Качка, Кисегач, Увильды, Еловое и др. В зависимости от остроты боли можно применять две модификации этой методики — щадящую и интенсивную.
Кроме приведенной выше методики нашим отделением совместно с неврологическим отделением института создана и другая методика подводного вытяжения позвоночника (А. А. Пушкарева, В. С. Воздвиженская), сочетающая элементы провисания и дозированной нагрузки, постепенно увеличиваемой в течение процедуры, а при хорошей переносимости и через каждые 2—3 процедуры (на 5 кг) и доводимой к концу лечения до 20— 30 кг. Подобный методический прием дает возможность правильно оценить переносимость процедуры с тем конкретным грузом, который применяется при последующих процедурах, и установить оптимальный груз индивидуально для каждого больного. Такая методика крайне необходима при вытяжении позвоночника у больных с различной степенью выраженности дегенеративного процесса в межпозвонковом диске.
Вытяжение позвоночника целесообразно проводить в конце дня (после всех процедур) с последующим длительным (в течение часа и более ) пребыванием больного на жесткой (щит, подложенный под поролоновый матрац) постели с приподнятым изголовьем. Лучше всего поднять больного из ванны на том же щите, на котором он в ней находился, переложить больного на топчан и оставить на нем в течение часа. Можно на каталке доставить больного в палату и там положить на кровать с приподнятым изголовьем. На такой кровати больные спят в течение всего курса лечения. Если таких условий создать не представляется возможным, целесообразно после ванны в положении больного лежа произвести иммобилизацию позвоночника путем бинтования или надеть на него корсет или пояс штангистов, который потом больной должен снять лежа в постели. После окончания пребывания больного в постели желательно опять надеть корсет (по индивидуальным показаниям).
Наблюдая больных, которым проводили вытяжение в ваннах различного физико-химического состава, установили, что последний играет большую роль в механизме лечебного действия указанных процедур, обусловливая неоднозначный непосредственный и отдаленный терапевтический эффект. Так, сульфидные и скипидарные ванны, обладающие выраженным сосудорасширяющим действием, улучшающие периферическое кровообращение, способствующие притоку крови в сосуды кожи, вызывают наибольшее расслабление мышечного корсета, улучшают трофические процессы в мышечной и нервной тканях, являются наиболее благоприятной средой для подводного вытяжения позвоночника.
В таких ваннах целесообразно проводить вытяжение позвоночника у больных радикулитом, имеющих выраженные вегетативно-сосудистые нарушения с оптимальным грузом до 25—30 кг. Хлоридные натриевые ванны, как это установлено и на больных с поражением периферических вен, о чем выше уже упоминалось, у данных больных также повышают тонус венозной стенки, способствуют улучшению венозного кровообращения. Вытяжение позвоночника в хлориднои натриевой воде с грузом не превышающим 20—25 кг, показано больным, в этиологии радикулита у которых наряду с нарушениями межпозвоночного диска определенное значение имеет венозный застой. Вытяжение в радоновых ваннах дает хороший результат у больных с выраженным болевым синдромом, у которых отсутствуют грубые статико-динамические нарушения и не имеется значительных вегетативно-сосудистых расстройств. Величина нагрузки при этих ваннах 10—15, максимум — 20 кг.
Наименьший эффект дает вытяжение в пресной воде. К нему следует прибегать только в тех случаях, когда нет возможности использовать природную или искусственно приготовленную минеральную воду.
Вытяжение проводится при помощи разработанного в отделении нами совместно с сотрудниками Центрального НИИ автоматики и гидравлики гидравлического устройства (аппарата) новой конструкции (рис. 8), обеспечивающего постепенное и плавное увеличение и снятие нагрузки.
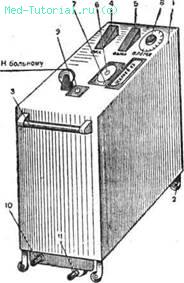
Рис. 8. Схема нового гидравлического аппарата для проведения вытяжения позвоночника в воде. Объяснение в тексте.
Все подвижные части аппарата и регулирующие устройства расположены в изящно сделанном металлическом корпусе (1), который можно перемещать на роликах (2) к любой ванне. Для удобства перемещения предусмотрена рукоятка (3). На верхней панели прибора расположены: рычаги включения (4) и выключения (5) реле, рукоятка регулирования нагрузки 6), шкала нагрузки (7), рукоятка со шкалой времени (8), кронштейн с направляющим колесом (9). На нижней части прибора расположены: штуцер подачи воды (10) и штуцер слива воды (11). К аппарату должна быть подведена водопроводная вода. На конце подводящей трубы должен быть установлен вентиль и наконечник под подводящий шланг с внутренним диаметром 12 мм. Для слива воды из аппарата предусмотрен сливной трубопровод с внутренним диаметром не менее 3Д- При прокладке этого трубопровода не должно быть участков, поднимающихся над уровнем пола более чем на 50 мм. Аппарат поддерживает необходимый режим нагрузки и выключается автоматически. В момент выключения раздается специальный сигнал. При необходимости можно также автоматически выключить аппарат на любом этапе процедуры.
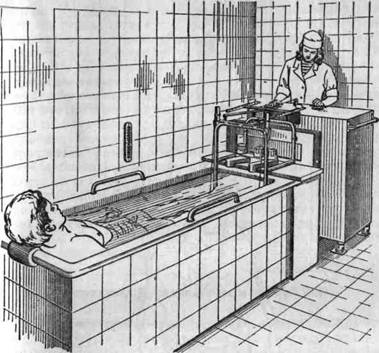
Рис. 9. Проведение процедуры горизонтального вытяжения позвоночника в воде.
На рис. 9 показано проведение процедуры горизонтального вытяжения позвоночника в воде, на рис. 10 — процедуры вертикального вытяжения в бассейне.

Рис. 10. Проведение процедуры вертикального вытяжения позвоночника в бассейне.
Методика проведения процедуры. Лечение начинают с 1—2 входных ванн (без вытяжения) для адаптации больного. Первоначальный груз 10 кг, при хорошей переносимости его постепенно увеличивают (через каждые последующие процедуры) на 5 кг. Лечение проводят через день или 2 дня подряд с отдыхом на 3-й день, 3—4 раза в неделю, всего 12—14 процедур.
Сразу после вытяжения для иммобилизации позвоночника больного «бинтуют» или на него надевают пояс штангиста либо корсет, и он отдыхает в горизонтальном положении не менее часа. На протяжении всего курса лечения больные спят на жесткой постели.
Кроме горизонтального вытяжения и «провисания», в СССР начали применять вертикальное вытяжение по Моллу. Исследования, проведенные бальнеотерапевтическим и неврологическим отделениями (А. А. Пушкарева, В. С. Воздвиженская, 1977), показали, что вертикальное вытяжение является более нагрузочной процедурой для больного по сравнению с описанными выше методиками лечения, по-видимому, в связи со значительным повышением во время процедуры внутридискового давления. Вертикальное вытяжение нельзя проводить больным пояснично-крестцовым радикулитом при наличии у них патологического процесса в области брюшной полости (рубцовые процессы, колит, почечнокаменная болезнь, хронические воспалительные гинекологические процессы), так как пояс для вытяжения повышает внутрибрюшное давление. Сила приложения при вертикальном и при горизонтальном вытяжении разная. Указанным больным лучше делать горизонтальное вытяжение, тщательно наблюдая за переносимостью процедуры.
Показания: вытяжение позвоночника в воде показано больным дискогенной формой пояснично-крестцового радикулита в подострой стадии процесса с выраженными статико-динамическими нарушениями в клинической картине заболевания и рентгенологическими данными, свидетельствующими о выбухании межпозвонковых дисков.
Противопоказания: заболевания, при которых противопоказано водолечение вообще; наличие клинической картины грыжи межпозвонкового диска; нарушение спинального кровообращения; клинические проявления раздражения спинного мозга, сопутствующие заболевания брюшной полости; плохая переносимость вытяжения (усиление болей).
При шейном остеохондрозе с различными синдромами его проявления (синдром вертебрально-базилярной недостаточности, корешковый синдром и др.) вытяжение позвоночника проводят крайне осторожно, под контролем лечащего врача.
