Микробиология холеры
По определению ВОЗ, холера – это болезнь, для которой типичен острый тяжелый обезвоживающий понос с испражнениями в виде рисового отвара, являющийся следствием заражения Vibrio cholerae. В связи с тем, что для нее характерны резко выраженная способность к широкому эпидемическому распространению, тяжелое течение и высокая летальность, холера относится к числу особо опасных инфекций.
Исторической родиной холеры является Индия, точнее, дельта рек Ганг и Брахмапутра (ныне Восточная Индия и Бангладеш), где она существует с незапамятных времен (эпидемии холеры в этом районе наблюдали еще за 500 лет до н. э.). Длительное существование здесь эндемического очага холеры объясняется многими причинами. Холерный вибрион может не только долго сохраняться в воде, но и размножаться в ней при благоприятных условиях – температуре выше 12 °C, наличии органических веществ. Все эти условия в Индии налицо: тропический климат (среднегодовая температура от 25 до 29 °C), обилие осадков и заболоченность, высокая плотность населения, особенно в дельте реки Ганг, большое количество органических веществ в воде, непрерывное круглогодичное загрязнение воды сточными водами и испражнениями, низкий материальный уровень жизни и своеобразные религиозно-культовые обряды населения.
В истории холерных эпидемий можно выделить четыре периода.
I период – до 1817 г., когда холера была сосредоточена только в Восточной и Южной Азии, главным образом в Индии, и не выходила за ее пределы.
II период – с 1817 по 1926 г. С установлением широких экономических и иных связей Индии с европейскими и другими странами холера вышла за пределы Индии и, распространяясь по путям экономических и религиозных связей, вызвала 6 пандемий, которые унесли миллионы человеческих жизней. Россия была первой из европейских стран, куда проникла холера. За период с 1823 по 1926 г. Россия пережила 57 холерных лет. За это время переболело холерой более 5,6 млн человек и умерло от нее 2,14 млн человек (? 40 %).
III период – с 1926 по 1961 г. Холера вернулась в свой основной эндемический очаг, и наступил период относительного благополучия. Казалось, что с развитием современных систем очистки питьевой воды, выведения и обеззараживания сточных вод и разработки специальных противохолерных мер, включая создание карантинной службы, страны мира будут надежно защищены от очередного нашествия холеры.
IV период начался в 1961 г. и продолжается до сих пор. Седьмая пандемия началась не в Индии, а в Индонезии, быстро охватила Филиппины, Китай, страны Индокитая, а затем другие страны Азии, Африки и Европы. Особенности этой пандемии заключаются в том, что она, во-первых, вызвана особым вариантом холерного вибриона – V. cholerae eltor, который до 1961 г. официально даже не признавали возбудителем холеры; во-вторых, по продолжительности она превзошла все предшествующие пандемии; в-третьих, она протекала в виде двух волн, первая из которых продолжалась до 1990 г., а вторая началась в 1991 г. и охватила многие страны Южной и Северной Америки, включая США, которые не знали холерных эпидемий с 1866 г.
С 1961 по 1996 г. холерой в 146 странах переболело 3 943 239 человек.
Возбудитель холеры Vibrio cholerae был открыт в 1883 г. во время пятой пандемии Р. Кохом, однако впервые вибрион в испражнениях больных диареей был обнаружен еще в 1854 г. Ф. Пацини.
V. cholerae относится к семейству Vibrionaceae, которое включает в себя несколько родов (Vibrio, Aeromonas, Plesiomonas, Photobacterium). Род Vibrio с 1985 г. насчитывает более 25 видов, из которых наибольшее значение для человека имеют V. cholerae, V. parahaemolyticus, V. alginolyticus, V. vulnificus и V. fluvialis.
Ключевые признаки рода Vibrio. Короткие, не образующие спор и капсул, изогнутые или прямые грамотрицательные палочки, диаметром 0,5 мкм, длиной 1,5 – 3,0 мкм (см. цв. вкл., рис. 101.1), подвижные (V. cholerae – монотрих, у некоторых видов два и большее число полярно расположенных жгутиков); хорошо и быстро растут на обычных средах, хемоорганотрофы, ферментируют углеводы с образованием кислоты без газа (глюкозу ферментируют по пути Эмбдена – Мейергофа). Оксидазоположительны, образуют индол, восстанавливают нитраты в нитриты (V. cholerae дает положительную нитрозо-индоловую реакцию), расщепляют желатин, часто дают положительную реакцию Фогеса – Проскауэра (т. е. образуют ацетилметилкарбинол), уреазы не имеют, не образуют H2S, имеют декарбоксилазы лизина и орнитина, но не имеют аргининдигидролазы. Характерным признаком рода Vibrio является чувствительность большинства штаммов к препарату О/129 (2,4-диамино-6,7-диазопропилптеридин), в то время как представители семейств Pseudomonadaceae и Enterobacteriaceae к этому препарату устойчивы. Вибрионы – аэробы и факультативные анаэробы, температурный оптимум для роста 18 – 37 °C, рН 8,6 – 9,0 (растут в диапазоне рН 6,0 – 9,6), некоторые виды (галофилы) не растут в отсутствие NaCl. Содержание Г + Ц в ДНК составляет 40 – 50 мол % (для V. cholerae около 47 мол %). Для дифференциации внутри семейства Vibrionaceae от морфологически сходных родов Aeromonas и Plesiomonas, а также для отличия от семейства Enterobacteriaceae используются биохимические тесты (табл. 39).
Таблица 39
Дифференциация Vibrio cholerae от родственных грамотрицательных палочек
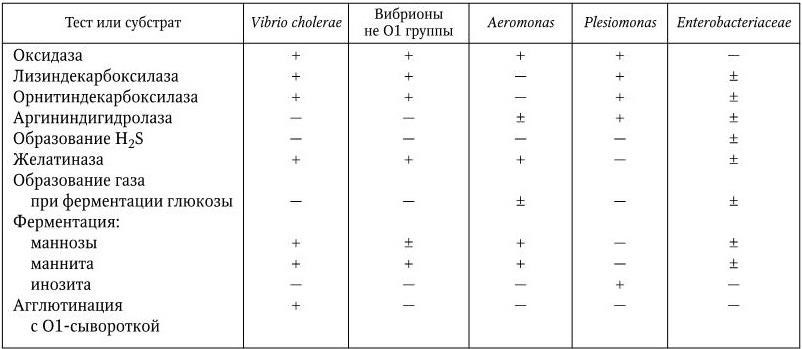
От семейства Pseudomonadaceae холерный вибрион отличается тем, что ферментирует глюкозу только по пути Эмбдена – Мейергофа (без участия О2), в то время как первые потребляют глюкозу только в присутствии О2. Это различие между ними легко выявляется на среде Хью – Лейфсона. Среда содержит питательный агар, глюкозу и индикатор. Посев делают в два столбика со средой Хью – Лейфсона, один из них заливают вазелином (для создания анаэробных условий). В случае роста холерного вибриона цвет среды изменяется в обеих пробирках, в случае роста псевдомонад – только в пробирке без вазелина (аэробные условия роста).
Холерный вибрион очень неприхотлив к питательным средам. Он хорошо и быстро размножается на 1 %-ной щелочной (рН 8,6 – 9,0) пептонной воде (ПВ), содержащей 0,5 – 1,0 % NaCl, обгоняя рост других бактерий. Для подавления роста протея к 1 %-ной ПВ рекомендуется добавлять теллурит калия (в конечном разведении 1: 100 000). 1 %-ная ПВ является наилучшей средой обогащения для холерного вибриона. При росте он образует через 6 – 8 ч на поверхности ПВ нежную рыхлую сероватого цвета пленку, которая при встряхивании легко разрушается и падает на дно в виде хлопьев, ПВ умеренно мутнеет. Для выделения холерного вибриона предложены различные избирательные среды: щелочной агар, желчно-солевой агар, щелочной альбуминат, щелочной агар с кровью, лактозо-сахарозные и другие среды. Наилучшей является среда TCBS (тиосульфатцитрат-бромтимоловый сахарозный агар) и ее модификации. Однако чаще всего используют щелочной МПА, на котором холерный вибрион образует гладкие стекловидно-прозрачные с голубоватым оттенком дисковидные колонии вязкой консистенции.
При посеве уколом в столбик желатина вибрион через 2 сут. при температуре 22 – 23 °C вызывает разжижение с поверхности в виде пузырька, затем воронкообразное и, наконец, послойное.
В молоке вибрион быстро размножается, вызывая через 24 – 48 ч свертывание, а затем наступает пептонизация молока, и через 3 – 4 дня вибрион погибает из-за сдвига рН молока в кислую сторону.
Б. Хейберг по способности ферментировать маннозу, сахарозу и арабинозу распределил все вибрионы (холерные и холероподобные) на ряд групп, количество которых ныне составляет 8 (табл. 40).
Таблица 40
Биохимическая характеристика вибрионов по Хейбергу
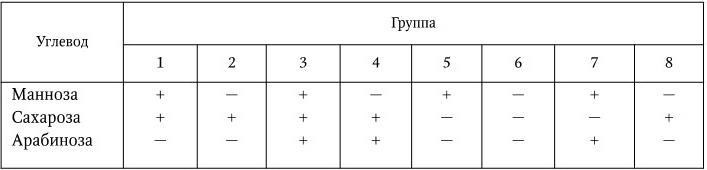
Холерный вибрион относится к первой группе Хейберга.
Вибрионы, сходные по морфологическим, культуральным и биохимическим признакам с холерным, называли и называют по-разному: парахолерными, холероподобными, НАГ-вибрионами (неагглютинирующиеся вибрионы); вибрионами, не относящимися к О1-группе. Последнее название наиболее точно подчеркивает их отношение к холерному вибриону. Как было установлено А. Гарднером и К. Венкатраманом, холерные и холероподобные вибрионы имеют общий Н-антиген, но различаются по О-антигенам. По О-антигену холерные и холероподобные вибрионы к настоящему времени распределяют на 139 О-серогрупп, но их количество все время пополняется. Холерный вибрион относится к О1 группе. Он имеет общий А-антиген и два типоспецифических антигена – В и С, по которым и различают три серотипа V. cholerae – серотип Огава (АВ), серотип Инаба (АС) и серотип Гикошима (АВС). Холерный вибрион в стадии диссоциации имеет OR-антиген. В связи с этим для идентификации V. cholerae используют О-сыворотку, OR-сыворотку и типоспецифические сыворотки Инаба и Огава.
В 1992 – 1993 гг. в Бангладеш, Индии, Китае, Малайзии и других странах началась крупная эпидемия холеры, возбудителем которой оказался новый, ранее не известный серовариант вида Vibrio cholerae. Он отличается от V. cholerae O1 по антигенным признакам: имеет антиген О139 и полисахаридную капсулу и не агглютинируется никакими другими О-сыворотками. Все остальные его морфологические и биологические свойства, включая способность вызывать холеру, т. е. синтезировать экзотоксин-холероген, оказались сходными со свойствами V. cholerae O1. Следовательно, возник, видимо, вследствие мутации, изменившей О-антиген, новый возбудитель холеры – V. cholerae O139. Он получил название V. cholerae O139 bengal.
Вопрос об отношении так называемых холероподобных вибрионов к V. cholerae долгое время был не ясен. Однако сопоставление V. cholerae и холероподобных (НАГ-вибрионов) более чем по 70 признакам выявило их сходство на 90 %, а степень гомологии ДНК V. cholerae и изученных НАГ-вибрионов составляет 70 – 100 %. Поэтому холероподобные вибрионы объединены в один вид с холерным вибрионом, от которого отличаются главным образом по своим О-антигенам, в связи с чем их называют вибрионами не О1-группы – V. cholerae non O1.
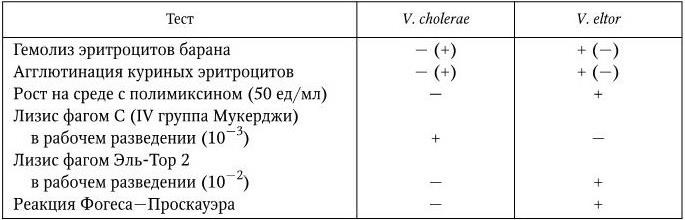
Вид V. cholerae подразделяют на 4 биотипа: V. cholerae, V. eltor, V. proteus и V. albensis. В течение многих лет обсуждался вопрос о природе вибриона Эль-Тор. Этот вибрион был выделен в 1906 г. Ф. Готшлихом на карантинной станции Эль-Тор из трупа паломника, погибшего от дизентерии. Ф. Готшлих выделил несколько таких штаммов. По всем свойствам они не отличались от холерного вибриона и агглютинировались холерной О-сывороткой. Но поскольку среди паломников в это время холеры не было, а длительное носительство холерного вибриона считалось мало вероятным, вопрос о возможной этиологической роли V. eltor при холере надолго остался дискуссионным. К тому же вибрион Эль-Тор, в отличие от V. cholerae, обладал гемолитическим действием. Однако в 1937 г. этот вибрион вызвал крупную и тяжелую эпидемию холеры на острове Сулавеси (Индонезия) с летальностью свыше 60 %. Наконец, в 1961 г. он стал виновником 7-й пандемии, и в 1962 г. вопрос о его холерной природе был решен окончательно. Различия между V. cholerae и V. eltor касаются лишь некоторых признаков (табл. 41). По всем другим свойствам V. eltor принципиально не отличается от V. cholerae. Кроме того, теперь уже установлено, что биотип V. proteus (V. finklerpriori) включает в себя всю группу вибрионов, кроме О1-группы (а ныне и О139), называвшихся ранее НАГ-вибрионами. Биотип V. albensis был выделен из реки Эльбы и обладает способностью к фосфоресценции, однако утратив ее, он ничем не отличается от V. proteus. В связи с этими данными в настоящее время вид Vibrio cholerae подразделяют на 4 биотипа: V. cholerae O1 cholerae, V. cholerae eltor, V. cholerae O139 bengal и V. cholerae non О1. Первые три относятся к двум сероварам О1 и О139. По решению ВОЗ, к возбудителям холеры отнесены три группы: 1) Vibrio cholerae О1 (классический и эльтор); 2) Vibrio cholerae О139 и 3) все серогруппы (их теперь 206) так называемых НАГ-вибрионов (вибрионов, не относящихся к группам О1 и О139), а также нетоксигенные О1 и О139 вибрионы. Вибрионы 3-й группы вызывают только одиночные или групповые вспышки, но не вызывают ни эпидемий, ни пандемий.
Таблица 41
Основные различия между V. cholerae и V. eltor
Факторы патогенности V. cholerae.
1. Подвижность. 2. Хемотаксис. С помощью этих свойств вибрион вступает во взаимодействие с эпителиоцитами. У мутантов Che– (утративших способность к хемотаксису) вирулентность значительно снижается, у мутантов Mob– (утративших подвижность) либо полностью исчезает, либо резко снижается. 3. Факторы адгезии и колонизации, с помощью которых вибрион прилипает к микроворсинкам и колонизирует слизистую оболочку тонкого кишечника. К факторам адгезии относятся муциназа, растворимая гемагглютинин/протеаза, нейраминидаза и др. Они способствуют адгезии и колонизации, так как разрушают вещества, входящие в состав слизи. Растворимая гемагглютинин/протеаза способствует отделению вибрионов от рецепторов эпителиоцитов и их выходу из кишечника во внешнюю среду, обеспечивая им эпидемическое распространение. Нейраминидаза укрепляет связь холерогена с эпителиоцитами и облегчает проникновение токсина внутрь клеток, что усиливает тяжесть диареи. 4. Холерный токсин – холероген. 5. Так называемые новые токсины, которые способны вызывать диарею, но не имеют генетического и иммунологического родства с холерогеном. 6. Дермонейротические и геморрагические факторы. Природа этих токсических факторов и их роль в патогенезе холеры изучены недостаточно. 7. Эндотоксин. Липополисахариды V. cholerae обладают сильным эндотоксическим свойством и вызывают общую интоксикацию организма.
Главный из перечисленных факторов патогенности холерного вибриона – экзотоксин холероген (CTX AB), который и обусловливает патогенез этой болезни. Молекула холерогена состоит из двух фрагментов – A и B. Фрагмент A состоит из двух пептидов – A1 и A2, он обладает специфическим свойством холерного токсина и наделяет его качествами суперантигена. Фрагмент B состоит из 5 одинаковых субъединиц. Он выполняет две функции: 1) распознает рецептор (моносиалоганглиозид) энтероцита и связывается с ним; 2) формирует внутримембранный гидрофобный канал для прохождения субъединицы A. Пептид A2 служит для связывания фрагментов A и B. Собственно токсическую функцию выполняет пептид A1 (АДФ-рибозилтрансфераза). Он взаимодействует с НАД, вызывает его гидролиз; образующаяся при этом АДФ-рибоза связывается с регуляторной субъединицей аденилатциклазы. Это ведет к угнетению гидролиза ГТФ. Возникающий комплекс ГТФ + аденилатциклаза вызывает гидролиз АТФ с образованием цАМФ. (Другой путь накопления цАМФ – подавление холерогеном фермента, гидролизующего цАМФ до 5-АМФ). Проявление функции гена ctxAB, кодирующего синтез экзотоксина, зависит от функции ряда других генов патогенности, в частности генов tcp (кодирующих синтез токсин-контролируемых пилей адгезии – ТКПА), регуляторных генов toxR, toxS и toxT, генов hap (растворимой гемагглютенин/протеазы) и neu (нейраминидазы). Поэтому генетический контроль патогенности V. cholerae имеет сложный характер.
Как выяснилось, в хромосоме V. cholerae имеются два острова патогенности. Один из них представляет собой геном нитевидного умеренного конвертирующего фага CTX?, а другой – геном тоже нитевидного умеренного конвертирующего фага VPI?. Каждый из этих островов патогенности содержит кассеты генов указанных профагов, которые и определяют патогенность возбудителя холеры. Профаг CTX? несет гены CTX, гены новых токсинов zot и ace, ген cep (синтез адгезина), ген ortU (синтез продукта с неизвестной функцией). В эту же кассету входят ген neu и область фага RS2, которая кодирует репликацию, а также интеграцию профага в хромосомы. Гены zot, ace и ortU необходимы для формирования фаговых вирионов при исключении профага из хромосомы возбудителя.
Профаг VPI? несет гены tcp (кодируют продукцию пилей (белок ТКПА)), гены toxT, toxR, act (дополнительный фактор колонизации, гены мобильности (интегразы и транспозазы)). Транскрипцию генов вирулентности регулируют три гена-регулятора: toxR, toxS и toxT. Эти гены координированно, на уровне транскрипции, изменяют активность более 20 генов вирулентности, включая гены ctxAB, tcp и др. Главным геном-регулятором служит ген toxR. Его повреждение или отсутствие приводят к авирулентности или к снижению продукции холерного токсина CTX и ТКПА более чем в 100 раз. Возможно, таким образом регулируется координированное выражение генов вирулентности в островах патогенности, образуемых умеренными конвертирующими фагами и у других видов бактерий. Установлено, что в хромосоме V. cholerae eltor присутствует еще один профаг К139, но его геном мало изучен.
Ген hap локализован на хромосоме. Таким образом, вирулентность (патогенность) и эпидемическую способность V. cholerae определяют 4 гена: ctxAB, tcp, toxR и hap.
Для обнаружения способности V. cholerae продуцировать холероген можно использовать различные методы.
1. Биологическая проба на кроликах. При внутримышечном введении холерных вибрионов кроликам-сосункам (возраст не более 2 нед.) у них развивается типичный холерный синдром: диарея, обезвоживание и гибель кролика.
2. Непосредственное обнаружение холерогена с помощью ПЦР, ИФМ или реакции пассивного иммунного гемолиза (холероген связывается с Gm1 эритроцитов, и они при добавлении антитоксических антител и комплемента лизируются). Однако обнаружения только способности продуцировать токсин недостаточно для определения эпидемической опасности таких штаммов. Для этого необходимо выявить наличие гена hap, поэтому лучше и надежнее всего дифференцировать токсигенные и эпидемические штаммы холерных вибрионов серогрупп О1 и О139 с помощью ПЦР с применением специфических праймеров для обнаружения всех 4 генов патогенности: ctxAB, tcp, toxR и hap.
Способность V. cholerae, не относящихся к серогруппам О1 или О139, вызывать спорадические или групповые диарейные заболевания у людей может быть связана либо с наличием у них энтеротоксинов типа LT или ST, стимулирующих аденилатили гуанилатциклазные системы соответственно, либо с наличием только генов ctxAB, но отсутствием гена hap.
Во время седьмой пандемии выделялись штаммы V. cholerae с различной степенью вирулентности: холерогенные (вирулентные), слабо холерогенные (маловирулентные) и нехолерогенные (невирулентные). Нехолерогенные V. cholerae, как правило, проявляют гемолитическую активность, не лизируются холерным диагностическим фагом ХДФ(5) и не вызывают заболевания человека.
Для фаготипирования V. cholerae О1 (в том числе и эльтор) С. Мукерджи были предложены наборы фагов, которые затем в России были дополнены другими фагами. Набор таких фагов (1 – 7) позволяет выделить среди V. cholerae О1 16 фаготипов. Для идентифицирования токсигенных и нетоксигенных V. cholerae эльтор вместо ХДФ-3, ХДФ-4 и ХДФ-5 теперь в России предложены фаги CTX+ (лизируют токсигенные вибрионы эльтор) и CTX– (лизируют нетоксигенные вибрионы эльтор).
Резистентность возбудителей холеры. Холерные вибрионы хорошо выживают при низкой температуре; во льду сохраняют жизнеспособность до 1 мес.; в морской воде – до 47 сут., в речной – от 3 – 5 дней до нескольких недель, в кипяченой минеральной воде сохраняются более 1 года, в почве – от 8 дней до 3 мес., в свежих испражнениях – до 3 сут., на вареных продуктах (рис, лапша, мясо, каши и др.) выживают 2 – 5 дней, на сырых овощах – 2 – 4 дня, на фруктах – 1 – 2 дня, в молоке и молочных продуктах – 5 дней; при хранении на холоде срок выживания увеличивается на 1 – 3 дня; на полотняном белье, загрязненном испражнениями, сохраняются до 2 сут., а на влажном материале – неделю. Холерные вибрионы при температуре 80 °C погибают через 5 мин, при 100 °C – моментально; высокочувствительны к кислотам;
под влиянием хлорамина и других дезинфектантов погибают через 5 – 15 мин. Они чувствительны к высушиванию и действию прямых солнечных лучей, но хорошо и долго сохраняются и даже размножаются в открытых водоемах и сточных водах, богатых органическими веществами, имеющих щелочную рН и температуру выше 10 – 12 °C. Высокочувствительны к хлору: доза активного хлора 0,3 – 0,4 мг/л воды за 30 мин вызывает надежное обеззараживание от холерного вибриона.
Особенности эпидемиологии. Основным источником инфекции является только человек – больной холерой или вибриононоситель, а также загрязненная ими вода. Никакие животные в природе холерой не болеют. Способ заражения – фекально-оральный. Пути заражения: а) основной – через воду, используемую для питья, купания и хозяйственно-бытовых нужд; б) контактно-бытовой и в) через пищу. Все крупные эпидемии и пандемии холеры были связаны с водой. Холерные вибрионы обладают такими приспособительными механизмами, которые обеспечивают существование их популяций как в организме человека, так и в определенных экосистемах открытых водоемов. Обильная диарея, которую вызывает холерный вибрион, приводит к очищению кишечника от конкурирующих бактерий и способствует широкому распространению возбудителя в окружающей среде, прежде всего в сточных водах и в открытых водоемах, куда их сбрасывают. Человек, больной холерой, выделяет возбудителя в огромном количестве – от 100 млн до 1 млрд на 1 мл испражнений, вибриононоситель выделяет 100 – 100 000 вибрионов в 1 мл, заражающая доза составляет около 1 млн вибрионов. Продолжительность выделения холерного вибриона у здоровых носителей составляет от 7 до 42 дней и 7 – 10 дней у переболевших. Более продолжительное выделение наблюдается крайне редко.
Особенностью холеры является то, что после нее, как правило, не остается длительного носительства и не формируется стойких эндемических очагов. Однако, как уже указывалось выше, в связи с загрязнением открытых водоемов сточными водами, содержащими в большом количестве органические вещества, моющие средства и поваренную соль, в летнее время холерный вибрион в них не только долго выживает, но даже и размножается.
Важное эпидемиологическое значение имеет тот факт, что холерные вибрионы О1-группы, как нетоксигенные, так и токсигенные, могут длительно сохраняться в различных водных экосистемах в виде некультивируемых форм. С помощью цепной полимеразной реакции при отрицательных бактериологических исследованиях на ряде эндемичных территорий СНГ в различных водоемах были обнаружены vctгены некультивируемых форм V. cholerae.
Эндемическим очагом холерного вибриона Эль-Тор является Индонезия, выход из нее этого виновника седьмой пандемии связан, как полагают, с расширением экономических связей Индонезии с внешним миром после приобретения ею независимости, а на продолжительность и молниеносное развитие пандемии, особенно ее второй волны, решающее влияние оказали отсутствие иммунитета к холере и различные социальные потрясения в странах Азии, Африки и Америки.
При возникновении заболеваний холерой осуществляют комплекс противоэпидемических мероприятий, среди которых ведущим и решающим является активное своевременное выявление и изоляция (госпитализация, лечение) больных в острой и атипичной форме и здоровых вибриононосителей; принимаются меры по пресечению возможных путей распространения инфекции; особое внимание уделяется водоснабжению (хлорирование питьевой воды), соблюдению санитарно-гигиенического режима на пищевых предприятиях, в детских учреждениях, местах общественного пользования; осуществляется строгий контроль, в том числе бактериологический, за открытыми водоемами, проводится иммунизация населения и т. п.
Особенности патогенеза и клиники. Инкубационный период при холере варьирует от нескольких часов до 6 сут., чаще всего – 2 – 3 дня. Попав в просвет тонкого кишечника, холерные вибрионы за счет подвижности и хемотаксиса к слизистой оболочке направляются к слизи. Чтобы проникнуть через нее, вибрионы вырабатывают ряд ферментов: нейраминидазу, муциназу, протеазы, лецитиназу, которые разрушают вещества, содержащиеся в слизи, и облегчают продвижение вибрионов к эпителиальным клеткам. Путем адгезии вибрионы прикрепляются к гликокаликсу эпителия и, теряя подвижность, начинают интенсивно размножаться, колонизируя микроворсинки тонкого кишечника (см. цв. вкл., рис. 101.2), и одновременно вырабатывать большое количество экзотоксина-холерогена. Молекулы холерогена связываются с моносиалоганглиозидом Gm1 и проникают в мембрану клетки, где активируют аденилатциклазную систему, а накапливающийся цАМФ вызывает гиперсекрецию жидкости, катионов и анионов Na+, HCO3—, K+, Cl— из энтероцитов, что и приводит к холерной диарее, обезвоживанию и обессоливанию организма. Различают три типа течения болезни:
1) бурное, тяжелое обезвоживающее диарейное заболевание, приводящее к смерти больного через несколько часов;
2) менее тяжелое течение, или понос без обезвоживания;
3) бессимптомное течение заболевания (вибриононосительство).
При тяжелой форме холеры у больных появляется понос, стул учащается, испражнения становятся все более обильными, принимают водянистый характер, утрачивают фекальный запах и имеют вид рисового отвара (мутная жидкость с плавающими в ней остатками слизи и клетками эпителия). Затем присоединяется изнурительная рвота, сначала содержимым кишечника, а затем рвотные массы приобретают вид рисового отвара. Температура у больного падает ниже нормы, кожа становится синюшной, морщинистой и холодной – холерный алгид. В результате обезвоживания происходит сгущение крови, развивается цианоз, кислородное голодание, резко страдает функция почек, появляются судороги, больной теряет сознание и наступает смерть. Летальность от холеры во время седьмой пандемии варьировала от 1,5 % в развитых странах до 50 % в развивающихся странах.
Постинфекционный иммунитет прочный, длительный, повторные заболевания наблюдаются редко. Иммунитет антитоксический и антимикробный, обусловлен антителами (антитоксины сохраняются дольше, чем антимикробные антитела), клетками иммунной памяти и фагоцитами.
Лабораторная диагностика. Основным и решающим методом диагностики холеры является бактериологический. Материалом для исследования от больного служат испражнения и рвотные массы; на вибриононосительство исследуют испражнения; у лиц, погибших от холеры, для исследования берут лигированный отрезок тонкого кишечника и желчный пузырь; из объектов внешней среды чаще всего исследуют воду открытых водоемов и сточные воды.
При проведении бактериологического исследования необходимо соблюдать следующие три условия:
1) как можно быстрее произвести посев материала от больного (холерный вибрион сохраняется в испражнениях короткий срок);
2) посуда, в которую берут материал, не должна обеззараживаться химическими веществами и не должна содержать их следы, так как холерный вибрион к ним очень чувствителен;
3) исключить возможность загрязнения и заражения окружающих.
Выделение культуры проводят по схеме: посев на ПВ, одновременно на щелочной МПА или какую-либо избирательную среду (лучше всего TCBS). Через 6 ч исследуют пленку, образующуюся на ПВ, и в случае необходимости делают пересев на вторую ПВ (высеваемость холерного вибриона в этом случае повышается на 10 %). С ПВ делают пересев на щелочной МПА. Подозрительные колонии (стекловидно-прозрачные) пересевают для получения чистой культуры, которую идентифицируют по морфологическим, культуральным, биохимическим свойствам, подвижности и окончательно типируют с помощью диагностических агглютинирующих сывороток О-, ОR-, Инаба и Огава и фагов (ХДФ). Предложены различные варианты ускоренной диагностики, наилучшим из них является люминесцентносерологический метод. Он позволяет обнаружить холерный вибрион непосредственно в исследуемом материале (или после предварительного подращивания в двух пробирках с 1 %-ной ПВ, в одну из которых добавляют холерный фаг) в течение 1,5 – 2 ч. Для ускоренного обнаружения холерного вибриона Нижегородским ИЭМ предложен набор бумажных индикаторных дисков, состоящих из 13 биохимических тестов (оксидаза, индол, уреаза, лактоза, глюкоза, сахароза, манноза, арабиноза, маннит, инозит, аргинин, орнитин, лизин), которые позволяют дифференцировать представителей рода Vibrio от родов Aeromonas, Plesiomonas, Pseudomonas, Comamonas и от семейства Enterobacteriaceae. Для быстрого обнаружения холерного вибриона в испражнениях и в объектах внешней среды может быть использована РПГА с антительным диагностикумом. С целью выявления некультивируемых форм холерного вибриона в объектах внешней среды применяют только метод цепной полимеразной реакции.
В тех случаях, когда выделяются V. cholerae не О1-группы, они должны быть типированы с помощью соответствующих агглютинирующих сывороток других серогрупп. Выделение от больного диареей (в том числе холероподобной) V. cholerae не О1-группы требует проведения таких же противоэпидемических мероприятий, как и в случае выделения V. cholerae О1-группы. При необходимости у таких вибрионов с помощью ПЦР определяют наличие генов патогенности ctxAB, tcp, toxR и hap.
Серологическая диагностика холеры имеет вспомогательный характер. С этой целью может быть использована реакция агглютинации, но лучше – определение титра вибриоцидных антител или антитоксинов (антитела к холерогену определяют иммуноферментным или иммунофлуоресцентным методами).
Лечение больных холерой должно заключаться прежде всего в регидратации и восстановлении нормального водно-солевого обмена. С этой целью рекомендуется использовать солевые растворы, например такого состава: NaCl – 3,5; NaHCO3 – 2,5; KCl – 1,5 и глюкоза – 20,0 г на 1 л воды. Такое патогенетически обоснованное лечение в сочетании с рациональной антибиотикотерапией позволяет снизить летальность при холере до 1 % и менее.
Специфическая профилактика. Для создания искусственного иммунитета были предложены различные вакцины, в том числе из убитых штаммов Инаба и Огава; холероген-анатоксин для подкожного применения и энтеральная химическая бивалентная вакцина, состоящая из анатоксина и соматических антигенов серотипов Инаба и Огава, так как перекрестный иммунитет не формируется. Однако продолжительность поствакцинального иммунитета составляет не более 6 – 8 мес., поэтому прививки проводят только по эпидемическим показаниям. В очагах холеры неплохо зарекомендовала себя антибиотикопрофилактика, в частности тетрациклином, к которому холерный вибрион проявляет высокую чувствительность. С такой же целью могут быть использованы и другие эффективные против V. cholerae антибиотики.