Партия на предсердиях с непредсказуемым исходом
Здоровое человеческое сердце – хорошо смазанная машина, которую приводят в движение несколько превосходно согласованных между собой двигателей. Они называются так: синусовый узел, АВ-узел, пучок Гиса, узел Ашоффа – Тавары (Ашофф-Товара) и волокна Пуркинье. Все это своего рода (живые) кардиостимуляторы, которые производят и передают электрические сигналы, приводящие сердечную мышцу в действие, иными словами, заставляющие ее биться.
О том, насколько гениально они работают, мы поговорим попозже. Сначала коснемся отдельных компонентов проводящей системы сердца.
Главным водителем сердечного ритма в этой жесткой иерархии является синусовый узел. Он определяет частоту и равномерность биения нашего сердца.
Если у человека высокое давление, порок клапанов сердца, заболевание сердечной мышцы или гиперфункция щитовидной железы, то порой мышцы предсердия перестают следовать указаниям синусового узла: они начинают сокращаться и расслабляться не равномерно и ритмично, а некоординированно[55]. Следствие – упоминавшаяся выше мерцательная аритмия. Но это не единственное серьезное последствие.
Из-под контроля может выйти передача электрических импульсов по направлению к желудочкам сердца, из-за чего не только предсердия начинают непродуктивно вибрировать, но и пульс становится неравномерным. В таком случае врачи говорят об абсолютной аритмии.
Представьте, что ваш пульс превышает 100 ударов в минуту, при том, что спортом вы не занимались. Вам трудно дышать – настолько трудно, что становится страшно. В груди давит, по лбу течет пот – а затем вдруг вы снова чувствуете себя превосходно, будто ничего не произошло. То, что вы пережили, – не инфаркт и не ваша фантазия, а мерцание желудочков сердца. Чтобы это однозначно подтвердить, медики делают ЭКГ[56].
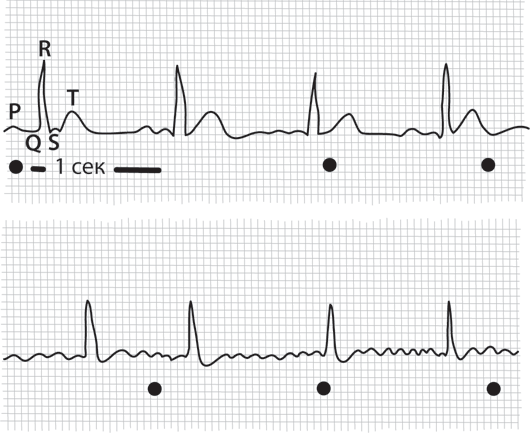
В синусовом ритме (вверху) сердце работает в привычном режиме. Четко видно отличие от мерцательной аритмии (внизу)
Острой угрозы для жизни мерцательная аритмия не представляет, однако ее последствия бывают опасными. Наибольшая опасность состоит в том, что в предсердиях может возникать повышенная турбулентность крови, из-за чего она сбивается в сгустки. Затем поток крови может унести их в большой круг кровообращения, где они будут путешествовать, пока их не занесет в маленький сосуд, диаметр которого не позволит им двигаться дальше. Такой сгусток (тромб, эмбол – оторванный кусок) становится пробкой, из-за которой отдельные части тела недополучают крови либо вовсе перестают ее получать. Если это происходит в мозгу, то следствием будет инсульт. В коронарных артериях тромб вызывает инфаркт, а в легочной артерии – ее эмболию. Без срочной медицинской помощи это может означать конец.
При мерцательной аритмии сердце, повышая частоту биения, будто делает рывок, как выбившийся из сил бегун на длинные дистанции; при этом он постепенно слабеет, пока в худшем случае вообще не остановится.
Важно
Если аритмия длится несколько дней или недель, она существенно ослабляет сердечную мышцу. Следствие – сердечная недостаточность.
Но почему такие сбои возникают в столь совершенной машине, как сердце, причем нередко в молодом возрасте? Наряду с ранее перенесенным инфарктом или коварным атеросклерозом, есть еще один фактор, все чаще отмечающийся именно у молодых людей. Это злоупотребление субстанцией, известной под многими именами. Химики называют ее С2Н5ОН, другие знают ее как спирт, горючее или огненную воду. Там, откуда я родом, ее именуют «последним напутствием». Конечно, имеется в виду алкоголь. Поскольку мерцательная аритмия нередко развивается после обильных возлияний на различных мероприятиях или в отпуске, врачи называют ее также «синдромом отпускника».
Однако алкоголь не единственный фактор, способствующий появлению мерцательной аритмии. Среди частых причин – заболевания митрального клапана, различные пороки и воспаления сердца, да и просто возраст. Хотя молодые люди нередко сталкиваются с нею, все же риск существенно возрастает после 50 лет – на 50 % каждые последующие 10 лет. Особенно подвержены аритмии люди с высоким давлением. Для них вероятность заболеть мерцательной аритмией оказывается почти в два раза выше, чем для остальных. Эту коварную форму аритмии могут вызывать и болезни, относящиеся, казалось бы, скорее к легким, чем к сердцу, например апноэ сна (когда дыхание прерывается во сне).
По статистике, мерцательная аритмия – одна из самых частых причин госпитализации или визита к врачу. И эти цифры растут, что можно списать также на современный образ жизни. К счастью, растет не только заболеваемость, но и число случаев успешного лечения. Продолжительность жизни пациентов, страдающих от мерцательной аритмии, постоянно увеличивается. В частности, для пациентов старше 65 лет она уже сравнялась с прогнозом для людей без нарушений ритма. Это не в последнюю очередь объясняется тем, что люди все раньше начинают лечить подобные отклонения, ведь вероятность рецидива повышается с каждым острым приступом аритмии, пока недуг не станет хроническим. Повторение – мать учения, вот только в этом случае сердце учится мастерски мерцать.
Если предсердия мерцают в течение недели или дольше, говорят о персистирующей форме мерцательной аритмии. Она отличается от обычной тем, что без посторонней помощи сердце не может вернуться к нормальному ритму. Помощь может быть разной. Можно принимать медикаменты, поддерживающие сердечный ритм. А можно прибегнуть к такому способу, как кардиоверсия, при которой сердцу помогают выбраться из затруднительного положения за счет относительно слабых, но действенных импульсов тока.
Если же таким образом восстановить синусовый ритм не удается, то у медицины остается не так уж много возможностей. Приоритетом становится нормализация частоты пульса. Ее стараются снизить до приемлемой величины, но опасность возникновения тромбов за счет этого не устраняется. Их пытаются взять под контроль с помощью препаратов, разжижающих кровь, например «Маркумара»[57].
Медикаментозная терапия, направленная на снижение частоты сердечных сокращений, не всегда оказывает желаемое воздействие. В таких случаях остается возможность облитерировать атриовентрикулярный узел (часть системы генерации и передачи импульсов возбуждения) и тем самым прервать электрическую связь между предсердиями и желудочками. Но здесь не все так просто. Ведь желудочкам нужен импульс, побуждающий их к ритмическим действиям, а значит, теперь им потребуется помощь кардиостимулятора. Это своего рода искусственный генератор ритма, используемый вместо природного. Его можно сравнить с дополнительной свечой зажигания в автомобильном двигателе. Если «свечи зажигания» нашего сердца больше не в состоянии поддерживать мотор на ходу, на помощь приходит прибор.
Такой кардиостимулятор состоит из корпуса с батарейкой и трех или менее проводов, называемых электродами или зондами. Они соединены с сердечной мышцей и контролируют сердцебиение. Как только оно замедляется или прерывается, кардиостимулятор за счет электроимпульсов обеспечивает правильный режим сокращения и расслабления сердечной мышцы, с тем чтобы сердце билось стабильно и равномерно. Напомню, что нестабильное сердцебиение чревато головокружениями и обмороками. Нередко бывает, что, пока человек отдыхает на диване, его сердце бьется нормально, но при малейшем физическом напряжении происходит срыв ритма. В таких случаях кардиостимулятор – а первый из них был применен на человеке еще в 1958 году в Швеции – это великое благо.
Современные кардиостимуляторы размером обычно не больше монетки в два евро и потому абсолютно незаметны. В зависимости от того, будет ли прибор использоваться постоянно или это временное решение, подбирают соответствующую модель, которую располагают на поверхности тела или под кожей, причем скальпель нужен далеко не всегда. Порой достаточно приклеить большой электрод на кожу в области сердца, и он будет исправно выполнять свою работу, регулярно посылая импульсы тока. Правда, чтобы импульсы проникали через кожу к сердцу, они должны быть довольно сильными. Поэтому внешние кардиостимуляторы – их называют неинвазивными, то есть не повреждающими ткани, – применяют в экстренных случаях или же если по какой-либо причине установку требуется провести как можно быстрее.
Существует еще один вариант стимуляции сердца, правда, довольно непопулярный, – через пищевод. В него вводят электрод и доводят до уровня сердца, откуда прибор посылает сердцу импульсы. Все это сопровождается неприятными ощущениями у пациентов, в связи с чем данный метод применяют редко.
Можно также через вену подводить электрод к правой половине сердца, а сам кардиостимулятор крепить снаружи к телу. Однако такая внутрикардиальная стимуляция – лишь временная и вынужденная мера, потому что любой мостик между организмом и внешней средой открывает пути для болезнетворных микробов, то есть возникает опасность инфекции, которую не стоит недооценивать. Микробы должны оставаться снаружи, для чего мы тщательно закрываем все двери на замок.
Когда говорят о кардиостимуляторе, как правило, имеют в виду прибор, вживленный под кожу или даже под грудную мышцу[58]. Звучит неприятно, но в действительности это вполне безобидное вмешательство, зачастую требующее лишь местного наркоза. Подобный кардиостимулятор служит от пяти до десяти лет, обеспечивая ритмичное сердцебиение.
Но до тех пор, пока такой аппарат вам не потребовался, у вас есть много возможностей защитить сердце от нарушений ритма. Прекрасный метод – расслабиться. Почему бы прямо сейчас не поехать в отпуск? И если вы не выберете какой-нибудь пятизвездочный отель на Майорке, где все включено, в том числе безудержные попойки, то ваш отпуск почти наверняка не обернется партией на предсердиях с непредсказуемым исходом.
Важно
Если различные методы терапии, направленные на снижение частоты сердцебиения, не дают должного эффекта, то не обойтись без кардиостимулятора. Современные кардиостимуляторы невелики, абсолютно незаметны и надежны. А операции по их вживлению вполне безобидны и зачастую требуют лишь местного наркоза.






