Отслойка сетчатки
Отслойка сетчатки представляет собой отделение слоя палочек и колбочек, т. е. нейроэпителия, от пигментного эпителия сетчатки, обусловленное скоплением жидкости между ними. При этом нарушается питание наружных слоев сетчатки, что приводит к быстрой потере зрения.
Возможность отслоения сетчатки обусловлена особенностями ее строения. Важную роль играют дистрофические изменения сетчатки и тракционные воздействия со стороны стекловидного тела.
Различают дистрофическую, травматическую и вторичную отслойку сетчатки.
Дистрофическая, называемая также первичной, идиопатической, регматогенной (от греч. rhegma – разрыв), возникает в связи с разрывом сетчатки, через который под нее проникает жидкость из стекловидного тела.
Травматическая развивается вследствие прямой травмы глазного яблока – контузии или проникающего ранения.
Вторичная является следствием различных заболеваний глаза: новообразований хориоидеи и сетчатки, увеитов и ретинитов, цистицеркоза, сосудистых поражений, кровоизлияний, диабетической и почечной ретинопатии, тромбозов центральной вены сетчатки и ее ветвей, ретинопатии недоношенных и при серповидно–клеточной анемии, ангиоматоза Гиппеля – Линдау, ретинита Коатса и др.
Особенности патогенеза и клиники травматической и вторичной ОС представлены в соответствующих разделах учебника (см. главы 20, 23).
Основным патогенетическим фактором в развитии дистрофической и травматической отслойки сетчатки является разрыв сетчатки или отрыв ее от зубчатой линии.
Причины формирования разрывов сетчатки окончательно не установлены. Однако в патогенезе разрывов и отслойки сетчатки, несомненно, имеют значение дистрофические изменения сетчатки и хориоидеи, тракционные воздействия со стороны стекловидного тела и ослабление связей между фоторецепторным слоем сетчатки и пигментным эпителием.
Среди периферических витреохориоретинальных дистрофий условно можно выделить наиболее часто встречающиеся формы (рис. 15.14).
В соответствии с локализацией следует различать экваториальные, параоральные (у зубчатой линии) и смешанные формы периферических витреохориоретинальных дистрофий, которые выявляют в 4–12% глаз в общей популяции. Наиболее опасной в плане возникновения разрывов и отслойки сетчатки считается решетчатая дистрофия.
Решетчатая дистрофия сетчатки располагается обычно экваториально или кпереди от экватора глаза. Ее характерным признаком является сеть переплетающихся белых линий (облитерированных сосудов сетчатки), между которыми выявляют участки истончений, разрывы сетчатки и витреоретинальные сращения. При прогрессировании решетчатой дистрофии могут формироваться не только дырчатые, но и клапанные, а также большие атипичные разрывы по всей длине области поражения ("гигантские" разрывы). Излюбленная локализация – верхненаружный квадрант глазного дна, однако встречаются и круговые варианты решетчатой дистрофии.
Разрывы сетчатки. Дырчатые разрывы чаще всего сочетаются с решетчатой и кистовидной дистрофией, а разрывы с крышечкой и клапанные, как правило, обусловлены витреоретинальной тракцией, задней отслойкой стекловидного тела, его ретракцией и кровоизлияниями и являются второй после решетчатой дистрофии причиной возникновения отслойки сетчатки.
Патологическая гиперпигментация имеет вид множественных пигментированных фокусов различных величины и формы. Она нередко сопутствует решетчатой дистрофии и сочетается с витреоретинальными сращениями.
Кистовидная дистрофия сетчатки локализуется на крайней периферии глазного дна, возникает в молодом возрасте, прогрессируя к старости. Микрокисты могут сливаться, формируя более крупные кисты сетчатки, возможны разрывы как внутренних, так и наружных стенок кист. Офтальмоскопически кисты выглядят как множественные круглые или овальные ярко–красные прозрачные образования.
Ретиношизис. – расслоение сетчатки – возникает как следствие пороков ее развития или дистрофических процессов. К врожденным формам ретиношизиса относятся врожденные кисты сетчатки, Х–хромосомный ювенильный ретиношизис, при котором более чем у половины больных, помимо периферических изменений, отмечается патология сетчатки в макулярной области, приводящая к снижению зрения. При плоском ретиношизисе сетчатка приобретает серовато–беловатый цвет, чаще всего в нижненаружных отделах глазного дна. Прогрессируя, ретиношизис может трансформироваться в гигантские кисты сетчатки, появляются разрывы в стенках ретиношизиса. Дистрофический ретиношизис чаще всего возникает при миопии, а также в пожилом и старческом возрасте.
Хориоретинальная атрофия имеет вид атрофических фокусов с пигментированной каймой. Увеличиваясь в размерах, атрофические очаги могут сливаться, захватывая всю нижнюю периферию глазного дна, нередко распространяясь по всей его окружности. Заболевание развивается в пожилом возрасте на обоих глазах и редко приводит к отслойке сетчатки.
Смешанные формы обусловлены сочетанием перечисленных выше видов дистрофий.
В клинической практике периферические витреохориоидальные дистрофии часто не диагностируют, так как они не вызывают нарушения зрительных функций. Для того чтобы выявить эти изменения нужно исследовать периферию глазного дна в условиях медикаментозного расширения зрачка. С этой целью проводят бинокулярную офтальмоскопию, биомикроскопию с помощью положительных линз и трехзеркальной линзы Гольдмана, при необходимости в сочетании с поддавливанием склеры (склерокомпрессия). Своевременное обнаружение измененных участков, в связи с наличием которых существует угроза разрывов, позволяет провести успешную световую или хирургическую профилактику отслойки сетчатки.
К факторам риска возникновения отслойки сетчатки относятся периферические витреохориоретинальные дистрофии, уже имеющаяся отслойка сетчатки на одном глазу, осложненная миопия, афакия, врожденная патология и травмы органа зрения (прямые и контузионные), работа, связанная с чрезмерным физическим напряжением и подъемом больших тяжестей, наличие отслойки или дистрофий в сетчатке у родственников I степени родства.
Клиническая картина при отслойке сетчатки складывается из субъективных и объективных симптомов.
Жалобы больного сводятся к внезапному появлению скотом, т. е. выпадений в поле зрения (обозначаемых пациентом, как "завеса”, "пелена" перед глазом), которые прогрессивно увеличиваются и приводят к еще большему снижению остроты зрения. Этим субъективным симптомам могут предшествовать ощущения "вспышек и молний” (фотопсии), искривления предметов (метаморфопсии), плавающие помутнения.
При выяснении анамнеза следует обратить внимание на наличие отслойки сетчатки у членов семьи больного, миопии, травм, физических напряжений.
Помимо обычного офтальмологического исследования, у больного, у которого заподозрена отслойка сетчатки, должны быть проведены периметрия, биомикроскопия стекловидного тела и сетчатки, непрямая (лучше бинокулярная) офтальмоскопия. При затруднениях в диагностике и выборе оптимального метода лечения полезна оценка энтоптических феноменов, склерокомпрессия, использование ультразвукового и электрофизиологического исследований.
Характерные для отслойки сетчатки выпадения в поле зрения и степень снижения остроты зрения зависят от локализации и распространенности отслойки и вовлечения в патологический процесс макулярной области. Выпадение в поле зрения возникает на стороне, противоположной расположению отслойки. Механофосфен в зоне поражения отсутствует, ЭРГ либо не регистрируется, либо резко субнормальна.
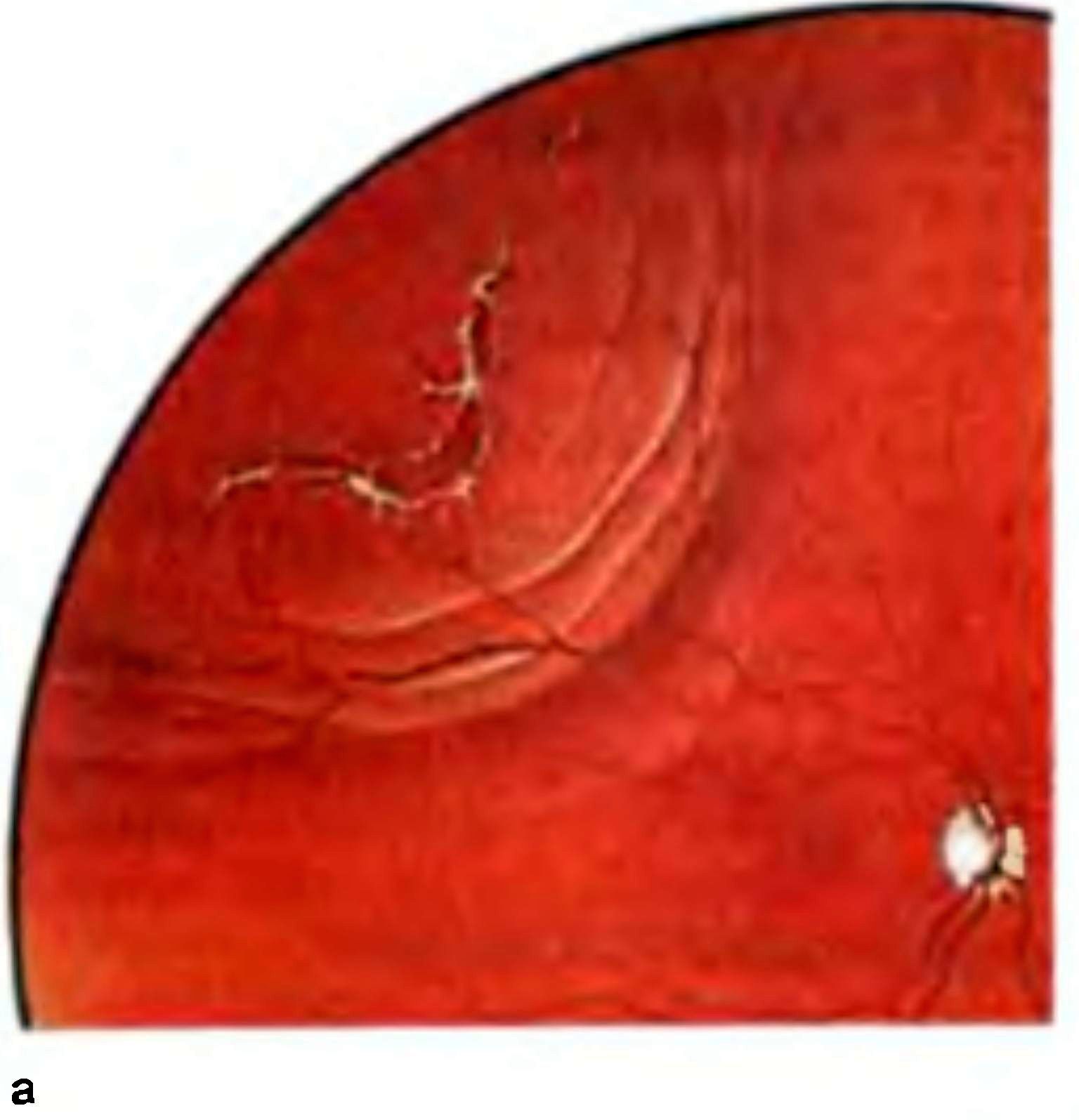
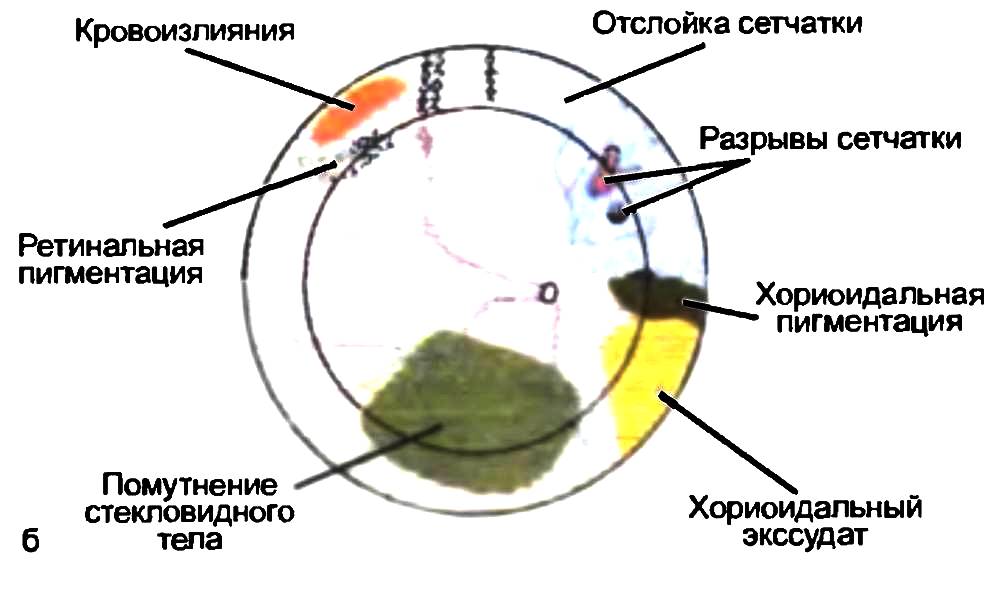
Рис. 15.15. Отслойка сетчатки, а – регматогенная отслойка сетчатки с разрывами; б – ретинальная карта с использованием международного цветового кода.
У половины больных выявляют относительное (по сравнению с парным глазом) снижение внутриглазного давления.
Биомикроскопия позволяет уточнить характер витреоретинальных взаимоотношений, определить наличие деструкции стекловидного тела, пигментных гранул, шварт, кровоизлияний, отслойки стекловидного тела.
Офтальмоскопически отслойка сетчатки проявляется исчезновением на том или ином протяжении глазного дна нормального красного рефлекса, который в зоне отслойки становится серовато–беловатым, а сосуды сетчатки – более темными и извитыми, чем обычно (рис. 15.15,а). В зависимости от распространенности, высоты и давности отслойки сетчатки она то более, то менее выступает в стекловидное тело, сохраняя в ранние сроки почти полную прозрачность. При небольшой высоте отслойки (так называемая плоская отслойка) судить о ее наличии можно лишь по изменению хода сосудов и меньшей четкости рисунка хориоидеи, а также по снижению биоэлектрической активности сетчатки. При высокой и пузыревидной отслойке сетчатки диагноз не вызывает сомнений, поскольку виден колышащийся беловато–сероватый пузырь. При длительном существовании отслоенной сетчатки и нарастании процессов витреоретинальной пролиферации в сетчатке возникают грубые складки, звездчатые рубцы. Отслоенная сетчатка становится неподвижной, ригидной. В конечном счете она приобретает воронкообразную форму и сохраняет связь с подлежащими оболочками только вокруг диска зрительного нерва и у зубчатой линии.
Разрывы и отрывы сетчатки имеют красный цвет и разную форму. Различают разрывы дырчатые, клапанные, с крышечкой, атипичные. Разрывы могут быть одиночными и множественными, центральными и парацеитральными, экваториальными и параоральными (расположены вблизи зубчатой линии). Вид, локализация и размер разрыва во многом определяют топографию и скорость распространения отслойки сетчатки. При расположении разрывов в верхней половине глазного дна отслойка, как правило, прогрессирует значительно стремительнее, чем при нижних разрывах и отрывах. Наиболее часто разрывы локализуются в верхненаружном квадранте глазного дна. Врач, обнаружив один разрыв в сетчатке, обязательно должен продолжить поиски, последовательно осматривая центральные и парацентральные, а затем экваториальные и параоральные отделы глазного дна по меридианам, так как выявление и блокада всех разрывов сетчатки определяет как выбор оптимального метода вмешательства, так и его эффективность. Необходимо также выявить витреоретинальные сращения.
Все выявленные изменения заносят в специальную карту глазного дна, принятую Международным обществом ретинологов (рис. 15.15,6).
Профилактика отслойки сетчатки сводится к раннему выявлению периферических дистрофий сетчатки, своевременному проведению профилактических вмешательств, рациональному трудоустройству больных и динамическому наблюдению за ними. Чаще всего для профилактики отслойки используют лазерную фотокоагуляцию и криопексию. Особое внимание необходимо уделять пациентам из групп повышенного риска возникновения ОС, в которых следует расширять показания к профилактическим вмешательствам.
Хирургическое лечение отслойки сетчатки имеет цель блокировать разрывы сетчатки и устранить витреоретинальные сращения, оттягивающие сетчатку в полость стекловидного тела.
Все используемые с этой целью методы оперативных вмешательств можно условно разделить на три группы.
Гипер– или гипотермические (фотокоагуляция, диатермокоагуляция, криопексия), локальные транспупиллярные или транссклеральные воздействия, призванные вызвать слипчивое воспаление в зоне разрывов сетчатки и прочно фиксировать сетчатку.
Склеропластические операции (временное баллонное или постоянное локальное, циркулярное или комбинированное пломбирование склеры в зоне проекции разрывов сетчатки силиконовыми или биологическими имплантатами), направленные на восстановление контакта сетчатки с подлежащими оболочками. Пломба, наложенная снаружи на склеру, вдавливает ее внутрь и приближает наружную капсулу глаза и хориоидею к отслоенной и укороченной сетчатке.
Интравитреальные вмешательства – это операции, выполняемые внутри полости глаза. Прежде всего производят витрэктомию – иссечение измененного стекловидного тела и витреоретинальных шварт. Для того чтобы придавить сетчатку к подлежащим оболочкам глаза, вводят расширяющиеся газы, перфторорганические соединения или силиконовое масло. Ретинотомия – это рассечение укороченной и сократившейся отслоенной сетчатки с последующим расправлением ее и фиксацией краев с помощью крио– или эндолазерной коагуляции. В отдельных случаях используют микроскопические ретинальные гвозди и магниты. Операции выполняют с эндоскопическим освещением при помощи специальных манипуляторов.
Обязательным условием успеха операций по поводу отслойки сетчатки является их своевременность, так как длительное существование отслойки приводит к гибели зрительно–нервных элементов сетчатки. В таких случаях даже при полном анатомическом прилегании сетчатки не происходит восстановления или повышения зрительных функций. Необходим также постоянный тщательный офтальмоскопический контроль за надежной блокадой всех разрывов сетчатки в ходе операции. При отсутствии контакта сетчатки с подлежащими оболочками в зоне разрывов показана наружная или внутренняя эвакуация субретинальной жидкости и комбинация как эписклеральных, так и эндовитреальных приемов.
При выполнении операции на современном техническом уровне удается добиться прилегания сетчатки у 92–97% больных. В раннем послеоперационном периоде показано проведение местной и общей противовоспалительной терапии с применением нестероидных и стероидных препаратов, системной энзимотерапии при наличии кровоизлияний. В последующем целесообразно проведение повторных курсов лечения, включающих препараты, нормализующие гемодинамику и микроциркуляцию глаза. Больные, оперированные по поводу отслойки сетчатки, должны находиться под диспансерным наблюдением офтальмолога и избегать физических перегрузок.