Патология слезоотеодящего аппарата
Сужение нижней слезной точки – одна из частых причин упорного слезотечения. О сужении слезной точки можно говорить при ее диаметре меньше 0,1 мм. Если не удается расширить диаметр слезной точки позорным введением конических зондов. то возможна операция – увеличение ее просвета иссечением небольшого треугольного или квадратною лоскута из задней стенки начальной части канальца (рис. 8.3).

Рис. 8.3. Активация нижней слезной точки.
Выворот нижней слезной точки бывает врожденным или приобретенным. может возникнуть при хроническом блефароконъюнктивите, старческой атонии век и т. д. Слезная точка не погружена в слезное озеро, а повернута кнаружи. В легких случаях выворот можно устранить за счет иссечения лоскутов слизистой оболочки конъюнктивы под нижней слезной точкой с последующим наложением стягивающих швов (рис. 8.4). В тяжелых случаях проводят пластические операции, одновременно устраняющие выворот нижнего века.
Непроходимость слезных канальцев развивается чаще вследствие воспаления слизистой оболочки век и канальцев при конъюнктивитах. Небольшие по протяженности (1–1,5 мм) облитерации можно устранить зондированием с последующим введением с помощью зонда Алексеева в просвет канальца на несколько недель бужирующих нитей и трубочек.
При неустранимом нарушении функции нижнего слезного канальца показана операция – активация верхнего слезного канальца. Суть операции заключается в том, что, начиная от верхней слезной точки, иссекают полоску внутренней стенки канальца до внутреннего угла глазной щели. При этом слеза из слезного озера будет сразу попадать во вскрытый верхний слезный каналец, что позволит предупредить слезостояние.

Рис. 8.4. Устранение выворота нижней слезной точки по Шарц. а – наложение швов на края раны; б – завязывание среднего шва на валике.
Воспаление канальца (дакриоканаликулит) чаще возникает вторично на фоне воспалительных процессов глаз, конъюнктивы. Кожа в области канальцев воспаляется. Отмечаются выраженное слезотечение, слизистогнойное отделяемое из слезных точек. Для грибковых каналикулитов характерно сильное расширение канальца, заполненного гноем и грибковыми конкрементами. Лечение каналикулитов консервативное в зависимости от вызвавших причин. Грибковые каналикулиты лечат расщеплением канальца и удалением конкрементов с последующим смазыванием стенок вскрытого канальца настойкой йода и назначением нистатина.
Повреждения слезных канальцев возможны при травме внутренней части век. Необходима своевременная хирургическая обработка, иначе возникнет не только косметический дефект, но и слезотечение. Во время первичной хирургической обработки раны сопоставляют края поврежденного нижнего слезного канальца, для чего проводят зонд Алексеева через нижнюю слезную точку и каналец, устье слезных канальцев, верхний слезный каналец и выводят его конец из верхней слезной точки (рис. 8.5, а). После введения в ушко зонда силиконового капилляра зонд извлекают обратным движением и его место в слезоотводящих путях занимает капилляр. Кососрезанные концы капилляра фиксируют одним швом – образуется кольцевая лигатура. На мягкие ткани в месте их разрыва накладывают кожные швы (рис. 8.5, б). Кожные швы снимают через 10–15 дней, кольцевую лигатуру удаляют через несколько недель.
Врожденный дакриоцистит. Основная его причина состоит в том, что к моменту рождения не открывается (вследствие аномалии развития) носовое устье носослезного протока, которое в таких случаях заканчивается слепым мешком. Через несколько дней после рождения появляется незначительное слизисто–гнойное отделяемое из конъюнктивального мешка. У детей заболевания слезоотводящих путей часто бывают причиной хронических конъюнктивитов, флегмоны слезного мешка и орбиты, поражения роговицы, септикопиемии и т. д. Неизлеченные дакриоциститы постепенно приводят к необратимым анатомическим изменениям слезных путей, которые со временем исключают успех консервативного лечения.
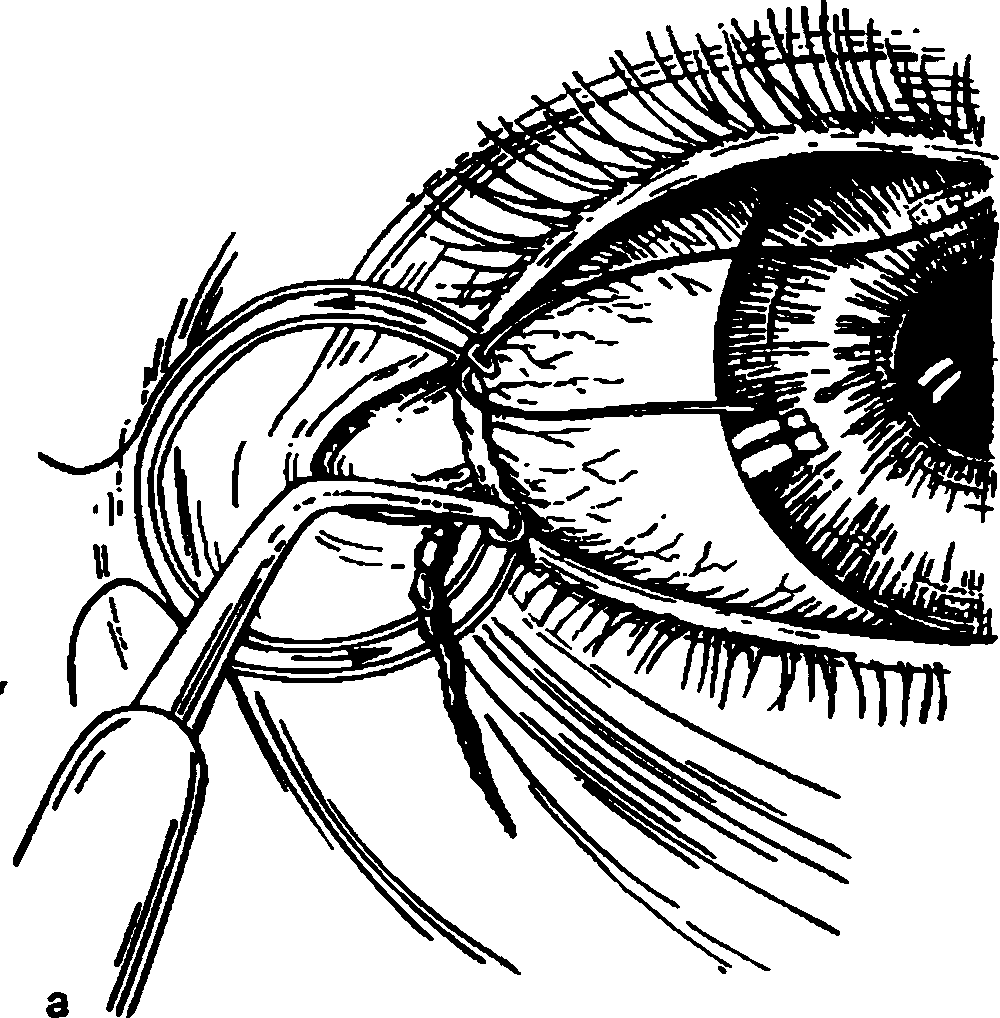
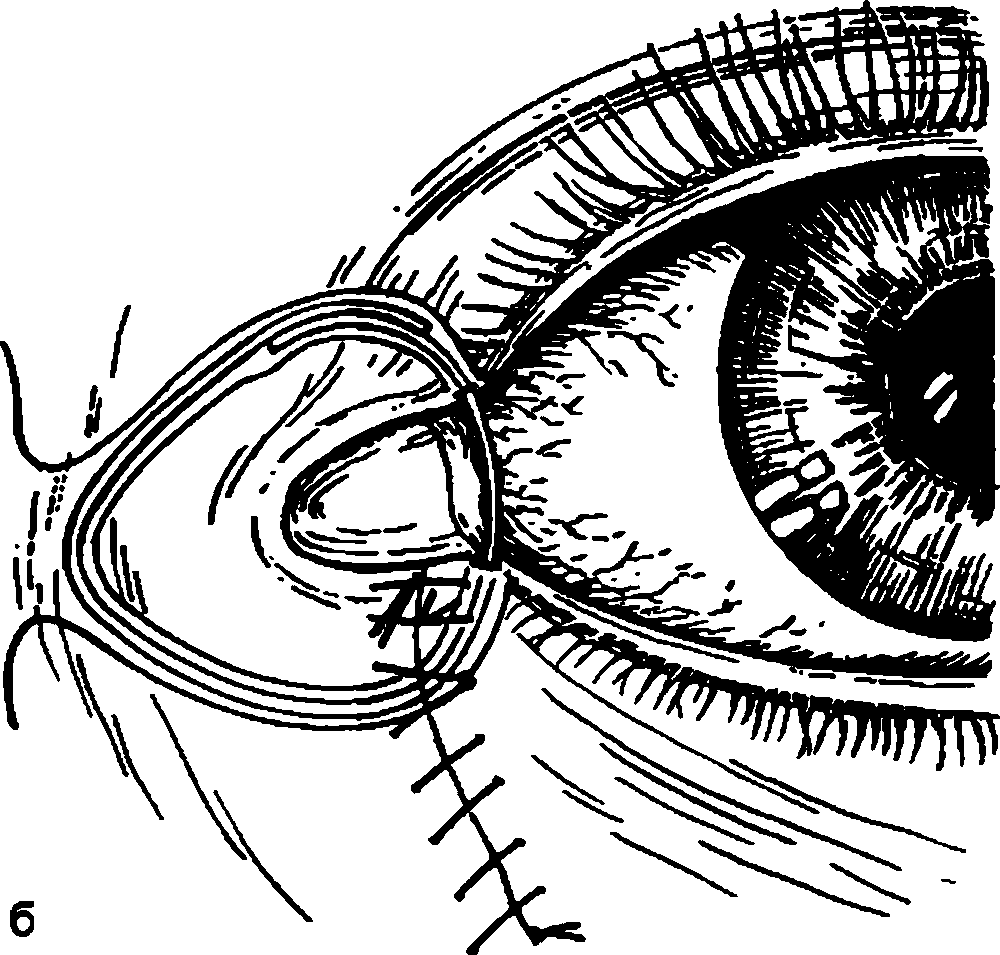
Рис. 8.5. Устранение повреждений нижнего слезного канальца.
в – через верхнюю слезную точку зондом Алексеева вводят силиконовый капилляр; б – фиксация капилляра в виде кольцевой лигатуры. Швы на кожу.
Лечение рекомендуется начинать с энергичного массажа слезного мешка снаружи у внутреннего угла глазной щели сверху вниз. От толчкообразного надавливания на содержимое слезного мешка разрывается мембрана, закрывающая выход из носослезного протока, и восстанавливается проходимость слезоотводящих путей. При отсутствии положительного эффекта переходят к эндоназальному ретроградному зондированию, которое надо начинать с двухмесячного возраста. Без анестезии под контролем зрения хирургический пуговчатый зонд, изогнутый на конце под прямым углом, вводят по дну носа до половины длины нижнего носового хода (рис. 8.6). При выведении пуговчатого зонда плотно прижимают к своду нижнего носового хода отогнутый конец зонда и перфорируют препятствие в устье носослезного протока, затем зонд извлекают. После зондирования промывают слезные пути раствором антибиотика. Это ускоряет процесс восстановления нормального слезоотведения. При отсутствии эффекта повторные зондирования проводят с интервалом 5–7 дней. Трехкратное зондирование оправдано до 6–месячного возраста. Отсутствие эффекта от ретроградного зондирования заставляет переходить к лечению зондированием снаружи зондом Боумена № 0 или № 1. После расширения слезной точки коническим зондом вводят горизонтально зонд Боумена по канальцу в мешок, затем переводят его в вертикальное положение и продвигают вниз по носослезному протоку, перфорируя в нижней его части нерассосавшуюся к моменту рождения мембрану. При отсутствии эффекта и от этого лечения детям старше 2 лет производят дакриоцисториностомию (см. ниже).
Острый гнойный дакриоцистит, или флегмона слезного мешка, – это гнойное воспаление слезного мешка и окружающей его клетчатки. Заболевание может развиться и без предшествующего хронического воспаления слезоотводящих путей при проникновении инфекции из воспалительного очага на слизистой оболочке носа или в околоносовых пазухах.
При флегмоне слезного мешка в области внутреннего угла глазной щели и на соответствующей стороне носа или щеки появляются краснота кожи и плотная резко болезненная припухлость. Веки становятся отечными, глазная щель сужается или глаз закрывается полностью. Распространение воспалительного процесса на окружающую мешок клетчатку сопровождается бурной общей реакцией организма (повышение температуры, нарушение общего состояния, слабость и т. п.). В разгар воспаления назначают антибиотики, сульфаниламиды, обезболивающие и жаропонижающие препараты. Постепенно инфильтрат становится мягче, формируется абсцесс. Флюктуирующий абсцесс вскрывают и гнойную полость дренируют. Абсцесс может вскрыться самостоятельно, после чего воспалительные явления постепенно стихают. Иногда на месте вскрывшегося гнойника остается незаживающий свищ, из которого выделяются гной и слеза. После перенесенного острого дакриоцистита появляется тенденция к повторным вспышкам флегмонозного воспаления. Чтобы этого не допустить, в спокойном периоде выполняют радикальную операцию – дакриоцисгориностомию (см. ниже).
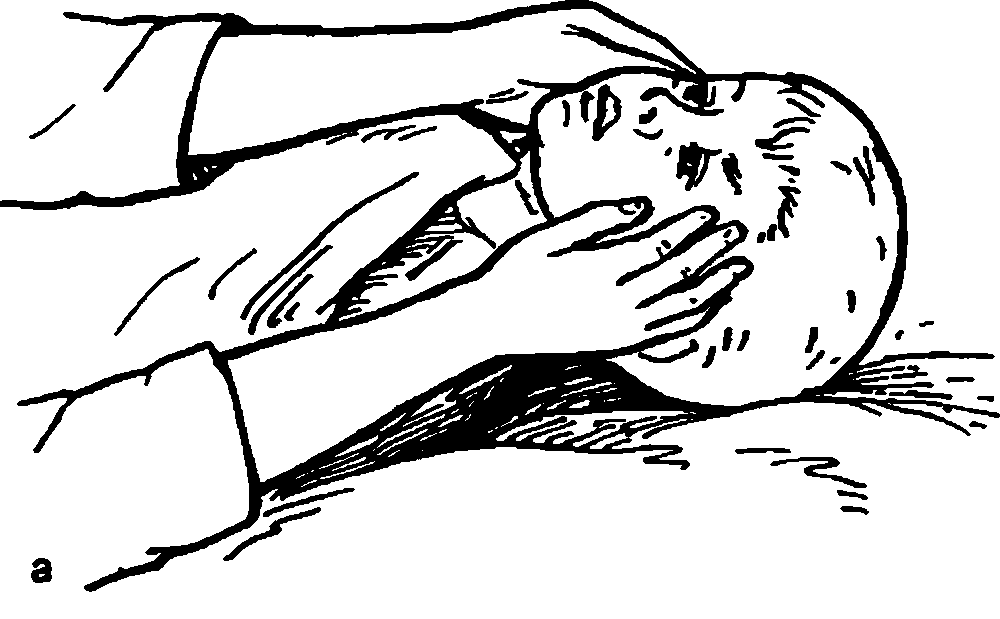
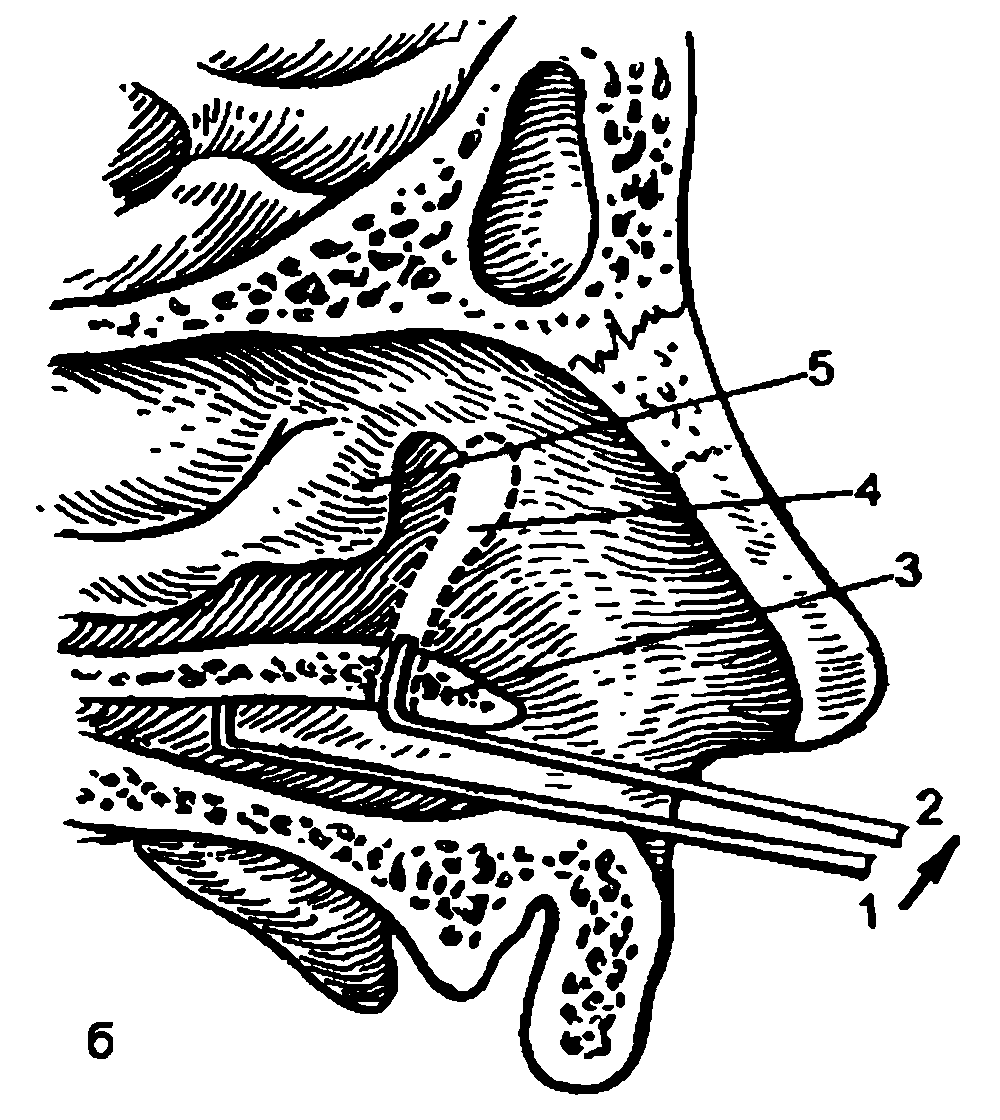
Рис. 8.6. Эндоназальное зондирование при врожденных дакриоциститах.
а – положение и фиксация ребенка для ретроградного зондирования; б – методика ретроградного зондирования носослезного протока: 1 – пуговчатый зонд в нижнем носовом ходе; 2 – зонд в устье носослезного протока; 3 – основание нижней носовой раковины; 4 – слезный мешок и проток; 5 – средняя носовая раковина.
Хронический гнойный дакриоцистит. Хроническое воспаление слезного мешка (дакриоцистит) развивается чаще вследствие нарушения проходимости носослезного протока. Задержка слезы в мешке приводит к появлению в нем микроорганизмов, чаще стафилококков и пневмококков. Образуется гнойный экссудат. Больные жалуются на слезотечение и гнойное отделяемое. Конъюнктива век, полулунная складка слезное мясцо гиперемированы. Отмечается припухлость области слезного мешка, при надавливании некоторую из слезных точек выделяется слизисто–гнойная или гнойная жидкость. Постоянное слезотечение и гнойные выделения из слезноп мешка в конъюнктивальную полостс являются не только болезнью "дис комфорта", но и фактором сниженш трудоспособности. Они ограничивают возможность выполнения ряда профессий (токари, ювелиры, хирурги, водители транспорта, люди, работающие с компьютерами, артисты, спортсмены и т. д.).
Заболеванию подвержены чаще лица среднего возраста. У женщин дакриоцистит встречается чаще, чем у мужчин. Слезотечение резко усиливается на открытом воздухе, особенно при морозе и ветре, ярком свете.
Дакриоциститы нередко приводят к тяжелым осложнениям и инвалидности. Даже малейший дефект эпителия в роговице при попадании соринки может стать входными воротами для кокковой флоры из застойного содержимого слезного мешка. Возникает ползучая язва роговицы, приводящая к стойкому нарушению зрения. Тяжелые осложнения могут возникнуть и в том случае, если гнойный дакриоцистит остается нераспознанным перед полостной операцией на глазном яблоке.
В этиопатогенезе дакриоцистита играют роль многие факторы: профессиональные вредности, резкие колебания температуры окружающего воздуха, заболевания носа и придаточных пазух, травмы, снижение иммунитета, вирулентность микрофлоры, диабет и т. д. Закупорка носослезного протока чаше всего возникает в результате воспаления его слизистой оболочки при ринитах. Иногда причиной нарушения проходимости носослезного протока бывает его повреждение при травме, нередко хирургической (при пункции гайморовой пазухи, гайморотомии). Однако большинство авторов считают основной причиной развития дакриоциститов наличие патологических процессов в полости носа и его придаточных пазухах.
В настоящее время хроническое воспаление слезного мешка лечат в основном хирургическим путем: выполняют радикальную операцию – дакриоцисториностомию, с помощью которой восстанавливают слезоотведение в нос. Суть операции состоит в создании соустья между слезным мешком и полостью носа. Операцию выполняют с наружным или внутриносовым доступом.
Принцип наружной операции был предложен в 1904 г. ринологом Тоти, позднее она совершенствовалась.
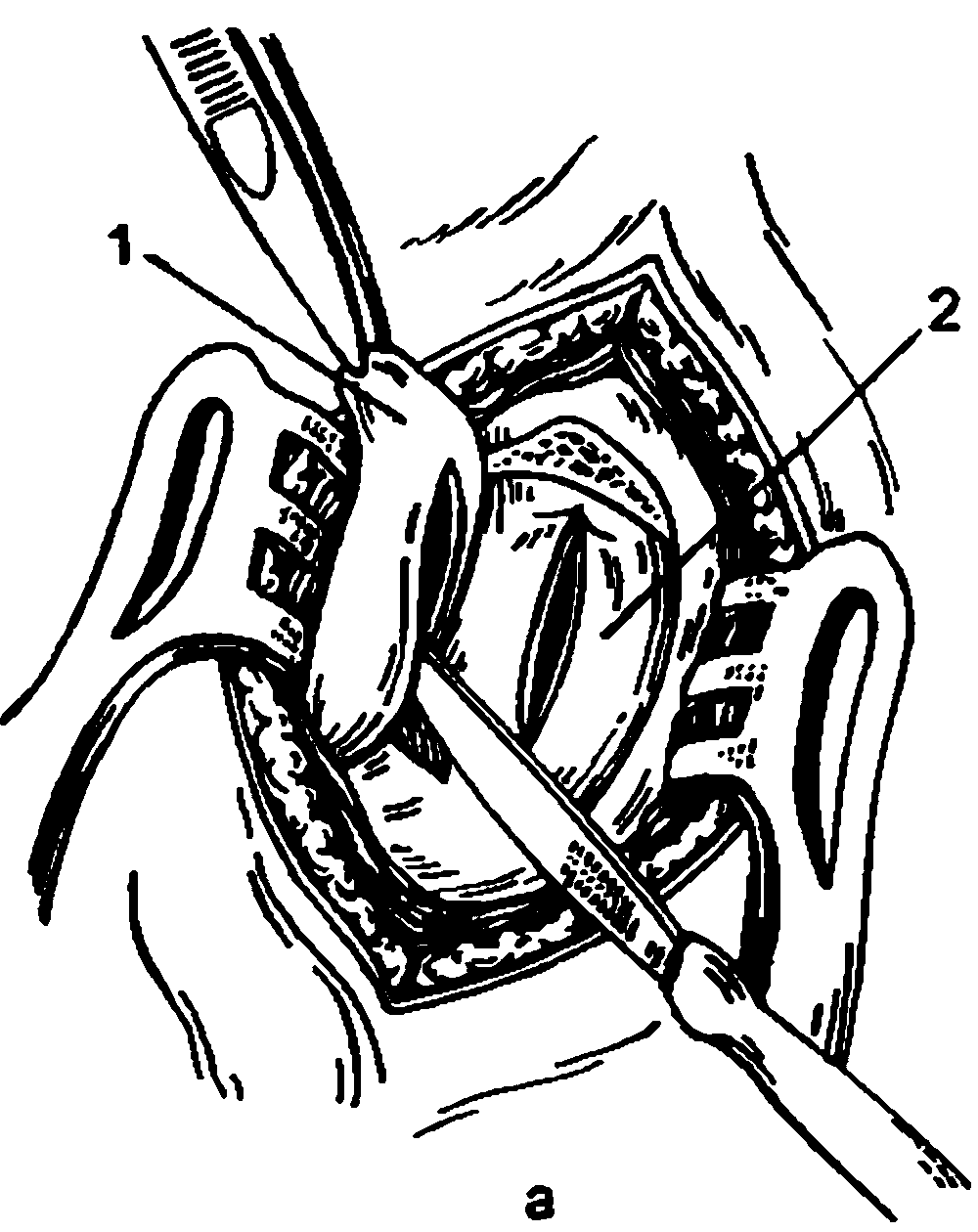

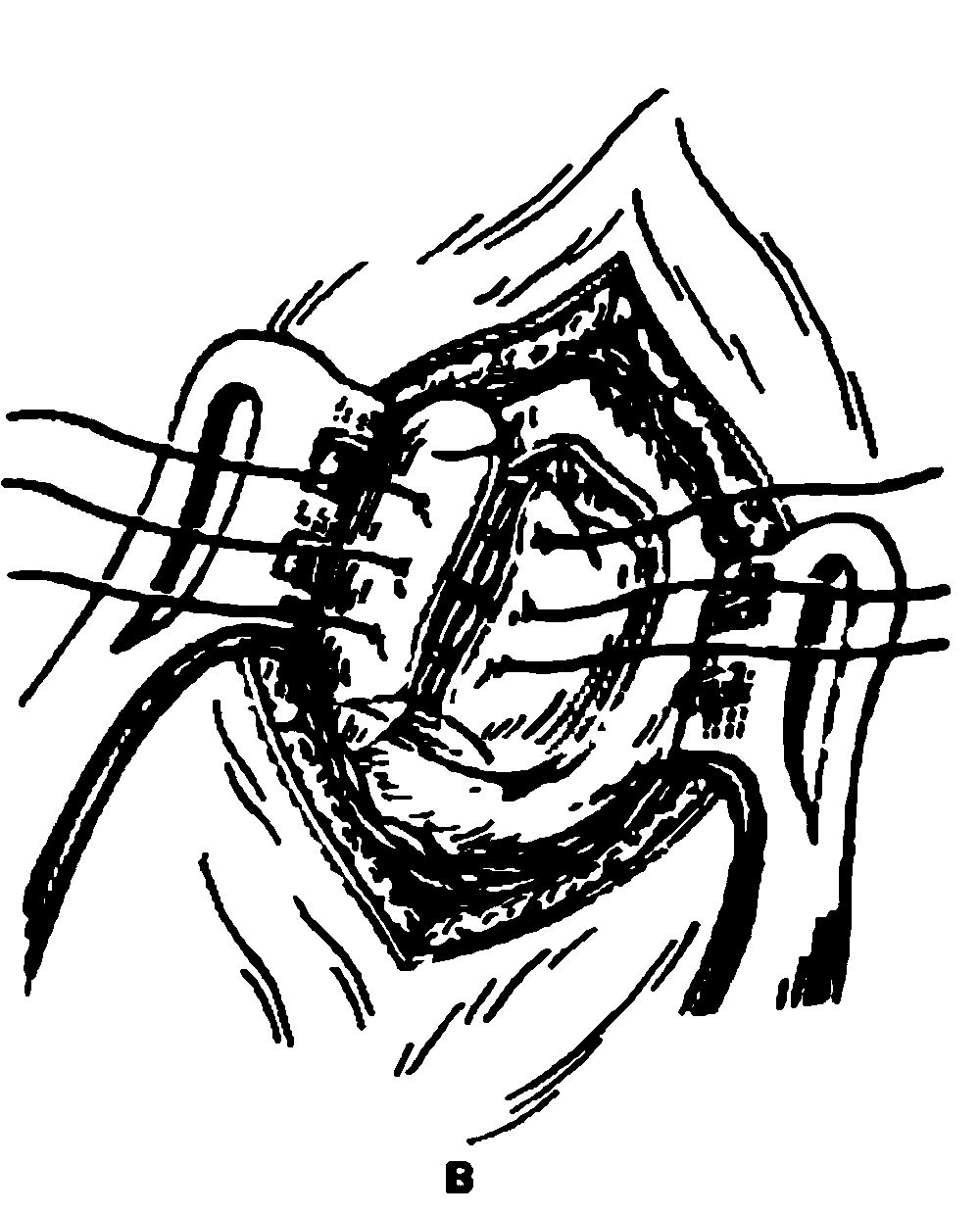
Рис. 8.7. Этапы наружной дакриоцисториностомии.
а – рассечение слизистой оболочки носа и стенки слезного мешка: 1 – слезный мешок; 2 – слизистая оболочка носа; б – наложение швов на задние лоскуты слизистой оболочки носа и слезного мешка; в – наложение швов на передние лоскуты слизистой оболочки носа и слезного мешка.
Дюпюи–Дютан и другие авторы производят дакриоцисториностомию под местной инфильтрационной анестезией. Выполняют разрез мягких тканей до кости длиной 2.5 см, отступив от места прикрепления внутренней связки век в сторону носа 2–3 мм. Распатором раздвигают мягкие ткани, разрезают надкостницу, отслаивают ее вместе со слезным мешком от кости боковой стенки носа и слезной ямки до носослезного канала и отодвигают кнаружи. Формируют костное окно размером 1.5·2 см при помощи механической, электрической или ультразвуковой фрезы. Разрезают в продольном направлении слизистую оболочку носа в костном "окне" и стенку слезного мешка (рис. 8.7, а), накладывают кетгуговые швы сначала на задние лоскуты слизистой оболочки носа и мешка, затем – на передние (рис. 8.7, б–в). Перед наложением передних швов в область соустья вводят дренаж в сторону полости носа. Края кожи сшивают шелковыми нитями. Накладывают асептическую давящую повязку. В нос вводят марлевый тампон. Первую перевязку производят через 2 дня. Швы снимают через 6–7 дней.
Эндоназалъная дакриоцисториностомия по Весту с модификациями также выполняется под местной анестезией.
Для правильного ориентирования в положении слезного мешка медиальную стенку слезного мешка и слезную косточку прокалывают зондом, введенным через нижний слезный каналец. Конец зонда, который будет виден в носу, соответствует задненижнему углу слезной ямки (рис. 8.8). На боковой стенке носа, впереди средней носовой раковины, выкраивают соответственно проекции слезной ямки лоскут слизистой оболочки носа размером 1·1,5 см и удаляют его. В месте проекции слезного мешка удаляют костный фрагмент, площадь которого 1x1,5 см. Выпяченную зондом, введенным через слезный каналец, стенку слезного мешка рассекают в виде буквы "с" в пределах костного окна и используют для пластики соустья. При этом открывается выход для содержимого слезного мешка в полость носа.
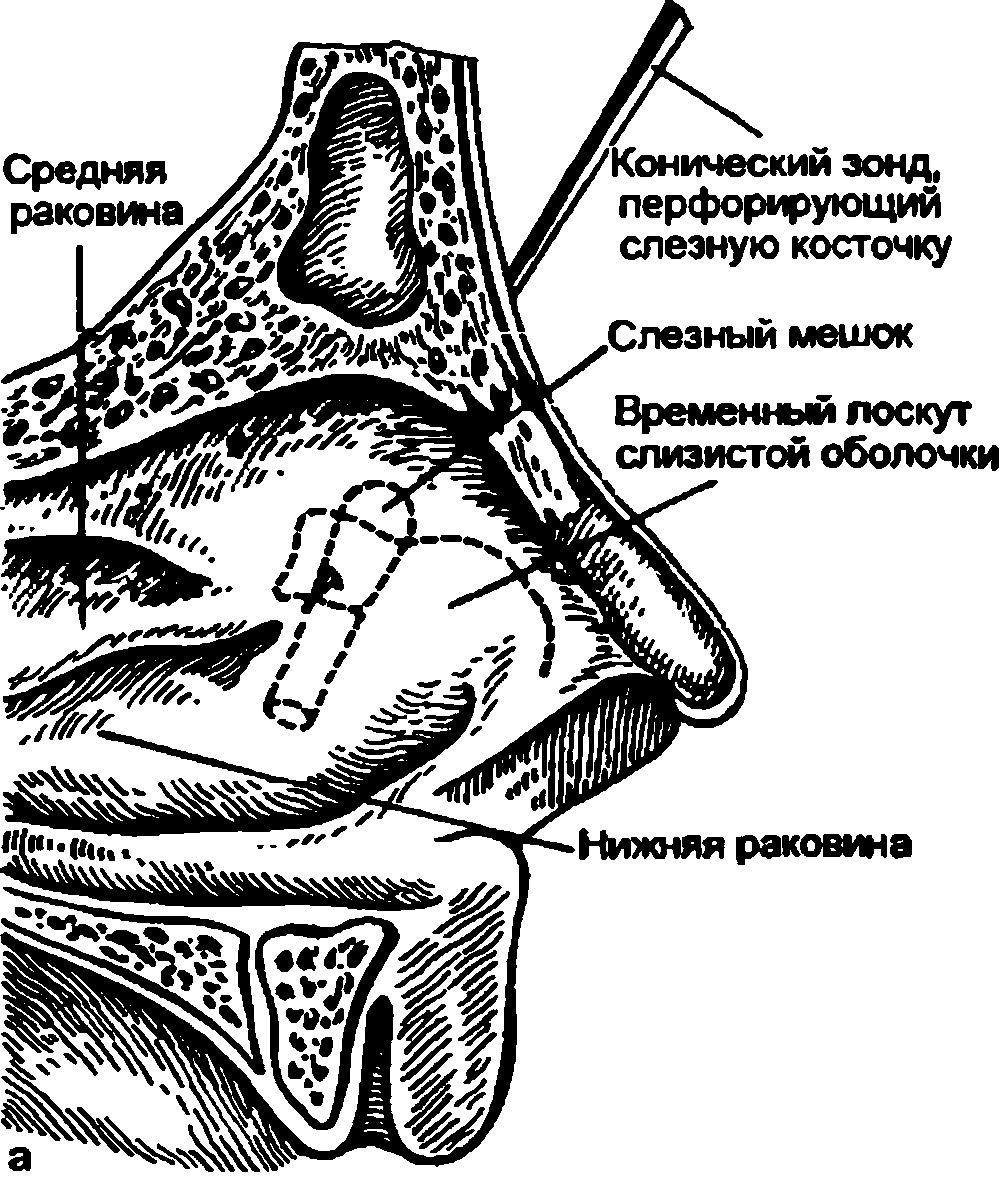
Рис. 8.8. Этапы внутриносовой дакриоцисториностомии.
а – вид сбоку со стороны полости носа; б: 1 – резекция лоскута в месте проекции слезного мешка; 2 – откидывание временного лоскута слизистой оболочки с боковой стенки носа для облегчения обзора; 3 – образование костного окна; 4 – формирование соустья слезного мешка с полостью носа.

Рис. 8.9. Этапы внутриносовой лакориностомии.
1 – лакостома и интубационная трубка (вид со стороны полости носа); 2 – интубационная трубка из силикона.
Оба способа (наружный и внутриносовой) обеспечивают высокий процент излечения (95–98%). Они имеют как показания, так и ограничения.
Внутриносовые операции на слезном мешке отмечаются небольшой травматичностью, идеальной косметичностью, меньшим нарушением физиологии системы слезоотведения. Одномоментно с основной операцией можно устранить анатомические и патологические риногенные факторы. Такие операции успешно проводят в любой стадии флегмонозного дакриоцистита.
В последние годы разработаны эндоскопические методы лечения: эндоканаликулярная лазерная и внутриносовая хирургия с применением операционных микроскопов и мониторов.
При комбинированных нарушениях проходимости слезных канальцев и носослезного протока разработаны операции с наружным и внутриносовым подходом – каналикулориностомия с введением на длительный срок в слезоотводящие пути интубационных материалов – трубок, нитей и т. д.
При полном разрушении или облитерации слезоотводящих путей выполняют лакориностомию – создание нового слезоотводящего пути из слезного озера в полость носа с помощью лакопротеза из силикона или пластмассы (рис. 8.9), который вводят на длительный срок. После эпителизации стенок лакостомы протез удаляют.






