Содружественное косоглазие
Содружественное косоглазие – патология, наблюдающаяся преимущественно в детском возрасте, наиболее часто развивающаяся форма глазодвигательных нарушений, которая, помимо отклонения глаза от общей точки фиксации, характеризуется нарушением бинокулярного зрения. Его выявляют у 1,5–2,5% детей. При содружественном косоглазии функции глазодвигательных мышц сохраняются, при этом один глаз будет фиксирующим, другой – косящим.
В зависимости от направления отклонения косящего глаза различают сходящееся косоглазие (эзотропия), расходящееся (экзотропия), вертикальное косоглазие при отклонении одного глаза вверх или вниз (гипер– и гипотропия). При торзионных смещениях глаза (наклон его вертикального меридиана в сторону носа или виска) говорят о циклотропии (экс– и инциклотропия). Возможно также комбинированное косоглазие.
Из всех видов содружественного косоглазия чаще всего наблюдаются сходящееся (70–80% случаев) и расходящееся (15–20%). Вертикальные и торзионные отклонения отмечаются, как правило, при паретическом и паралитическом косоглазии.
По характеру отклонения глаза различают одностороннее, т. е. монолатеральное, косоглазие, когда постоянно косит один глаз, и альтернирующее, при котором попеременно косит то один, то другой глаз.
В зависимости от степени участия аккомодации в возникновении косоглазия различают аккомодационное, частично–аккомодационное и неаккомодационное косоглазие. Импульс к аккомодации повышен при гиперметропии и снижен при миопии. В норме существует определенная связь между аккомодацией и конвергенцией и эти функции осуществляются одновременно. При косоглазии их соотношения нарушаются. Повышенный импульс к аккомодации при гинерметропии, наиболее часто наблюдающийся в детском возрасте, усиливает стимул к конвергенции и обусловливает высокую частоту сходящегося косоглазия.
Аккомодационное косоглазие (более 15% больных) характеризуется тем, что девиация (отклонение глаза) устраняется при оптической коррекции аметропии, т. е. постоянном ношении очков. При этом достаточно часто восстанавливается бинокулярное зрение и больные не нуждаются в хирургическом лечении. В случае неаккомодационного косоглазия ношение очков не устраняет девиацию и лечение должно обязательно включать оперативное вмешательство. При частично–аккомодационном косоглазии ношение очков уменьшает, но полностью не устраняет девиацию.
Косоглазие может быть также постоянным или периодическим, когда наличие девиации чередуется с симметричным положением глаз.
Содружественное косоглазие сопровождается следующими сенсорными нарушениями: снижением остроты зрения, эксцентричной фиксацией, функциональной скотомой, диплопией, асимметричным бинокулярным зрением (анормальной корреспонденцией сетчаток), нарушением глубинного зрения.
Одним из наиболее часто возникающих сенсорных нарушений при монолатеральном косоглазии является амблиопия, т. е. функциональное снижение зрения глаза вследст вие его бездействия, неупотребления.
По степени снижения остроты зрения, согласно классификации Э. С. Аветисова, выделяют амблиопию низкой степени – при остроте зрения косящего глаза 0,8–0,4, средней – 0,3–0,2, высокой – 0,1–0,05, очень высокой – 0,04 и ниже. Амблиопия высокой степени обычно сопровождается нарушением зрительной фиксации косящего глаза.
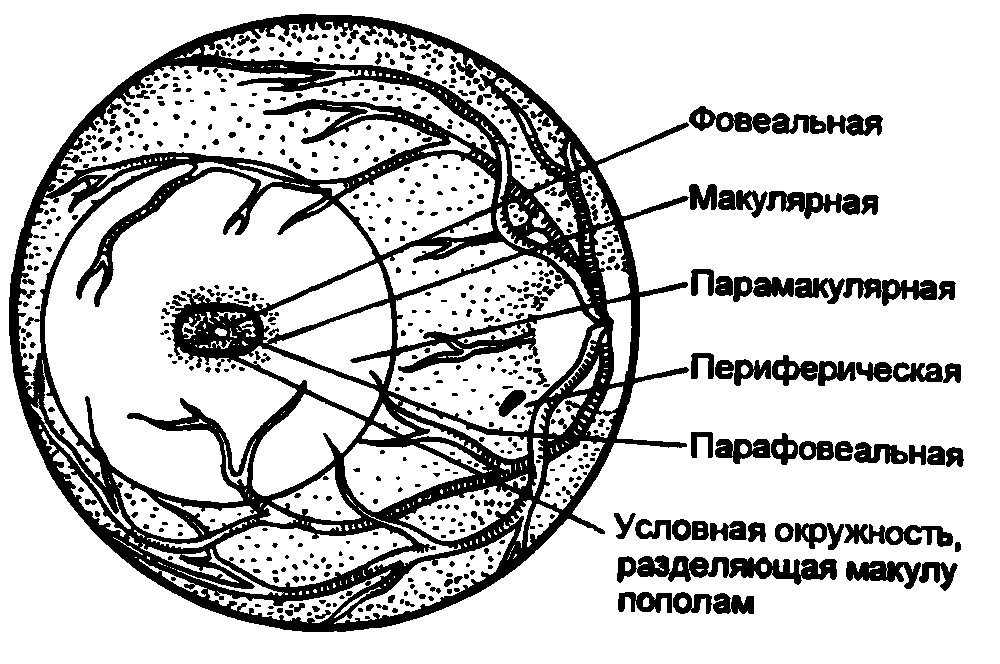
Рис. 18.2. Топография зрительной фиксации.
В норме фиксация является фовеальной (рис. 18.2). Нецентральная фиксация может быть парафовеальной, макулярной, парамакулярной, околодисковой (периферической), при этом изображение попадает на эксцентричный участок сетчатки.
По механизму возникновения амблиопия может быть дисбинокулярной, т. е. возникающей вследствие нарушения бинокулярного зрения, что наблюдается при косоглазии, когда участие отклоненного глаза в зрительном акте значительно снижается, или рефракционной, которая является следствием несвоевременного назначения и непостоянного ношения очков при аметропиях, создающих нечеткое изображение на глазном дне.
При наличии некорригированной анизометропии возникает анизометропическая амблиопия. Рефракционная амблиопия может быть достаточно успешно преодолена посредством рациональной и постоянной оптической коррекции (очки, контактные линзы).
Помутнение глазных сред (врожденная катаракта, бельмо) может послужить причиной обскурационной амблиопии, трудно поддающейся лечению, для устранения которой требуется своевременное оперативное вмешательство (например, экстракция врожденной катаракты, пересадка роговицы).
Амблиопия может быть одно– и двусторонней.
При амблиопии снижается также цветовая и контрастная чувствительность.
При появлении косоглазия неминуемо возникает двоение, так как изображение в косящем глазу попадает на диспаратный участок сетчатки, однако благодаря адаптационным механизмам зрительно–нервная система приспосабливается к асимметричному положению глаз и возникает функциональное подавление, торможение, или "нейтрализация" (по терминологии Л. И. Сергиевского (1951)], изображения в косящем глазу. Клинически это выражается в возникновении функциональной скотомы. В отличие от истинных скотом, наблюдающихся при органических поражениях органа зрения, функциональная скотома при косоглазии существует лишь в том случае, если оба глаза открыты, и исчезает при монокулярной фиксации (когда другой глаз прикрыт). Функциональная скотома является формой сенсорной адаптации, избавляющий от двоения, которая наблюдается у большинства больных с содружественным косоглазием.
При монолатеральном косоглазии наличие постоянной скотомы в косящем глазу приводит к стойкому снижению зрения. В случае альтернирующего косоглазия скотома проявляется поочередно то в правом, то в левом глазу в зависимости от того, какой глаз в данный момент косит, поэтому амблиопия не развивается.
Одной из форм сенсорной адаптации при содружественном косоглазии является так называемая анормальная корреспонденция сетчаток, или асимметричное бинокулярное зрение. Диплопия при этом исчезает благодаря возникновению так называемой .южной макулы. Появляется новая функциональная связь между центральной ямкой фиксирующего глаза и участком сетчатки косящего глаза, на который попадает изображение вследствие девиации (отклонения глаза). Такая форма адаптации наблюдается чрезвычайно редко (у 5–7% больных) и только при небольших углах косоглазия (микродевиациях), когда участок сетчатки отклоненного глаза органически и функционально мало отличается от центральной ямки. При больших углах косоглазия, когда изображение попадает на малочувствительный периферический участок сетчатки, исключается возможность его взаимодействия с высокофункциональной центральной ямкой фиксирующего глаза.
Методы исследования. Оценка состояния глазодвигательного аппарата предусматривает исследование как сенсорных (чувствительных), так и моторных (двигательных) функций.
Исследование сенсорных функций включает определение бинокулярного зрения и степени его устойчивости, глубинного (или стереоскопического) зрения, его остроты, наличия или отсутствия бифовеального слияния, фузионных резервов, функциональной скотомы подавления, характера диплоггии.
При исследовании моторных функций определяют подвижность глазных яблок, величину девиации, степень нарушения функций различных глазодвигательных мышц.
При сборе анамнеза необходимо выяснить, в каком возрасте возникло косоглазие, предполагаемую причину его развития, наличие травм и перенесенных заболеваний, косил ли всегда один глаз или проявлялось попеременное отклонение обоих глаз, характер проводимого лечения, длительность ношения очков.
Исследование остроты зрения следует проводить в очках и без них, а также при двух открытых глазах, что особенно важно при нистагме.
Помимо общего офтальмологического исследования, применяют специальные методы.
Для определения характера косоглазия (монолатеральное, альтернирующее) следует провести фиксационную пробу: прикрывают ладонью фиксирующий (например, правый) глаз обследуемого и просят его смотреть на конец карандаша или ручки офтальмоскопа. Когда отклоненный глаз (левый) начинает фиксировать объект, убирают ладонь и оставляют открытым правый глаз. Если левый глаз продолжает фиксировать конец карандаша, то, значит, у обследуемого альтернирующее косоглазие, если же при двух открытых глазах левый глаз снова косит, то косоглазие монолатеральное.
Вид косоглазия и величину девиации (угол косоглазия) определяют по направлению отклонения глаза (сходящееся, расходящееся, вертикальное).
Угол косоглазия можно определить по методу Гиршберга. Врач, приложив ручной офтальмоскоп к своему глазу, просит больного смотреть в отверстие офтальмоскопа и наблюдает за положением световых рефлексов на роговицах обоих глаз пациента с расстояния 35–40 см. О величине угла судят по смешению рефлекса от центра роговицы косящего глаза по отношению к зрачковому краю радужки и лимбу (рис. 18.3) при средней ширине зрачка 3–3,5 мм. При сходящемся косоглазии ориентируются по наружному краю зрачка, а при расходящемся – но внутреннему.
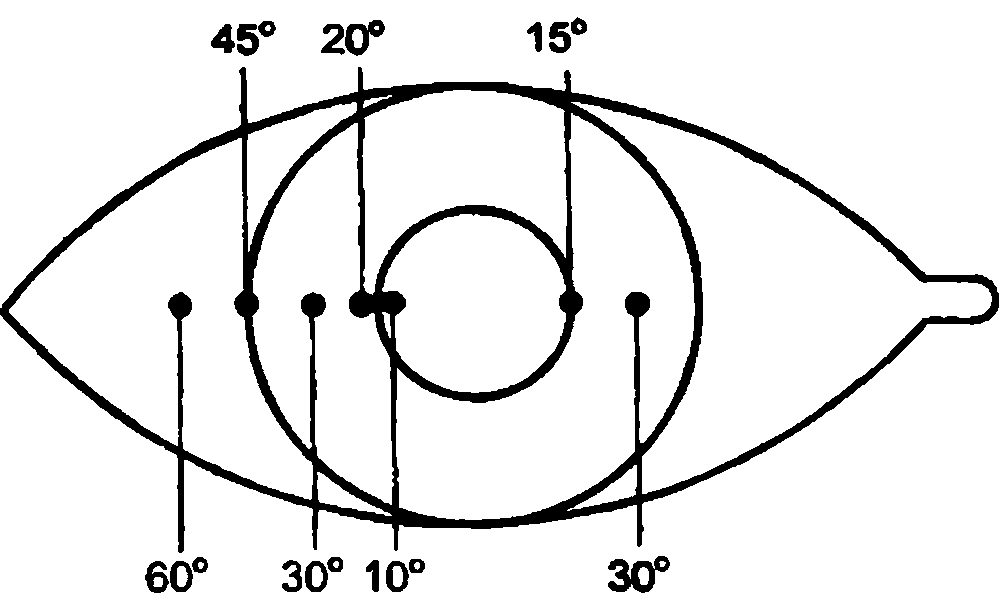
Рис. 18.3. Положение светового рефлекса на роговице косящего глаза при определении угла косоглазия по метолу Гиршберга.
Подвижность глаз определяют при перемещении объекта фиксации, за которым следит глазами пациент, в восьми направлениях взора: вправо, влево, вверх, вниз, вверх – вправо, вверх – влево, вниз – вправо, вниз – влево. При содружественном косоглазии глаза совершают движения в достаточно полном объеме. При паралитическом косоглазии целесообразно применение специальных методов – коордиметрии и спровоцированной диплопии (см. 18.2.3.2), позволяющих выявить пораженную мышцу.
При вертикальной девиации проводят определение угла косоглазия в боковых позициях – при аддукции и абдукции. Увеличение угла вертикального косоглазия при аддукции свидетельствует о поражении косых мышц, при абдукции – прямых мышц вертикального действия.
При наличии амблиопии оценивают состояние зрительной фиксации на монобиноскопе (рис. 18.4) – одном из основных приборов, применяемых для исследования и лечения косоглазия. Прибор сконструирован по типу стационарного офтальмоскопа Гульштранда, позволяющего при фиксации головы ребенка осуществлять исследование глазного дна, определять состояние зрительной фиксации, проводить лечебные процедуры. Ребенок смотрит на конец фиксационного стержня (“иглы") монобиноскопа, тень от которого проецируется (на глазном дне) на участок фиксации (см. рис. 18.2).
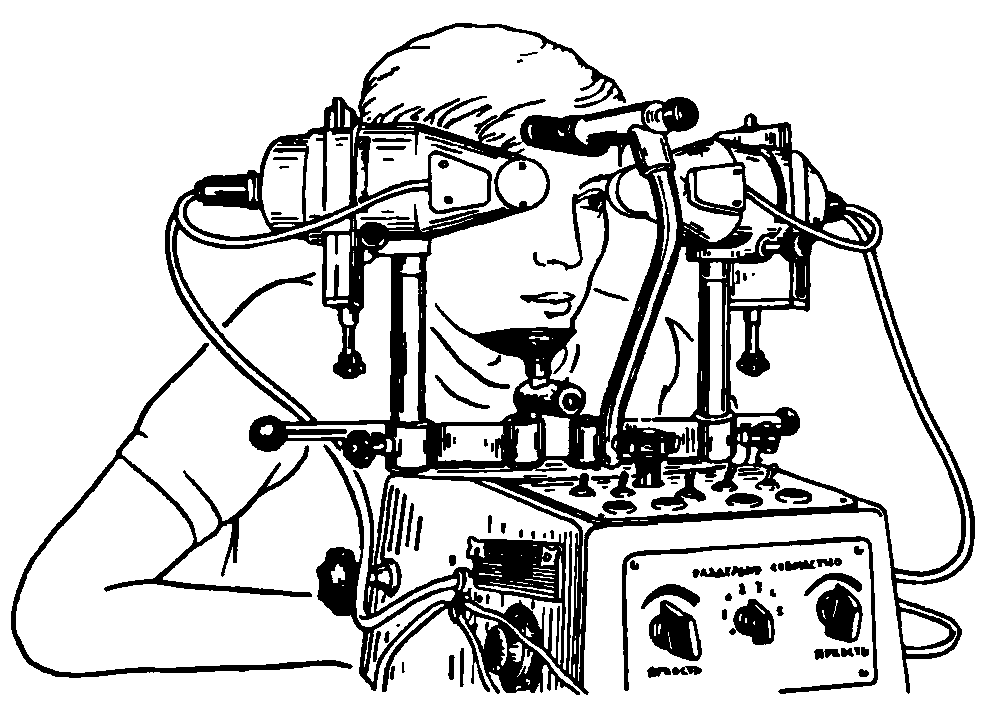
Рис. 18.5. Занятия на синоптофоре [Брошевский Т. И., Бочкарева А. А., 1983].
Методы исследования бинокулярных функций при косоглазии основаны на принципе разделения полей зрения правого и левого глаза (гаплоскопия), что позволяет выявить участие (или неучастие) косящего глаза в бинокулярном зрении. Гаплоскопия может быть механической, цветовой, растровой и др.
Один из основных гаплоскопических приборов – синоптофор (рис. 18.5). Разделение полей зрения правого и левого глаза в этом приборе осуществляется механически, с использованием двух (отдельных для каждого глаза) подвижных оптических трубок, с помощью которых обследуемому предъявляют парные тест–объекты.
Тест–объекты синоптофора (рис. 18.6) могут перемещаться (по горизонтали, вертикали, торзионно, т. е. по часовой стрелке и против нее) и устанавливаться в соответствии с углом косоглазия. Они различаются контрольными для каждого глаза элементами, что и позволяет при совмещении парных (правого и левого) рисунков судить о наличии или отсутствии бинокулярного слияния, т. е. фузии, а при его отсутствии – о наличии функциональной скотомы (когда исчезает деталь или весь рисунок перед косящим глазом). При наличии слияния определяют фузионные резервы путем сведения или разведения тест–объектов (оптических трубок синоптофора) до момента двоения тест–объекта. При сведении трубок синоптофора определяют положительные фузионные резервы (резервы конвергенции), при разведении – отрицательные фузионные резервы (резервы девергенции).
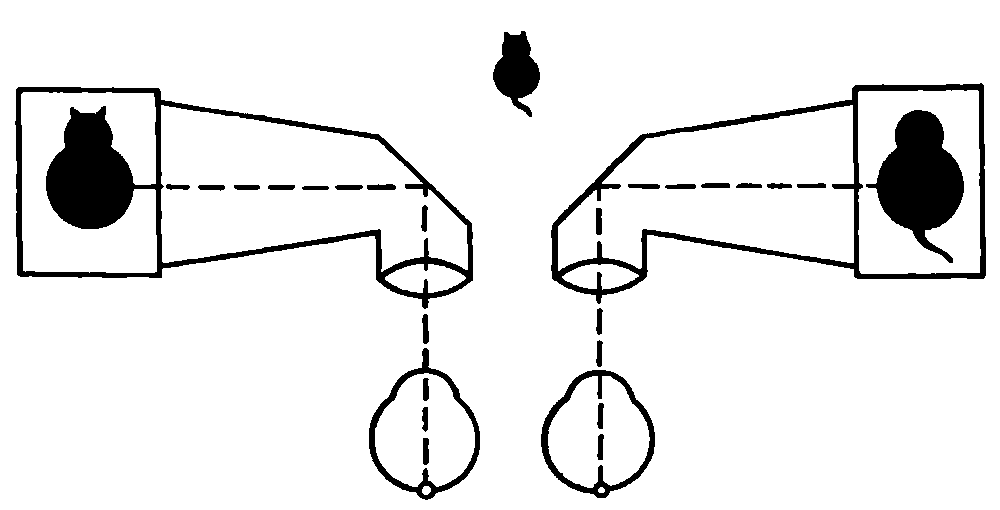
Рис. 18.6. Пример совмещения двух изображений на синаптофоре [Брошевский Т. И., Бочкарева А. А., 1983].
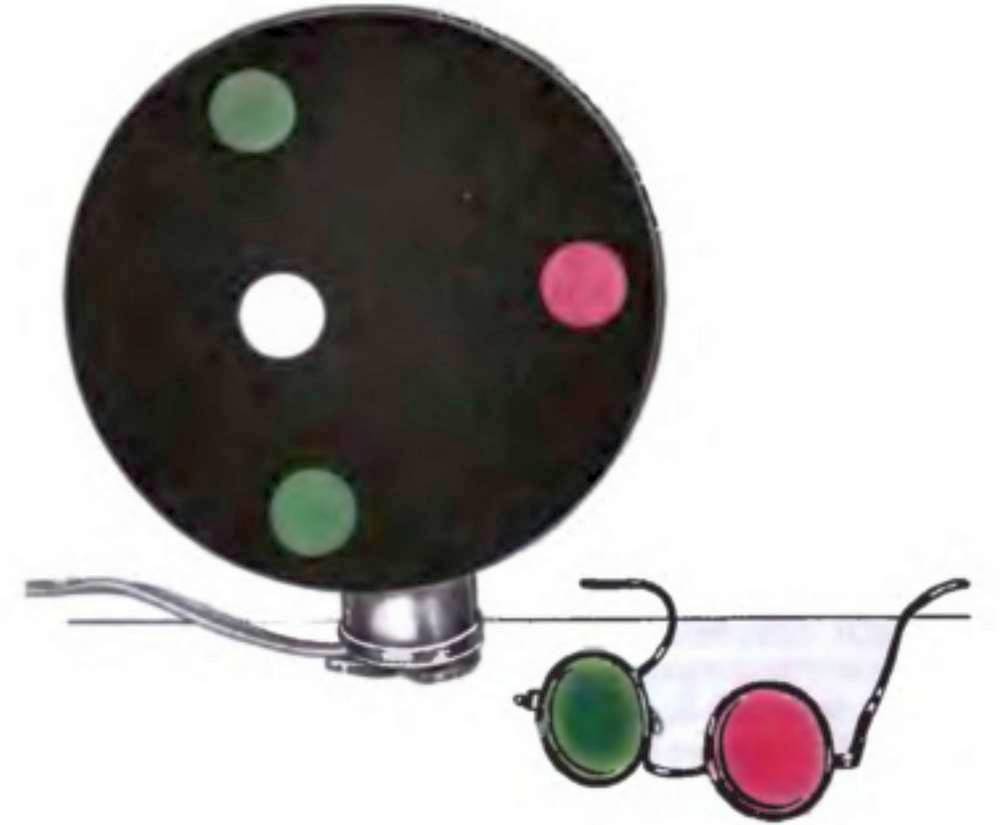
Рис. 18.7. Четырехточечный цветотест для исследования бинокулярного зрения и красно–зеленые очки–фильтры.
Наиболее значительны положительные фузионные резервы. При исследовании на синоптофоре с тестом № 2 ("кошки") у здоровых лиц они составляют 16 ± 8°, отрицательные – 5 ± 2°, вертикальные – 2–4 призменные диоптрии (1–2°). Торзионные резервы составляют: инциклорезервы (при наклоне вертикального меридиана рисунка к носу) – 14 ± 2°, эксциклорезервы (при наклоне к виску) – 12 ± 2°.
Фузионные резервы зависят от условий исследования (при использовании разных методов – синоптофора или призмы), размеров тест–объектов, их ориентации (вертикальная или горизонтальная) и других факторов, которые учитывают при определении тактики лечения.
Для исследования бинокулярного зрения в естественных и близких к ним условиях применяют методы, основанные на цветовом, поляроидном или растровом разделении полей зрения. С этой целью используют, например, красные и зеленые светофильтры (красный – перед одним, зеленый – перед другим глазом), поляроидные фильтры с вертикально и горизонтально ориентированными осями, растровые фильтры взаимно перпендикулярной ориентации для обоих глаз. Использование этих методов позволяют ответить на вопрос о характере зрения у больного: бинокулярное, одновременное (диплопия) или монокулярное.
Цветовой четырехточечный цветотест Белостоцкого – Фридмана имеет два зеленых (или синих) кружка, один красный и один белый кружок (рис. 18.7). Обследуемый смотрит через красно–зеленые очки: перед правым глазом стоит красный фильтр, перед левым – зеленый (или синий). Средний белый круг, видимый через красный и зеленый фильтры очков, будет восприниматься как зеленый или красный в зависимости от преобладания правого или левого глаза (рис. 18.8). При монокулярном зрении правого глаза (рис. 18.8, а) через красное стекло обследуемый видит только красные кружки (их два), при монокулярном зрении левого глаза (рис. 18.8, б) – только зеленые (их три). При одновременном зрении (рис. 18.8, в) он видит пять кружков: два красных и три зеленых, при бинокулярном (рис. 18.8, г, д) – четыре кружка: два красных и два зеленых.
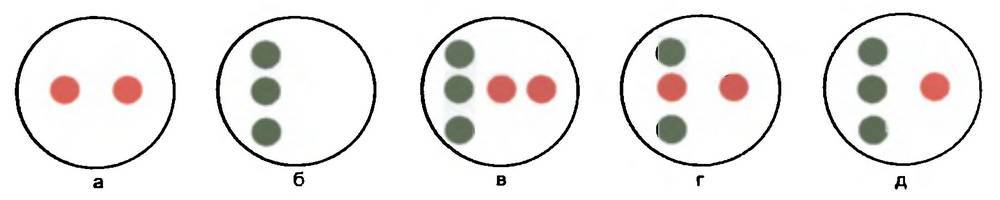
Рис. 18.8. Видимое пациентом расположение кружков четырехточечного цветотеста. Объяснение с тексте.
При использовании поляроидных или растровых фильтров (так называемых очков Баголини), так же как и в цветовом приборе, имеются общий объект для слияния и объекты, видимые только правым или только левым глазом.
Методы исследования бинокулярного зрения различаются степенью разобщающего ("диccoцииpyющeгo") действия: оно более выражено в цветовом приборе, менее – в поляроидном тесте и в растровых очках, так как условия для зрения в них ближе к естественным.
При пользовании растровыми очками видно все окружающее пространство, как в естественных условиях (в отличие от зрения в цветовых красно–зеленых очках), а разобщающее действие растров проявляется лишь тонкими, взаимно перпендикулярными световыми полосами, проходящими через общий круглый источник света – объект фиксации. Поэтому при исследовании разными методами у одного и того же больного можно выявить одновременное зрение на четырехточечном тесте и бинокулярное – в растровых очках Баголини. Это необходимо помнить при оценке бинокулярного статуса и для определения лечебной тактики.
Существуют различные глубинно–глазомерные приборы и стереоскопы, позволяющие определить остроту и пороги (в градусах или линейных величинах) глубинного и стереоскопического зрения. При этом обследуемый должен правильно оценить или расположить предъявляемые тест–объекты, смещенные по глубине. По степени ошибки будет определена острота стереозрения в угловых или линейных величинах.
Расходящееся содружествен ное косоглазие – более благоприятная форма глазодвигательных нарушений, чем сходящееся, оно реже сопровождается амблиопией. Нарушения бинокулярного зрения проявляются при расходящемся косоглазии в более легкой форме, в основном выявляется недостаточность конвергенции.
Лечение. Конечная цель лечения содружественного косоглазия – восстановление бинокулярного зрения, поскольку только при этом условии восстанавливаются зрительные функции и устраняется асимметрия в положении глаз. С этой целью используют систему комплексного лечения содружественного косоглазия, которая включает:
? оптическую коррекцию аметропии (очки, контактные линзы)
? плеоптическое лечение (плеоптика – лечение амблиопии)
? хирургическое лечение
? ортоптодиплоптическое лечение, направленное на восстановление бинокулярных функций (пред– и послеоперационное) и глубинного зрения.
Оптическая коррекция. Оптическая коррекция аметропии способствует восстановлению остроты зрения и нормализации соотношения аккомодации и конвергенции. Это приводит к уменьшению или устранению угла косоглазия и в конечном итоге способствует восстановлению бинокулярного зрения (при аккомодационном косоглазии) или созданию условий для этого. Коррекция аметропии показана при любых формах косоглазия. Очки следует назначать для постоянного ношения под систематическим контролем остроты зрения (1 раз в 2–3 мес).
Плеоптика. Плеоптика – система методов лечения амблиопии.
Одним из традиционных и основных методов плеоптического лечения является прямая окклюзия – выключение здорового (фиксирующего) глаза[4]. Она создает условия для фиксации предметов косящим глазом, включая его в активную зрительную деятельность и в значительном числе случаев, особенно при своевременном назначении, приводит к восстановлению остроты зрения косящего глаза. С этой целью используют специальные пластиковые окклюдоры, прикрепляемые к очковой оправе, или самодельные мягкие шторки (занавески), а также полупрозрачные (с разной степенью плотности) окклюдоры, так как для лечения амблиопии достаточно исключить лишь форменное зрение.
По мере повышения остроты зрения амблиопичного глаза степень прозрачности окклюдора перед ведущим глазом можно увеличивать. Полупрозрачная окклюзия способствует также развитию бинокулярной координации обоих глаз. Режим окклюзии определяет врач. Окклюзию назначают на весь день (окклюдор снимают на ночь), на несколько часов в день или через день в зависимости от степени снижения остроты зрения.
Следует помнить, что прямая окклюзия может привести к нарушению функции и сокращению бинокулярных корковых нейронов, в результате чего ухудшается бинокулярное зрение, поэтому используют тактику постепенного перехода к другим методам лечения или использованию пенализации. Принцип пенализации (от франц. penalite – штраф, взыскание) заключается в создании у больного искусственной анизометропии с помощью специальных временных очков. Поводом для разработки метода явилось наблюдение французских исследователей (Pfandi, Pouliquen и Quera), которые отметили, что амблиопия отсутствует при анизометропии на фоне миопии слабой степени одного глаза и эмметропии или слабой гиперметропии другого глаза.
Пенализационные очки "штрафуют" лучше видящий глаз. Их подбирают индивидуально, при этом искусственно создают анизометропию, например путем гиперкоррекции (на 3,0 дптр) лучшего глаза плюсовыми линзами, иногда в сочетании с его атропинизацией. В результате этого ведущий глаз становится миопическим и ухудшается его зрение вдаль, амблиопичный же глаз подключается к активной работе путем полной оптической коррекции. При этом в отличие от прямой окклюзии сохраняется возможность зрения двумя глазами, поэтому пенализация более физиологична, но она эффективнее в более раннем возрасте – 3–5 лет.
В комплексе с окклюзией или отдельно применяют методы световой стимуляции амблиопичного глаза: метод локального "слепящего" раздражения центральной ямки сетчатки светом, разработанный 3. С. Аветисовым, метод последовательных зрительных образов по Кюпперсу, засветы парацентрального участка сетчатки (участка эксцентричной фиксации) по методу Бангертера. Эти методы обеспечивают растормаживающий эффект и снимают феномен подавления с центральной зоны сетчатки.
Метод выбирают в зависимости от возраста ребенка, особенностей его поведения и интеллекта, состояния зрительной фиксации.
Для лечения по методу Аветисова, которое можно сочетать с прямой окклюзией, используют различные источники яркости: световод, лазерный засвет. Продолжительность процедуры несколько минут, поэтому она может быть применена у детей младшего возраста.
Метод последовательных образов Кюпперса основан на их возбуждении путем засвета глазного дна при одновременном затемнении центральной ямки круглым тест–объектом. Последовательные зрительные образы после засвета наблюдаются на белом экране, и их образование стимулируют прерывистым освещением экрана. При использовании этого метода предъявляют более высокие требования к интеллекту пациента, чем при лечении по методу Аветисова.
Лечение указанными методами, а также с применением общего засвета, засвета через красный фильтр и других их разновидностей осуществляют на монобиноскопе. Прибор позволяет при фиксации головы ребенка проводить исследование глазного дна, зрительной фиксации, плеоптическое и диплоптическое лечение под контролем офтальмоскопии.
Все перечисленные выше методы необходимо использовать в сочетании с активными бытовыми зрительными тренировками (рисование, игра с мелкими деталями типа "Мозаика", "Лего" и др.).
Лазерное излучение используют при плеоптическом лечении в виде отраженного лазерного света, так называемых спеклов, путем наблюдения лазерной "зернистости", оказывающей стимулирующее действие на сетчатку. Используют отечественные приборы "ЛАР" и "МАКДЕЛ": первый – дистанционный, второй – приставляют к глазам. Лазерные спеклы можно применять и на монобиноскопе.
Перечисленные методы дают возможность оказывать воздействие в основном на световую и яркостную чувствительность глаза. Комплексное же воздействие на различные виды чувствительности при амблиопии успешно осуществляют с помощью динамических цветовых и частотноконтрастных стимулов различной яркости, формы и смыслового содержания. Это реализовано в специальных отечественных компьютерных программах *'ЕУЕИ (упражнения "Тир", "Погоня", "Крестики", "Паучок" и др.). Упражнения интересны детям, требуют их активного участия. Стимулирующие тесты динамичны и легко меняются. Принцип динамической смены цветовых и контрастно–частотных стимулов использован и в методе, основанном на феномене и нтерферен ции поляризованного света А. Е. Вакуриной. Комплексное воздействие на различные виды зрительной чувствительности существенно повышает эффективность плеоптического лечения.
Хирургическое лечение. При косоглазии цель операции – восстановить симметричное или близкое к нему положение глаз путем изменения мышечного баланса. Усиливают слабые или ослабляют сильные мышцы.
К операциям, ослабляющим действие мышц, относятся рецессия (перенесение места прикрепления мышцы кзади от анатомического), частичная миотомия (нанесение поперечных краевых насечек по обе стороны мышцы), удлинение мышцы путем различных пластических манипуляций), тенотомия (пересечение сухожилия мышцы). В настоящее время тенотомию практически не применяют, так как она может привести к резкому ограничению подвижности глазного яблока и исключить возможность восстановления зрительных функций.
С целью усиления действия мышцы производят резекцию участка мышцы (длиной 4–8 мм в зависимости от степени дозирования вмешательства и величины угла косоглазия) или образование мышечной складки либо складки сухожилия мышцы – теноррафию, а также перемещение места прикрепления мышцы кпереди (антепозиция). При сходящемся косоглазии ослабляют внутреннюю прямую мышцу и усиливают наружную прямую мышцу, при расходящемся выполняют обратные действия.
Основные принципы выполнения оперативного вмешательства при косоглазии таковы.
? Необходимо отказаться от форсированных вмешательств, соблюдать принцип предварительного дозирования операции в соответствии с существующими расчетными схемами. Операцию выполняют поэтапно: вначале на одном глазу, затем (через 3–6 мес) на другом.
? Равномерно распределяют дозированное вмешательство на несколько глазных мышц (ослабление сильных, усиление слабых мышц).
? Обязательно сохраняют связь мышцы с глазным яблоком при операции на ней.
Восстановление правильного положения глаз создает условия для восстановления бинокулярного зрения, что может обеспечивать самокоррекцию остаточного угла косоглазия в послеоперационном периоде. При больших углах косоглазия (30° и более) операции делают в 2 (или 3) этапа в зависимости от исходной величины угла косоглазия.
Высокий косметический и лечебный эффект отмечается при использовании схемы дозирования эффекта операции, разработанной Э. С. Аветисовым и X. М. Махкамовой (1966). Эта схема предусматривает рецессию внутренней прямой мышцы на 4 мм при девиации по Гиршбергу менее 10°. Рецессия большей степени нередко приводит к ограничению подвижности глазного яблока. При углах косоглазия 10°, 15°, 20°, 25° эту операцию выполняют в сочетании с резекцией (усилением) антагониста – наружной прямой мышцы того же глаза – в дозировке 4–5; 6; 7–8 и 9 мм соответственно. При сохранении остаточной девиации второй этап операции выполняют на другом глазу по аналогичной схеме дозирования не ранее чем через 4–6 мес. Симметричное положение глаз достигается у 85% больных и более.
Аналогичную схему дозирования используют при операциях по поводу расходящегося косоглазия, но при этом ослабляют наружную мышцу (делают ее рецессию), а усиливают внутреннюю прямую.
Показанием к выполнению операции служит отсутствие лечебного эффекта при постоянном (в течение 1,5–2 лет) ношении очков (если они показаны).
Обычно операцию производят в возрасте 4–6 лет, что зависит от времени начала заболевания. При врожденных формах заболевания и больших углах отклонения глаза операцию делают раньше – в 2–3 года. Целесообразно устранение косоглазия в дошкольном возрасте, что способствует повышению эффективности дальнейшего функционального лечения и оказывает благоприятное влияние на восстановление зрительных функций.
Ортоптическое и диплоптическое лечение. Ортоптика и диплоптика – система методов восстановления бинокулярного зрения, точнее бинокулярных функций, элементами которых являются: бифовеальное слияние, фузионные резервы, относительная аккомодация, стереоэффект, глубинное восприятие пространства и другие функции. При этом ортоптика – это лечение на приборах с полным искусственным разделением полей зрения обоих глаз: каждому глазу предъявляют отдельный объект и устанавливают его под углом косоглазия; диплоптика – это лечение в естественных и близких к ним условиях.
Бинокулярные упражнения проводятся после достижения максимально возможной остроты зрения косящего глаза, однако допустимой является острота зрения 0,3–0,4.
Ортоптические упражнения обычно выполняют на приборах с механическим разделением полей зрения (механическая гаплоскопия), важнейшим из которых является синоптофор (см. рис. 18.5; аналоги – амблиофор, ортоамблиофор, синоптископ и др.). Парные тест–объекты для обоих глаз подвижны и могут быть расположены под любым углом косоглазия. В этом большое преимущество синоптофора перед приборами с неподвижными рисунками. Синоптофор имеет диагностическое и лечебное назначение. С диагностической целью (определение функциональной скотомы, бифовеального влияния) используют тест–объекты для совмещения ("цыпленок и яйцо”) или мелкие (2,5' или 5°) тест–объекты для слияния ("кошка с хвостом" и "кошка с ушами”). Для определения функциональных резервов и с лечебной целью применяют тест–объекты для слияния больших размеров (7,5°, 10° и др.).
Цель упражнений – устранение функциональной скотомы и развитие бифовеального слияния (сенсорной фузии). Для этого используют два вида упражнений: альтернирующую (попеременную) или одновременную световую стимуляцию ("мигания"). Тест–объекты необходимо устанавливать под объективным углом косоглазия, тогда они проецируются на центральные ямки сетчаток. Прибор позволяет изменять частоту миганий от 2 до 8 в 1 с, которую последовательно увеличивают в ходе выполнения упражнений.
Третий вид упражнений – развитие фузионных резервов: горизонтальных (положительных и отрицательных, т. е. конвергенции и дивергенции), вертикальных, циклорезервов (круговых). Вначале используют крупные, а затем более мелкие тесты для слияния. Упражнения назначают как в пред–, так и в послеоперационном периоде и проводят курсами по 15–20 сеансов с интервалом в 2–3 мес.
Ортоптические приборы при всей их привлекательности и необходимости (на начальных этапах лечения) ограничивают возможность восстановления бинокулярных функций в естественных условиях и обеспечивают излечение лишь у 25–30% больных, что обусловлено искусственными условиями зрения на этих приборах. В связи с этим после достижения симметричного положения глаз следует проводить лечение по восстановлению бинокулярных функций в "свободном пространстве", без механического разделения полей зрения.
Один из таких методов – метод бинокулярных последовательных образов [Кащенко Т. П., 1966]. Он позволяет восстановить бифовеальную фузию, устранить функциональную скотому и восстановить бинокулярное зрение. Метод можно применять в сочетании с упражнениями на синоптофоре при симметричном или близком к нему положении глаз в послеоперационном периоде. Последовательные образы (в виде круга с правой горизонтальной пометкой для правого глаза и с левой меткой
для левого) вызывают, как и при использовании метода Кюпперса (при лечении амблиопии), на монобиноскопе,, но засвечивают оба глаза, причем последовательно: сначала один, а затем другой. Затем вызванные в каждом глазу образы пациент наблюдает на белом экране при прерывистом освещении и совмещает их в единый образ. Через 1–2 мин процедуру; засвета повторяют еще 2 раза. Применение метода бинокулярных последовательных образов повышает эффективность лечения и способствует восстановлению бинокулярного зрения.
Недостатки методов ортоптики послужили поводом к разработке другой системы лечения – диплоптики (Аветисов Э. С., 1977]. Основной принцип диплоптики – устранить феномен подавления зрительного сбраза косящего глаза в естественных условиях путем возбуждения диплопии и выработки фузионного рефлекса бификсации.
Все диплоптические методы применяют при двух открытых глазах, наличии, бифовеальной фузии, симметричном или близком к нему положении глаз, достигнутом с помощью операции или оптической коррекции. Имеемся ряд диплоптических способов, при применении которых для возбуждения диплопии используют различные диссоциирующие ("провокационные") приемы.
Восстановление механизма бификсации по методу, разработанному Э. С. Аветисовым и Т. П. Кащенко (1976), осуществляют с помощью призмы, ритмически предъявляемой перед одним глазом на 2–3 с с интервалом 1–2 с. Призма отклоняет изображение объекта фиксации на парацентральные участки сетчатки, что вызывает двоение, которое является стимулом к бинокулярному слиянию – так называемому фузионному рефлексу (бификсации). Силу призмы последовательно увеличивают с 2–4 до 10–12 дптр. Разработана серия приборов "Диплоптик", в которую входит набор призм (рис. 18.9). Существуют приборы, позволяющие менять силу призмы и направление ее основания то к носу, то к виску в автоматическом режиме.
Способ разобщения аккомодации и конвергенции (способ "диссоциации") "обучает" бинокулярному слиянию в условиях возрастающей нагрузки отрицательными линзами, а затем в условиях последовательной релаксации положительными сферическими линзами. Больной преодолевает возбуждаемое при этом двоение. Метод способствует развитию не только бификсации и фузии, но и бинокулярной (относительной) аккомодации, без которой бинокулярное зрение невозможно. С помощью отечественного прибора "Форбис" можно тренировать бинокулярное зрение и относительную аккомодацию в условиях цветового, растрового и поляроидного разделения полей зрения.
Любое диплоптическое упражнение выполняют в течение 15–25 мин, на курс назначают 15–20 занятий. При выполнении упражнений осуществляют контроль за бинокулярным зрением с разных рабочих расстояний – 33 см, 1 м, 5 м, в очках и без очков. Контролируют также запасы относительной аккомодации: величина переносимых отрицательных сферических линз характеризует положительные запасы, переносимых положительных линз – отрицательные запасы. При использовании метода "диссоциации" на цветотесте для близи с 33 см (на приборе "Форбис") отрицательные запасы в норме составляют в среднем +5,0 дптр, положительные – до 7,0 дптр; у больных на начальных этапах лечения они существенно меньше и могут составлять примерно +1,0 и –1,0 дптр.
Диплоптический метод использования цветовых (красных, зеленых и др.) светофильтров возрастающей плотности реализуют с помощью специальных линеек – светофильтров [Кащенко Т. П., Тарасцова М. М., 1980]. Плотность (или пропускная способность) светофильтров различается в среднем на 5%. Самый слабый фильтр – № 1 (5% плотности, или высокая пропускная способность – до 95%), самый плотный – № 15 (75% плотности) (рис. 18.10).
Перед одним глазом пациента (при двух открытых глазах, как и при выполнении любого диплоптического упражнения) ставят линейку со светофильтрами и просят его фиксировать круглый светящийся тест–объект диаметром 1–2 см, находящийся на расстоянии 1–2 м. После возникновения двоения, спровоцированного цветным фильтром, пациент должен соединить (слить) немного отличающиеся по цвету изображения объекта фиксации (например, белый и розовый). Последовательно увеличивают плотность цветного фильтра и на каждом из них тренируют бинокулярное слияние.
Впервые линейку с красными светофильтрами использовал итальянский ученый В. Bagolini (1966) с диагностической целью. В отечественной страбологии красные светофильтры применяют не только с лечебной целью, но и для определения устойчивости достигнутого бинокулярного зрения. Критерием оценки устойчивости является плотность (измеряют в процентах) того светофильтра, при котором бинокулярное зрение нарушается и возникает двоение.
С лечебной целью используют набор нейтральных (светло–серых), зеленых (синих), красных и желтых светофильтров. Если при предъявлении красных фильтров (которые также применяют как диагностические) слияние осуществляется с трудом, лечение начинают с менее диссоциирующих (разобщающих) нейтральных фильтров. После достижения бинокулярного слияния на нейтральных фильтрах (всех степеней плотности) последовательно предъявляют зеленые или синие, а за*;ем красные и желтые светофильтры. Этот способ вошел в клиническую практику как хроматическая диплоптика.
Для бинокулярных тренировок в системе диплоптического лечения используют компьютерные программы ("EYE", "Контур"), основанные на цветовом разделении полей зрения. Упражнения увлекательные, игрового характера, обеспечивают активное участие пациента.
В диплоптике используют тагоке метод бинариметрии (J1. И. Могилев, И. Э. Рабичев, Т. П. Кащенко, В. В. Соловьева и др.), заключающийся в предъявлении двух парных тест–объектов (рис. 18.11) на бинариметре в свободном пространстве. В процессе выполнения упражнений добиваются слияния тест–объектов, уменьшая расстояние между ними, приближая и отодвигая их по оси прибора (поиск зоны комфорта).
При этом возникает третий, средний бинокулярный образ – мнимый, причем по глубине он располагается ближе или дальше кольца прибора и может совпадать с его плоскостью при перемещении рамки с тест–объектами. Эти упражнения развивают бинокулярное, глубинное восприятие и тренируют относительную аккомодацию.
Существуют и другие методики выполнения диплоптических упражнений. Диплопию вызывают, создавая искусственную анизейконию1 путем увеличения размеров одного из монокулярных изображений с помощью объектива с переменным увеличением. В естественных условиях1 переносится разница в величине изображений между правым и левым глазом до 5%, искусственно вызнанная анизейкония у здоровых людей может быть переносима при разнице в величине изображений до 60–70%, а у больных с косоглазием лишь до 15–20%.
Оригинален диплоптический метод, основанный на фазовом (во времени) предъявлении стимулирующих тестов то для правого, то для левого глаза.
Существует мнение, что зрительная информация передается поочередно – то по правому, то по левому зрительному каналу. Отмечается также определенная частота ("фазовость") такой передачи, нарушаемая при различных патологических состояниях, например при косоглазии. На этом основан способ фазовой гаплоскопии с применением жидкокристаллических очков (ЖКО). При прохождении электрического импульса через пластины таких очков в определенном частотно–фазовом режиме изменяется их прозрачность: одно стекло будет прозрачным, другое в этот момент – непрозрачным. Высокую частоту смены таких временных фаз в ЖКО (более 80 Гц) обследуемый не ощущает. В этом преимущество ЖКО по сравнению с другими способами фазового предъявления тест–объектов.
Такие очки используют в двух вариантах. В первом больной должен выполнять увлекательные глубинные упражнения "попадание в цель" на экране компьютера, на котором с такой же частотой предъявляются рисунки, диспаратно расположенные для обоих глаз, что и создает эффект глубины. В процессе выполнения упражнений уровень их сложности повышается (сближение парных рисунков, уменьшение порогов глубины), что способствует повышению остроты глубинного зрения.
Во втором варианте применяют ЖКО для ношения с автономной системой электропитания. В этих очках наряду с попеременно предъявляемыми для каждого глаза фазами включается бинокулярная фаза, когда оба глаза смотрят через прозрачные пластины очков (И. Э. Рабичев, Т. П. Кащенко, С. И. Рычкова, П. Шамон), в результате чего тренируемый постепенно приближается к естественным условиям зрительного восприятия.
Диплоптические упражнения по сравнению с ортоптическими повышают эффективность лечения и способствуют более значительному восстановлению бинокулярного зрения – о25–30% (после ортоптики) до 60–65%, а при раннем применении и более.
Глубинное зрение и стереозрение тренируют с помощью различных глубинно–глазомерных устройств и стереоскопов. Упражнения с использованием глубинных приборов (прибор для забрасывания шариков, трехпалочковый прибор Говарда–Долмана, прибор Литинского и др.) основаны на предъявлении реальной глубинной разности. При проведении исследования больной не должен видеть концы стержней трехпалочкового прибора (подвижного среднего и двух боковых, стоящих на одной поперечной линии). После смещения (исследователем) среднего стержня больной должен расположить его с помощью подвижной спицы в одном ряду с боковыми. По степени расхождения стержней определяют остроту глубинного зрения (в градусах или линейных величинах). В норме острота глубинного зрения при исследовании с 1–2 м составляет до 1*–2 см. Глубинное зрение хорошо тренируется в реальной обстановке, например в играх с мячом (волейбол, теннис, баскетбол и др.).
Исследование с использованием стереоскопов основано на предъявлении стереопарных тест–объектов с диспарацией (смещением) разной степени. Они служат для измерения остроты стереозрения, которая зависит от размеров тест–объектов, возраста и степени тренированности обследуемого. У здоровых лиц она составляет 10–30“ (угловых секунд).
При диплоптическом лечении определенная роль отводится призматическим очкам. Призматические линзы, как известно, преломляют световой луч, смещая изображение объекта фиксации на сетчатке в сторону основания призмы. При наличии небольших или остаточных углов косоглазия в послеоперационном периоде назначают призматические очки для ношения наряду с диплоптическим лечением. По мере уменьшения угла косоглазия силу призматических линз уменьшают, а затем очки отменяют.
Призмы применяют также для развития фузионных резервов в "свободном пространстве". При этом удобно использовать бипризму типа Ландольта – Гершеля, конструкция которой позволяет плавно увеличивать (или уменьшать) ее призматическое действие путем вращения диска.
Бипризма отечественного производства (ОКП – офтальмокомпенсатор призменный) может быть фиксирована в специальном устройстве или очковой оправе. Смена направления основания призмы к виску способствует развитию положительных фузионных резервов, к носу – отрицательных.