Инфекции мочевых путей у мужчин
Инфекции мочевых путей являются актуальной проблемой во всем мире. В России острым пиелонефритом болеют 0,9–1,3 млн. человек в год, острым циститом – 26,2–36,7 млн. Более 300 000 пациентов с инфекцией мочевых путей ежегодно госпитализируются в стационар. У 30–40% больных отмечается высокий уровень повторов болезни после первого эпизода.
Но прежде, чем коснуться аспектов диагностики и лечения инфекций мочевых путей, обсудим, как происходит мочеиспускание. Что считать нормой и отклонением от нее?
Как происходит мочеиспускание?
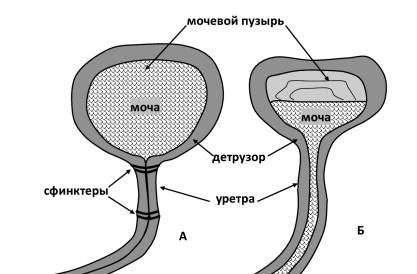
Мочевой пузырь – это мышечный орган, служащий резервуаром для мочи (рис. 14). Он расположен в малом тазу за лобком. Мощная мышца пузыря называется детрузором. Именно ее сокращения обеспечивают изгнание мочи в мочеиспускательный канал (уретру). В нижней части мочевого пузыря имеется сфинктер (клапан) – круговая мышца (утолщение детрузора), при ее сокращении перекрывается ток мочи в уретру.
Рисунок 14. Мочевой пузырь: а – при наполнении мочей; б – при мочеиспускании
Моча поступает в мочевой пузырь из почек по мочеточникам. Для этого в нем поддерживается отрицательное или близкое к нулю давление. Моча постепенно растягивает мочевой пузырь, и при определенном объеме (в норме 300-350 мл) начинают раздражаться нервные окончания детрузора. Они сигнализируют мозгу о необходимости мочеиспускания. При этом человек ощущает позыв, в то же время мышцы сфинктера мочевого пузыря сжимаются, чтобы не происходило утечки мочи в уретру (рис. 14 а).
Перед началом мочеиспускания детрузор сокращается, а мышцы сфинктера мочевого пузыря, наоборот, расслабляются, и моча поступает из мочевого пузыря в уретру (рис. 14 б). Последняя, в свою очередь, имеет собственный наружный сфинктер, который можно тренировать, так как он состоит из произвольной поперечно-полосатой мускулатуры.
В зависимости от объема выпитой жидкости, особенностей питания, эмоционального состояния и ряда других факторов человек в норме мочится от 3 до 6 раз в день. Ночью обычно не требуется опорожнения мочевого пузыря на протяжении 6-8 часов, в тоже время одиночной поход в туалет не считается отклонением. Здоровый человек может контролировать процесс мочеиспускания, подавляя позыв даже при переполненном мочевом пузыре.
Симптомы, которые должны насторожить:
–поллакиурия – частое мочеиспускание (более 6 раз в день);
–никтурия – мочеиспускание в ночное время;
–ургентность – резкий (императивный) повелительный характер позывов, которые невозможно сдерживать;
–подтекание мочи – непроизвольное выделение мочи, которое не поддается волевому усилию.
Острый цистит
Цистит – это гнойно-воспалительное поражение слизистой мочевого пузыря. Заболевание относится к неосложненным инфекциям мочевой системы (НИМ). Его диагностируют в том случае, если в почках и мочевыводящих путях отсутствуют камни и прочие структуры, препятствующие прохождению мочи (обструкции и сужения). Также в группу НИМ входят: уретрит, острый восходящий пиелонефрит.
Цистит считается инфекционным заболеванием. Причиной его возникновения в 85% случаев является кишечная палочка (E. coli), в 15% – другие возбудители: стафилококк (St. saprophyticus), клебсиелла (Klebsiellaspp.), протеус (Proteusspp.). Развитию заболевания у мужчин способствуют следующие предрасполагающие факторы:
–переохлаждение;
–воспалительные заболевания предстательной железы;
–травмы, медицинские манипуляции на нижних мочевых путях;
–нарушение оттока мочи из пузыря (анатомические особенности, дисфункция мочевого пузыря, привычка сдерживать позывы к мочеиспусканию);
–употребление избытка острого, пряного, соленого и алкоголя.
При остром цистите появляются симптомы раздражения мочевого пузыря: императивные (внезапные) позывы и учащенное болезненное мочеиспускание. Заболеванию присуще резкое начало. Также нередко отмечаются боли и напряжение мышц в надлобковой области. Возможно появление крови (гематурия) в моче и/или осадка. Для острого цистита характерны:
–сохранение жалоб в течение 6 дней;
–снижение социальной активности на протяжении 2–3 дней;
–потеря трудоспособности на 1 день.
Общий анализ мочи при остром цистите
Диагноз «острый цистит» устанавливается на основании клинической картины и данных анализа мочи. Упростить диагностику острого цистита, а также его обострений позволяет применение биохимических тест-полосок на наличие лейкоцитов – маркеров воспаления. Использование тестов возможно в домашних условиях. Оно основано на обнаружении в моче нитритов или лейкоцитарной эстеразы (информативность метода – 80%). Приобрести тесты можно в аптеке.
Диагностика инфекций мочевых путей основана на выявлении в общем анализе мочи лейкоцитов (лейкоцитурии) или гноя (пиурии) – основных признаков имеющегося воспалительного процесса. При этом о наличии лейкоцитурии / пиурии говорят, если в остатке центрифугированной мочи обнаружено 6 и более лейкоцитов в поле зрения микроскопа.
Однако метод не всегда информативен. Поэтому в ряде случаев для уточнения диагноза дополнительно требуется исследование нецентрифугированной средней порции мочи (анализ по Нечипоренко). Оно позволяет обнаружить инфекцию при нормальных показателях общего анализа мочи. На присутствие инфекции указывает содержание более 10 лейкоцитов в 1 мкл мочи.
Для определения вида возбудителя необходим посев мочи (культурального исследования). Он помогает также подсчитать количество микроорганизмов. Однако выполняется посев не всегда. Показания к его проведению следующие:
–подозрение на острый пиелонефрит;
–отсутствие эффекта от лечения острого цистита;
–рецидив заболевания ранее, чем через 2 недели;
–нехарактерные симптомы;
–выполнение научных и эпидемиологических исследований.
Как расценить полученный результат посева мочи? Интерпретация данных проводится в зависимости от количества выявленных возбудителей:
1. наличие ?103 КОЕ/мл микроорганизмов в средней порции утренней мочи (СПМ) расценивается как острый неосложненный цистит;
2. ?104 КОЕ/мл в СПМ – как острый неосложненный пиелонефрит.
Устойчивость возбудителей к антибиотикам
Вопрос. Моему молодому человеку 20 лет, в мае этого года он с друзьями пошел в поход, ночью было очень холодно, на утро он простыл. Через пару дней вернулся домой, и появились жалобы на частое мочеиспускание. В больнице его обследовали и прописали пить антибиотики. Он пил их исправно, потом сдал анализ мочи и крови, и прошел УЗИ почек. УЗИ не каких отклонений на почках не показало. Моча была чистая. Но через месяц все повторилось вновь. Мой парень снова обследовался. Сказали, что это цистит и гиперактивный мочевой пузырь. Что теперь делать? Опять антибиотики пить? Неужели нет каких-либо других более безопасных препаратов?
Одним из основных на сегодняшний день методов лечения острого цистита и его рецидивов считается антибактериальная терапия. Однако серьезной проблемой является формирование у возбудителей резистентности (устойчивости) к антибиотикам. Это приспособительный механизм, возникающий у них в ходе эволюции, направленный на выживание микроорганизмов в условиях изобретения новых антимикробных препаратов.
Кроме того, использование антибиотиков, особенно длительное, характеризуется повышение частоты различных осложнений. Поэтому сегодня широкое применение в урологии находят хорошо зарекомендовавшие себя ранее растительные препараты (фитотерапия). Все чаще используется клюква и препараты из нее.
Клюква
При наличии периодически обостряющегося цистита очень важно соблюдать диету и включать в рацион кислотообразующие продукты: клюкву и/или клюквенный сок.
Клюква – растение, которое содержит антоцианидины и проантоцианидины. Они препятствуют прикреплению возбудителей к слизистой мочевого пузыря (устаревшим считается представление, будто действие клюквенного сока связано с изменением реакции pH мочи).
Употребление клюквы уменьшает частоту инфекции нижних мочевых путей. Для профилактики рецидивов рекомендую ежедневное употребление клюквы. Также можно использовать лекарственные препараты, содержащие клюкву с витамином С (монурель). Об использовании других фитопрепаратов при инфекции мочевых путей я расскажу в соответствующем разделе.
Комментарий с форума. Мой муж при цистите как раз принимал натуральный препарат на основе клюквы. Ну, а что еще может быть лучше в лечении этого недуга? Он и от цистита избавляет, и благоприятно на иммунитет влияет.
Острый простатит
Простатитом называют воспалительное поражение предстательной железы. Заболевание довольно распространено. В США на его долю приходится 8% урологических больных. По причине возникновения заболевание подразделяется на следующие группы:
–неинфекционный (застойный); развивается из-за снижения иммунитета, малоподвижного образа жизни, длительного полового воздержания; при этом определяется условно-патогенная флора, которая и в норме живет в организме: кишечная палочка, клебсиеллы, протей, энтерококки, синегнойная палочка;
–инфекционный; причиной становятся инфекции, передающиеся половым путем, а также уже имеющиеся в организме очаги хронической инфекции (тонзиллит, гайморит, патология почек) и пр.
Простатит может иметь острое течение и хроническое. В первом случае клиника развивается стремительно: у мужчины повышается температура тела, появляются слабость, головные, мышечные и суставные боли, а также боли внизу живота, паховой области, промежности, мошонке, болезненное и учащенное мочеиспускание. Возможна острая задержка мочи, нарушение дефекации.
При данной болезни нередко появляются желтовато-зеленоватые выделения из мочеиспускательного канала и кровь в сперме (гемоспермия). Острый простатит может осложниться острым циститом, пиелонефритом и даже сепсисом, угрожающим жизни пациента.
Диагноз острого простатита устанавливается на основании характерных жалоб, осмотра, данных пальцевого исследования (увеличенной и болезненной простаты), клинического анализа крови на белки острой фазы воспаления (С-реактивный белок и др.), анализа и посева мочи, мазков из мочеиспускательного канала, бактериоскопии и посева на чувствительность к антибиотикам.
При необходимости в список обследований могут быть включены: трансректальное ультразвуковое исследование (УЗИ) предстательной железы, компьютерная или магнитно-резонансная томографии (КТ или МРТ) органов малого таза.
Вопрос.Моему мужу 34 года. Три года назад у него возник простатит, появились боли в правой части таза. При обследовании в простате высеился стафилококк. Назначили курс антибиотиков (доксициклин, трихопол, фурамаг) 10 дней, массаж простаты. После курса начался сильный зуд в промежности и в зоне ануса. Далее появилось чувство тяжести, постоянный метеоризм, запоры, колющие боли в прямой кишке, боли в правом подреберье, при пальпировании живота – болезненная зона кишечника. Крови в стуле нет. Правильно ли назначили антибиотики? Какое лечение необходимо моему мужу, чтобы восстановить кишечник?
Для лечения острого простатита применяются антибиотики. Эффект достигается в течение нескольких дней. При изменении кишечной флоры на фоне курса антибиотиков, а также после его окончания используются пробиотики (риофлора), восстанавливающие работу кишечника.
Хронический простатит
Комментарий с форума.Никогда не думал, что столкнусь с такой проблемой, у меня жена – врач. Благодаря ей ежегодно проверяю все свои мужские органы. Но даже это меня не спасло! Однажды долго не мог завести машину и очень замерз, такое переохлаждение вылилось в простатит. Все началось с неприятных ощущений в области паха и постоянных походов в туалет. Только благодаря тому, что быстро обратился к врачу, антибиотиками вылечил все за неделю. Может ли болезнь рецидивировать, и как часто это бывает?
Хронический простатит (ХП) – самый частый диагноз у мужчин до 50 лет. После 50 лет ХП занимает 3-е место по распространенности после аденомы и рака простаты. В мире зафиксировано 8 млн. обращений в год к урологу по поводу ХП.
Этой болезнью страдают 20–43% мужчин. ХП является причиной трети всех обращений к врачу по поводу урологических проблем среди трудоспособного мужского населения России.
По данным Национального института здоровья США около 25% мужчин, страдающих урологическими заболеваниями, имеют симптомы ХП. Неинфекционный ХП распространен в 8 раз больше, чем бактериальный. Основные звенья развития хронического абактериального простатита:
–турбулентное течение мочи;
–заброс мочи в протоки желез простаты при мочеиспускании (интрапростатический рефлюкс);
–повышение давления внутри простаты;
–нарушение дренирования протоков простаты;
–застой секрета простаты;
–отек, воспаление, ишемия (нарушение питания);
–увеличение тонуса гладкой мускулатуры.
При хроническом простатите, в отличие от острого, отсутствует общая симптоматика (повышение температуры тела, слабость, головные, мышечные и суставные боли). Имеются лишь жалобы «местного» значения:
–хронические боли внизу живота, мошонке, промежности;
–дизурия (учащенное мочеиспускание по утрам; незначительное затруднение оттока мочи);
–нарушения потенции (снижение полового влечения, ослабление эрекции).
При подозрении на хронический простатит врач проводит пальцевое исследование простаты, УЗИ через прямую кишку. Для оценки длительности мочеиспускания и скорости оттока мочи используется урофлоуметрия. Признаком простатита является снижение скорости менее 10 мл/с вследствие плохой проходимости мочевыводящих путей.
Для идентификации микроорганизмов, вызвавших заболевание, проводится исследование мочи и секрета предстательной железы. Тип возбудителя определяется при помощи методов полимеразной цепной реакции (ПЦР), реакции иммунофлюоресценции (РИФ) и посева на питательную среду.
Для лечения хронического простатита применяются фито-, физио– и гормональная и антибиотикотерапия. Среди профилактических мероприятий следует отметить: активный образ жизни, регулярную половую жизнь, правильное питание. Однако еще в Древнем Китае были известны рецепты поддержания здоровья предстательной железы, о них я расскажу в следующем разделе. Далее поговорим о мочекаменной болезни.
Мочекаменная болезнь
Мочекаменная болезнь (МКБ) – это нарушение обмена веществ, вызванное различными внутренними и/или внешними причинами, нередко носящее наследственный характер, и характеризующееся образованием камней в мочевыводящей системе: в почках (конкременты в лоханках и чашечках) или / и мочеточниках.
По мировым данным МКБ стоит на 3-м месте среди урологических заболеваний. Пациенты с МКБ занимают 30–40% коек в урологических стационарах. Этой болезнью страдают 1–3% населения. Почечную колику хотя бы раз в течение жизни переносили 12% мужчин и 5% женщин.
Камни в почках имеют преимущественно лица активного трудоспособного возраста, чаще мужчины. Течение МКБ осложняется инвалидностью в 6% случаев, среди них 76% – больные с единственной почкой.
Заболевание чаще встречается в странах Балканского полуострова, Бразилии, Турции, Индии, ряде районов США. МКБ страдают 1–5% населения Азии, 5–9% – Европы, 13% – Северной Америки, 20% – Саудовской Аравии. Эти данные свидетельствуют о влиянии факторов внешней среды и географических особенностей проживания на возникновение МКБ. За последние годы снижения заболеваемости не отмечено ни в одной стране мира.
Увеличение численности заболевших МКБ также связано с изменениями социальных и бытовых условий (стресс, гиподинамия), экологии, состава и качества продуктов питания, питьевой воды. Итак, перечислю основные факторы риска развития МКБ:
–наследственная отягощенность;
–мужской пол;
–особенности питания (прием острой или кислой пищи) и фосфорно-кальциевого обмена;
–употребление жесткой воды;
–избыток в рационе витамина С (более 1500 мг в сутки);
–малоподвижный образ жизни;
–инфекции мочевых путей;
–жаркий климат;
–проживание в Поволжье, Средней Азии, на Северном Кавказе, Урале, Забайкалье;
–возраст 22–55 лет.
В большинстве случаев камни мочевых путей состоят из неорганических соединений кальция: фосфатов, оксалатов или карбонатов; реже (20%) – из солей магния и мочевой кислоты. Чаще в организме образуются полиминеральные (смешанные) камни.
Вопрос.У меня подагра. А недавно выявили мочекаменную болезнь. Говорят, что эти заболевания связаны. Это правда?
Действительно, у больных подагрой повышается риск возникновения мочекаменной болезни. Причиной этого является хроническая гиперурикемия (повышенное содержание мочевой кислоты в крови), приводящая к развитию как подагры, так и уратного нефролитиаза (камней в почках).
Учитывая, что около 70% мочевой кислоты выводится почками, ухудшение их функции может способствовать усугублению гиперурикемии и подагры.
Присутствие камней в мочевых путях провоцирует возникновение болей в пояснице, внизу живота, отдающих в бедро и половые органы. Боль может быть тупой, ноющей или острой, усиливающейся при изменении положении тела либо в движении.
Болевые ощущения продолжаются от нескольких часов до нескольких дней (почечная колика). Они могут стихать, а затем снова возобновляться. Приступ прекращается при изменении локализации камня или после его выхода в мочевой пузырь. По окончании приступа в моче появляется кровь. Почечная колика нередко сопровождается учащенным мочеиспусканием и проявляется парезом (непроходимостью) кишечника, тошнотой и рвотой.
Вопрос.У меня болит правый бок! Не могу нагибаться. Раньше делали УЗИ, говорили, что есть маленький камень, и что он может выйти сам. Неужели он выходит? Что теперь делать?
Диагностика МКБ осуществляется на сновании характерных жалоб и полного обследования пациента с изучением анализов крови, мочи, УЗИ и МРТ почек. Во время приступов почечной колики рекомендую использовать тепло на поясничную область, спазмолитические и обезболивающие средства.
При почечной колике и наличии показаний (выраженная клиника, крупный камень, угроза почечной недостаточности и пр.) применяются оперативные методы лечения. При этом камни либо дробят ультразвуком (литотрипсия), в результате чего мелкие обломки свободно выходят во время мочеиспускания, либо удаляют хирургическим путем. Возможно использование доступа через мочеиспускательный канал с введением эндоскопического прибора и установлением стента – трубки из гибкого пластикового материала.
Вопрос. У меня поставили диагноз МКБ, раздробили камень. Сказали, что он был уратный. Скажите, как теперь питаться? Каких продуктов избегать, чтобы камни больше не образовывались?
С целью профилактики рецидива МКБ назначается диета и фитотерапия для растворения камней. Если этого не делать, то через 3–7 лет у 64–78% больных повторно образуются камни.
При МКБ диета имеет свои особенности. При оксалатных или кальциевых камнях ограничивают употребление щавеля, салата, шпината, кофе, клубники, цитрусовых, бобовых, а также молочных продуктов.
При наличии уратных камней необходимо избегать использования в пищу белков животного происхождения, острых, жареных и пряных блюд, кофе и шоколада. Присутствие кальциево-фосфатных камней требует исключения из рациона молока, щелочной воды, острых и пряных блюд, ягод, кисломолочных продуктов, бобов и картофеля.
Всем пациентам с МКБ необходимо избегать употребления острых, пряных, копченых, соленых продуктов; шоколада. Абсолютно противопоказан алкоголь. Следует пить достаточное количество жидкости, но исключить чай и кофе.
Острый и хронический пиелонефрит
Наиболее частым (у 70%) инфекционно-воспалительным осложнением МКБ является острый и хронический пиелонефрит. Это воспалительное заболевание почек, которое характеризуется поражением чашек и лоханок с нарушением функции органа. Пиелонефрит у 20–40% пациентов осложняет течение инфекций нижних отделов мочевых путей (цистита, уретрита, простатита).
Помимо нарушения мочеиспускания, острый пиелонефрит, в отличие от цистита, имеет выраженные общие проявления. Вот основные жалобы пациентов при этом заболевании:
–резкое повышение температуры тела, озноб;
–тошнота, рвота;
–слабость, вялость;
–боли в поясничной области;
–мышечные боли и головные боли;
–снижение аппетита.
В общем анализе мочи, кроме лейкоцитурии, нередко выявляются белок и эритроциты. Лабораторными маркерами пиелонефрита при исследовании мочи, включающем микроскопию и бактериологический посев, являются:
–лейкоцитурия (более 10 лейкоцитов в 1 мкл нецентрифугированной мочи);
–выраженная бактериурия (количество микроорганизмов более 104 колониеобразующих единиц [КОЕ] в мл).
Также для оценки состояния пациента выполняется клинический и биохимический анализ крови, в которых могут быть обнаружены:
–повышение уровня лейкоцитов;
–снижение гемоглобина;
–ускорение скорости оседания эритроцитов (СОЭ);
–увеличение концентрации мочевины и креатинина и пр.
Лечение острого пиелонефрита проводится в условиях стационара с использованием антибиотиков. В комплексную терапию хронического пиелонефрита входят и фитопрепараты, о которых я расскажу далее.