Бронхиальная астма
Что это такое?
Пока пег четкого представления о том, что такое астма. Даже тщательный анализ наших сведений об этой болезни не дает возможности дать ясное и однозначное определение.
Распространенное определение астмы таково: рецидивирующие, пароксизмально возникающие приступы хрипов в легких и одышка. Это совершенно верно, но имеется множество синдромов, к которым может относиться данная формулировка. Недаром говорят: «Не все, у кого хрипы, — астматики».
Под синдромом «остро возникающих хрипов в легких» понимают:
1. Острые хрипы в груди у маленьких детей. Эти приступы, а также затрудненное дыхание являются частью катарального синдрома у детей и обычно связаны с началом инфекции. Около 25% детей страдают от остро возникающих хрипов, но только у 5% они после 15 лет переходят в астму.
2. Обострение хронического бронхита. Приступы хрипов и одышки у больных хроническим бронхитом нередки, но в то время, как одни из них вызваны инфекцией, другие объясняются обострением хронического бронхита. Не исключено, что около 25% больных хроническим бронхитом страдают именно от подобных приступов.
3. Реже причиной возникновения хрипов и одышки может быть ограниченная закупорка бронхов. Это встречается при растущем раке бронхов, который со временем может вызвать
перемежающуюся закупорку бронхов. Аналогичная картина связана с наличием в бронхах инородного тела; а также с набуханием лимфатических узлов ворот легкого.
4. В конце концов, исключив почти все заболевания, мы дойдем до собственно астмы, но и тогда нам трудно будет определить, какие из «катаральных» детей являются потенциальными астматиками и в каких случаях хронический бронхит у взрослых есть результат длительной астмы. Разница между тремя основными типами синдрома «остро возникающих хрипов в легких» (дети с хрипами, больные хроническим бронхитом и астматики) представлена на фиг. 25—28.
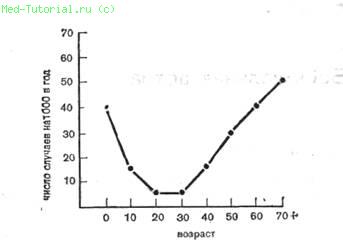
Фиг. 25. Бронхиальная астма (распределение по возрастам).
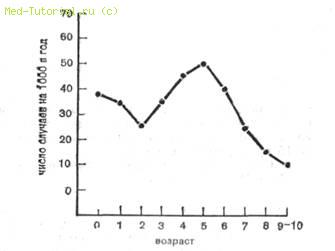
Фиг. 26. Бронхиальная астма (число случаев у детей до 10 лет).
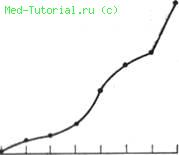
Фиг. 27, Бронхиальная астма (остро развивающиеся хрипы в легких при хроническом бронхите).
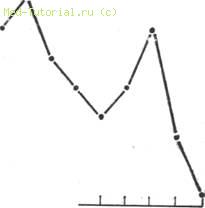
Фиг. 28. Бронхиальная астма (распределение по возрастам).
Возрастное распределение заболеваемости при всех типах синдрома представляет собой U-образную кривую с высокой частотой заболеваний у детей и пожилых. Форма кривой отражает комбинацию всех типов болезни.
Патологическая анатомия. Для бронхиальной астмы характерна острая, но обратимая закупорка бронхов. Закупорка просвета бронхов вызывается комбинацией трех факторов: густой и вязкой слизью, отеком слизистой оболочки и спазмом бронхиальной мускулатуры. Как правило, приступы бронхиальной астмы начинаются неожиданно, носят пароксизмальный характер, но, если болезнь затягивается, суживающие изменения становятся постоянными и необратимыми.
Частота заболеваний. Частота астмы по данным моей практики составляет 15 случаев на 1000 человек населения. Это значит, что, если врач обслуживает 2500 человек, под его наблюдением находятся до 50 астматиков, у которых в любое время могут развиться приступы. И только примерно половина из них в течение года будет обращаться к врачу за советом и помощью.
Характеристика заболевания. Насколько я могу судить на основании собственного опыта, типичное течение и исход бронхиальной астмы таковы:
Начало. Примерно у половины астматиков (55%) первые проявления астмы можно обнаружить в раннем детстве (в первые десять лет жизни): У другой группы приступы начинаются в молодости (в 20—40 лет), причем чаще у женщин.
Истинная астма в более позднем возрасте возникает редко, но именно в этот период у больных хроническим бронхитом возникают частые и тяжелые приступы. Раз начавшись, «период активности» длится 5—10 лет, причем все это время приступы повторяются, а заметные ухудшения чередуются с нормальным состоянием. Вслед за этим наступает прогрессирующее улучшение с редкими и менее выраженными приступами. Улучшение наступает самопроизвольно и, вероятно, не под влиянием мочении.
В моей практике только у 5—10% астматиков продолжалось постоянное и выраженное ухудшение после 10—20 лет болезни. Хотя астма, как правило, не принадлежит к числу смертельных заболеваний, в Великобритании каждый год умирают около 2000 астматиков. Иными словами, у врача общей практики умирает один больной в 10 лет. Из 1000 больных астмой в год умирают два человека. Причинные факторы. Из-за неизвестности точной причины развития астмы представления об этиологии этого заболевания запутанны.
Сложности возникают также при попытке использовать искусственные, догматические и жесткие принципы классификации, например деление астмы на эндо- и экзогенный типы. Поэтому логично допустить, что астма является заболеванием, при котором у больных имеется индивидуальная предрасположенность к реакции на раздражение остро возникающим сужением дыхательных путей. Астма — один из компонентов аллергической настроенности организма. Подсчитано, что такой настроенностью обладают 10%: населения, а кожа и дыхательные пути являются основными «шоковыми органами».
Среди общих факторов можно выделить вполне определенные, которые, как представляется, имеют непосредственное отношение к развитию астмы.
Исследование индивидуальных факторов свидетельствует о том, что астматики в.среднем
более чувствительны к аллергенам. В моей практике среди астматиков у 30% наблюдалась сенная лихорадка (по сравнению с 7% всех больных общей практики), в 15% экзема (по сравнению с 5% всех больных общей практики), эмоциональные расстройства у больных старше 10 лет в 40% случаев (при 12%. в общей практике).
У 30% астматиков в семье отмечены легочные или аллергические заболевания (при 8% в общей практике).
Аллергия чаще встречается у тех больных, которые страдали астмой с детства, чем у тех, кто заболел, будучи взрослым. Для маленьких детей наиболее характерными аллергенами являются перья, волосы животных, пыль, клещи и Пыльца, а для взрослых типичны плесень, аспирин, факторы, связанные с профессией. Клинические признаки. Бронхиальная астма проявляется в виде приступов одышки и хрипов в легких, спровоцированных различными агентами и ситуациями. Вызвать приступы могут различные аллергены: пыльца, пыль, клещи, волосы животных, птичьи перья. У некоторых больных со слабо выраженной астмой во время или после энергичной физической работы прослушиваются хрипы.
У восприимчивых больных распространенной причиной появления приступов астмы являются респираторные инфекции. Больные астмой хорошо знают, что кашель и простуда осложняются свистящим дыханием и одышкой.
Первый приступ иногда трудно распознать. Он может начаться неожиданно как для самого заболевшего, так и для его родных. Больной задыхается, что, естественно, пугает его близких, если только до этого среди них не было астматиков. Они успокаиваются лишь после того, как врач поставит диагноз и убедит их в отсутствии опасности.
Известны три клинические формы астмы: эпизодические приступы, хроническая астма, астматическое состояние.
У большинства больных встречаются эпизодические приступы удушья и хрипов, в промежутке между приступами они сохраняют активность и чувствуют себя хорошо. Дыхательная функция у них не нарушена и изменений на рентгенограмме нет. Во время приступа больной страдает от одышки, а наиболее выраженным объективным симптомом являются сильные хрипы на выдохе, которые четко прослушиваются над всей поверхностью «звучащей» грудной клетки.
Выраженность приступов бывает различной. У одних они настолько слабы, что не влияют на жизнедеятельность больного, у других же проявляются так сильно, что больной, сидя на краю кровати или у открытого окна, вынужден напрягать дыхательные мышцы, чтобы вдохнуть или выдохнуть воздух из перерастянутой грудной клетки. К счастью, у большинства больных приступы протекают не тяжело и легко купируются, но иногда они бывают очень сильными, и это вызывает тревогу.
Небольшую часть больных астмой относят к хроникам. Это люди с постоянно сниженной дыхательной функцией, одышкой; у них почти всегда прослушиваются хрипы в легких на выдохе. В конечной стадии заболевания картина хронической астмы не отличается от картины выраженного хронического бронхита (см. стр. 112); в обоих случаях истинную картину заболевания можно установить только на основе истории болезни.
Трудно заранее предположить, у кого из больных бронхиальной астмой болезнь перейдет в тяжелую хроническую форму. Однако установлено, что у большинства тяжелых больных приступы начинаются в зрелом возрасте, а не в детстве. Повторяющиеся приступы, сопровождаемые вспышками инфекции, судя по всему, способствуют постоянному повреждению легочной ткани.
При астматическом состоянии больной страдает постоянными сильными приступами острой астмы. Это серьезное и потенциально опасное заболевание. Больной чувствует себя плохо, у него тяжелая, непрерывная одышка. Он становится истощенным; происходит обезвоживание организма, наблюдается кислородное голодание. Содержание углекислоты в крови повышается и вследствие накопления избытка гормонов надпочечника появляется аритмия сердца.
За 15 лет трое моих больных умерли во время приступов, страдая астматическим статусом, а двое едва не умерли.
К этой форме астмы нужно относиться очень серьезно.
Общий подход. При ведении больного астмой необходимо учитывать следующие факторы:
1. Индивидуальные особенности больного и семейную предрасположенность.
2. Какой формой астмы страдает больной? Действительно ли он болен астмой?
3. Имеются ли какие-нибудь определенные причины или провоцирующие факторы?
4. Если они выявлены, то можно ли предотвратить контакт с ними?
5. Каково состояние функции дыхания и можно ли ее улучшить?
6. Какую составить программу лечения? Выявление личных и семейных особенностей больного может помочь в оценке заболевания и выборе лечения. Астматикам присуща возбудимость и нервозность характера. Не ясно, связано ли это с повторяющимися астматическими приступами или является характерной конституциональной чертой. Известно, что астматики более других больных требуют персональной опеки со стороны врача, основанной на доверии. Вот почему важно, чтобы на этих личных взаимоотношениях строилось лечение, которое может длиться годами. Еще важнее эти тесные контакты с врачом и по той причине, что обычно с персоналом больниц у больных не складывается таких близких отношений, ибо их состав не стабилен.
Нет нужды говорить о необходимости точного диагноза астмы, который исключал бы возможность других причин возникновения свистящего дыхания, особенно при поздней астме. Взрослым больным нужно делать рентгенографию грудной клетки и, если нужно, другие исследования, чтобы исключить рак легкого, фиброзирующий альвеолит, левожелудочковую (левостороннюю) сердечную недостаточность, хронический бронхит и эмфизему легких.
Определение типа астмы имеет основное значение для выбора метода лечения. Принято различать эндогенную и экзогенную астму.
Экзогенная астма начинается в детстве. Обычно у больного и его родственников ранее наблюдались такие аллергические проявления, как сенная лихорадка и экзема. Состояние дыхания между приступами обычно хорошее и исход заболевания весьма благоприятный. Очень немногие (реже, чем один человек на 20 больных) становятся тяжелобольными.
Эндогенная астма начинается в среднем возрасте или позднее. Индивидуальной или семейной предрасположенности к аллергии не наблюдается. Эндогенная астма часто сочетается с хроническим бронхитом, и нередко невозможно определить, какое заболевание было первичным. Исход заболевания значительно менее благоприятный, чем при экзогенной астме. Больше чем один больной из четырех становятся тяжелобольными с прогрессирующим ухудшением дыхательной функции. Важно выявить возможные провоцирующие факторы, что совсем не просто. Подробные расспросы и выяснение обстоятельств развития каждого приступа подчас приносят значительно большую пользу в выяснении этих факторов, чем многие сложные тесты на аллергены, в частности кожные пробы и пробы с вдыханием возможных аллергенов.
Если причина найдена, нужно пытаться ее устранить, что тоже довольно сложно. Следует тщательнее очищать помещение от пыли. Чтобы предотвратить вредное действие клещей и откладываемых ими яиц, рекомендуется матрасы и подушки помещать в пластиковые «наволочки». Следует избегать контакта с животными, вызывающими сенсибилизацию. Специфические десенсибилизирующие курсы введения возрастающих доз аллергенов иногда заканчиваются весьма драматично, но и в большинстве случаев результат ты лечения таковы, что игра, как говорится, не стоит свеч.
Правильное ведение больного астмой требует регулярного контроля за функцией дыхания. Оно заключается в измерении силы максимального выдоха флуометром или в измерении объема выдоха в секунду и жизненной емкости легких с помощью виталографа, что применимо даже у детей.
План лечения надо обсудить с больным и его родственниками.
Специальные исследования. Обычно применяют рентгенографию грудной клетки, чтобы исключить другие болезни, вызывающие одышку и хрипы в легких, и тесты функции дыхания, позволяющие объективно оценить состояние больного.
Как уже отмечалось, кожные пробы, определение эозинофилов в мокроте и другие подобные тесты практической пользы не приносят.
Ведение больных. Бронхиальная астма принадлежит к заболеваниям, которые, однажды начавшись, развиваются в течение ряда лет, после чего в большинстве случаев происходит самопроизвольное улучшение. Поэтому, установив диагноз, врач должен быть готов к длительному лечению больного и наблюдению за ним и за членами его семьи.
Астму проще лечить в том случае, если между больным и врачом устанавливается тесный контакт и если не только врач, но и сам больной хорошо понимает' природу заболевания и особенности его течения.
После постановки диагноза следует уделить некоторое время «обучению и информации» больного и его близких, рассказать им о характере болезни, целях лечения, подчеркнуть, что астма протекает доброкачественно, имеются хорошие прогнозы. Врач должен объяснить больному, что, несмотря на приступы астмы, он должен вести по возможности нормальный образ жизни. Очень важно завоевать доверие больного, избавить его от страхов и тревоги, подсказать, как надо себя вести во время острых приступов, которым, к несчастью, он подвергается время от времени.
Астматики—натуры беспокойные, ими часто овладевает подавленное настроение. Вероятно, это скорее следствие заболевания, чем врожденные патологические черты характера. Поэтому отнюдь не всегда нужно лечить таких больных длительными курсами транквилизаторов и антидепрессантов. Надлежащий индивидуальный уход, понимание, поддержка гораздо эффективнее любой успокаивающей пилюли.
Антиаллергические меры. Как уже отмечалось, специфическая десенсибилизация астматиков к аллергенам редко бывает действенной. Она может иметь смысл только для тех, у кого приступы бывают в период цветения растений и покоса трав. Убедительных сведений об успешной десенсибилизации с помощью смеси домашней пыли с экстрактами клещей пока нет. Антигистаминные препараты при астме мало помогают, хотя их введение в состав микстур от кашля может принести некоторую пользу благодаря мягкому успокаивающему действию.
Интал эффективен, особенно в отношении детей-астматиков и тех больных, которые страдали другими формами аллергий. Этот препарат замедляет образование антителреагинов и преципитирующих антител сыворотки. Его следует принимать длительно и не для того, чтобы купировать острые приступы астмы. Интал применяется в виде порошка, который помещен в капсулу; его вдыхают через специальный ингалятор. Интал или его смесь с изопреналином дозируется индивидуально.
Антиспазматические препараты. Лечение приступа астмы. Тактика зависит от выраженности приступа. Чаще всего приступы бывают слабыми и купируются приемом внутрь антиспазматических препаратов — таблетки эфедрина, чистого или в комбинации с седативными препаратами (франол или амесек), сальбутамола (вентолина), оркипреналина (алупента) или изопреналина (неоэпинина) под язык. Аналогичный быстрый эффект дает ингаляция аэрозоля сальбутамола (вентолина), оркипреналина (алупента) или изопреналина. Однако передозировка этих аэрозолей, особенно изопреналина, грозит опасностью аритмии сердца и даже смертью. Более сильные приступы или такие, которые не удается быстро купировать, можно остановить либо подкожной инъекцией адреналина, повторяемой каждые 5—10 минут, либо медленной внутривенной инъекцией аминофиллина.
Длительное лечение. Обычно для предупреждения приступов ежедневно применяют те же антиспазматические препараты, в частности эфедрин, сальбутамол (вентолин), оркипреналин (алупент), теофиллин, холиновые препараты (холедил).
Хотя ежедневно могут использоваться миллионы таблеток антиспазматических препаратов, их благоприятное воздействие проявляется не ярко и сущность не определена. Эти препараты более активны при острых приступах на ранней стадии болезни, чем при длительном применении.
Кортикостероиды. По поводу применения этих препаратов, имеющих значительное побочное действие, идет большая полемика. Следует, однако, признать, что они весьма существенно помогают некоторым тяжелобольным астматикам, которые страдают от постоянной одышки и хрипов.
Не следует применять стероиды до того, как испробованы другие способы лечения, но, если больной страдает от длительного тяжкого недуга, их нужно назначать и детям, и взрослым.
Дозу выбирают минимальную, но такую, чтобы она оказывала действие. Кортикостероиды по возможности надо использовать недолго, однако, начав курс, следует довести его до конца, так как отмена препаратов вызывает ухудшение. Эти препараты имеют жизненно важное значение для больных с выраженным астматическим состоянием или в тех случаях, когда случаются приступы острого или умеренного характера, но они не проходят быстро от введения адреналина и аминофиллина.
В тех случаях, когда у больного бывают умеренные приступы, следует помнить, что стероиды действуют медленно и может пройти около суток, прежде чем наступит заметное улучшение. В этих целях стероиды назначают внутрь в высокой начальной дозе 60—70 мг в первый день (взрослым), а затем в течение недели-двух дозу постепенно уменьшают.
Антибиотики. Если врач сочтет, что приступы бронхиальной астмы сочетаются с инфекцией дыхательных путей, он назначает антибиотики — пенициллин, ампициллин или окситетрациклин.
Астматическое состояние. Астматическое состояние— это форма резко выраженной бронхиальной астмы, на которую не влияют обычно применяемые при этом заболевании препараты.
В первую очередь рекомендуется сделать подкожную инъекцию адреналина или медленную внутривенную инъекцию аминофиллина. Если гидрокортизон (обычно применяемый в дозе 100 мг) не помогает, надо назначить преднизон (75—60 мг в первый день) внутривенно и внутрь. Если же в течение 30—60 мин препараты не оказывают действия, больного необходимо отправить в больницу а отделение интенсивной терапии. Там сразу же определяют содержание газов в крови и дают кислород. Обычно при астматическом статусе наблюдается обезвоживание. Поэтому может потребоваться внутривенное введение жидкостей. В редких случаях, не поддающихся лечению, может оказаться необходимой интубация с искусственным дыханием, принудительное дыхание с помощью аппарата и отсасывание содержимого бронхов.
Физические методы лечения. Дыхательные упражнения и умение принимать правильные позы для улучшения оттока слизи из бронхов помогают астматикам облегчать дыхание во время острого приступа. Умение прибегать к «самодренажу» помогает в тяжелых случаях, когда астма сочетается с хроническим бронхитом.
Однако это лечение не в состоянии предотвратить приступ, равно как и помочь избежать деформации грудной клетки; не может оно и улучшить осанку.
Дома или в больнице? Вопрос о том, следует ли обращаться астматикам к специалисту, решается в каждом конкретном случае отдельно. Специалист редко вносит в ведение больного что-либо новое; в основном он подтверждает лечение, рекомендованное опытным домашним врачом. Более того, домашний врач порой вынужден несколько охладить пыл чрезмерно активных больничных специалистов, которые применяют непроверенные методы лечения.
Социальные и семейные проблемы. Большинство больных астмой надо настраивать на то, что они должны вести обычную жизнь и нормально работать при условии, что это не скажется на ухудшении их состояния. Но с теми, кто действительно тяжело болен — временно или постоянно, возникают серьезные проблемы.
В редких случаях выраженной детской астмы больного ребенка рекомендуется послать из дома в школу-интернат. Эта мера может снять действие патогенных факторов, влиявших на него дома. Взрослые по мере развития инвалидности должны перейти на более легкую работу и переквалифицироваться. Правда, эти предложения носят скорее теоретический, нежели практический характер, потому что в жизни сделать это нелегко.
Заключение
Бронхиальная астма — это заболевание, при котором бывают рецидивирующие и пароксизмально возникающие приступы удушья и прослушиваются хрипы в легких. Его необходимо отличать от острого катарального бронхита у детей и хронического бронхита у пожилых людей.
Астма в практике британского домашнего врача встречается с частотой 15 случаев на 1000 больных. Иными словами, при среднем годовом объеме практики врач может наблюдать до 50 случаев астмы.
Выделяют две большие группы больных астмой. Одни заболевают в детстве, причем у больных наблюдаются и другие аллергические заболевания. Прогноз при такой форме болезни хороший, и у девяти из десяти больных приступы со временем проходят. У другой группы болезнь начинается в среднем или пожилом возрасте, не связана с другими аллергическими проявлениями, и прогноз при этой форме хуже. Однако даже здесь трое из четырех больных не становятся инвалидами.
Вероятными причинными факторами считают индивидуальную и семейную предрасположенность и действие различных аллергенов. Правильный тактический подход требует оценки личных и семейных особенностей больного, определения вероятных провоцирующих факторов, возможной профилактики контакта с ними и объективного выяснения состояния функции дыхания.
Для ведения больного очень важно, чтобы между ним и врачом установилось взаимопонимание. Купировать аллергические реакции по-настоящему способен только интал.
В отдельных случаях вполне пригодны антиспазматические вещества. При сильных приступах -часто помогают кортикостероиды. Для лечения сопутствующей инфекции применяют антибиотики. Семьи больных могут обращаться за помощью в органы социального обеспечения.
