ЛЕЧЕНИЕ
Обязательно для больных РА сохранять навыки самообслуживания. При необходимости переносить движения с мелких суставов на крупные. Например, вместо пальцев рук закрывать банку ладонями (Трнавски К., 1994).
Необходим отказ от курения: выявлена ассоциация между количеством выкуриваемых сигарет и позитивностью по РФ, эрозивными изменениями в суставах, появлением ревматоидных узелков, а также поражением легких (Насонов Е. Л., 2006).
Существенную роль при лечении РА играет диета. Рекомендуют достаточное обеспечение потребностей организма полноценным белком со сбалансированностью аминокислотного состава. Необходимо в сутки не менее 29 г белка для женщин и 37 г — для мужчин, лучше с ограничением мяса, но достаточным употреблением в пищу рыбы, молока, яиц. Именно яйца содержат лецитин и холин, недостаток которых вызывает слабость иммунной системы и развитие аутоиммунных и опухолевых заболеваний. Лишь при выраженных склеротических изменениях сосудов можно ограничить использование яиц до 4 штук в неделю. Полезно часть животных белков заменять растительными. Растительные белки, содержащиеся в бобовых, не только хорошо усваиваются, но богаты витаминами В6, В12. Полноценные белки, присутствующие в грибах, являются источником пантотеновой кислоты, предупреждающей дистрофические процессы в соединительной ткани, нервных клетках. Рекомендуют уменьшение при РА общего количества жирной пищи: соотношение животных и растительных жиров 1,2: 1 — гиполипидемическая диета со снижением холестерина и обогащением полиненасыщенными жирными кислотами (Шерафетдинов Х. Х., 1990). По данным автора, гипонатриевая диета при достаточном количестве калия (овощная) способствует перераспределению ионов калия и магния в разных средах организма. Это сопровождается потерей внеклеточной жидкости, уменьшением набухания тканей, в том числе и периартикулярных, что уменьшает боль и скованность в суставах. Следует обращать внимание больных РА на необходимость ограничения легкоусвояемых углеводов. Сахар и его продукты увеличивают массу тела, а следовательно, нагрузку на суставы. По данным И. И. Брехман (1988), сахар, вызывая функциональную гипогликемию, вызывает сенсибилизацию, аллергизацию организма, а также способствует привыканию к алкоголю, наркотикам, никотину, снижению сексуальных влечений, расстройству психики. Аллергизации способствуют также чай и кофе, особенно давно собранные листья и зерна, некачественно обработанные. Это же можно отметить в отношении экзотических фруктов (цитрусовые, бананы, виноград), кока-колы, лимонадов.
Для больных РА необходимо достаточное количество жидкости — не менее 2 л в сутки.
В связи с наличием у пожилых больных РА резко выраженного остеопороза важно уделить внимание кальциевому обмену. По данным Е. А. Меликян [и др.] (1991), у 40 % больных РА выявлена гипокальциемия, коррелирующая с интенсивностью воспаления и суставным индексом. В связи с этим важно сообщение В. И. Алекина [и др.] (1991) об эффективности кальцитрина в лечении остеопороза больных РА. Анальгезирующий, противовоспалительный и иммуностимулирующий эффект кальцитрина при быстро прогрессирующих формах РА в возрасте старше 55 лет выявила Р. О. Баймухамедова (1993). Кальцитрин назначают по 5 ЕД один раз в день внутримышечно в течение 30 дней, курсами по 2–3 раза в год. Параллельно автор назначала препараты кальция. В промежутках между курсами использовала витамин D (1000–6000 ЕД/сут) или небольшие дозы D2 (эргокальциферола) и D3 (холекальциферола). При нарушениях всасывания витамин D назначают парентерально. Нужны продукты, содержащие кальций (творог, яичный желток, отруби, бобовые, брынза) и витамин D (рыбья печень, яичный желток, сыр).
Рацион больных РА должен содержать достаточное количество овощей, зелени, богатых кальцием и витаминами С, Р, Е, А, каротином (морковь, тыква, фасоль, капуста, кукуруза, свекла, помидоры). Они одновременно богаты солями калия, магния и являются пектидами, которые связывают и удаляют токсические вещества, в том числе продукты переработки лекарственных препаратов, пищевые аллергены, иммунные комплексы. Овощи являются и антиоксидантами, связывая активные радикалы измененной липидной оболочки (Брехман И. И., 1988). Способствуют десенсибилизации организма при РА и другие энтеросорбенты — активированный уголь, отруби.
Полезны гемицеллюлоза и пектины, присутствующие в яблоках, сливах, ягодах смородины, крыжовника. Фрукты чрезвычайно важны и для борьбы с очагами инфекции у больных РА, так как содержат специфические и неспецифические антибиотики. Неспецифическими являются органические кислоты (винная, лимонная, яблочная), которые подкисляют пищевую кашицу, создавая, вместе с соляной кислотой, неблагоприятную среду для бактерий. Терпкие дубильные вещества, содержащиеся в некоторых сортах яблок и слив, оседая на жгутиках бактерий и простейших, обездвиживают их, вызывая в дальнейшем гибель. Сорта фруктов и ягод с сильным ароматическим запахом содержат летучие эфирные масла с антибактериальным действием (яблоки, малина, смородина). Это позволяет организму справиться с ангинами, бронхитом и заболеваниями желудочно-кишечного тракта. К специфическим антибиотикам фруктов и ягод относят парасорбиновую и сорбиновую кислоты рябины, вакцинин и бензойную кислоту брусники и клюквы, гликозид арбутин — в грушах, берберин — в барбарисе, сепельтерин — в гранате.
Развитию аутоиммунных реакций способствует при РА повышенная кишечная проницаемость, сочетающаяся с дисбактериозом кишечника, которая возникает при базисной противовоспалительной терапии. Уменьшению этих процессов способствует так называемая ортомолекулярная терапия, которая включает прием витаминов, минералов, аминокислот. Больным РА необходим прием витаминов С, Р, Е, А, пантотената кальция, фолиевой кислоты, витамина В12. Минералы, необходимые при РА, — селен, цинк, марганец, медь, сера, молибден. Необходимы при РА аминокислоты (аргинин, метионин), а также полиненасыщенные жирные кислоты (Омега-3), фосфолипиды (лецитин).
Эффективна при РА разгрузочно-диетическая терапия (РДТ) как альтернативный метод при непереносимости или неэффективности традиционных лечебных мероприятий (Шерафетдинов Х. Х., 1991;
Бакалюк О. И. [и др.], 1991). Результатов достигают при проведении 10 — 21-дневной РДТ по методике Ю. С. Николаева с продолжительностью периода реалиментации (выхода из голода) соответственно периоду голодания. Клинический эффект достигается за счет нормализующего влияния РДТ на функцию надпочечников, щитовидной и половых желез, микроэлементный обмен, а также активации антиоксидантной системы.
В периоды обострения очагов хронической инфекции необходимо проводить их санацию. Рациональное лечение воспалительных изменений печени и желчевыводящих путей при РА способствует улучшению прогноза (Бульда В. Н. [и др.], 1991). Для лечения очагов инфекции лучше использовать сульфаниламиды продленного действия, нитрофурановые препараты, метронидазол, хинидин, никодин. В пожилом возрасте дозы всех препаратов уменьшают на 1/3 —1/4 от обычной терапевтической дозы. Антибиотики нецелесообразно использовать при РА как в связи с возможностью сенсибилизации организма, так и в связи с выявленной их способностью подавлять пролиферацию иммунокомпетентных клеток, угнетать деятельность иммунной системы (Алехин Е. К. [и др.], 1993).
При РА, как и при других аллергических заболеваниях, необходим постоянный прием аскорбиновой кислоты (0,5 г/сут) вместе с рутином (1 табл. 3 раза в день). Витамин С не только укрепляет сосудистую стенку, уменьшая экссудацию тканей, но и увеличивает выработку полноценных глюкокортикоидов в собственных надпочечниках, так как участвует в их синтезе.
Медикаментозная терапия РА использует противовоспалительные или быстродействующие препараты «первой линии» и медленнодействующие препараты «второй линии» (их еще называют болезнь-модифицирующие или базисные препараты).
Средства, влияющие на основные механизмы развития ревматоидного артрита, называются базисными, т. е. основными. Их назначают только после установления достоверного диагноза «ревматоидный артрит». Эффект проявляется, как правило, только через несколько месяцев после начала приема.
Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, сульфазалазин, препараты золота, D-пеницилламин, аминохинолиновые препараты. К средствам резерва относятся циклофосфан, азатиоприн, циклоспорин А (Сандиммун). Иммунодепрессанты-цитостатики тормозят патологическую реакцию иммунитета, оказывают противовоспалительное действие. Могут применяться длительно. Внутрь назначают метотрексат (зексат, веро-метотрексат), азатиоприн (имуран), хлорамбуцил (хлорбутин, лейкеран). Циклофосфамид (циклофосфан, ледоксина, цитоксан) применяют внутримышечно, проспидин — внутривенно или внутримышечно.
Иммуносупрессоры могут потенциально подавить кроветворную деятельность костного мозга, что вызывает развитие анемии, низкого уровня лейкоцитов и тромбоцитов. При снижении числа лейкоцитов возрастает риск развития инфекции, а при снижении тромбоцитов возрастает риск кровотечения.
Лучшим препаратом для начала базисной терапии при тяжелом течении ревматоидного артрита и РФ-позитивности, наличии внесуставных проявлений считается метотрексатцитостатический иммунодепрессант, который хорошо переносится при длительном применении и имеет меньше побочных эффектов, чем другие лекарственные средства данной группы. Лечение им подавляет симптомы заболевания, хотя и не приводит к ремиссии. Наиболее выраженное улучшение наступает через 6 мес. после начала лечения, и далее симптоматика изменяется мало.
Применяют 1 раз/нед. внутрь дробно (утром и вечером) или парентерально с фолиевой кислотой (1–5 мг/нед.). Начальная доза 7,5 мг/нед., в пожилом возрасте — 5 мг/нед. Эффективность и токсичность оценивают через 4 нед. Доза более 25 мг/нед. нецелесообразна (нарастания эффекта не выявлено). Для уменьшения выраженности побочных действий используют НПВП (диклофенак). В день приема метотрексата НПВП заменяют на глюкокортикоиды (ГК) в низких дозах, уменьшают дозу НПВП до или после приема метотрексата, переходят на прием другого НПВП или на парентеральное введение НПВП. Назначают противорвотные средства. Принимают фолиевую кислоту 5 — 10 мг/нед. Исключают алкоголь и кофеин, которые снижают эффективность метотрексата. При его передозировке — прием фолиевой кислоты (15 мг каждые 6 ч, 2–8 доз в зависимости от дозы метотрексата) (Насонов Е. Л., 2006). Препарат имеет меньший (более чем в 2 раза) индекс отмены, низкий онкогенетический потенциал и широкий диапазон терапевтических доз (Лила А. М., Мазуров В. И., 2000). Однако, по данным авторов, метотрексат обусловливает целый ряд осложнений (стоматит, пневмонит, депрессия кроветворения и др.). Основные побочные эффекты метотрексата — желудочно-кишечные нарушения, язвы слизистой рта и нарушение функций печени — дозозависимы и обратимы.
Лефлуномид (Арава) блокирует фермент, который играет роль в активации иммунной системы. Превосходит метотрексат и сульфосалазин по влиянию на качество жизни. Дозировка — начинать с 10–20 мг/сут, повышать постепенно до 100 мг/сут. Дополнять низкими дозами ГК (5 мг/сут). Побочные эффекты: повреждение печени, диарея, потеря волос, сыпь.
Препаратами выбора при быстро прогрессирующих формах являются кризанол, D-пеницилламин. Препараты золота блокируют функциональную активность макрофагов, препятствуя прогрессии иммунного воспаления. Кризанол — препарат золота для внутримышечных инъекций. Циклофосфамид назначают по 50 — 100 мг/сут внутрь, максимально 2,5 мг/кг/сут. Опасен миелосупрессией. Циклоспорин назначают при неэффективности других БПВП по 5,0 мг/кг/сут. Вызывает расстройства органов пищеварения, геморрагический цистит, нефротоксичен.
Использование цитостатиков и иммунодепрессантов, а также экспериментальных методов лечения ревматоидного артрита оправдано только при стойком воспалении и тяжелых внесуставных проявлениях.
Иммуномодулирующим эффектом обладают хинолиновые препараты. Аминохинолиновые соединения считаются базисными средствами с невысокой эффективностью. Их нужно принимать 6 — 12 мес., иногда дольше. Терапевтический эффект проявляется через 3–6 мес., максимальный — через 6 — 12 мес. непрерывного приема. Внутрь принимают хлорохин (делагил, хингамин); гидроксихлорохин (плаквенил).
Производные 4-амино-хинолина (делагил, плаквенил) угнетают нейтральные протеазы и коллагеназы ревматоидного паннуса. Медленно связываясь с ДНК и РНК, они нарушают метаболизм, тормозят трансформацию лимфобластов, а также образование и проявление свойств антигена, ингибируют пролиферативный компонент воспаления (Сигидин Я. А. [и др.], 1994).
Антималярийные препараты проявляют клинически значимый противовоспалительный, антимикробный, антиоксидантный, антиагрегантный, гиполипидемический, гипогликемический эффекты. Они ингибируют синтез IL-1 и IL-6, а также индуцируемый IL-1 синтез простагландина Е2, разрушение хряща. Антималярийные препараты также подавляют высвобождение лизосомальных ферментов, образование супероксидных радикалов, хемотаксис лейкоцитов (Насонов Е. Л., 1996): хинолиновые производные не уступают по эффективности препаратам золота, D-пеницилламину, сульфасалазину и превосходят левомизол. Терапию начинают с 250–400 мг/сут, постепенно уменьшая дозу до 125 мг на ночь. Предпочтителен прием гидроксихлорахина (плаквинила), как вызывающего меньшее побочное действие: по 400 мг/сут внутрь в два приема после еды.
При приеме хинолиновые производные могут вызывать лейкопению, дерматит, головокружение, нарушение аккомодации, функции печени. Поэтому при их использовании необходимы ежемесячный контроль за кровью, функцией печени и офтальмологическое обследование 2 раза в год. Хинолиновые препараты преимущественно назначают больным в ранней стадии РА, с невысокой активностью, отсутствием факторов риска неблагоприятного прогноза, при недифференцированном полиартрите, при невозможности исключить дебют системного заболевания соединительной ткани (Насонов Е. Л., 2006).
Сульфасалазин по эффективности не уступает другим БПВП. Сульфаниламидные препараты назначают обычно в случае неэффективности/непереносимости препаратов золота, пеницилламина или цитостатиков. Внутрь назначают сульфасалазин, месалазин (салазопиридазин). Начинают лечение сульфасалазином с 500 мг/сут, увеличивая каждую неделю дозу на 500 мг до 1500–2000 мг/сут в течение месяца, а затем уменьшают до 1000–1500 мг/сут, принимая эту дозу полгода — год. Побочные эффекты: сыпь, расстройства желудка. Препарат нельзя назначать при наличии аллергии на сульфаниламиды. При сочетании хинолиновых производных с пирозолоновыми чаще могут возникать дерматиты.
При умеренном прогрессировании РА в пожилом возрасте нецелесообразно использовать в качестве базисной терапии препараты золота, D-пеницилламин или антагонисты пурина ввиду их многочисленных, опасных для жизни осложнений.
Противовоспалительные препараты (НПВП и стероиды) уменьшают воспаление и боль, но не всегда предотвращают разрушение и деформацию суставов.
НПВП используют при лечении благоприятно текущих форм РА (медленно прогрессирующих, преимущественно суставных, с минимальной активностью).
Все НПВП обладают противовоспалительным действием вследствие способности тормозить перекисное окисление липидов и стабилизировать мембраны лизосом, предупреждая повреждение клеточных структур. Кроме того, НПВП тормозят выработку макроэргических факторов АТФ, снижая энергообеспечение воспалительной реакции. Они также тормозят агрегацию нейтрофилов, нарушая высвобождение из них медиаторов воспаления. Анальгетический эффект некоторых препаратов (кетопрофен) связан и с центральным действием, нарушением проведения болевых импульсов в спинном мозге (Михайлов И. Б. [и др.], 2003).
НПВП тормозят синтез или инактивируют медиаторы воспаления (простагландины, гистамин, серотонин, брадикинин, лизосомальные ферментные системы). Это уменьшает местный кровоток, ослабляет экссудацию. Они обладают антибактериальной и иммуностимулирующей активностью, тормозят продукцию супероксидов и цитокинов. Оказывая цитостатическое действие, НПВП задерживают пролиферативную фазу воспаления, уменьшают гемокоагуляцию и противовоспалительный склеротический эффект.
Среди НПВП лучшими по выраженности противовоспалительного и болеутоляющего действия, а также по переносимости являются селективные ингибиторы ЦОГ-2 — целебрекс, мелоксикам, назначаемые по 100–200 мг/сут. Или используют вольтарен (диклофенак натрия), препарат назначают по 150 мг 3 раза в день, но целесообразно применять бRольшую часть суточной дозы (2/3) за час до времени наступления максимальных артралгий, а остальную часть (1/3) использовать через 12 ч.
В возрасте старше 65 лет P. A. Bacon (1994), S. Todesco (1994) рекомендуют этодолак, по 300–600 мг/сут, курсом 4 нед.
Если один препарат неэффективен, то через 2–3 нед. переходят на другой. Все НПВП имеют множество побочных эффектов: раздражение слизистой желудка, азотемия, нарушение функций тромбоцитов, обострение аллергического ринита и бронхиальной астмы), сыпь, нарушение функций печени, угнетение кроветворения. Не рекомендуют сочетать разные НПВП. Это не способствует увеличению эффекта, а, наоборот, вызывает опасность осложнений, вплоть до нефропатии (вследствие значительного уменьшения почечного кровотока из-за снижения синтеза простагландинов). Все НПВП обратимо тормозят агрегацию тромбоцитов (аспирин — необратимо), поэтому их необходимо с осторожностью применять при склонности к кровоточивости. Кровотечения при лечении НПВП дают значительную заболеваемость и смертность у лиц старше 60 лет (Barrier H., 1989). Это связано с появлением экхимозов и эрозий, локализованных в антральном отделе желудка, где простагландины оказывают протекторное действие, регулируя кровоток. Чаще это наблюдают при приеме больших доз препаратов, а также у курящих людей и употребляющих алкоголь. Среди умерших в возрасте старше 60 лет от кровотечений и перфораций 34 % получали НПВП в последние 3 мес.
При наличии факторов риска НПВП (гастропатии) лечение следует начинать с ингибиторов ЦОГ-2 (мелоксикам, нимесулид, целекоксиб).
Все НПВП, в том числе и ингибиторы ЦОГ-2, увеличивают риск тромбозов и повышают АД. При совмещенном приеме НПВП и ИАПФ каждые 3 нед. необходимо проверять сывороточный креатинин (Насонов Е. Л., 2006).
Необходимо помнить, что альтернативные пути введения НПВП (парентеральный, ректальный) не исключают возможности побочных эффектов (Насонова В. А., Астапенко М. Г., 2002).
Для профилактики осложнений целесообразно через 14 дней приема НПВП внутрь переходить на использование их гелей (Browning R. C., Johnson K.,1994).
Как и другие препараты, дозы НПВП в пожилом возрасте уменьшают на 1/3—1/4. Несомненно, постоянный прием НПВП нецелесообразен и опасен как в силу осложнений, так и вследствие прогрессирования дистрофических изменений в тканях, особенно при сниженном их кровоснабжении в пожилом возрасте. Поэтому НПВП необходимы лишь на 1–2 мес., в период обострения процесса.
Все БПВП вызывают лейкоцитопению, нейтропению, тромбоцитопению, протеинурию. Базисную терапию при РА в пожилом возрасте наиболее целесообразно проводить аминохинолиновыми препаратами и сульфасалазином, салазопиридозином (сочетание сульфаниламидов с пирозолоновыми) (Harris E. D., 1990).
Стероидные (гормональные) препараты, ГКС являются мощными ингибиторами воспаления. Недавно показано, что они не только подавляют воспаление, но и замедляют деструкцию костной ткани. При быстром прогрессировании болезни такое лечение может потребоваться довольно скоро, часто в первые три месяца после постановки диагноза. При вя-лотекущем заболевании потребность в этих препаратах может не возникать годами.
При высокой степени активности воспалительного процесса используют ГКС, в случаях системных проявлений ревматоидного артрита — в виде пульстерапии (только ГКС или в сочетании с цитостатиком — циклофосфамидом), без системных проявлений — в виде курсового лечения.
Применение глюкокортикоидов, даже при высокой активности РА, в настоящее время, считает П. Е. Липски (1996), опасно. Не изменяя, по сути дела, течение основного заболевания, при длительном применении глюкокортикостероиды оказывают на организм существенное токсическое воздействие. По данным R. S. Butler, G. С. Martin (1994), 50 % людей, применяющих длительно стероидную терапию, страдают от остеопоротических переломов. Помимо появления сахарного диабета, миопатии, гастропатии, артериальной гипертензии глюкокортикоидная терапия в пожилом возрасте у ряда больных вызывает асептический некроз головки бедренной или плечевой костей, спондилопатию с клиновидной компрессией позвонков (Мазнева Л. М. [и др.], 1987). Вследствие угнетения ГКС, выработки гипоталамусом кортикотропинстимулирующего фактора и развития недостаточности коры надпочечников возможно также развитие гормональной зависимости организма, при которой уменьшение дозы глюкокортикоидов может привести к активации процесса, подчас более высокой, чем до их назначения (Чепой В. М., 1990).
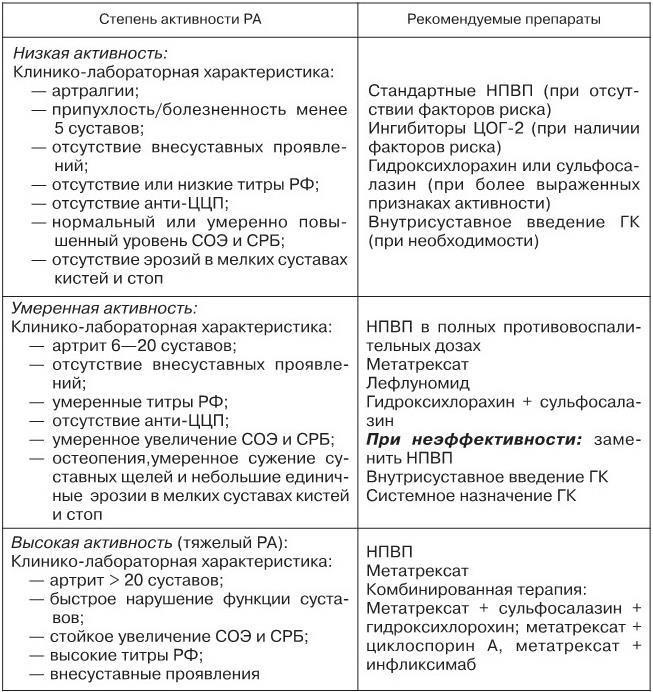
Глюкокортикоиды применяют при РА с высокой степенью активности, наличием васкулитов как дополнительную терапию. Низкие дозы ГК добавляют для усиления эффекта метотрексата, других БПВП (табл. 10).
Таблица 10
Рекомендации по выбору терапии РА в зависимости от вариантов течения
Уменьшают возможность осложнений терапии при РА и повышают защитную способность организма витамины группы В, особенно В6, В12, В15 и В5 (пантотенат кальция).
Если к использованию анаболических стероидных препаратов (ретаболила и его аналогов) в последнее время подходят с осторожностью, как вероятно канцерогенных для человека, особенно в связи с возможностью озлокачествления аденоматозных процессов (в предстательной железе), то применение анаболических нестероидных средств (метилурацила, фолиевой, оротовой, аспарагиновой кислоты) поможет предотвращению анемии, улучшит трофику тканей.
Способствуют уменьшению отечности суставов, их скованности антигистаминные препараты (димедрол, дипразин, тавегил). Одновременно в пожилом возрасте они могут быть использованы как седативные средства. Однако при наличии депрессии целесообразнее антигистаминные препараты без седативного действия: фенкарол (0,025 — 0,5 г 2–3 раза в день), или диазолин (0,05 — 0,1 г 1–2 раза в день), или трексил (60 мг 2 раза в день), или фенистил (1 мг 1–2 раза в день), или фенистил-ретард (2,5 мг), или фенистил-гель. Их прием противопоказан при глаукоме. Уменьшают утреннюю скованность андекалин, тизанидин (сирдалуд), мидокалм. Миоластан (тетразепам) усиливает эффект противовоспалительных препаратов, уменьшая скованность. Его назначают по 1–3 таблетки в день.
В терапии РА целесообразно использовать антиоксиданты: токоферол (витамин Е), ретинол (витамин А), рутин, витамин С. Введение в рацион полиненасыщенных ?-3-жирных кислот, содержащихся в рыбьем жире (например, эйкозопентаеновой), и исключение ?-6-жирных кислот, содержащихся в мясе, приводит к уменьшению симптоматики ревматоидного артрита. Именно в рыбьем жире много антиоксидантов. По данным Е. К. Алехина [и др.] (1993), рыбий жир и его препараты увеличивают продукцию простагландинов и лейкотриенов, не участвующих в воспалении (в дозах до 18 г/сут). Авторы подчеркивают, что витамины А и Е, ретиноиды, а также витамины С и В12 стимулируют, нормализуют деятельность иммунной системы, как и аминокапроновая кислота, фитоадаптогены (лимонник, элеутерококк, золотой корень), дибазол, соматотропный гормон, инсулин. Все эти средства желательны при лечении РА в пожилом возрасте.
Простагландин Е1 и аналог простагландина Е1 — мизопростол, как уже сообщалось выше, повышают потенциальную антиревматоидную активность, они затормаживают деятельность Тh2-хелперов и моноцитов. Вначале препарат вводят внутримышечно по 200 мг/сут, затем переходят на внутренний прием: антиартритический эффект сохраняется долго (Rainsford K. D. [et al.], 1995). Для удаления патогенных мелких иммунных комплексов (ревматоидных факторов) целесообразно использовать иммуноглобулин, гамма-глобулин, сухую плазму, которые содержат истинные антитела и образуют с РФ крупные иммунные комплексы, удаляемые из организма макрофагами. Гаммаглобулин (любой) и полиглобулин вводят внутримышечно по 1 дозе 2 раза в неделю, 6 доз на курс. Иммуноглобулин вводят внутримышечно один раз в неделю — 3 дозы на курс.
Для улучшения результатов общей терапии в ряде случаев целесообразно подключать местные процедуры. Используют НПВП в мазях: перклюзоновая мазь, ревмонгель, этогель, алором, фастум-гель, финалгон. Эти мази обладают обезболивающим противовоспалительным действием на 2–3 ч, поэтому достаточно их применять 4–8 раз в день. При выраженных местных экссудативных и пролиферативных процессах целесообразно использовать диметилсульфоксид (ДМСО). Он оказывает противовоспалительное, спазмолитическое и анальгезирующее действие, лечит сгибательные фиброзные контрактуры. При использовании в высоких концентрациях (до 90 %) методом электрофореза или ультразвука ДМСО снижает уровень простагландинов Е2 и F2a, уменьшает хемотаксис нейтрофилов и повышает их фагоцитарную активность в суставе, вызывая более активное разрушение иммунных комплексов за счет стимулируемого фагоцитоза. Так как ДМСО улучшает микроциркуляцию, ингибирует агрегацию эритроцитов, то все это приводит к уменьшению воспаления в суставе. Аппликации или компрессы с 30–60 мл 50 % раствора ДМСО проводят 1–2 раза в день. Учитывая, что ДМСО обладает способностью трансплантировать через кожу лекарственные вещества, аппликации или компрессы можно проводить комбинациями ДМСО с анальгином (0,5 г), гепарином (8500 ЕД), 10–20 процедур на курс. ДМСО вводят в полость сустава по 5 мл 20 % раствора, 5 инъекций на курс (1–2 раза в нед.).
Внутрисуставное введение лекарственных препаратов показано при ревматоидном артрите в особо активной форме в одном или нескольких суставах, при отсутствии улучшения при консервативном лечении, развитии тугоподвижности в пораженном суставе и пр. Для внутрисуставного введения используются ряд препаратов разных групп (часто комплексно): гидрокортизон (гидрокортизона ацетат, кортеф), триамцинолон (трикорт, кеналог), дексаметазон (дексон), метилпреднизолон (депомедрол, метипред), бетаметазон (дипрофос, флостерон), циклофосфамид (цитоксан), тримекаин или прокаин (новокаин), апротинин (трасилол, контрикал), орготеин (пероксинорм), супероксиддисмутаза (эрисод), диметилсульфоксид (димексид), соматостатин (модустатин).
При выраженных локальных экссудативных процессах используют местно гидрокортизон в комбинации с ДМСО. Гидрокортизон (кеналог) повторно рекомендуют вводить в один и тот же сустав не чаще, чем через 3 мес. Поэтому предпочтительно вводить двухфракционные глюкокортикоидные препараты, с быстро и длительно действующими фракциями (дипроспан). Однако в настоящее время дискутируется вопрос о целесообразности использования глюкокортикостероидов (ГКС), особенно в пожилом возрасте.
При ювенильном РА, с моно— или олигоартритами назначают кеналог по 20 мг в крупный сустав или дипроспан, 2 мг, в крупный сустав. При полиартрите — хинолиновые, соли золота и Д-пеницилламин при офтальмологическом контроле раз в месяц.
В некоторых случаях может оказаться полезным ограничение нагрузки на пораженные суставы. Для иммобилизации воспаленного сустава можно использовать шины. Для уменьшения боли и улучшения функции деформированных суставов применяют ортопедические и другие приспособления, позволяющие зафиксировать сустав и предотвратить смещение суставных поверхностей.
Помощь в передвижении больных со значительным нарушением функции коленных суставов оказывает снабжение их ортезами, ограничивающих подвывихи, но без нарушения сгибания и разгибания. При значительном увеличении объема пораженного сустава с постоянной болью и ограничением движения, неэффективности общей и местной терапии прибегают к хирургической синовэктомии. Альтернативным методом является радиоизотопная синовэктомия, для проведения которой в крупные суставы (например, в коленный) вводят радиоактивный иттрий, а в мелкие — эробий (Вудленд Д., 1990). По мнению автора, это целесообразно использовать при наличии стойкого синовита одного или двух суставов, когда состояние больного не требует более активной общей терапии.
Лечение ревматоидного артрита также может включать физиотерапию, ЛФК, массаж, криотерапию, иглотерапию, аппликации бишофита. При болевом синдроме показана чрескожная электроанальгезия.
Используют УФО в субэритемных дозах, ультразвук, коротковолновую и микроволновую диатермию, особенно для тазобедренных суставов и позвоночника. Оказывает умеренное противовоспалительное и анальгезирующее действие низкоэнергетическое лазерное облучение. Учитывая повышенную чувствительность пожилых больных РА к УФО, термическому раздражению, необходимо уменьшать площадь воздействия, время и интенсивность физиопроцедуры, а интервалы между отдельными сеансами увеличивать (Иевлева Л. Е. [и др.], 1979).
В домашних условиях можно применять сухое тепло в виде электрогрелки, мешочков с нагретым песком или солью.
При выраженной локальной боли целесообразно использовать точечный массаж (универсальный, а также для верхних и нижних конечностей) для повышения иммунитета, а также улучшения кровоснабжения суставов (см. гл. 1).
У больных с высокой активностью процесса целнсообразна новая группа препаратов — т. н. биологические препараты. Они инактивируют специальный белок (фактор некроза опухоли), который играет важную роль в воспалительной процессе. Эти препараты действуют быстро и эффективно уменьшают воспаление. К новой группе относятся: этанерсепт (Энбрел), инфликсимаб (Ремикад) и адалимумаб (Хумира). Обычно их применяют в комбинации с метотрексатом или с другим базовым препаратом. Еще один новый биологический препарат, используемый при тяжелопротекающем ревматоидном артрите — анакинра (Кинерет). Анакинра связывается со специальным сигнальным белком (интерлейкин-1), который активирует воспалительные клетки. Анакинра тоже существует только в инъекционной форме и вводится подкожно. Ритуксимаб (Ритуксан) — препарат, содержащий антитела, Ритускимаб снижает число В-лимфоцитов, которые играют важную роль в воспалении. Ритуксимаб применять при тяжелом ревматоидном артрите, осложненном воспалением кровеносных сосудов (васкулит) и криоглобулинемией. В лечении используются моноклональное антитело к цитокину TNF-a, которое эффективно с высокой афинностью связывается с TNF в его как растворимой, так и трансмембранной формах, результируя нейтрализацию активности TNF. Абатацепт — недавно разработанный препарат, который блокирует активацию Т-лимфоцитов. Назначают иммуностимулирующие и иммуномодулирующие средства: тималин, глутамил-триптофан (тимоген) — внутримышечно; подкожно — миелопид, тимоптин, Т-активин. Внутрь также может назначаться левамизол (декарис). Внутримышечно вводят иммуноглобулин; внутривенно — плацентарный гаммаглобулин. Применяют также препараты гамма-интерферона — гаммаферон (ингарон).
Применяют при РА также рекомбинантный ?-интерферон — реаферон. Иммунокорригирующие препараты широкого спектра действия (тималин, Т-активин, левамизол) являются мощными индукторами дифференцировки практически всех лимфоцитов, в то время как уже сейчас ясна нецелесообразность активации некоторых субпопуляций лимфоцитов, в частности Th2, стимулирующих, в свою очередь, выработку ИЛ-4, ИЛ-5. Перспективно использование рекомбинантных цитокинов ронколейкина (рекомбинантного ИЛ-2), беталейкина (рекомбинантного ИЛ-1), стимулирующих Th1-звено иммунитета, а также бестима (синтетического пептида), стимулирующего дифференциацию Th1-клеток и продукцию ИЛ-2. Все это — селективные стимуляторы Th1 иммунного ответа.
Методы иммунной коррекции: введение антилимфоцитарного глобулина, дренаж грудного лимфатического протока, лимфоцитоферез, лучевое воздействие на лимфоидную ткань; гемосорбция, плазмаферез, каскадная плазмофильтрация, внутрисосудистое лазерное облучение крови или гипербарическая оксигенация и др.
Использованием методов экстракорпоральной гемокоррекции (ЭГ) значительно повышает эффективность лечения ревматоидного артрита по сравнению с чисто медикаментозной терапией. Методы ЭГ: плазмаферез, цитаферез, гемосорбция, фотомодификация, фотоферез, иммуносорбция, криопреципитация, криомодификации аутоплазмы, термическая преципитация, экстракорпоральная фармакотерапия, каскадная фильтрация плазмы крови.
Основные задачи ЭГ в лечении ревматоидного артрита:
— удаление из кровотока веществ и клеток, поддерживающих аутоиммунную реакцию и воспалительный процесс (иммуноглобулинов, ревматоидного фактора, компонентов комплемента, циркулирующих иммунных комплексов, окисленных форм фибриногена, провоспалительных цитокинов — TNF, IL1, IL2; активированных лейкоцитов и лимфоцитов);
— удаление веществ, образующихся в организме при длительном использовании лекарственных препаратов и снижающих их фармакологическую активность (антитела, гаптены, ЦИК);
— направленная «транспортировка» лекарственных препаратов в очаги хронического воспаления, позволяющая на порядок снижать дозы (или добиваться отмены) используемых глюкокортикоидных гормонов при сохранении их лечебного эффекта. В качестве «транспортного средства» используются собственные клетки крови пациента;
— снижение выраженности побочных эффектов и осложнений лекарственной терапии;
— нормализация свертывающего потенциала крови, снижение ее вязкости, облегчение протекания крови по сосудам, улучшение питания тканей и органов (суставов, мышц, нервов, легких и др.), улучшение их функции.
У 95 % пациентов удается обнаружить те, или иные инфекционные процессы, вносящие свой вклад в развитие и дальнейшее прогрессирование ревматоидного артрита. Применение экстракорпоральной фармакотерапии, позволяет почти в 100 % случаев подавить обострение заболевания и в значительной степени снизить выраженность суставного болевого синдрома, удается либо полностью уйти от гормональных препаратов, либо значительно снизить их дозировки.
Новый метод лечения ревматоидного артрита, T-клеточная вакцинация, разработан в НИИ Клинической иммунологии г. Новосибирска. Из Т-лимфоцитов готовится вакцина, введение которой приводит к формированию в организме пациента иммунологических реакций, направленных на уничтожение избыточного количества аутоиммунных Т-лимфоцитов.
Как известно, обострения РА наблюдают чаще всего в весенне-осенние периоды. Во многом это можно объяснить увеличением выброса в кровь гистамина при резких колебаниях температуры и атмосферного давления (Лазовский И. Р., 1973), а также присоединением интеркуррентных инфекций, охлаждений. Способствуют обострению РА переносимые операции. Именно в эти периоды к базисной терапии (хинолиновым производным, витамину С, сульфасалазину) целесообразно добавлять другие БПВП, НПВП с учетом всех условий их применения. Необходимо учитывать также зависимость лекарственных препаратов от состава пищи, как об этом сообщалось выше.
При лечении больных РА в пожилом возрасте нередко приходится сталкиваться с тем, что сильнодействующие синтетические лекарственные средства, повышая эффективность лечения в короткие сроки, вызывают целый ряд осложнений. Это нарушает главную заповедь медицины: «Не вреди». Поэтому при РА, особенно в пожилом возрасте, необходимо использовать арсенал фитотерапии. Ведь действие трав не только мягче, но они и более доступны при нынешней дороговизне синтетических препаратов.
Антибактериальными свойствами обладают фитонциды хрена, лука, чеснока, редьки, корней калгана и кровохлебки, травы зверобоя и бадана, а также желудей дуба; хвои сосны, пихты, ели. Их применение будет способствовать санации очагов инфекции, особенно в желудочно-кишечном тракте. Рекомендуют в салаты из овощей включать при РА лук, чеснок, тертые корни хрена, редьки. Кровохлебку используют как кровоостанавливающее и вяжущее средство (при холециститах, энтероколитах, поносах, метеоризме) в виде отвара.
2 столовые ложки (6 г) корней и корневищ кровохлебки заливают 1 стаканом горячей кипяченой воды. Нагревают в водяной бане 30 мин, процеживают. Объем полученного отвара доводят кипяченой водой до 200 мл. Принимают по 1 столовой ложке 5–6 раз в день после еды.
Отвар калгана (лапчатки прямостоячей) также используют при воспалительных процессах в желудке и кишечнике, при поносах, желудочных и маточных кровотечениях, кровоточащих ранах.
1 столовую ложку корневищ заливают 1 стаканом горячей воды, кипятят на слабом огне 30 мин, процеживают. Принимают по 1 столовой ложке 4–5 раз в день за 30 мин до еды.
Отвар коры дуба или его желудей приготовляют, как и отвар калгана, и используют так же.
Хвою сосны, пихты, ели используют в виде настоев.
1 столовую ложку заливают 1 стаканом горячей воды, настаивают 30 мин. Принимают по 1/3 стакана 3–4 раза в день (настой из хвои ели — не более 200 мл в день).
Антиаллергическими свойствами обладают сок свеклы, тыквы, чеснок, так как содержат антициановое вещество, тонизирующее, нормализующее иммунную систему и систему кроветворения. Их с успехом используют при лечении аутоиммунных и онкологических заболеваний.
Способствуют десенсибилизации организма настои петрушки (корешков и вершков), цветов и листьев брусники, вероники, крапивы, мать-и-мачехи, малины, калины, черной смородины.
Все настои приготовляют следующим образом:
1 столовую ложку сырья заливают стаканом кипятка. Настаивают 15–30 мин. Выпивают по 1/3 —1/2 стакана 3 раза в день перед едой или спустя 2 ч после еды в течение 2–3 нед.
Сильнейшим антиаллергическим эффектом, связанным со стимуляцией собственно глюкокортикоидов, обладают отвары корней солодки и девясила, коры калины и черемухи. Приготовляют так же, как отвары калгана, коры дуба.
Помогает при артритах чай из плодов можжевельника, черемухи, калины, малины. Эффективен чай из листьев малины, черной смородины, калины, черемухи.
В. М. Успенский (1996) предлагает использовать при артритах: отвар корней лопуха и девясила в равных частях. Принимать по 1 столовой ложке с медом 3 раза в день перед едой. Отвар используют и для компрессов на суставы.
При болях в суставах автор рекомендует:
Сбор 1. Липовый цвет, зверобой, цветы черной бузины (в равных частях). Столовую ложку сбора заваривают 1 стаканом кипятка, настаивают 30 мин. Принимают по 1/2 стакана 4 раза в день перед едой.
Сбор 2. Цветы ромашки аптечной, хвощ полевой, шалфей, лист березы (в равных частях). Столовую ложку смеси заливают стаканом кипятка, настаивают до охлаждения, процеживают, принимают по 1/2 стакана 4 раза в день перед едой.
Сбор 3. Плоды шиповника, лист крапивы, хвощ полевой (в равных частях) готовят и принимают, как сбор 2.
Сбор 4. Лист крапивы, цвет бузины черной, шалфей (в равных частях), лист березы (2–3 части) готовят и принимают, как сбор 2.
Автор рекомендует при активных воспалительных процессах больше использовать лист березы, крапивы, шалфей. При аллергии добавлять зверобой, багульник, ромашку, хвощ полевой.
Корень солодки, близкий по действию к глюкокортикоидам, он советует применять при высокой активности процесса. Столовую ложку порошка из корня солодки заваривают стаканом кипятка, настаивают 2 ч, доводят до кипения, охлаждают, процеживают и принимают по 1/4 стакана перед едой 3–4 раза в день.
Предлагается при артритах смесь:
· вершки цветущей медуницы, подорожника (в равных дозах);
· крапива и хвощ (в половинных дозах).
1 чайную ложку смеси заливают 1 стаканом кипятка. Выпивать 3 стакана настоя в день в течение 2 нед.
А. А. Крылов [и др.] (1992) рекомендуют при РА следующие прописи:
1. Листья брусники, трава таволги — по 3 части; цветки календулы, ромашки, липы, листья крапивы — по 2 части; трава хвоща, цветки бузины — по 1 части. 10 г смеси заливают 500 мл холодной воды, настаивают 12 ч, нагревают до кипения, настаивают 2 ч, отжимают. Принимают по 100 мл 2 раза в день до еды.
2. Цветы синего василька, календулы, плоды можжевельника, кора крушины — по 1 части; цветы бузины, листья крапивы — по 2 части; кора ивы, трава хвоща, листья березы — по 4 части. 15 г смеси заливают 500 мл холодной воды, кипятят 10 мин, охлаждают, отжимают. Принимают по 100 мл 4–5 раз в день до еды.
Местно на суставы используют компрессы:
· листья капусты, мать-и-мачехи, лопуха, хрена;
· настойки каштанов, или лаванды, или лаврового листа (см. главу 1, раздел «Лечение»):
Мази приготовляют следующим образом:
Две горсти цветов ноготков, или лаванды, или семян кориандра, 400 г свиного сала. Жир растапливают, отставляют ненадолго, смешивают с зеленью. Снова подогревают, но не до кипения, и процеживают.
Больным РА важен психологический настрой на преодоление болезни. Способствует благоприятному течению заболевания глубокий и достаточный сон. Спать нужно столько, сколько необходимо, чтобы полностью выспаться. Помогают засыпанию положенные под подушки небольшие марлевые мешочки с плодами (шишками) хмеля или корнями валерианы, которые одновременно обладают и десенсибилизирующим действием.
Необходимо также и бережное, адекватное окружение. Поэтому желательны обучение больных и использование ими приемов аутогенной тренировки. Во время расслабления при проведении аутотренинга больному РА надо вызывать у себя положительный настрой, доброжелательное отношение к жизни, людям, особенно близким. Ведь чем доброжелательнее мы относимся друг к другу, тем сильнее мы становимся.
Начинать свой день больной РА должен с улыбки и проведения точечного массажа. При этом начинают усиленно выделяться бета-эндорфины, которые уменьшают боль, скованность и, улучшая кровоток в суставах, способствуют увеличению объема движений в них. Появляется возможность заняться лечебной гимнастикой, своей внешностью, подготовить настои из трав для употребления их в течение дня.
![Еда, меняющая жизнь [Откройте тайную силу овощей, фруктов, трав и специй]](https://img-lib.med-tutorial.ru/964172336/cover.jpg)





