Степени активности:
1-я степень — минимальная. Боли в позвоночнике и суставах конечностей преимущественно при движении, небольшая скованность в позвоночнике по утрам; СОЭ до 20 мм/ч, СРБ — слабоположительная реакция (+), ДФА до 0,22 ЕД.
2-я степень — умеренная. Постоянные боли в позвоночнике и суставах при их поражении, умеренная скованность по утрам; СОЭ 20–40 мм/ч, СРБ — положительная реакция (++), ДФА — 0,23 — 0,26 ЕД.
3-я степень — выраженная. Сильные боли в позвоночнике и суставах постоянного характера. При поражении периферических суставов могут быть субфебрильная температура тела, экссудативные изменения; СОЭ 40–50 мм/ч, СРБ — резко положительная реакция (+++), ДФА более 0,26 ЕД, фибриноген более 65 г/л.
Диагноз АС по данным Международного конгресса(1961, Рим):
1. Боль в нижнем поясничном сегменте позвоночного столба, его тугоподвижность, продолжающаяся свыше 3 мес. и не поддающаяся лечению покоем.
2. Боль и тугоподвижность (скованность) грудной клетки.
3. Ограничение движений поясничного отдела позвоночника.
4. Ограничение распространенных движений и разгибания в грудном отделе позвоночника.
5. Ирит и его осложнения.
6. Рентгенологические признаки двустороннего сакроилеита.
7. Рентгеновские признаки синдесмофитоза: синдесмофитоз — оссификация наружных слоев межпозвонковых дисков.
Диагноз АС считается достоверным при наличии 4 из 5 диагностических критериев или шестого критерия в сочетании с любым другим.
Институт ревматологии РАМН рекомендует устанавливать диагноз анкилозирующего спондилоартрита на основании следующих признаков:
1. Боль в поясничной области, не проходящая в покое, облегчающаяся при движении и длящаяся более 3 мес.
2. Ограничение подвижности в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
3. Ограничение дыхательной экскурсии грудной клетки относительно нормальных величин сообразно возрасту и полу.
4. Двусторонний сакроилеит II–IV стадии.
Диагноз считается достоверным, если у больного имеется четвертый признак в сочетании с любым другим из первых трех.
Для определения подвижности поясничного отдела позвоночника применяют тесты:
· тест Томайера: больной наклоняется вперед и пытается достать пол вытянутыми пальцами рук, сомкнув ноги вместе и не сгибая их в коленных суставах. В норме расстояние между кончиками среднего пальца и полом составляет 0 — 10 см, а при анкилозирующем спондилоартрите значительно больше;
· тест Шобера: при наклоне больного вперед измеряют увеличение расстояния между двумя заранее отмеченными точками (первая из них соответствует месту пересечения оси позвоночника с линией, соединяющей боковые углы ромба Михаэлиса, вторая располагается на 10 см выше первой). В норме при полном сгибании это расстояние увеличивается не менее чем на 4–5 см, при анкилозирующем спондилоартрите — значительно меньше;
· дыхательную экскурсию грудной клетки измеряют на уровне IV межреберья на высоте вдоха и выдоха, разность между полученными цифрами в норме не должна быть меньше 5–6 см.
При переходе в старший возраст болевой процесс при АС становится слабовыраженным, без яркой симптоматики воспаления. Именно для больных АС пожилого возраста характерно наличие теносиновитов и сакроилеита, иногда асимметричного. Нередко в старших возрастах АС сочетается с деформирующим остеоартрозом, спондилезом и остеохондрозом.
Сакроилеит, являющийся наиболее частым симптомом АС, проявляется болями в крестце, ягодицах, бедрах, чаще неинтенсивными, но постоянными. В отличие от ишиаса, боль не спускается ниже колена и может возникать то с одной, то с другой стороны («качающийся сакроилеит» — Мешков А. П., 1994). Боль носит волнообразный характер, усиливаясь во второй половине ночи, а также при сгибании, разгибании или вращении позвоночника, сопровождаясь его «одеревенелостью». Однако боль уменьшается после упражнений.
Клинически сакроилеит диагностируют по наличию болезненности, появляющейся при надавливании в положении пациента лежа на спине и/или на боку на область крестцово-подвздошных сочленений, на крылья подвздошных костей (симптомы Кушелевского). Подтверждает сакроилеит рентгенографическое исследование. Выявляют субхондральный остеопороз, неотчетливые контуры сочленения, эрозии, частичное анкилозирование. Наблюдают также очаговый периартикулярный остеосклероз крестца и крыльев подвздошных костей, симфизит, остеофиты верхнего края таза. В дальнейшем постепенно наступает полный анкилоз крестцово-подвздошного сочленения.
В течении сакроилеита выделяют IV стадии (Чепой В. М., 1990). На I стадии определяются нечеткость, расплывчатость контуров крестца и подвздошной кости. Субхондральный склероз.
Для II стадии характерно образование узур с развитием субхондрального склероза в области сочленения, кажущееся расширение щели с неровными контурами.
Для III стадии характерно резкое сужение щели, субхондральный склероз.
На IV стадии отмечается полный анкилоз.
Различают три рентгенологические стадии сакроилеита (Kellgren J. H., 1965):
I стадия — расширение суставной щели вследствие остеопороза и очаговый остеосклероз;
II стадия — сужение и нечеткость, неровность суставной щели вследствие узурации, остеосклероз, частичный анкилоз;
III стадия — полный анкилоз крестцово-подвздошного сочленения.
Сакроилеит может быть единственным признаком АС на протяжении многих лет. Но чаще постепенно присоединяется клиника поражения поясничного, грудного и шейного отделов позвоночника. Боли в позвоночнике сопровождает утренняя скованность позвоночника, также уменьшающаяся после движений, но иногда имеющая стойкий характер.
В пожилом возрасте, при длительном АС из-за ограничения ротации шейного отдела позвоночника, при взгляде в сторону необходим поворот всего тела. Формируется настолько выраженный грудной кифоз, что больным становится трудно смотреть вперед. Как правило, возникают явления затылочной или плечевой невралгии, боли в области сердца (псевдокоронарный синдром, обусловленный вовлечением межреберных нервов), мышечные судороги.
Боли в шейном отделе позвоночника при сгибании, разгибании или его поворотах могут сопровождаться сдавлением или раздражением позвоночной артерии, которое вызывает преходящее нарушение мозгового кровообращения в вертебробазилярном бассейне — вертебробазилярную недостаточность (ВБН). ВБН проявляется головокружениями, головной болью, шумом в ушах, нистагмом. Довольно часто вертебробазилярной недостаточности сопутствует резкий, но кратковременный подъем артериального давления, компенсаторно возникающий вследствие ишемии подкорковых структур.
Анкилозы реберно-позвоночных суставов вызывают ограничение экскурсий грудной клетки. Это обусловливает одышку, особенно после еды, поскольку дыхательные экскурсии совершаются за счет диафрагмы. Больные также отмечают ограничение движений грудного отдела позвоночника, преимущественно сгибаний и боковых наклонов, поворотов.
При осмотре больного АС обращает внимание изменение осанки пациентов. В результате поражения передних продольных связок с последующим их уплотнением происходит сгибание позвоночника вперед. Сочетание со спондилезом и остеохондрозом в пожилом возрасте нередко сопровождается также сколиозом. Происходит фиксация шейного отдела в состоянии сгибания. Возникает так называемая «поза просителя». Расстояние от подбородка до рукоятки грудины сокращается до 4–6 см при норме 18–20 см. В тех случаях, когда при АС в первую очередь поражены боковые связки позвоночника, а передние связки длительное время остаются интактными, возникает ригидный тип изменений. Для него характерны доскообразная спина, уплощение грудной клетки (Чепой В. М., 1990), она находится как будто бы в положении глубокого вдоха.
Движения больных АС из-за поражения позвоночника затруднены во всех направлениях, и, чтобы посмотреть в сторону, они вынуждены поворачиваться всем телом, садиться с выпрямленной спиной, не сгибая позвоночник. Больные теряют способность доставать кончиками пальцев пол. Положительный симптом нитки — нитка, связанная на выдохе, не рвется при глубоком вдохе.
При пальпации у больных АС можно выявить болезненность в области грудины, грудино-реберных и грудино-ключичных сочленениях, в области грудного и поясничного отделов позвоночника. Типична для больных АС боль в пятках, по верхнему краю тазовых костей. Характерен симптом Форестье: человек не может прикоснуться затылком к стене при касании ее пятками и лопатками. Типичны также симптомы Отта и Шобера. При них отсутствует увеличение расстояния по средней линии позвоночника при наклонах в грудном (Отта) и поясничном (Шобера) отделах позвоночника, тогда как в норме оно возрастает на 5 см и более.
Принято подразделение АС по следующим формам болезни (Чепой В. М., 1990):
Центральная форма АС— самая частая, в пожилом возрасте отмечена нами у 40 % пациентов. Она, как правило, осложнена грудным, поясничным радикулитом и вертебробазилярной недостаточностью. При сочетании АС с сахарным диабетом в ряде случаев диагностируют полирадикулоневрит. Рентгенологически выявляют анкилоз крестцово-подвздошного сочленения, чаще двусторонний, деструктивный, и склеротические изменения в межпозвоночных и реберно-позвоночных суставах, их анкилоз. Наряду с остеопорозом позвонков, атрофией их поперечных отростков, характерно окостенение межпозвоночных фиброзных колец, передней и боковых позвоночных связок. Все это придает позвоночному столбу форму бамбукового ствола (рис. 20). Вместе с тем у пациентов пожилого возраста при рентгенографии в 50 % случаев можно обнаружить проявления спондилеза, остеохондроза.
Ризомелическую форму АСдовольно часто диагностируют. У больных пожилого и старческого возрастов, по нашим данным, она отмечена в 52 % случаев. Для нее характерно развитие спондилита, сакроилеита наряду с поражением плечевых и тазобедренных суставов. Помимо болей в позвоночнике больных беспокоят боли в суставах конечностей, преимущественно при физической нагрузке. При артрите плечевых суставов значительного ограничения функции у большинства пациентов не возникает. Однако в пожилом возрасте в некоторых случаях выявляют существенную атрофию мышц плечевого пояса, уменьшение объема движений, особенно подъема руки и отведения ее назад. Воспалительные и дегенеративные изменения сопровождаются болезненностью при пальпации в местах прикрепления связок, сухожилий — энтезопатиями. Определяют болезненность на передненаружной и передней поверхности плеча в местах прикрепления двуглавой мышцы, коротких ротаторов. Поражение тазобедренных суставов у больных АС в пожилом возрасте существенно нарушает их способность к передвижению из-за ограничения объема движений в суставе, в основном вращения, отведения кнаружи. Это обусловлено болевым синдромом, поражением сухожилий на фоне атрофии мышц, мышечными контрактурами. Особенно резко нарушена функция опорно-двигательного аппарата при сгибательной контрактуре тазобедренных суставов под углом 30–40°.
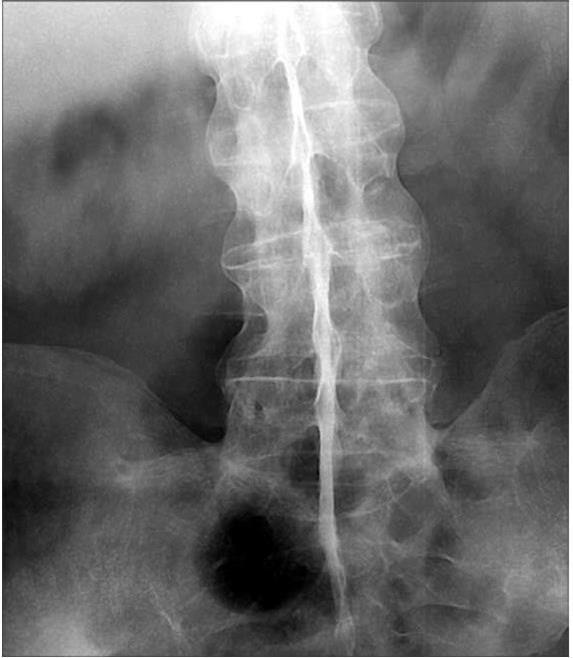
Рис. 20
Резко выраженный остеопороз. Анкилоз крестцово-подвздошных сочленений, окостенение передней и боковых связок — «бамбуковый ствол»
По данным анамнеза, боли в тазобедренных суставах возникают одновременно или позже болей в позвоночнике, но не предшествуют им. При осмотре обращают на себя внимание атрофия бедер, ограничение подвижности в суставе, болезненность при пальпации пупартовой связки, больших вертелов. Рентгенологическое обследование больных ризомелической формой АС в пожилом возрасте помимо типичных изменений в позвоночнике выявляет остеопороз с очагами склероза в области головки бедра и/или плеча, оссификацию хрящевых губ тазобедренных и/или плечевых суставов. Резко выраженный остеопороз позвоночника и суставов встречается редко.
Периферическую форму АСдиагностируют гораздо реже. Для нее характерно, помимо поражения крестцово-подвздошного сочленения и различных отделов позвоночника, вовлечение периферических крупных суставов — коленных, локтевых, голеностопных. Число больных с периферической формой возрастает с увеличением продолжительности болезни. Как правило, суставной синдром протекает в форме олигоартрита на протяжении многих лет, а нередко и постоянно. Он менее агрессивен и деструктивен, чем РА, но чаще приводит к стойкому ограничению подвижности и анкилозированию (Бревертон Д. А., 1990).
Необходимо отметить, что у половины наблюдаемых нами больных отмечена высокая степень активности процесса со значительной интенсивностью болей в пораженных суставах с постоянной скованностью, с увеличением СОЭ до 60 мм/ч. Часто при этой форме АС отмечены энтезопатии в области бугристости большеберцовой кости, надколенника, локтевых отростков, ахиллодиния.
Рентгенологические изменения в области ахиллова сухожилия у больных АС обнаруживают в 87 % случаев, в местах прикрепления подошвенной фасции — в 66,6 %, на подошвенной поверхности пяточной кости находят остеопороз, кистовидные изменения, периостит, эрозии, «шпоры» уже через 3–6 мес. после начала клинических проявлений бурсита ахиллова сухожилия. УЗИ обнаруживает жидкость в сумках или энтезах. Ультразвуковая томография выявляет нечеткость контуров задней и подошвенной поверхности пяточной кости, утолщение ахиллова сухожилия (> 5 мм), наличие жидкости в преахилловой сумке, в энтезах ахиллова сухожилия и подошвенной фасции. Функция опорно-двигательного аппарата бывает существенно нарушена вследствие болей и контрактур в периферических суставах. В то же время при периферической форме АС со слабовыраженной активностью процесса боли в периферических суставах беспокоили больных периодически, сохранялось умеренное нарушение функции двигательного аппарата.
Пример диагноза. Анкилозирующий спондилоартрит, периферическая форма, медленно прогрессирующее течение, активность 1-й степени, с поражением позвоночника, коленных и голеностопных суставов, энтезопатии коленных суставов, ахиллодиния, часто рецидивирующий увеит. Нарушение функции суставов 1 — 2-й степени, нарушение статодинамической функции 1-й степени. Шифр М45.
Скандинавская форма АСвстречается реже всего. Для этой формы АС типично вовлечение в процесс, помимо позвоночника, мелких суставов кистей и стоп. Чаще наблюдают поражения стоп. Они проявляются периодическими болями и экссудативными изменениями суставов предплюсны, мелких суставов стоп, всей стопы. Но периоды болей в периферических суставах кратковременные, не вызывают стойких пролиферативных процессов, узурации, анкилозирования. Преобладает минимальная (1-я) степень активности, а нарушения функции в основном обусловлены изменениями в позвоночнике.
Висцеральная форма.При АС нередко поражены внутренние органы, нервная система, глаза.
Система кровообращения поражена в 20 % случаях болезни Бехтерева (Астапенко М. Г., 1989). Чаще всего диагностируют аортит с вовлечением аортальных клапанов и развитием их недостаточности, иногда перикардит, миокардит с различными степенями нарушения атриовентрикулярной проводимости, причем частота развития аортита и нарушений атриовентрикулярной проводимости значительно выше при большей длительности болезни и наличии периферического артрита.
В 30 % случаев поражены почки, чаще в виде амилоидоза с прогрессирующим течением болезни или IgA-нефропатии, причем в отличие от идиопатического IgA-нефрита редко бывает выражена гематурия, с почечной недостаточностью.
Очень редко в процесс вовлечены легкие в виде прогрессирующего фиброза верхушек, однако чаще возникают пневмонии из-за ограничения подвижности грудной клетки.
Поражения нервной системы представлены вторичным радикулитом — шейным, грудным или поясничным отделов. Могут возникать переломы шейного или поясничного отделов позвоночника с развитием параличей.
Поражение глаз диагностируют у 10–30 % больных АС в виде ирита, иридоциклита, увеита и эписклерита с частым рецидивированием воспаления, с нарушением зрения.
Висцеральную форму среди больных АС пожилого возраста диагностируют в единичных случаях. Среди наших пациентов она не имела места.
Несомненно, у больных АС в старшей возрастной группе были выявлены сопутствующие поражения внутренних органов. Среди них преобладали хронический бронхит с дыхательной недостаточностью 1 — 2-й степени, сахарный диабет, мочекаменная болезнь. То есть наблюдали патологию, свойственную пожилому возрасту. Однако АС мог, несомненно, способствовать клиническому проявлению этих заболеваний. Дыхательная недостаточность может усугубляться ограничением экскурсий грудной клетки, а мочекаменная болезнь — поддерживаться механическими и спастическими нарушениями, вызванными патологией позвоночника (Чепой В. М., 1990).
Необходимо отметить особенности АС у женщин, особенно в связи с возрастанием его выявления в последние годы. Как правило, первичные атаки АС у женщин чередуются с длительными ремиссиями, сохраняемыми до 5 — 10 лет. Более типично одностороннее поражение крестцово-подвздошного сочленения. Рентгенологически редко выявляют типичный «бамбуковый» позвоночник. В то же время у женщин чаще наблюдают периферическую и скандинавскую формы АС, а также развитие аортита, пороков сердца, рецидивирующего увеита.
У больных пожилого возраста, на поздних стадиях заболевания, возникающая слабость связочного аппарата и ригидность позвоночника обусловливают его повышенную ранимость. Любое падение, даже с лестницы, может привести к перелому шейного отдела позвоночника и окончиться тетрапарезом или гибелью больного (Бревертон Д. А., 1990).
В пожилом возрасте диагноз АС должен быть основан на следующих признаках: · боли в области крестца или во всем позвоночнике в анамнезе или в настоящее время;
· ограничение подвижности позвоночника, особенно поясничного отдела, во всех направлениях;
· чаще «поза просителя» или доскообразная спина;
· напряжение мышц спины (симптом «тетевы лука») или их атрофия;
· сглаженность поясничного лордоза;
· поражение грудино-ключичных и грудино-реберных суставов;
· ограничение дыхательных экскурсий грудной клетки менее 2,5 см, измеренное на уровне IV межреберья (симптом нитки);
· положительные симптомы Кушелевского, Отта, Шобера;
· наличие ирита, увеита;
· рентгенологические признаки: анкилоз крестцово-подвздошного сочленения, «бамбуковый» позвоночник, окостенение связок, анкилоз периферических суставов.
Таким образом, критериями АС являются:
· боли в пояснице в течение 3 мес., не облегчаемые отдыхом;
· боль и ощущение скованности в грудной клетке;
· ограничение дыхательных движений грудной клетки;
· ограничение движений в поясничном отделе во всех направлениях;
· ирит во время обследования или в анамнезе;
· рентгенологические признаки двустороннего сакроилеита;
· рентгенологические признаки синдесмофитов.
Диагноз достоверен при наличии 4–5 критериев или при сочетании сакроилеита с любыми другими проявлениями АС.
Раннее распознавание АС основано на наличии:
— мужского пола;
— возраста 20–30 лет;
— боли в тазобедренных суставах, ягодицах и пятках;
— значительного увеличения СОЭ.
Дифференциальная диагностика АС и РА в пожилом возрасте представлена в табл. 12.
Таблица 12
Дифференциальная диагностика анкилозирующего спондилоартрита и ревматоидного артрита в пожилом возрасте
![Еда, меняющая жизнь [Откройте тайную силу овощей, фруктов, трав и специй]](https://img-lib.med-tutorial.ru/964172336/cover.jpg)





