ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ИЗМЕНЕНИЙ КОСТНО-СУСТАВНОЙ СИСТЕМЫ ПРИ СТАРЕНИИ И ОСТЕОПОРОЗЕ
Подходы к терапии остеопороза — прежде всего физическая активность, отказ от привычных интоксикаций (курение, алкоголь).
Лечение движением. Профилактику старческих изменений костно-суставного аппарата или предотвращение их прогрессирования необходимо проводить при помощи солнечных ванн и движений. У человека насчитывают более 7 тыс. мышц. Движения будут предотвращать атрофию мышц. Без тренировки атрофированные мышцы не восстанавливаются (Брегг П., 1994). Кроме того, движения способствуют усвоению кальция: физические упражнения, особенно против сопротивления, способствуют увеличению кальция в костной ткани. Двигательная нагрузка должна быть достаточной, но не чрезмерной. Перегрузка, особенно используемая для снижения массы подкожной клетчатки, наоборот, подстегивает гормональные изменения в организме. Она расстраивает менструальный цикл, вызывает потерю кальция, способствует развитию остеопороза (Эпплтон Н., 1960).
Целесообразны лечебная гимнастика, игровые виды спорта, танцы. Обязательна утренняя гимнастика. Она улучшает кровоток во всех суставах, пребывающих ночью в вынужденном покое. Кроме того, утренняя гимнастика повышает общий жизненный тонус, создает бодрое, деятельное настроение. В течение дня желательно проводить 2–3 сеанса гимнастики продолжительностью не более 7 — 20 мин. Нужны поочередно движения во всех суставах, но не более пяти однотипных движений (сгибаний, разгибаний, отведений, вращений). Рекомендуют после 2 мин нагрузки в течение 1 мин расслабление. Всего в течение дня целесообразно 50 мин физических упражнений. Это необходимо делать минимум 3 раза в неделю. Из спортивных нагрузок рекомендуют ходьбу на лыжах, плавание, городки, бадминтон. Дозированные спортивные игры со сверстниками улучшают психологический статус человека, укрепляют силу воли, вызывают жажду здоровья во имя полноценной жизни.
При наличии ОП целесообразен массаж крупных массивов мышц (обходя суставы). Однако мануальная терапия при ОП позвоночника противопоказана в связи с высоким риском перелома позвонков. Использование корсетов может уменьшать боль в позвоночнике при физическом напряжении, подъеме тяжестей, длительной ходьбе. Однако длительное (более 2–3 ч/сут) использование корсетов может привести к слабости мышц спины и переломам позвонков в дальнейшем.
Диета. В пожилом и старческом возрасте целесообразно ограничение калорийности пищи для снижения массы тела, уменьшения нагрузки на позвоночник и костно-суставной аппарат конечностей. Кроме того, уменьшение массы тела способствует двигательной активности.
Если рекомендуемую энергетическую ценность суточного рациона в возрасте от 30 до 40 лет принять за 100 %, то в возрасте 51–60 лет ее необходимо снизить до 80 %, в 61–70 лет — до 70 %, а старше 70 лет — до 60 % (Щедрунов В. В., 1996).
Фактором риска ОП является употребление более 85 г 80 %-ного спирта (что эквивалентно 250 г вина или 650 г пива).
Уменьшает прогрессирование старения диета с ограничением поваренной соли, пряностей, кофе, чая при достаточном количестве воды (в среднем — 8 стаканов в день).
Большое потребление кофеина (> 4 чашек в день) ассоциировано с переломами у мужчин и женщин. Кофеин — кофе, чай, безалкогольные напитки, шоколад способствуют выделению кальция с мочой: одновременно выводятся натрий, калий и магний. Кофеин — естественный диуретик, увеличивает количество мочи на 30 %. Особенно это выражено при приеме безалкогольных напитков (одновременно кофеин, сахар и газированная вода). Чай и кофе особенно вредны в пожилом возрасте, так как в течение 2 ч после их употребления резко увеличивается активность всех систем и органов, вызывая их истощениe. После этого возникает чувство слабости, вялости, сонливости, продолжающееся много часов. Чай и кофе могут быть причиной сердцебиений, вызывать кофеиновую миокардиодистрофию, что сопровождается одышкой, слабостью при физической нагрузке и даже приступами мерцательной аритмии. Кроме того, кофе вызывает гастродуоденит, бессонницу, ослабляет половую потенцию, способствует скоплению газов в брюшной полости, геморрою, желтому цвету лица. К сожалению, люди с трудом отказываются от чая и кофе, так как развивается кофеиновая зависимость. Целесообразно заменять кофе и чай травяными, лиственными чаями.
Избыток поваренной соли с пищей приводит к снижению МПКТ. Вместо поваренной соли, которая удерживает в организме большое количество жидкости, способствуя увеличению массы тела и затрудняя этим работу сердца, желательно использовать ароматические вещества (укроп, петрушку, тмин, пастернак, лук, чеснок, морскую капусту). Ароматические вещества содержат в большом количестве витамины, многие минералы. Следует отметить, что чеснок и лук препятствуют тромбообразованию. Эффективность ароматических веществ сохраняется и после термической обработки.
В природе не существует продуктов, которые содержали бы все компоненты, необходимые человеку. Только разная их комбинация обеспечивает доставку необходимых пищевых веществ, в том числе витаминов и микроэлементов. Разнообразная пища вызывает повышенный аппетит, большее выделение пищеварительных соков, улучшает усвоение продуктов, т. е. разнообразное питание более физиологично.
В нормальном пищевом рационе соотношение белков, жиров и углеводов близко к 1: 1: 4.
Животные белки (молоко, мясо, яйца, рыба) должны составлять 55–60 % от общего количества белков в рационе (Щедрунов В. В., 1996). В сутки человеку необходимо всего 29 г животных белков для женщин и 34 г — для мужчин.
В пожилом возрасте целесообразно больше употреблять рыбы. В рыбе содержится много фосфора, кальция, калия и железа. Рыбий жир содержит высокополиненасыщенные жирные кислоты (эйкозогексоеновую и докозопентаеновую), которые увеличивают выработку альфа-липопротеидов и уменьшают образование липопротеидов низкой плотности. Все это ослабляет проявление атеросклероза, улучшая кровоснабжение всех органов и тканей, предотвращая старение.
Резко возрастает в пожилом возрасте потребность в кальции, который содержится в большом количестве в молочных продуктах (твороге, брынзе), а также в яичном желтке. Благодаря наличию в твороге и яйце метионина, холина, лецитина и витаминов (А, Е и D), они также оказывают выраженное антисклеротическое действие. В. В. Щедрунов (1996) отмечает, что сыры (концентрат белка, жира и минеральных солей — кальция, фосфора и др.) обладают 95–97 %-ной усвояемостью. Недостаток молока не только нарушает минеральный состав кости, но и повышает раздражительность. Однако молочный жир в большом количестве вреден, да и молоко (но не кисломолочные продукты) не всеми пожилыми людьми хорошо усваивается, так как содержит лактозу, а у некоторых людей мало фермента лактазы, который необходим для ее переваривания. Сахар в коктейлях, йогуртах мешает усвоению кальция из молока.
В пожилом возрасте целесообразен периодический прием (один курс в 5 лет) тибетской настойки. Для этого 200 г чеснока настаивают в 200 мл водки в течение 10 дней в холодильнике. После процеживания принимают с 50 мл молока за 30 мин до еды трижды в день от 1 до 15 капель, каждый прием увеличивая на 1 каплю, а затем уменьшают до 1 капли. После этого остаток настойки следует выпить по 25 капель в молоке 3 раза в день. Настойка способствует омоложению, профилактике онкопатологии, туберкулеза, хронических неспецифических заболеваний легких, атеросклероза и остеопороза. Необходимо отметить хорошую переносимость молока в таком виде пожилыми людьми, да и улучшение его переносимости в дальнейшем.
Много кальция содержится в цветной капусте, репе, брюкве, чечевице, отрубях, в сырых фруктах и овощах, а также в миндале, инжире, ягодах. Фосфор и кальций присутствуют в большом количестве в рыбе, особенно в рыбьей печени, яичном желтке, сыре. Витамины содержатся в отрубях, редисе, огурцах, салате, фасоли, чечевице, горохе, орехах, смородине. Применение этих продуктов необходимо для предотвращения остеомаляции.
Субпродукты содержат полноценные белки, жиры, минеральные соли и витамины. Однако они богаты пуринами и холестерином, что ограничивает их использование в пожилом возрасте. Кроме того, большое количество белка повышает кислотность крови. Ощелачиванию способствует натрий, содержащийся в овощах и фруктах. Не поставляет натрий в организм поваренная соль, являющаяся стойким соединением. Чем больше поваренной соли принимают с пищей, тем больше солей натрия и кальция выводится из организма (Эпплтон Н., 1960).
Альтернативой животным белкам являются белки грибов, содержащие помимо аминокислот много пантотеновой кислоты, а также белки растений, особенно бобовых. Однако растительные белки (зернобобовые, хлеб, овощи) содержат недостаточно незаменимых аминокислот и усваиваются организмом хуже (только на 70–80 %) (Щедрунов В. В., 1996). Вместе с тем бобовые, зеленые овощи содержат бор, способствующий усвоению кальция. Бор в значительном количестве присутствует в орехах, нецитрусовых фруктах (яблоках, грушах и др.).
В последнее время пересмотрено отношение к приему яиц. Целесообразно употребление не менее 6 яиц в неделю. Если существуют генетическая предрасположенность или клинические проявления атеросклероза, то рекомендуют не более 4 яиц в неделю. Именно благодаря наличию в яйцах лецитина и холина, их недостаток может быть причиной опухолей или болезней иммунной системы.
Для людей пожилого возраста необходимо ограничение сахара, избыток которого вызывает функциональную гипогликемию, способствуя привыканию к алкоголю, наркотикам, никотину (Брехман И. И., 1988). Сахар меняет пропорциональное отношение кальция и фосфора. Фосфор падает, а кальций растет на протяжении 24 ч после приема сахара. При этом возрастает выделение с мочой магния, цинка и натрия. Все это увеличивает риск переломов. Сахар также приводит к аллергизации организма, снижению сексуальных влечений, вызывает расстройства психики. Помимо всего перечисленного, излишний прием сахара и его продуктов увеличивает массу тела, обуслoвливая дополнительную нагрузку на позвоночник и суставы.
В пожилом возрасте нормализуют деятельность хондроцитов и обмен костной ткани анаболические нестероидные вещества (витамины В6, В12, В15, фолиевая, оротовая и аспарагиновая кислоты). Они также улучшают память, внимание, сосредоточенность, совершенствуют кроветворение. Фолиевая кислота содержится в редисе, картофеле, моркови, петрушке, сладком перце и бананах. Витамин В12 присутствует в большом количестве в квашеной капусте, зеленом горошке. Витамина В6 много в дрожжах, яйцах, рыбе, говядине, бобовых культурах, в цельных зернах и отрубях.
Для замедления процессов старения, очищения организма от отработанных вeществ необходимы в рационе пожилых людей энтеросорбенты (активированный уголь, отруби, яблоки).
При наличии факторов риска ОП необходима отмена психотропных препаратов.
Медикаментозная терапия. Улучшению обмена клеток способствуют антиоксиданты. К ним относят витамин С, рутин, токоферол, супероксиддисмутазу, ретинол и его предшественники — бета-каротины. Бета-каротинов больше всего содержат овощи — морковь, тыква, кукуруза, бобовые, капуста.
Предотвращают старение также антигипоксанты: рибоксин, фосфаден, глютаминовая кислота. Применение антиоксидантов и антигипоксантов увеличивает продолжительность жизни на 15–20 %.
В качестве геропротекторов применяют новокаин (внутримышечно по 5 мл 2 % раствора, ежедневно, № 15 на курс), дибазол, унитиол, тиосульфат натрия, церебролизин.
Целесообразно использовать с целью уменьшения процессов распада хряща хондропротекторы — артрон, хондроитин сульфат, терафлекс. Стимулирует синтез протеогликанов хряща с нормальной полимерной структурой применение аминомоносахарида — глюкозамин сульфата (препарат «ДОНА»). Препарат также подавляет активность некоторых ферментов, разрушающих хрящ (коллагеназы, фосфолипазы А2), снижает образование супероксидных радикалов, повреждающих клетки.
Разработаны новые артропротекторы на базе факторов роста, усиливающие метаболизм хрящевой ткани, стимулирующие пролиферацию хондроцитов, синтез коллагена и протеогликанов. К ним относят инсулиноподобный фактор роста (IJF-1) или соматомедин С, фактор роста фибробластов, фактор роста тромбоцитов (PDJF), эпидермальный фактор роста, трансформирующий фактор роста (TGF-?), фактор, продуцирующий рост хряща (CIF). Витамин А, пантотенат кальция, глютаминовая кислота, метионин, галактоза, магнезия действуют по типу хондропротекторов, являясь метаболическими предшественниками гликозаминогликанов (Feitelvich J. [et al.], 1983).
Группы препаратов для лечения ОП:
· Антирезорбтивные средства:
— бисфосфонаты — фосамакс, бонвива;
— кальцитонин — миакальцик;
— селективные модуляторы эстрогеновых рецепторов (СМЭР) — ралоксифен.
· Анаболические средства:
— терипаратид (rhPTH(1 — 34)) — форстео.
· Другие средства:
— стронция ранелат — бивалос.
К антиостеопоретическим препаратам относят:
· Препараты, подавляющие резорбцию костной ткани:
— Гормональная заместительная терапия.
— Кальцитонин (миокальцик).
— Бисфосфонаты (этидронат, тилудронат, алендронат).
— Кальций с витамином D (кальциферол, холекальциферол).
— Активированные производные витамина D (кальцитриол, альфа-кальцидол).
— Остеогенон (оссеин-гидроксиапатит).
— Анаболические стероиды.
— Пептид (1 — 34) ПТГ.
— Простагландин Е2.
— Гормон роста.
Длительная заместительная гормональная терапия (эстрогеном или прогестероном) при лечении более 3 лет снижает риск переломов, но увеличивает риск тромбоэмболий, инфарктов, инсультов, рака молочной железы и матки.
В настоящее время в связи с выявлением их канцерогенных свойств, а также вследствие того, что эстрогены в климактерическом периоде вызывают маточные кровотечения, повышают частоту тромбозов, их применение считают нецелесообразным (Коухен Р. Л., 1990). Альтернативой гормональной заместительной терапии считают селективный модулятор рецепторов эстрадиола (СМЭР, SERMs) ралоксифен, который оказывает эстрогеноподобный эффект на кость. Предотвращает потерю костной ткани, уменьшает риск рака матки и молочной железы. Опасен повышением риска венозных тромбоэмболий. Он, как и все половые гормоны, имеет стероидную структуру и, как все стероиды, метаболизируется с образованием метаболитов — 4-изомер и 3-ОН метаболиты. Эти активные метаболиты различны по степени тяготения к рецепторам эстрогенов, прогестерона и андрогенов в различных тканях. Они стимулируют рецепторы эстрогенов в костной ткани и блокируют их в молочной железе, замедляют клеточную пролиферацию в ней и увеличивают апоптоз нормальных, а также раковых клеток.
В 95 % случаев на фоне терапии СМЭР поддерживается атрофия эндометрия. Таким образом, СМЭР может служить альтернативой обычной гормональной заместительной терапии и сводит до минимума нежелательное действие на органы, не являющиеся объектами его воздействия; повышает МПКТ. Помимо перечисленного, СМЭР эффективен в терапии вегетативных и нейроэмоциональных расстройств после менопаузы, его рекомендуют при наличии эндометриоза у пациентов, принимающих аналоги гонадотропин-релизинг гормонов, имеющих побочные эффекты при приеме эстрогенсодержащих препаратов. Он снижает уровень триглицеридов, липопротеидов. В настоящее время считается опасным в пожилом возрасте использование анаболических стероидов (ретаболила, нерабола и их аналогов), которые относят к вероятно канцерогенным лекарственным препаратам. Андрогенная терапия увеличивает вес тела из-за задержки жидкости, вызывает гинекомастию в результате конверсии тестостерона в эстрадиол. Осложнениями при их применении могут быть острый инфаркт миокарда и инсульт даже в молодые годы вследствие быстрого прогрессирования атеросклероза из-за увеличения липопротеидов низкой плотности и снижения липопротеидов высокой плотности. Нарушению кровотока также способствует полицитемия, агрегация тромбоцитов и увеличение гематокрита. Но главное — андрогены провоцируют рак предстательной железы (Schow D. A. [et al.], 1997).
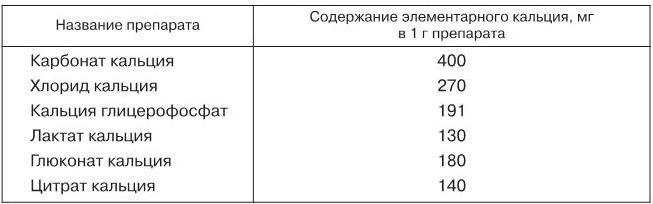
Добавление женщинам в постменопаузном периоде кальция (около 1000 мг/сут) может предупреждать потерю около 1 % костной массы в год. Добавление кальция в дозе 2–2,5 г/сут замедляет потерю костной ткани позвоночника и шейки бедра; дозы менее 1 г/сут менее эффективны. D. J. Christopher (2000) приводит сведения о расходе кальция в различных возрастах, содержание его в молочных продуктах и в медицинских препаратах (табл. 2–4).
Содержание 1,25(ОН)2D, но не 25(ОН)D в костях пожилых пациентов ниже, чем у молодых. Это предполагает нарушение превращения 25(ОН)D в 1,25(ОН)2D в костной ткани. Назначение 800 МЕ витамина D2 в сочетании с 1 г/сут кальция вело к увеличению плотности позвонков (Christopher D. J., 2000). По данным автора, частота переломов уменьшилась на 1 % после 2 лет курсового лечения и на 5 % — к концу пятилетнего курса.
Необходимое количество витамина D — 400 МЕ/сут поступает:
— из 1 л молока;
— из 1 табл. мультивитаминов;
— вырабатывается в течение 30–60 мин пребывания на солнце.
В последнее время для лечения ОП рекомендуют альфа-кальцидол, активный метаболит витамина D. Препарат усиливает абсорбцию кальция и фосфора в кишечнике, усиливает их реабсорбцию в почках, повышает минерализацию костей, снижает уровень ПТГ в крови. Доза — 0,5–1,0 мкг (2–4 капс.) в сутки. Курс — 2–3 мес.
Миокальцик — кальцитонин лосося. Аналог кальцитонина человека, более активный. Взаимодействует с рецепторами кальцитонина (в костной ткани, ЦНС).
Кальцитонин подавляет резорбцию костной ткани, так как он ингибирует активность остеокластов и стимулирует остеобластную активность и костеобразование. Кроме того, он оказывает слабое диуретическое действие, ингибирует секреторную функцию желудка и поджелудочной железы, обладает противовоспалительными свойствами. Наиболее важным внекостным эффектом является его анальгетическое действие благодаря взаимодействию со специальными центральными рецепторами с повышением уровня бета-эндорфинов, угнетением синтеза провоспалительных простагландинов (Е2).
Таблица 2
Суточный расход кальция
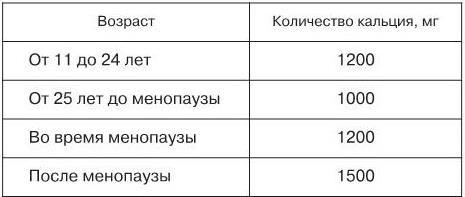
Таблица 3
Содержание кальция в молочных продуктах
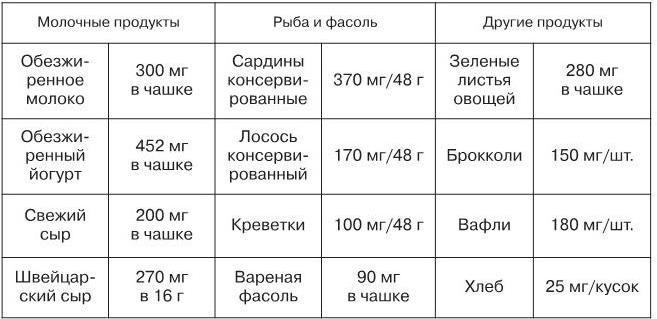
Таблица 4
Содержание элементарного кальция в различных солях его
Применяют кальцитонин по 200 МЕ интраназально или 100 МЕ внутримышечно через день в непрерывном режиме или в прерывистом режиме (2–3 мес. и перерыв 2–3 мес.) в сочетании с кальцием, витамином D или альфа-кальцидолом. Побочные действия миокальцика: при подкожном/внутримышечном введении — вазомоторные реакции, приливы к лицу, головокружения, тошнота; рвота, боли в животе (редко). При интраназальном введении — раздражение слизистой носа (редко). А. В. Дроваль [и др.] (1998) показали эффективность комбинированной терапии миокальциком и малыми дозами альфа-кальцидола. Это лечение после 6 мес. приема вызывало увеличение МПКТ.
С. В. Моисеев (1998) подчеркивал, что «качество кости» зависит не только от ее плотности, но и ряда других факторов (микроархитектоники, органического матрикса и др.), и определяется не столько ее массой, сколько скоростью ее обмена. Следовательно, средства, снижающие ремоделирование костной ткани, могут улучшать ее «качество», повышать прочность даже при отсутствии значительного увеличения костной массы. Миокальцик, по данным автора, снижает количество переломов позвонков на 67 % даже при небольшом влиянии на МПКТ. Эти препараты могут быть альтернативой эстрогенам.
Для лечения ОП применяют бисфосфонаты (Насонов Е. Л. [и др.], 1996), которые являются синтетическими аналогами эндогенного пирофосфата, обладающего свойствами эндогенного регулятора костного обмена. Они ингибируют костную резорбцию остеокластами и предотвращают остеолиз, индуцируемый многими факторами (ПТГ, кальцитриол, простагландины, цитокины, иммобилизация, а также введением гепарина, глюкокортикоидов, тироксина, недостаточностью гонад, злокачественными новообразованиями). Бисфосфонаты не только подавляют активность зрелых остеокластов, но и дифференцировку предшественников остеокластов, что приводит к уменьшению глубины резорбции в кортикальных и трабекулярных костях.
Кроме того, бисфосфонаты подавляют синтез провоспалительных цитокинов (ИЛ-1 и ИЛ-6, фактора некроза опухолей). Вследствие этого бисфосфонаты используют также для лечения пародонтоза, остеопороза, индуцированного воспалительными заболеваниями суставов, глюкокортикоидами.
Среди бисфосфонатов используют алендронат (фосамакс), уменьшающий риск переломов позвонков (на 47 %) и риск переломов бедренной кости (на 51–56 %). Алендронат оказывает быстрый эффект на МПКТ и маркеры метаболизма кости. Его следует принимать за 30 мин до или спустя 1,5 ч после еды, сохраняя положение сидя или стоя в течение получаса после приема.
Ибандронат — новый препарат на рынке. Снижает риск вертебральных переломов на 62 %. Снижает риск внепозвоночных переломов на 69 % в группе высокого риска. Введение — 1 раз в месяц. Сложность процедуры приема — необходимость соблюдения положения сидя или стоя в течение 1 ч.
Терипаратид является N-терминальным фрагментом паратиреоидного гормона человека. Стимулирует преимущественно образование костной ткани (влияние на остеобласты), ускоряет метаболизм кости и создает положительный баланс костной массы. Улучшает трабекулярную микроархитектонику и увеличивает толщину кортикальной кости. Увеличивает МПКТ в позвонках и бедре в постменопаузальном периоде. Комбинация терипаратида с алендронатом менее эффективна, чем использование изолированного терипаратида. Лечение терипаратидом после ралоксифена более быстро увеличивает МПКТ (Насонов Е. Л., 2006). В целом, рекомендуют как препарат резерва для тяжелого остеопороза (высокая стоимость, необходимость ежедневного подкожного введения).
Стронция ранелат уменьшает риск переломов позвонков (на 41 %), риск переломов бедренной кости (на 36 %). Противопоказан при заболеваниях вен — опасность флеботромбозов (Meunier P. J. [et al.], 2004; TROPOS study, 2005).
Для лечения остеопороза используют оссин (фтористый натрий), который стимулирует образование кости путем активации остеобластов и повышения образования основного костного вещества, главным образом губчатой костной ткани.
Низкие дозы монофторфосфата (15–20 мг элементарного фтора) в циклическом режиме повышают МПКТ и снижают риск переломов в постменопаузальном режиме. Соли фтора не рекомендуют для лечения остеопороза в пременопаузе (Насонов Е. Л., 2006).
В последнее время показана эффективность использования для лечения ОП остеогенона (оссеин-гидроксиапатитного комплекса). Остеогенон действует анаболитическим путем, активируя остеобласты, а также антикатаболическим путем — снижая активность остеокластов. Он произведен из бычьей кости, содержит органические и неорганические компоненты. Органический компонент — оссеин — состоит из коллагена и неколлагеновых пептидов (протеинов). Последние включают фактор роста (инсулиноподобный фактор роста-1 и -2, трансформирующий фактор роста) и остеокальцин. Неорганическая часть представлена гидроксиапатитом, обеспечивающим кальций и фосфор в физиологической пропорции (2: 1). Оссеин-гидроксиапатитный комплекс с кальцием более эффективно увеличивает МПК по сравнению с карбонатом кальция и трифосфатом кальция.
Остеохин (иприфлавон) потенцирует действие эстрогенов и косвенно усиливает секрецию эндогенного кальцитонина с уменьшением резорбции костной ткани (ингибирует остеокласты, увеличивает аденозинмонофосфат).
Для уменьшения остеопороза используют также инсулин, активирующий остеобласты и увеличивающий синтез инсулиноподобного фактора роста (ИПФР-1), а также соматотропин, гормон роста, который активирует остеобласты, увеличивая синтез ИПФР-1. Кроме того, гормон роста оказывает прямое стимулирующее действие на хондроциты и остеобласты, способствуя линейному росту костей.
Кальций-D3 Никомед форте, жевательные таблетки с лимонным вкусом, содержит 500 мг кальция и 400 МЕ витамина D. Его используют в комплексной терапии остеопороза.
Кальций с витамином D рекомендуют для профилактики ОП и лечения легких форм. Потребление 800 МЕ витамина D и 1200 мг элементарного кальция в сутки рекомендуют всем лицам старше 60 лет. При тяжелом остеопорозе — кальцитонин и бисфосфонаты.
Показания к фармакотерапии ОП:
— пациент со снижением величины МПК < 2,5 SD;
— пациент с остеопением при выраженных (множественных) факторах риска переломов.
Ралоксифен — препарат первой линии лечения ОП. Рекомендуют комбинацию алендроната и ралоксифена. Алендронат 70 мг 1 раз в неделю или 10 мг ежедневно в течение 3–5 лет. Дополнительно кальций 500 — 1000 мг/сут (например, с пищей) и витамин D 400–800 МЕ в сутки (Насонов Е. Л., 2007).
При тяжелом остеопорозе назначают кальцитонин и бисфосфонаты, комплексную терапию.
При наличии остеомаляции в старческом возрасте, особенно при появлении тетании с карпопедальным спазмом, симптомом Хвостека на фоне снижения в крови кальция, фосфора и повышения щелочной фосфатазы, назначают кальцитриол или альфа-кальцидол, насыщенный кальцием и витамином С, а также глюконат кальция (не менее 1 г элементарного кальция в день) за счет молочных продуктов или препаратов кальция (1 л молока эквивалентен 25 таблеткам глюконата кальция) и витамин D. Последний увеличивает всасывание кальция в кишечнике, усиливает реабсорбцию фосфора в почках, кальцифицирует костную ткань. Кроме того, витамин D поддерживает силу и массу мышц, так как при гипокальциемии развивается выраженная проксимальная миопатия. Употребляют дозы от 10 000 (15 000) до 30 000 (40 000) МЕ в день, двухмесячными курсами.
При целиакии с остеомаляцией назначают безглютеновую диету.
![Еда, меняющая жизнь [Откройте тайную силу овощей, фруктов, трав и специй]](https://img-lib.med-tutorial.ru/964172336/cover.jpg)





