Эндокринная офтальмопатия
Первые сведения об эндокринном экзофтальме появились в 1776 г., когда Грейвс описал случай заболевания щитовидной железы, сопровождавшегося выпячиванием глаза (экзофтальм). Более детально это заболевание начали изучать в конце 40–х годов XX в., и тогда было установлено, что заболевание щитовидной железы с поражением органа зрения встречается достаточно часто. В основе патологического процесса при эндокринной офтальмопатии лежат изменения в наружных глазных мышцах и орбитальной клетчатке, возникающие на фоне нарушенной функции щитовидной железы. При этом характер и степень поражения щитовидной железы могут быть различными. Дисфункцию щитовидной железы обнаруживают у 80% больных, из них у 73–75% выявляют ее гиперфункцию, и только у 8–9% – гипофункцию. В 18–20% случаев эндокринная офтальмопатия возникает на фоне эутиреоидного состояния. Глазные симптомы могут возникнуть как до начала проявления гипертиреоза, так и спустя 15–20 лет после его развития.
Выделены три самостоятельные формы заболевания: тиреотоксический экзофтальм, отечный экзофтальм и эндокринная миопатия. В ходе развития патологического процесса тиреотоксический экзофтальм может перейти в отечный, который может завершиться эндокринной миопатией. При двух последних формах морфологически в экстраокулярных мышцах и орбитальной клетчатке вначале выявляют интенсивную клеточную инфильтрацию, на смену которой приходит стация фиброза.
Тиреотоксический экзофтальм всегда развивается на фоне тиреотоксикоза, чаще у женщин. Процесс может быть односторонним, сопровождается тремором рук, тахикардией, уменьшением массы тела, нарушением сна. Больные жалуются на раздражительность, постоянное чувство жара. Глазная щель значительно расширена вследствие ретракции верхнего века (мышца Мюллера – средний пучок мышцы, поднимающей верхнее веко, – находится в состоянии спазма), хотя экзофтальма при этом нет, но расширение глазной щели симулирует его. Для больного с тиреотоксическим экзофтальмом характерен пристальный взгляд из–за редкого мигания. Объем движений экстраокулярных мышц не изменен, глазное дно нормальное, функции глаза не нарушены, смещение глазного яблока кзади при надавливании свободное. Результаты инструментальных исследований, в первую очередь компьютерной и магнитно–резонансной томографии, свидетельствуют об отсутствии изменений в мягких тканях орбиты. Описанные симптомы исчезают под влиянием медикаментозной коррекции дисфункции щитовидной железы.
Отечный экзофтальм чаще возникает на фоне гипертиреоза. Процесс, как правило, двусторонний, но глаза обычно поражаются в разное время, иногда с интервалом в несколько месяцев. В начале развития патологического процесса возникает частичный интермитгирующий птоз: верхнее веко по утрам несколько опускается, а к вечеру занимает нормальное положение. На смену ему быстро приходит выраженная ретракция верхнего века, в развитии которой принимают участие спазм мышцы Мюллера, повышенный тонус верхней прямой мышцы и мышцы, поднимающей верхнее веко (рис. 19.3). В исходе формируется контрактура мышцы Мюллера.
Появляется стационарный экзофтальм, иногда ему предшествует мучительная диплопия. В процессе декомпенсации патологического процесса возникают хемоз, невоспалительный отек периорбитальных тканей и внутриглазная гипертензия. Поскольку при морфологическом исследовании в этот период обнаруживают выраженный отек орбитальной клетчатки, интерстициальный отек и клеточную инфильтрацию экстраокулярных мышц (лимфоцитами, плазмоцитами, тучными клетками, макрофагами и большим количеством мукополисахаридов), последние оказываются значительно увеличенными. Экзофтальм нарастает достаточно быстро, репозиция глазного яблока невозможна, глазная щель закрывается не полностью (рис. 19.4). Глаз неподвижен, развивается оптическая нейропатия, которая может достаточно быстро перейти в атрофию зрительного нерва. В результате сдавления цилиарных нервов возникает тяжелая кератопатия или язва роговицы. В случае отсутствия лечения отечный экзофтальм по истечении 12–14 мес завершается фиброзом тканей орбиты, что сопровождается полной неподвижностью глаза и значительным снижением зрения в результате поражения роговицы или атрофии зрительного нерва (некомпенсированная форма).
Эндокринная миопатия возникает на фоне гипотиреоза или эутиреоидного состояния, чаще у мужчин; процесс двусторонний. Заболевание начинается с появления диплопии, интенсивность которой нарастает постепенно. Диплопия обусловлена резкой ротацией глаза (одного или обоих) в сторону и ограничением его подвижности. Постепенно развивается экзофтальм с затрудненной репозицией глазного яблока. При компьютерной томографии обнаруживают утолщенные и уплотненные наружные глазные мышцы, чаще поражаются нижняя и внутренняя прямые мышцы (рис. 19.5). Другие симптомы, характерные для отечного экзофтальма, отсутствуют. При морфологическом исследовании у таких больных не обнаруживают выраженного отека орбитальной клетчатки, но выявляют значительное утолщение одной или двух экстраокулярных мышц, плотность которых резко повышена. Стадия клеточной инфильтрации очень короткая, и через 4–5 мес развивается фиброз.
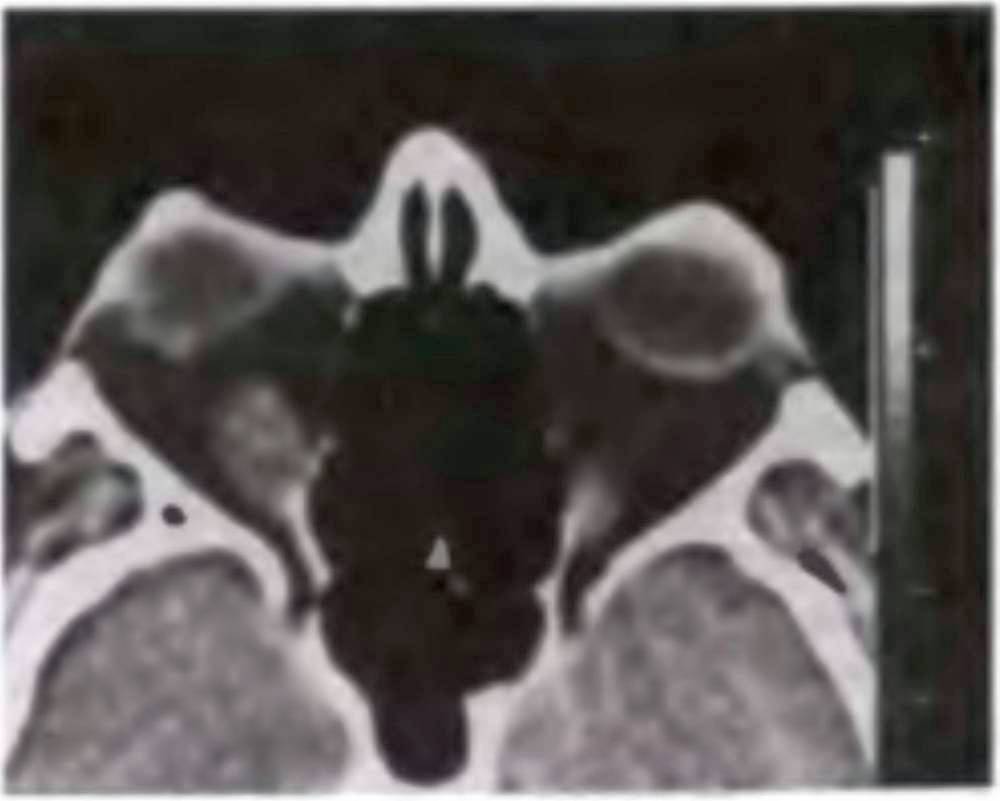
Рис. 19.5. Компьютерная томограмма орбиты при отечном экзофтальме. Утолщение нижней и внутренней прямых мышц правого глаза.
Лечение эндокринной офтальмопатии причинное, симптоматическое и восстановительное. Причинную терапию кортикостероидами назначают при субкомпенсации и декомпенсации процесса. Суточная доза в зависимости от длительности заболевания и степени агрессивности глазных симптомов составляет 40–80 мг/сут в пересчете на преднизолон. При продолжительности заболевания не более 12–14 мес стероидную терапию можно комбинировать с наружным облучением орбит. Симптоматическое лечение заключается в назначении пациенту антибактериальных капель, искусственной слезы, солнцезащитных очков и обязательно глазной мази на ночь. Восстановительное хирургическое лечение проводят при эндокринной миопатии с целью улучшения функций пораженных экстраокулярных мышц или при выраженной ретракции верхнего века для восстановления его нормального положения.






