Очерк 12
Смертность детского населения в России в первое десятилетие XXI в.
А.А. Баранов, В.Ю. Альбицкий, А.Е. Иванова, А.А. Иванова
Ушедшее первое десятилетие наступившего века в России отмечено значительными достижениями в сокращении детской смертности. В 2000–2009 гг. смертность детей и подростков в возрасте 0–19 лет сократилась в 1,7 раза, в 2009 г. показатели смертности составили менее 1 ребенка на 1000 населения в возрасте 0–19 лет.
Опережающими темпами сокращалась младенческая смертность – в 1,9 раза за 10 лет, что обусловлено повышенным вниманием к этому периоду детства и, соответственно, тем фактом, что основные меры по снижению детской смертности были направлены на сокращение потерь детей в возрасте до года. Несмотря на значительные успехи, до сих пор около половины всех детских потерь сконцентрировано на промежутке от 0 до 1 года жизни, поэтому дальнейшее снижение младенческой смертности остается актуальной задачей.
Таблица 7. Динамика детской смертности в Российской Федерации (на 100 тыс. населения соответствующего возраста, до 1 года – на 100 тыс. родившихся живыми)
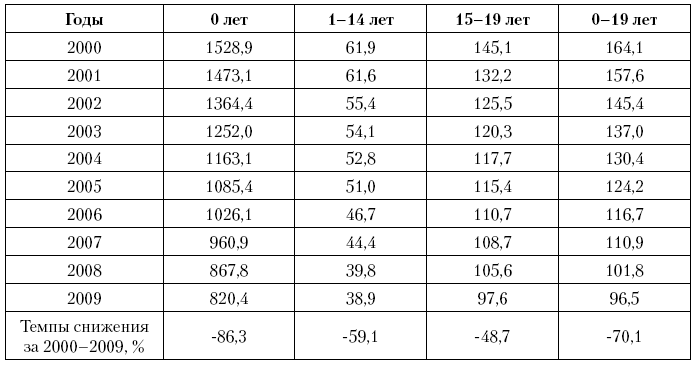
Чем старше дети, тем в меньшей степени снизились за последнее десятилетие показатели смертности (табл. 7). Если на первом году, как было показано выше, смертность снизилась на 86,3 %, в возрасте от 1 до 15 лет – на 59,1 %, то среди подростков 15–19 лет – только на 48,7 %. Аналогичная закономерность прослеживается, если мы более подробно рассмотрим период с 1 до 15 лет (табл. 8). Так, смертность детей раннего возраста (1–4 года) уменьшилась на 89,8 %, показатели для 5–9?летних – на 48,6 %, тогда как смертность детей 10–14 лет сократилась за 10 лет лишь на 26,0 %. Таким образом, акцент лишь на младенческую смертность отчасти тормозит общие темпы снижения детской смертности в России, поскольку резервы сокращения потерь в старших возрастных группах остаются нереализованными.
Таблица 8. Динамика смертности детей в возрасте от 1 года до 15 лет в Российской Федерации (на 100 тыс. населения соответствующего возраста)
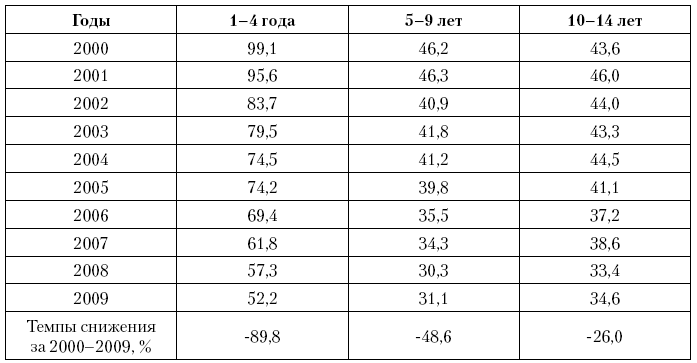
В возрасте до года (табл. 9) опережающими темпами сокращалась смертность от болезней органов дыхания (в 3 раза) и инфекционных болезней (в 3,2 раза), более медленными темпами снижались потери от болезней нервной системы (на 30,2 %), травм и отравлений (на 67,3 %). По большинству ведущих причин младенческой смертности потери снизились в 1,7–1,8 раза.
Таблица 9. Причины младенческой смертности в Российской Федерации в 2000 и 2009 г.
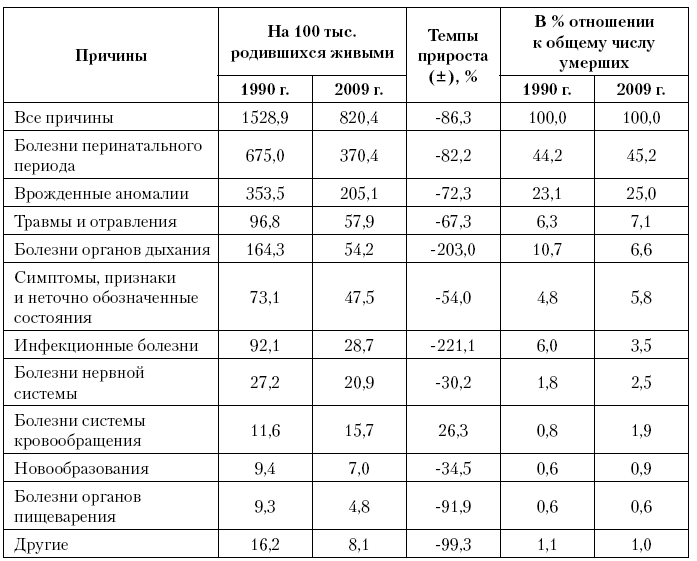
В результате отмеченных тенденций, в структуре младенческой смертности произошли следующие сдвиги. Болезни перинатального периода и врожденные аномалии остались на 1–2?м месте, и их суммарный вклад в младенческую смертность несколько возрос. Болезни органов дыхания с 3?го места в 2000 г. переместились на 4?ю позицию в 2009 г., и их значимость заметно снизилась (с 10,7 до 6,6 %). 3?е место, переместившись с 4?го в 2000 г., заняли внешние причины, и их вклад в смертность детей до года вырос, хотя и несущественно (с 6,3 до 7,1 %). 5?е место в структуре младенческой смертности в 2000 г. с 6,0 % занимали инфекционные болезни, к 2009 г. их вклад снизился до 3,5 % и они переместились на 6?е место. 5?е место в 2009 г. с 5,8 % заняли симптомы, признаки и неточно обозначенные состояния, переместившись с 6?й позиции в 2000 г. Болезни нервной системы в структуре младенческой смертности остались на 7?м месте, но их значимость несколько возросла: с 1,8 до 2,5 % соответственно.
Таким образом, в структуре причин младенческой смертности произошли противоречивые изменения. С одной стороны, удалось существенно сократить потери от ряда предотвратимых причин, занимавших ведущие позиции в смертности детей до года – болезней органов дыхания и инфекций. С другой стороны, их место заняли также полностью предотвратимые в этих возрастах смерти от отравлений и травм, а также неточно обозначенные состояния, в которых, по данным отдельных исследований, маскируется часть смертей от внешних причин.
В возрастной группе до 15 лет (табл. 10) максимальные темпы снижения смертности отмечались также для болезней органов дыхания (в 2,4 раза) и инфекционных болезней (в 1,9 раза), более скромными темпами сокращалась смертность от новообразований (на 25,0 %) и болезней нервной системы (на 33,3 %).
Таблица 10. Причины смерти детей в возрасте 1–14 лет в Российской Федерации в 2000 и 2009 г.
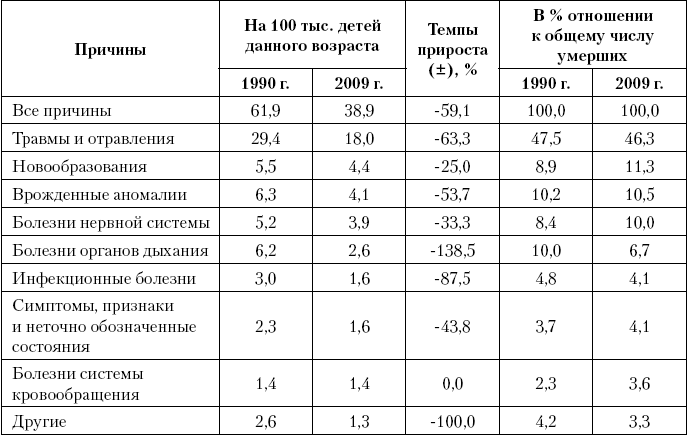
Вследствие различных тенденций смертности от отдельных причин, структура причин смерти детей 1–14 лет в 2009 г. в сравнении с 2000 г. претерпела некоторые изменения. Травмы и отравления остаются ведущей причиной смерти, определяя более 45 % случаев гибели детей в этих возрастах, хотя их вклад к 2009 г. несколько сократился (с 47,5 до 46,3 %). Врожденные аномалии, занимавшие 2?ю позицию в 2000 г., переместились на 3?е место в 2009 г., пропустив вперед новообразования, вклад которых в структуре смертности детей 1–14 лет за десятилетие несколько вырос (с 8,9 до 11,3 %). Повысилась значимость болезней нервной системы (с 8,4 до 10,0 %), и с 5?го места в 2000 г. они переместились на 4?ю позицию в 2009. На этом фоне сократился вклад болезней органов дыхания и инфекционных болезней. Так, болезни органов дыхания, которые в 2000 г. являлись 3?й по значимости причиной смерти детей в возрасте до 15 лет, уступили свое место, переместившись в 2009 г. на 5?ю позицию, и их значимость существенно снизилась (с 10,0 до 6,7 %). Инфекционные болезни остались на 6?м месте, но их вклад также снизился (с 4,8 до 4,1 %).
Таким образом, в смертности детей 1–14 лет происходит сокращение доли предотвратимой смертности за счет болезней органов дыхания, инфекций и в меньшей степени травм и отравлений, и нарастание удельного веса причин, относящихся к малопредотвратимым: новообразований, врожденных аномалий и болезней нервной системы.
Аналогичные сдвиги структуры причин смерти можно констатировать и у подростков (табл. 11). Темпы снижения смертности от новообразований (на 18,3 %), болезней системы кровообращения (на 5,6 %) и нервной системы (на 20,6 %) были заметно ниже, чем в целом для всех причин, что привело к возрастанию суммарной доли этой патологии в структуре причин смерти – с 11,6 % в 2000 г. до 15,1 % в 2009 г. На этом фоне суммарная значимость болезней органов дыхания, пищеварения и инфекций осталась прежней. Вместе с тем, поскольку подростковая смертность на 2/3 определяется внешними причинами, именно динамика травм и отравлений формирует тенденции смертности в целом для данной возрастной группы.
Таблица 11. Причины смерти детей в возрасте 15–19 лет в Российской Федерации в 2000 и 2009 г.
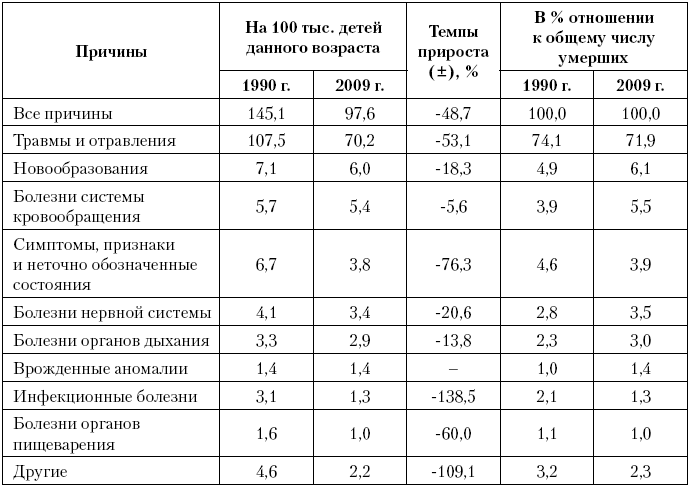
В России сохраняется существенная региональная вариация детской смертности (табл. 12). Для сопоставимости результатов, анализ в 2000 и 2009 г. проведен по единому списку территорий, в связи с чем Чеченская республика и Ингушетия исключены из анализа. Единые принципы группировки территорий обеспечивались исходя из оценки средней величины и стандартного отклонения, характеризующего разброс показателей. Значения, превышающие сумму средней величины и стандартного отклонения, определили группу с максимальными уровнями смертности, соответственно значения меньше разницы средней и отклонения сформировали группу с минимальными показателями. В пределах вариации стандартного отклонения вокруг средней территории были разделены на две группы – с показателями выше и ниже средней по стране.
Итак, в 2000 г. показатели младенческой смертности различались более чем в 3 раза; минимальные значения в коридоре 9,5–12,5‰ отмечались в столичных городах, ХМАО, Ленинградской, Пензенской, Самарской, Ярославской областях, республиках Марий-Эл и Мордовии; максимальные – в интервале 22–30‰ – зафиксированы в автономных образованиях (Ненецком, Корякском, Эвенкийском, Чукотском, Коми-Пермяцком), республиках Северного Кавказа и Сибири (Карачаево?Черкесия, Алтай, Хакасия, Тыва), областях Дальнего Востока (Амурская область).
К 2009 г. на фоне сокращения младенческой смертности, ее региональная вариация выросла почти до 5 раз. Уровень младенческой смертности в регионах-лидерах достиг показателей Центральной и Восточной Европы 4–6‰, а список лидеров за 10 лет существенно обновился. К 2009 г. передовые позиции сохранила северная столица и область, а также ХМАО. В группу регионов с минимальными показателями младенческой смертности вошли республики Карелия и Коми, укрепив позиции Северо-Западного округа как лидера по младенческой смертности, а также Белгородская область, Краснодарский край и Татарстан. Список отстающих регионов несколько изменился, но лишь по составу территорий, а не по качественным факторам отставания: в 2009 г. его по-прежнему формируют автономные образования и национальные республики вне зависимости от региона, а также дальневосточные области (табл. 12). Показатели отстающих регионов в диапазоне 11,5–20‰ свидетельствуют о периоде отставания от среднероссийского уровня в 10–15 лет.
Таблица 12. Региональное распределение младенческой смертности в 2000 и 2009 г.
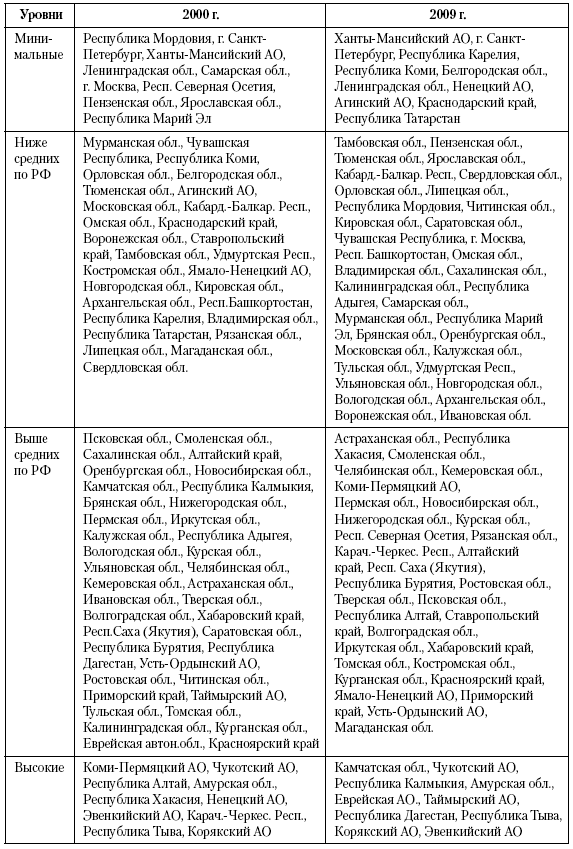
Показатели смертности детей в возрасте 1–14 лет различаются в регионах России в существенно более широких пределах, чем младенческая смертность (табл. 13). Так, в 2000 г. показатели различались в 6,7 раза. Это отчасти обусловлено размерностью показателей, на порядок более низких, чем в возрастах до года, но не только этим. Например, у подростков уровни смертности существенно возрастают в сравнении с интервалом 1–14 лет, но вариация показателей меньше не становится. Региональную вариацию смертности детей, чем старше, тем в большей степени начинают формировать социально-экономические факторы, что и определяет расширение территориального разброса. Об этом же свидетельствует анализ коэффициентов корреляции между территориальным профилем младенческой смертности и смертности детей 1–14 лет: и в 2000, и в 2009 г. величина коэффициента составляла 0,53. Это значит, что помимо общих факторов, определяющих региональные различия смертности детей в разные периоды жизни, имеют место специфические факторы для каждого возраста. К общим факторам по-видимому можно отнести уровень организации здравоохранения и качество работы педиатрической службы.
В 2000 г. территорий со сверхнизкими уровнями смертности детей не было, все они входили в границы вариации в пределах стандартного отклонения. Вместе с тем, неблагополучная группа с высокими уровнями выше 100 на 100 тыс. детей данного возраста включала 6 территорий традиционного состава: автономные образования (Усть-Ордынский, Корякский, Чукотский, Эвенкийский) и национальные республики (Тыва и Дагестан).
К 2009 г. региональный разброс смертности детей 1–14 лет еще увеличился – до 7 раз, и определились небольшие группы территорий с сверхнизкими – до 25 на 100 тыс. (Брянская, Липецкая, Курская обл.) и сверхвысокими показателями – 61 на 100 тыс. и выше. Состав неблагополучной группы остался практически тем же, что и в 2000 г.
Таблица 13. Региональное распределение смертности детей 1–14 лет в 2000 и 2009 г.
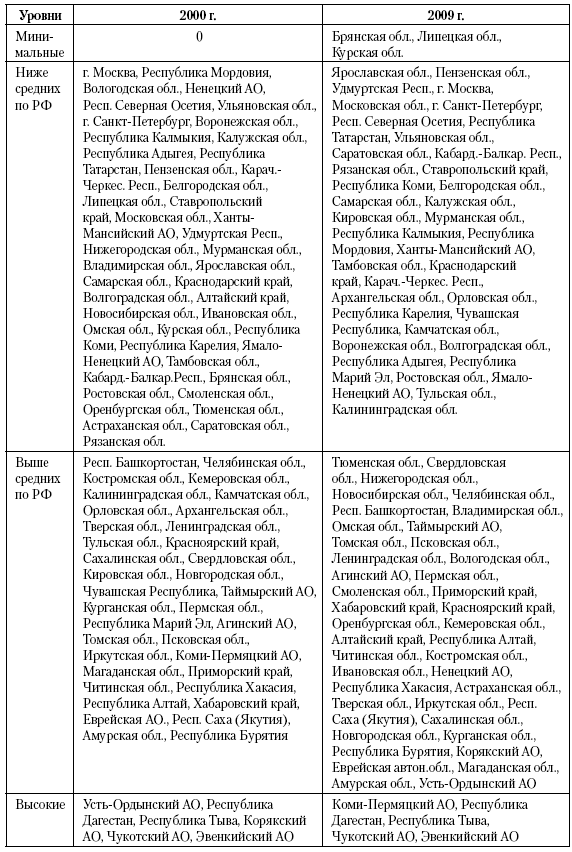
Территориальный разброс смертности подростков в 2000 г. составлял до 7 раз (табл. 14). Группу с низкими уровнями составляли территории Северо-Кавказского округа и Москва, где показатели варьировали от 60 до 100 на 100 тыс. детей 15–19 лет. Неблагополучный анклав составили все автономии Сибири и Дальнего Востока, а также Тыва, где показатели варьировали от 240 до 430 на 100 тыс 15–19?летних.
Таблица 14. Региональное распределение смертности детей 15–19 лет в 2000 и 2009 г.
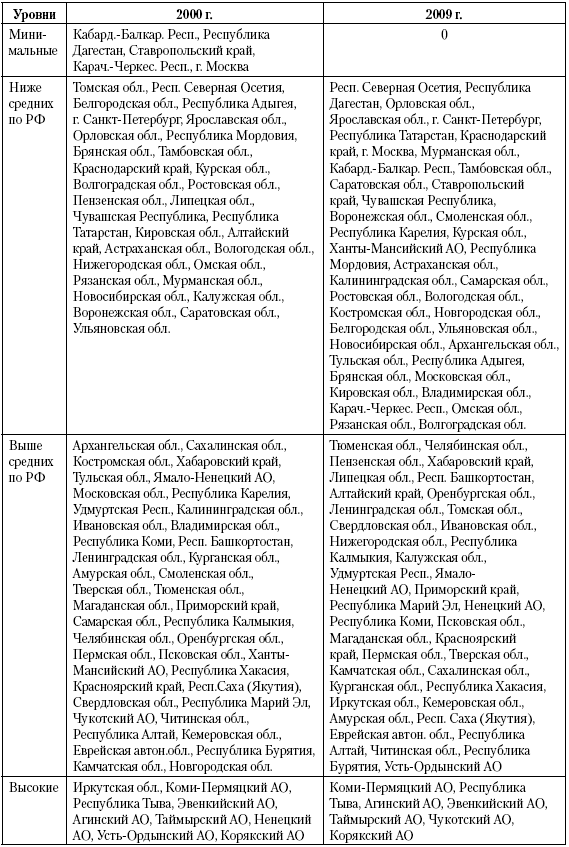
К 2009 г. территориальные различия смертности подростков еще возросли – до 11,4 раз, прежде всего за счет увеличения смертности на неблагополучных территориях при общем снижении показателей на большинстве территорий страны. В результате анклав неблагополучных территорий практически в полном составе сохранился таким, как и в 2000 г., но уровни смертности в нем возросли с 240 до 600 на 100 тыс. подростков. При этом группа благополучных территорий, где смертность снижалась сравнительно медленными темпами, вошла в основную группу регионов с показателями ниже, чем в среднем по РФ в пределах вариации вокруг средней.
Сравнивая региональный профиль смертности подростков и детей младшего возраста (1–14 лет), можно отметить сходный уровень корреляции (0,53 в 2000 и 0,64 в 2009 г.) с тем, что был отмечен между региональным профилем младенческой и детской смертности. Таким образом, в каждом возрасте сохраняется общность факторов с предыдущим возрастным периодом жизни, что в принципе очевидно. Но важно, что по мере взросления детей усиливается специфика факторной детерминации смертности, что требует учета этого фактора при разработке программ по снижению потерь в детских возрастах, особенно на региональном уровне.
Соотношение общих и специфических факторов отчетливо заметно, например, в переходе лидерских и аутсайдерских позиций федеральных округов при анализе смертности детей в разные возрастные периоды жизни (табл. 15).
Таблица 15. Показатели детской смертности в федеральных округах в 2000 и 2009 г. (на 100 тыс. детей соответствующего возраста, в 0 лет – на 100 тыс. родившихся живыми)
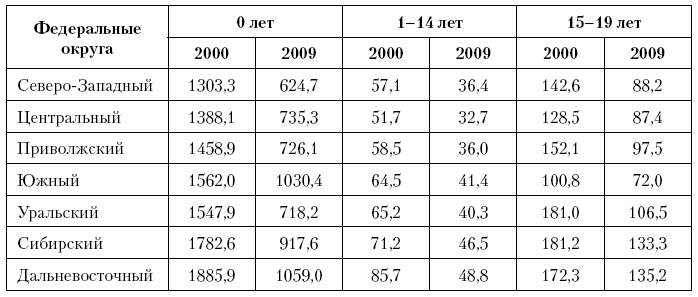
Так, традиционным лидером младенческой смертности является Северо-Западный округ, позиции которого к 2009 г. только укрепились. На 2?е место в 2009 г. вышел Приволжский округ, обогнав Центральный, который устойчиво, вместе с Северо-Западом определял группу лидеров. Традиционно худшим регионом был и остался в 2009 г. Дальневосточный округ, но следующую позицию, которую также традиционно определял Сибирский регион, в 2009 г. занял Южный округ, что может свидетельствовать отнюдь не об ухудшении ситуации, а о постепенном налаживании достоверного учета.
В смертности детей 1–14 лет Центральный, Северо-Западный и Приволжский округ образуют плотную группу лидеров, что видно и по составу территорий в группе с показателями ниже, чем в среднем по РФ. К 2009 г. разрыв между этими округами практически исчез, что свидетельствует об усилении однородности ситуации со смертностью. Уменьшение различий произошло и в группе аутсайдеров, которыми по показателям детской смертности 1–14 лет являются Дальневосточный и Сибирский округ. В целом эти процессы и привели к стабилизации межрегиональных различий смертности в этой возрастной группе, о чем речь шла выше.
Что касается подростков, то от 2000 к 2009 г. произошли существенные сдвиги в тенденциях. Если в 2000 г. безусловным лидером смертности подростков был Южный округ, то к 2009 г. в результате существенных позитивных сдвигов, показатели Центрального и Северо-Западного округа заметно приблизились к таковым для Юга России. Полюс неблагополучия покинул Уральский округ, и хроническими аутсайдерами остались Сибирь и Дальний Восток.
Подводя итоги, можно отметить следующее.
Ушедшее первое десятилетие наступившего века в России охарактеризовало себя значительными достижениями в сокращении детской смертности. При этом, чем старше возраст детей, тем в меньшей степени снизились показатели. Таким образом, акцент принимаемых на федеральном и региональном уровне мер лишь на младенческую смертность отчасти тормозит общие темпы снижения детской смертности в России, поскольку резервы сокращения потерь в более старших возрастах остаются нереализованными.
В смертности детей всех возрастов происходит сокращение доли предотвратимой смертности за счет болезней органов дыхания, инфекций и в меньшей степени – травм и отравлений, и нарастание удельного веса причин, относящихся к малопредотвратимым: новообразований, врожденных аномалий и болезней нервной системы, что свидетельствует об обоснованной стратегии снижения детской смертности. Более противоречивые изменения характерны для младенческой смертности.
В России сохраняется существенная региональная вариация детской смертности, причем от 2000 к 2009 г. она возросла за счет более медленного прогресса или отсутствия его (у подростков) на неблагополучных территориях. За 10 лет региональный профиль смертности изменился. Северо-Запад, Центр и Приволжье усиливают свои позиции как лидеры младенческой и детской смертности и возвращают их в отношении подростков. Юг России снижает рейтинг в отношении смертности детей всех возрастов. Уральский округ выбирается из группы аутсайдеров, особенно в отношении детей старшего возраста и подростков. Все это указывает на возрастающую значимость социально-экономических факторов в детерминации уровней, и особенно тенденций, детской смертности.





![Всё, что нужно знать о сахарном диабете [Незаменимая книга для диабетика]](https://img-lib.med-tutorial.ru/2970328225/cover.jpg)
