Очерк 15
Репродуктивное здоровье девушек-подростков: состояние, проблемы и пути сохранения
В.?Ю. Альбицкий, Т.?И. Садыкова (Казань, КГМА)
Последние десятилетия характеризовались негативными тенденциями показателей здоровья подростков, в том числе определяющих его репродуктивную составляющую. Актуальность данной проблемы привлекла к вопросам изучения репродуктивного здоровья девушек многих исследователей, посвятивших свои научные работы анализу его состояния, влияния образа жизни на репродуктивное здоровье, инициации сексуального опыта, вопросам контрацепции, прерывания беременности, юного материнства, организации акушерско-гинекологической помощи. Вектор их усилий был направлен и на поиск перспективных стратегий охраны здоровья подростков, новых концептуальных подходов к профилактике заболеваний репродуктивной сферы, укрепление репродуктивного здоровья подростков, формирование установок, позволяющих более эффективно реализовывать репродуктивный потенциал и решать глобальную проблему преодоления процессов депопуляции населения, сохранения и развития здоровогообщества.
Совместными усилиями удалось привлечь к вопросам охраны репродуктивного здоровья не только исследовательское сообщество, но и глав государств, лидеров здравоохраненческих структур, общественных организаций. Следует напомнить важный факт объявления ВОЗ завершающего ХХ в. десятилетия десятилетием охраны репродуктивного здоровья подростка. В его рамках по инициативе специальной группы ВОЗ по репродуктивному здоровью подростков в ряде стран была проведена серия биомедицинских и психосоциальных исследований, показавших основные характерные для возраста и практически всех изученных территорий «болевые» проблемы, как, например, следующие: для подростков в развитых странах характерно начало половой жизни в возрасте 15–19 лет, относительно нечастое употребление противозачаточных средств, выраженная тенденция к применению аборта, низкая фертильность, высокая частота встречаемости заболеваний, передаваемых половым путем.
В свете современных масштабных проектов, реализующихся в России, вопросы охраны репродуктивного здоровья девушек подросткового возраста и проблем его охраны приобретают особую государственную значимость, что подчеркнуто и в посланиях Президента Федеральному собранию, и закреплено в целом ряде последних нормативных документов, в частности, в приказе № 808н от 2 октября 2009 г. «Об утверждении порядка оказания акушерско-гинекологической помощи».
Безусловно, здоровье населения определяется здоровьем и потенциалом лиц подросткового возраста. В то же время, сегодня каждое государство имеет схожие проблемы образа жизни и здоровья подростков, влияющие на репродуктивный потенциал. И каждое государство ищет возможности оптимизации организации в первую очередь первичной медико-санитарной помощи подросткам, усиления просветительской деятельности в рамках межсекторального взаимодействия, привлечения инвестиций в здоровье подростков.
В докладе Департамента здоровья и развития ребенка и подростка ВОЗ «Укрепление действий сектора здравоохранения в ответ на проблемы здоровья и развития подростков» (2009) подростковый возраст назван периодом возможностей для создания основы для здорового и продуктивного зрелого возраста, снижения вероятности проблем в последующие годы, а также периодом риска, когда могут возникнуть проблемы здоровья с серьезными немедленными последствиями, инициируется поведение, которое может иметь серьезные негативные эффекты для здоровья в будущем.
Взгляды на оценку репродуктивного здоровья в целом едины. В 1994 г. ВОЗ предложила известную дефиницию: «Репродуктивное здоровье – это состояние полного физического, умственного и социального благополучия, а не просто отсутствие болезней или недугов во всех вопросах, касающихся репродуктивной системы, ее функций и процессов, включая воспроизводство и гармонию в психосоциальных отношениях в семье». Соответственно выделены наиважнейшие составляющие репродуктивного здоровья: а) состояние репродуктивной системы; б) репродуктивное поведение; в) репродуктивно-демографические показатели. Репродуктивное поведение является центральным звеном в процессе репродукции. Ведущими составляющими его являются сексуальное поведение, репродуктивная установка, регулирование (планирование) рождаемости (семьи). Сексуальное поведение во многом определяет качество и уровень репродуктивного здоровья, сказывается на репродуктивном поведении (В.?Ю. Альбицкий и соавт., 2001).
К охране репродуктивного здоровья подростков необходимы особые подходы, поскольку этот критический возраст характеризуется психологическим, социальным становлением, завершением процесса развития организма, оказывающим глубокое влияние на будущую взрослую жизнь (L. Laski, S. Wong, 2010). Как подчеркнуто в докладе исследовательской группы ВОЗ «Здоровье молодежи – забота общества», несмотря на индивидуальные различия и разнообразие факторов внешнего окружения, особенности подросткового периода присущи всем, независимо от культурной формации, и подростку необходимо решать ряд связанных с развитием задач, среди которых, помимо адаптации к анатомическим и физиологическим изменениям, связанным с процессом созревания – трансформация модели своего поведения в семье и обществе, применение приобретенного багажа знаний, развитие способностей к профессиональной деятельности. С одной стороны, физиологическая, а с другой – психосоциальная и нравственная незрелость организма и личности подростка создают специфические проблемы в сфере охраны его репродуктивного здоровья. Сексуальное поведение также определяет остроту проблемы заболеваний, передаваемых половым путем, и прежде всего это касается СПИДа.
Как показывают комплексные клинико-социальные исследования, в начале репродуктивного возраста 65–70 % девушек-подростков имеют отклонения со стороны здоровья, 20 % – резко дисгармоничное развитие, 23 % – гинекологические и соматические заболевания, способные ограничить их репродуктивную функцию, не более 10 % девочек при комплексной оценке их здоровья могут быть признаны здоровыми (Л.?В. Полякова, 2000; Т.?И. Садыкова, 2006).
Первое место среди показателей, характеризующих репродуктивное здоровье девушек, принадлежит заболеваемости болезнями репродуктивной системы. Существующая официальная статистическая отчетность дает достаточно ограниченные возможности для изучения состояния параметров репродуктивного здоровья. Материалы специальных исследований показали, что частота встречаемости гинекологических заболеваний у девочек до 18 лет в начале 90?х гг. составила 5–10 %, в начале 2000?х – порядка 20 % (И.?С. Долженко, 2001); до 40 % девушек в пубертатном возрасте имеют отклонения, которые без проведения соответствующей коррекции приобрели бы устойчивые формы поражений (Г.?Н. Перфильева и соавт., 1997); патологическая пораженность гинекологическими заболеваниями девочек и девушек составляет 111,8‰, нарастая от 90,4‰ в 11–14?летнем возрасте до 180,7‰ в 15?летнем и старше (В.?К. Юрьев, 2000). В 1989 г. О.?К. Сницарук и соавт. установили патологию репродуктивной системы у 7–10 % девушек-подростков. Примерно такие же данные (7–12 %) получены Е.?А. Богдановой (1993). А.?М. Дюкаревой (1995) при гинекологическом осмотре девушек 15–18 лет диагностировано 14,3 заболевания на 100 осмотренных. В целом же, анализируя опубликованный исследовательский материал, можно прийти к выводу, что распространенность заболеваний репродуктивной сферы у девушек имеет колебания в зависимости от возрастного периода, а также отмечается ее постепенный рост на протяжении последних десятилетий.
По данным официальной статистической отчетности, отражающей и возросший уровень диагностики, и результаты организационно-управленческих решений, направленных на оптимизацию первичной медико-санитарной помощи подросткам, гинекологическая заболеваемость у девушек-подростков в РФ в первое десятилетие текущего столетия имеет выраженную тенденцию к росту: частота расстройств менструаций с 2001 по 2009 г. у девушек 10–14 лет увеличилась в 1,6 раза (с 8,3 до 13,7 на 1000 соответствующего населения), у 15–17 летних – в 1,8 раза (с 30,2 до 54,3 на 1000).
Это подтверждают и результаты комплексного медико-социального исследования здоровья девушек-подростков Республики Татарстан, проведенного нами в 1990–2000?х гг. с использованием официальных статистических материалов, данных целевых осмотров и анкетирования девушек подросткового возраста. Так, за 1993–2008 гг. первичная заболеваемость болезнями мочеполовой системы девушек 15–17?летнего возраста увеличилась с 31,7 до 113,7‰, распространенность данного класса болезней – с 67,3 до 219,7‰. Первичная заболеваемость сальпингитом и оофоритом возросла с 2,5 до 10,1‰, распространенность их в 2008 г. достигла 15,7‰. Распространенность расстройств менструации у данного контингента составииила 8,8‰ в 1993 г., в последние несколько лет стабилизировалась в пределах 30–50‰ (46,8‰ в 2008 г.).
При оценке состояния репродуктивной системы подростков следует помнить, что сведения о заболеваемости по данным обращаемости дают представление о тенденциях, но остаются недостаточно информативными, ведь речь идет о контингенте населения с низкой медицинской активностью. Традиционно наиболее объективными являются результаты специальных профилактических осмотров, корректно проведенных опросов. По их результатам есть все основания констатировать, что частота расстройств менструации среди 10–14?летних выше в 2 раза, а среди 15–17?летних – в 4 раза, чем по данным официальной статистики. Аналогичная картина отмечается и по воспалительным заболеваниям (Н.?В. Лузан, 1998; Л.?В. Полякова, 2000; Э.?Н. Мингазова 2002; Ф.?Ю. Арутюнян, 2004; Т.?И. Садыкова, 2006; Н.?И. Макеев и соавт., 2009).
Хотелось бы привлечь внимание и к весьма острой медико-психологической проблеме, характерной для подросткового возраста. Девушки склонны игнорировать симптомы заболеваний, откладывать визит к гинекологу, заниматься самолечением. По нашим данным, по своей инициативе обращаются к гинекологу лишь 18,7 % девушек, а по настоянию близких или направлению других специалистов – всего 3 %, стараются обойти посещение гинеколога при профилактических осмотрах 38,3 % девушек, среди сексуально активных это каждая третья (33,9 %). По данным Ф.?Ю. Арутюняна (2004), 26 % девушек-подростков, имеющих гинекологические проблемы, не обращаются к врачу и лечатся самостоятельно.
Основной причиной отказа девушек от обращения к врачу, является стеснительность (В.?В. Володина, 2001). По мнению 9 из 10 подростков, для успешной работы с данным контингентом в учреждениях здравоохранения должны находиться гинекологи, имеющие достаточно времени и терпения для приема подростковой группы населения.
Одним из основных направлений диагностики патологии репродуктивной сферы является диспансеризация. Однако по нашим материалам, в рамках проводящихся медицинских осмотров ориентировочно только 1/3 нуждающихся в совете и консультациях девушек решается обратиться с жалобами, а остальные выпадают из поля зрения гинеколога и не получают своевременной квалифицированной помощи. Возможно, отчасти это связано и со сжатостью сроков медицинских осмотров, когда детский или подростковый гинеколог не успевает установить психологический контакт с пациенткой.
Вопросы своевременной обращаемости подростков за медицинской помощью становятся особенно актуальными при раннем начале половой жизни. Характерно, что среди живущих половой жизнью респонденток доля не посетивших гинеколога очень высока и достигает 20,7 %. Эти данные созвучны материалам K. Sedlecki (2001), который определил, что интервал между инициацией сексуальной жизни подростков и гинекологическим обследованием в 31 % составляет от 1 до 3 лет, что дает основание продолжать относить подростков в группу высокого риска по инфекциям, передаваемым половым путем (ИППП), а также по абортам.
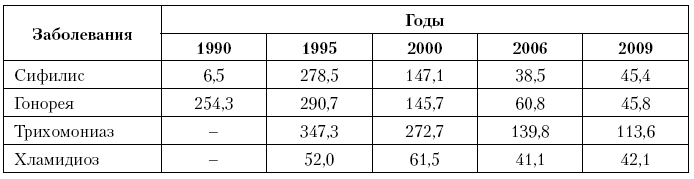
Проблема ИППП остается актуальной, хотя и не такой острой, как в 90?е гг. прошлого века. За последнее десятилетие заболеваемость подростков ведущими ИППП имела выраженную тенденцию к снижению. Однако их уровень все еще остается высоким и довольно стабильным (табл. 21).
Среди девушек 15–17 лет в Республике Татарстан заболеваемость сифилисом в последние 5 лет не превышала 35,0 на 100 тыс. (в 2009 г.?– 20,0 на 100 тыс.), а среди девочек до 14 лет – 4,6 на 100 тыс. (в 2009 г.?– 1,4). Уровни заболеваемости гонореей среди 15–17?летних девушек стабилизировались в пределах 56,7–68,8 на 100 тыс., и эти показатели сегодня выше, чем у женщин старше 18 лет (в 2009 г., соответственно, 65,8 на 100 тыс. у 15–17?летних и 49,7 на 100 тыс. женщин).
Следует еще раз подчеркнуть, что регистрируемая заболеваемость является лишь верхушкой айсберга. Основная ее часть не фиксируется. Приведем следующие наблюдения. В.?К. Юрьев (1988), изучив пути обнаружения гонореи у подростков, сделал вывод, что даже больные этим венерическим заболеванием девушки только лишь в 13,6 % случаях сами обращаются к врачу. Н.?В. Лузан (1998) при анонимном анкетировании подростков с ИППП установлено, что до обращения к врачу подозревали у себя венерические болезни и занимались самолечением 38,1 % подростков. Поздняя обращаемость к врачу подростков, имеющих гинекологическую патологию, приводит к тому, что у 2/3 пациенток диагностируют запущенные тяжелые формы гинекологических заболеваний (эндометриоз, спаечный процесс в малом тазу, осложненные пороки развития матки и влагалища).
Таблица 21. Распространенность отдельных заболеваний, передаваемых преимущественно половым путем, у подростков 15–17 лет Российской Федерации в 1990–2009 гг. (на 100 тыс. соответствующего населения)
Изучение влияния различных комплексов факторов на заболеваемость подростков ИППП показало, что наиболее значимыми по силе влияния в группе социально-гигиенических факторов являются проживание подростка вне семьи и воспитание в неполной семье; среди факторов образа жизни – отсутствие определенного рода занятий и ранняя алкоголизация подростка; из учебно-воспитательных и психологических факторов – недостаток знаний об ИППП и безразличное отношение партнера; в группе факторов сексуального поведения – количество партнеров более 3 и раннее начало половой жизни.
В большинстве работ указывается на преобладание у подростков смешанных инфекций, что, учитывая небольшой по времени сексуальный анамнез, говорит о неблагоприятном прогнозе. Как показали исследования R. Crosby и соавт. (2000), в течение года 3,1 % сексуально активных юношей и 4,7 % девушек имели по крайней мере одно ИППП. Хламидийная инфекция полового тракта обнаружена у 30,3 % девушек, живущих половой жизнью (K. Sedlecki, 2001). Предикторами последующих ИППП у подростков, которым был поставлен диагноз хламидиоза, гонореи или трихомониаза явились гонорея как начальная инфекция, наличие двух или более половых партнеров и нерегулярное использование контрацептивов (J.?D. Fortenberry, 1999).
По мнению многих исследователей, профилактика и лечение ИППП у подросткового контингента является сложнейшей задачей прежде всего потому, что подростки представляют контингент риска по многочисленности половых партнеров. Так, исследование M.?D. Rosenberg и соавт. (1999) показало, что 44,9 % сексуально активных подростков имели многочисленных половых партнеров, а 31 % – по крайней мере двоих. Особенности сексуального поведения 13–17?летних американских подростков оказались следующими: 56 % сообщили о наличии у них 2 и более половых партнеров (K. Ford и соавт., 2002). По нашим данным, 60,5 % девушек имеют одного партнера, 16,8 % – двух, каждая пятая (22,7 %) – трех и более. Более склонны к рискованному сексуальному поведению подростки из неполных и проблемных семей, семей с низким уровнем доходов.
Таким образом, наиболее характерными особенностями сексуального поведения современных подростков являются ранний половой дебют (средний возраст – 16 лет), неразборчивость в половых связях, связь с девиантным поведением.
Наши исследования помогли установить, что до 14 лет имеют опыт половой жизни 5 % подростков, но затем этот показатель резко возрастает до величины 66,7 % у 16?летних. Основными причинами, побуждающими девушек-подростков к началу половой жизни, являются чаще всего чувство любви (50,7 %), состояние алкогольного опьянения (18,6 %), любопытство (14,5 %), настойчивость полового партнера (13,0 %). Девочки младшего возраста чаще называли в качестве причины вступления в первый половой контакт не увлечение или любовь, а желание не отстать от друзей. Они начинали половую жизнь из любопытства, под давлением партнера и подражая более опытным друзьям. Девушки старшего возраста называли в качестве причины вступления в первый половой контакт чувство влюбленности, физическое влечение и романтические ощущения. Две трети девушек (63,7 %) сообщили о более чем одном половом партнере, 21,7 % – о трех и более, 10,2 % – о пяти и более. Между тем, обследование женщин с ранним сексуальным дебютом (до 16 лет), проведенное в 13 Европейских странах, показало, что данная категория в течение жизни имеет достоверно больше проблем, связанных с репродуктивным здоровьем, в частности, воспалительных гинекологических заболеваний.
Нельзя обойти молчанием одну крайне тревожную социальную тему – проблему насилия при первом сексуальном опыте, распространенность которого, по данным А.?П. Галина (2001), составляет до 14 % случаев. Согласно полученным нами материалам анонимного анкетирования 1463 девушек-подростков 10–17 лет, 3,2 из 100 когда-либо подвергались сексуальному насилию, каждая десятая из них – многократно, что составило 0,3 % от всей популяции. По материалам зарубежных исследователей, 5 % девушек подвергаются сексуальному насилию (M. Stankovic и соавт., 2009), 1/3 – давлению (J. Drennan и соавт., 2009).
Хотелось бы привлечь внимание и к крайне острой проблеме невыявления насилия вследствие необращения девушек в соответствующие инстанции. Лишь 4,3 из 100 подвергшихся сексуальному насилию девушек обратились в правоохранительные органы, 56,5 из 100 нашли в себе силы поделиться с близкими людьми – матерью или подругой, а 34,8, соответственно, не сказали об этом никому, и ни одна из них не обратилась в медицинское учреждение.
Повышенная сексуальная раскованность отмечается среди подростков, употребляющих алкоголь, наркотики, курящих, увлекающихся просмотром порнографических фильмов. Среди девушек, которые не употребляли алкоголь, не курили, не принимали токсические и наркотические вещества, сексуально активными оказались 8,3 %. Все они имели одного партнера, пользовались средствами контрацепции. Из девушек, употребляющих спиртные напитки, 1/3 курили, 4,6 % испытали воздействие наркотических веществ, 16,2 % вели половую жизнь, причем каждая четвертая имела несколько половых партнеров (Т.?И. Садыкова, 2006). Взаимосвязь различных форм девиантного поведения отмечается авторами из самых разных точек мира. Так, исследование подвергшихся сексуальному насилию сексуально активных девушек моложе 18 лет, проведенное в Техасе A.?B. Berenson и соавт. (2001), показало, что они в 2–3 раза чаще сообщали о курении, употреблении марихуаны, алкоголя, имели связь с партнером, предпочитающим многочисленные беспорядочные связи.
Взаимосвязь курения и ранней сексуальной активности установлена при обследовании подростков Гонконга (T.?H. Lam и соавт., 2001). Среди женщин, имевших ранний сексуальный дебют, и на протяжении дальнейшей жизни курящих оказалось в 2 раза больше (P.?A. Mardh и соавт., 2000). Возраст начала курения называется даже показателем будущего репродуктивного здоровья, т.?к. подростки с инициацией курения более склонны к рискованному поведению, приводящему к абортам, ИППП и др. (B.?T. Hansen и соавт., 2010).
Несомненно, одной из серьезнейших проблем для девушек, живущих половой жизнью, является наступление у них незапланированной беременности. Отсутствие предварительной настроенности на материнство как самой девушки, так и ее семьи, окружающих часто оказывается сильным стрессом и препятствует поиску оптимального решения возникшей проблемы. Между тем по данным ряда исследователей и ранние роды, и прерывание беременности отрицательно влияют на физическое и психологическое состояние юных женщин (А.?П. Галин, 2001; И.?Г. Низамов и соавт., 2003; О.?В. Чечулина, 1995, 2007). В большинстве случаев подростковые беременности прерываются посредством абортов.
В РФ на фоне снижения частоты выполнения абортов среди женщин фертильного возраста и среди подростков отмечаются положительные тенденции. С 1996 по 2009 гг. абсолютное число зарегистрированных абортов в РФ снизилось у девочек 10–14 лет в 3,1 раза, а в старшем подростковом возрасте – в 2,8 раза, а интенсивный показатель снизился соответственно в 2 и 2,4 раза (табл. 22).
Таблица 22. Динамика выполнения абортов в Российской Федерации среди девушек-подростков 10–14 и 15–19 лет (1996–2009 гг., в абс. ч. и ‰)
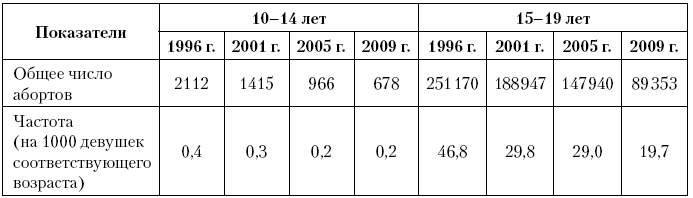
Подобные тенденции зарегистрированы и на территориях РФ. Например, из всех произведенных в Республике Татарстан в последнее десятилетие абортов, 8–10 % было выполнено девушкам до 19?летнего возраста, эта доля лишь в 2008 и 2009 г. снизилась до 7,6 и 6,4 %, соответственно. Число абортов на 1000 девушек до 15?летнего возраста уменьшилось с 0,3‰ в 1998 г. до 0,15‰ в 2009 г. К сожалению, можно сказать, что этот показатель в последние годы стабилизировался в пределах 0,1–0,17‰. У 15–19?летних число абортов на 1000 девушек в 1998 г. составило 42,0‰, постепенно уменьшаясь, к 2009 г. снизилось более чем в 2 раза (до 15,7‰).
О том, что проблемы подростковых абортов являются действительно социально значимыми для России, свидетельствуют следующие соображения. Во?первых, ежегодно в России в пределах 700 раз производится аборт у девочек в возрасте до 14 лет включительно. И хотя приведенная цифра в абсолютных величинах за последние десять лет существенно снизилась, иначе как нетерпимым социальным злом это явление обозначить нельзя. Во?вторых, в стране весьма значителен уровень распространенности абортов у подростков в возрасте 15–17 лет – 19,7 на 1000 подростков. В?третьих, подростковый аборт продолжает вносить существенную лепту в общее число искусственно прерванных беременностей (до 10 %). Частота таких абортов, чем у женщин в возрасте 40 лет и старше. Наконец, подростковый возраст это время первого аборта: от 50 до 60 % женщин свой первый аборт делают в возрасте до 20 лет.
Острота данной проблемы не снята и в странах, имеющих более благоприятную ситуацию с абортами. Например, в США в 2006 г. доля подростковых абортов (15–19 лет) составила 16,5 % от всех произведенных абортов, и на каждую 1000 девушек этого возраста пришлось 14,8 абортов (K. Pazol и соавт., 2009).
Физическая и психологическая незрелость подростков способствуют большой частоте развития осложнений при искусственном прерывании беременности. Непосредственно во время операции аборта и после нее у несовершеннолетних значительно чаще, чем у взрослых женщин, возникают те или иные осложнения. Может быть, самым серьезным негативным последствием аборта у девушки-подростка являются проблемы в психоэмоциональной сфере. По данным А.?П. Галина (2001), подростки перед абортом испытывали различные чувства: жалость по отношению к себе в 40,0 %, опустошенность – в 37 %, равнодушие – в 17 %, раздражение – в 9 %, душевную боль – в 3 % случаев. Характерная для подростков активно-оборонительная позиция и агрессивность с эрготропным типом реагирования сменялась после прерывания беременности пассивно-созерцательной, с высокой эмоциональной лабильностью, приводящей к депрессивным реакциям в рамках адаптационного синдрома. Другими словами, аборт у подростка приводит к смене жизненной позиции на пассивно-созерцательную, потере надежды и эмоциональной неустойчивости.
По данным официальной статистики, около 30 % беременностей в подростковом возрасте заканчиваются родами. Удельный вес детей, рожденных юными матерями, составляет в стране в среднем 2,7 %. Вместе с тем, частота осложнений беременности, родов и послеродового периода у подростков на 25–30 % выше, чем у женщин фертильного возраста, что связано не только с физиологической незрелостью юных женщин, но и с высокой долей сопутствующих заболеваний. Частота осложнений беременности и родов у девушек до 16 лет составляет 100 % при наличии экстрагенитальной патологии и 88 % при ее отсутствии, у 16–19?летних – соответственно 70,7 и 46,1 % (О.?В. Чечулина, 2007).
Гинекологические заболевания отмечены у 52,4 % юных женщин (Т.?Г. Захарова и соавт., 2002). В структуре генитальной патологии преобладали воспалительные процессы во влагалище и шейке матки, диагностированные как до, так и во время беременности. Кольпиты различной этиологии обнаружены у 20,4 % юных женщин, эрозии шейки матки – у 38,2 %, хронические воспаления придатков – у 21,2 %. У 12,7 % юных женщин выявлены венерические заболевания. Немаловажно и то, что 20,8 % юных матерей уже имели в анамнезе аборты, а 4,2 % – даже более одного (по 2–3).
Раннее материнство следует рассматривать как достаточно неблагоприятное с социальных позиций явление. Это связано с тем, что несовершеннолетние зачастую не готовы полноценно выполнять материнские функции, не имеют стабильных финансовых источников существования, незрелы с социальной точки зрения. Названные обстоятельства приводят к частому отказу юных матерей от своих детей (т.?н. социальное сиротство), недостаткам в воспитании детей, воспитанию детей в неполных семьях, росту показателей материнской и младенческой смертности и др. Матери-подростки в большинстве своем находятся в сложной жизненной ситуации, они не ощущают поддержку близких, более подвержены депрессии, что может сказаться и на их способностях справляться с родительскими обязанностями (E.?H. Wahn, E. Nissen, 2008).
Как свидетельствуют результаты исследования В.?П. Гончаровой (2001), с пониманием отнеслись в семье юных беременных к известию о беременности в 52,7 % случаев, в 14,0 % семей отмечалась негативная реакция родителей на беременность дочери. Радостные чувства родители юных беременных не испытывали ни в одной семье.
Исследование социоэкономических проблем, а также сексуального и репродуктивного поведения девушек-подростков в 5 странах, Канаде, Франции, Великобритании, Швеции и США, проведенное S. Singh с соавт. (2001), показало, что юное материнство более вероятно среди женщин с низкими уровнями дохода и образования. Уровни деторождения у подростков также тесно связаны с расой, этнической принадлежностью и статусом иммигрантки. Эти взаимосвязи прослеживаются и в других странах. Например, американским департаментом изучения семьи проведено исследование влияния раннего подросткового деторождения на образование женщин. Матери-подростки, по данным S.?L. Hofferth и соавт. (2001), завершают образование на 1,9–2,2 года раньше, чем женщины, отложившие рождение ребенка на возраст 30 лет и старше. Кроме того, среди юных матерей на 10–12 % меньше заканчивающих среднюю школу и на 14–29 % – получивших послешкольное образование. Таким образом, раннее материнство крайне негативно сказывается в особенности на получении университетского образования. Авторы отмечают, что тенденции в уровне образования этих женщин в 60?х и 90?х гг. практически не различаются.
В РФ образовательный уровень юных матерей также является достаточно низким. Только половина из них имеют среднее образование (47,0 %), каждая пятая (20,7 %) – неполное среднее образование. Высок удельный вес юных матерей, не занятых в сфере учебы и производства: каждая вторая юная мама (47,3 %) не учится и не работает, а среди 49,0 % обучающихся наибольший удельный вес составляют учащиеся учреждений среднего специального профессионального образования (В.?П. Гончарова, 2001).
Среди рожденных подростками детей 21,5 % имели вес менее 2,5 кг, в то время как у женщин старшего возраста таковых лишь 9 %. Достоверно выше у подростков?юных матерей и такие осложнения, как преэклампсия и эклампсия, преждевременные роды, повышена частота кесарева сечения и оперативных пособий в родах (О.?В. Чечулина, 1995, 2007; И.?Г. Низамов и соавт., 2003; R.?A. Mesleh и соавт., 2001; L. Gortzak-Uzan и соавт., 2001).
Крайне серьезен тот факт, что для беременных раннего репродуктивного возраста характерна низкая медицинская активность. Так, на ранних сроках беременности в женскую консультацию обратилась лишь каждая третья беременная. Отмечается также низкая обращаемость юных девушек за советом и помощью во время беременности к акушеру-гинекологу. Опубликованы данные о том, что 17,6 % девушек, не состоящих в браке, вообще ни разу не обратились в женскую консультацию, и их беременность протекала без медицинского наблюдения (И.?А. Лешкевич и соавт., 1996).
В нашей стране до настоящего времени свыше 60 % подростков и молодежи не информированы в полной мере о методах контрацепции и последствиях абортов. Изучение негативного отношения подростков к контрацепции показало, что главными причинами его (по степени убывания) являются: недостаточная и/или ущербная информация; мнение об отрицательном влиянии средств контрацепции на здоровье и их недостаточной надежности; моральная неподготовленность; неудобство или сложности применения; нежелание партнера; высокая стоимость.
Среди живущих половой жизнью каждый десятый подросток не предохранялся вообще. Лишь 1/3 сексуально активных подростков применяли оральные контрацептивы. В основном же подростки используют презерватив (до 50 %). В качестве других методов контрацепции назывались спринцевание или народные средства.
Таким образом, неправильное отношение подростков к контрацептивным средствам является следствием серьезных недостатков в работе по половому воспитанию, недостаточной и ущербной информации. Откуда черпают подростки информацию? По нашим материалам, основными источниками информации по вопросам сексуальной жизни для девушек являются друзья, книги, средства массовой информации, реже всего – врачи, родители и педагоги. В последние годы подростки активно используют для получения информации и обмена ею современные информационные технологии, интернет, в том числе социальные сети.
Многослойность проблем репродуктивного здоровья девушек-подростков наводит на мысль, что основой его охраны может стать только межведомственный комплексный подход с организацией мероприятий по формированию здорового образа жизни и внедрению новых профилактических технологий, с участием в этой работе неправительственных организаций. Необходимо также активно использовать результативный международный и отечественный опыт. Анализ публикаций показывает, что исследователи этой проблемы из разных стран приходят к близким выводам – в управлении здоровьем подростка должны участвовать 6 важнейших составляющих: семья, школа, здравоохранение, правительство, промышленность и средства массовой информации (A. Pietrobelli и соавт., 2005).
В направлении охраны репродуктивного здоровья многое сделано международным сообществом. Сегодня в РФ создана развивающаяся система охраны репродуктивного здоровья подростков, мониторируются основные проблемы здоровья и оказываемой помощи.
Только в последнее десятилетие реформирована амбулаторно-поликлиническая служба с введением в число врачей-специалистов детских поликлиник акушера-гинеколога, постепенно сформирована трехэтапная система организации гинекологической специализированной помощи девочкам. С начала 90?х гг. в России при содействии неправительственных (Российская ассоциация «Планирование семьи» и др.) и международных организаций (ВОЗ, ЮНИСЕФ, ЮНФПА и др.) получили развитие новые организационные формы: молодежные центры, клиники, дружественные молодежи, медико-педагогические школы, центры по охране репродуктивного здоровья и реабилитации, медико-социальной помощи, кризисные центры, службы доверия, оказывающие комплексную медико-психолого-социальную помощь по проблемам сохранения репродуктивного здоровья, профилактики непланируемой беременности, ИППП/СПИДа. Такая работа ведется в большинстве субъектов РФ, где создано около 200 названных учреждений.
Несмотря на активную работу в направлении улучшения организации медико-социального обеспечения охраны репродуктивного здоровья подростков, отечественные и зарубежные исследователи считают, что существующая система здравоохранения все еще неадекватно структурирована для удовлетворения разнообразных потребностей подростков. Этому контингенту не обеспечен качественный доступ к широкому спектру консультаций, профилактической и клинической помощи. Однако даже при наличии на территориях всего возможного спектра учреждений, ответственных за репродуктивное здоровье, основой развития их и формирования существенного влияния на популяционное и индивидуальное репродуктивное здоровье являются кадры. Это медицинские работники (врач, медицинская сестра), к которым подросток испытывает доверие, от которых не скрывает информацию, к которым обращается в сложных ситуациях. Эти специалисты должны быть подготовлены по вопросам здоровья подростков, их физиологии, психологии, в том числе по вопросам формирования здорового образа жизни, физической активности, питания. Предпочтительнее, чтобы такими высокополезными специалистами с точки зрения удовлетворения потребностей подростков в информации и конкретной помощи, стали акушеры-гинекологи первичного звена здравоохранения, семейные врачи.
Важнейшим направлением, подлежащим комплексному решению, является разработка и оценка, а также мониторинг эффективных образовательных стратегий, направленных на охрану репродуктивного здоровья, которые поэтапно включали бы семью, школу, систему здравоохранения, страхования, средства массовой информации и определяли их роль и взаимодействие в первичной, вторичной и третичной профилактике проблем репродуктивного здоровья подростков.
Список литературы
1. Арутюнян, Ф.?Ю. Медико-социальные основы совершенствования охраны репродуктивного здоровья девочек в возрасте до 18 лет: автореф. дис. … канд. мед. наук / Ф.?Ю. Арутюнян. – М., 2004. – 29 с.
2. Баранов А.?А. Здоровье школьников (Пути его укрепления) / А.?А. Баранов, И.?А. Матвеева.?– Красноярск: Изд. Красноярского ун-та, 1989. – 184 с.
3. Баранов А.?А. Социальные и организационные проблемы педиатрии. Избранные очерки / А.А. Баранов, В.?Ю. Альбицкий. – М., 2005 – С. 174–206.
4. Богданова Е.?А. Репродуктивное здоровье подростков / Е.?А. Богданова // Планирование семьи. – 1993. – № 3. – С. 12–14.
5. Володина В.?В. Социально-гигиенические аспекты репродуктивного здоровья девочек-подростков и пути профилактики его нарушений в современных условиях: автореф. дис. … канд. мед. наук / В.?В. Володина. – Рязань, 2001. – 23 с.
6. Галин А.?П. Медицинские, социальные и психологические проблемы аборта у юных женщин (возможности реабилитации): автореф. дис. … канд. мед. наук / А.?П. Галин. – Ижевск, 2001. – 26 с.
7. Гендерное поведение подростков и роль социальных факторов в формировании репродуктивного здоровья / В.?Р. Кучма, Е.?И. Шубочкина, С.?С. Молчанова, А.?В. Куликова // Вопросы современное педиатрии. – 2006. – Т. 5, № 5, прил. 2. – С. 11–16.
8. Гончарова В.?П. Материнство в раннем репродуктивном возрасте: современные медико-демографические и социальные тенденции: автореф. дис. … канд. мед. наук / В.?П. Гончарова. – Рязань, 2001. – 22 с.
9. Гребешева И.?И. Социально-гигиеническая характеристика девушек-подростков и оценка их репродуктивных установок / И.?И. Гребешева, В.?М. Ельцова-Стрелкова, Р.М. Гулевская // Сов. Здравоохр.?– 1991.?– № 10.?– С. 34–37.
10. Гулевская Р.?М. Образ жизни и репродуктивные установки девочек-подростков в условиях крупного города / Р.?М. Гулевская // Сов. здравоохр.?– 1991. – № 10.?– С. 34–37.
11. Долженко И.?С. Гинекологическая заболеваемость как показатель репродуктивного здоровья подростков / И.?С. Долженко // Контрацепция и здоровье женщины. – 2001. – № 2. – С. 28–29.
12. Дюкарева А.?М. Особенности здоровья и образа жизни молодежи / А.?М. Дюкарева // Проблемы соц. гигиены, здравоохранения и истории медицины. – 1995. – № 2. – С. 23–26.
13. Журавлева И.?В. Здоровье подростков: социологический анализ / И.?В. Журавлева. – М.: Изд-во института социологии РАН, 2002. – 240 с.
14. Захарова Т.?Г. Медико-социальная характеристика реализации репродуктивной функции девушек-подростков / Т.?Г. Захарова, О.?С. Филиппов, Г.?Н. Гончарова // Здравоохр. Росс. Фед. – 2002. – № 5. – С. 30–31.
15. Здоровье и образ жизни школьников, студентов и призывной молодежи: состояние, проблемы и пути решения / И.?А. Камаев, Т.?В. Поздеева, А.?В. Дмитроченков, С.?А. Ананьин. – Н. Новгород: Изд-во НГМА, 2005. – 312 с.
16. Здоровье молодежи – забота общества. Доклад исследовательской группы ВОЗ по проблемам молодежи в свете Стратегии достижения здоровья для всех к 2000 г.?– ВОЗ, Женева, 1987. – 127 с.
17. Кучма В.?Р. Теория и практика гигиены детей и подростков на рубеже тысячелетий / В.?Р. Кучма. – М.: Изд-во Научного центра здоровья детей РАМН, 2001. – 376 с.
18. Лузан Н.?В. К вопросу о заболеваемости ЗППП у несовершеннолетних / Н.?В. Лузан // ЗППП. – 1998. – № 1. – С. 28–31.
19. Мингазова Э.?Н. Репродуктивное здоровье девушек-подростков (медико-социальное исследование учащихся образовательных учреждений): автореф. дис. … докт. мед. наук / Э.?Н. Мингазова. – Казань, 2002. – 40 с.
20. Низамов И.?Г. Социологическое исследование факторов, влияющих на репродуктивное здоровье подростков и юных женщин / И.?Г. Низамов, О.?В. Чечулина // Проблемы соц. гигиены, здравоохр. и истории медицины. – 2003. – № 3. – С. 10–13.
21. Полякова Л.?В. Заболеваемость девочек-подростков и организация медико-социальной помощи по сохранению репродуктивного здоровья (социально-гигиеническое исследование): автореф. дис. … канд. мед. наук / Л.?В. Полякова.?– Оренбург, 2000.?– 23 с.
22. Результаты исследования особенностей репродуктивного поведения подростков / Н.?И. Макеев, Т.?И. Садыкова, В.?А. Родионов и др. // Общественное здоровье и здравоохранение. – 2009. – № 4. – С. 21–24.
23. Репродуктивное здоровье и поведение женщин России / В.?Ю. Альбицкий, А.?Н. Юсупова, Е.?И. Шарапова, И.?М. Волков.?– Казань: Медицина, 2001. – 248 с.
24. Репродуктивное здоровье подростков в регионе (проблемы, поиски, решения) / Г.?Н. Перфильева, В.?А. Белоусов, Н.?Н. Реутова, Г.?В. Кагирова // Проблемы эндокринологии в акушерстве и гинекологии. – М. – 1997. – С. 216–217.
25. Садыкова Т.?И. Комплексное медико-социальное исследование здоровья девушек-подростков: состояние, тенденции, пути оптимизации амбулаторно-поликлинической помощи (по материалам Республики Татарстан): автореф. дис. … докт. мед. наук / Т.?И. Садыкова. – Казань, 2006. – 43 с.
26. Семья и проблемы юного материнства / И.?А. Лешкевич, И.?П. Каткова, Н.?З. Зубкова [и др.] // Проблемы соц. гигиены, здравоохранения и истории медицины. – 1996. – № 2. – С. 8–11.
27. Сидоров Г.?А. Медико-социальные проблемы состояния здоровья девушек-подростков и реабилитации юных матерей: автореф. дис. … докт. мед. наук / Г.?А. Сидоров. – Курск, 2000. – 40 с.
28. Совершенствование медицинской помощи девушкам-подросткам / О.?К. Сницарук, Р.?М. Муратова, Г.?И. Рогачев [и др.] // Здрав. Росс. Федерации. – 1989. – № 10. – С. 45–46.
29. Чечулина О.?В. Особенности течения беременности и родов у женщин моложе 18 лет / О.?В. Чечулина, Л.?М. Тухватуллина // Каз. мед. журнал. – 1995. – № 6. – С. 441–444.
30. Чечулина О.?В. Прогноз течения беременности и родов для матери и плода у девочек-подростков: автореф. дис. … докт. мед. наук / О.?В. Чечулина. – Казань, 2007. – 46 с.
31. Чичерин Л.?П. Подросток в детской поликлинике: проблемы и основные пути решения: метод. пособие / Л.?П. Чичерин. – М. – 1999. – 168 с.
32. Юрьев В.?К. Вопросы совершенствования медицинской помощи девушкам при гинекологических заболеваниях / В.?К. Юрьев, О.?Н. Платонова // Здрав. Российской Федерации.?– 1987.?– № 3.?– С. 12–14.
33. Юрьев В.?К. Образ жизни и заболеваемость гонореей подростков / В.?К. Юрьев // Здравоохр. Росс. Федерации.?—1988.?—№ 10.?– С. 28–32.
34. Юрьев В.?К. Методология оценки и состояние репродуктивного потенциала девочек и девушек / В.?К. Юрьев // Проблемы соц. гигиены, здравоохранения и истории медицины.?– 2000.?– № 4.?– С. 3–5.
35. Яковлева Э.?Б. Здоровье девушек-подростков после искусственного прерывания беременности / Э.?Б. Яковлева // Педиатрия.?– 1994.?– № 1.?– С. 82–84.
36. A global perspective of adolescent sexual and reproductive health: context matters / M. Secor-Turner, K. Kugler, L.?H. Bearinger [et al.] // Adolesc. Med. State Art Rev. – 2009. – 20 (3). – Р. 1005–1025.
37. A review of positive youth development programs that promote adolescent sexual and reproductive health / L.?E. Gavin, R.?F. Catalano, C. David-Ferdon [et al.] // J. Adolesc. Health. – 2010. – 46 (3 Suppl): S. 75–91.
38. Abortion surveillance – United States, 2006 / K. Pazol, S.?B. Gamble, W.?Y. Parker [et al.] // MMWR Surveill. Summ. – 2009. – 27; 58 (8). – Р. 1–35.
39. Baltag V. Advancing reproductive health of young people in the European region / V. Baltag // Med. Wieku Rozwoj. – 2008. – Apr-Jun; 12 (2 Pt 1). – 521–530.
40. Bennett D.?L. Adolescent health in a globalised world: a picture of health inequalities / D.?L. Bennett, E. Eisenstein // Adolesc. Med. – 2001. – Oct; 12 (3). – P. 411–426.
41. Berenson A.?B. Exposure to violence and associated health-risk behaviors among adolescent girls / A.?B. Berenson, C.?M. Wiemann, S. McCombs // Arch. Pediatr. Adolesc. Med. – 2001. – Nov; 155 (11). – P. 1238–1242.
42. Competence as a predictor of sexual and reproductive health outcomes for youth: a systematic review / L.?D. House, J. Bates, C.?M. Markham [et al.] // J. Adolesc. Health. – 2010. – 46 (3 Suppl): S.7–22.
43. Concurrent sex partners and risk for sexually transmitted diseases among adolescents / M.?D. Rosenberg, J.?E. Gurvey, N. Adler [et al.] // Sex. Transm. Dis. – 1999. – Apr; 26 (4). – P. 208–212.
44. Correlation between an early sexual debut, and reproductive health and behavioral factors: a multinational European study / P.?A. Mardh, G. Creatsas, S. Guaschino [et al.] // Eur. J. Contracept. Reprod. Health Care. – 2000. – Sep; 5 (3). – P. 177–182.
45. Correlation between an early sexual debut, and reproductive health and behavioral factors: a multinational European study / P.?A. Mardh, G. Creatsas, S. Guaschino [et al.] // Eur. J. Contracept. Reprod. Health Care. – 2000. – Sep; 5 (3). – P. 177–182.
46. Crosby R. Behavioral Interventions and Research Branch, Division of Sexually Transmitted Disease Prevention / R. Crosby, J.?S. Leichliter, R. Brackbill // Am. J. Prev. Med. – 2000. – May; 18 (4). – P. 312–317.
47. Drennan J. Sexual behaviour and knowledge among adolescents in Ireland / J. Drennan, A. Hyde, E. Howlett // Sex. Health. – 2009. – 6 (3). – Р. 245–249.
48. Early smoking initiation, sexual behavior and reproductive health – a large population-based study of Nordic women / B.?T. Hansen, S.?K. Kjaer, C. Munk [et al.] // Prev. Med. – 2010. – 51 (1). – Р. 68–72.
49. Ely G.?E. Disparities in access to reproductive health options for female adolescents // G.?E. Ely, C.?N. Dulmus // Soc. Work Public Health. – 2010. – 25 (3). – Р. 341–351.
50. Farrant B. Health care delivery: perspectives of young people with chronic illness and their parents / B. Farrant, P.?D. Watson // J. Paediatr. Child Health. – 2004. – 40 (4). – Р. 175–179.
51. Ford K. American аdolescents: sexual mixing patterns, bridge partners, and concurrency / K. Ford, W. Sohn, J. Lepkowski // Sex. Transm. Dis. – 2002. – Jan; 29 (1). – P. 13–19.
52. Fortenberry J.?D. Received social support for sexually transmitted disease-related care-seeking among adolescents / J.?D. Fortenberry, G.?D. Zimet // J. Adolesc. Health. – 1999. – Sep; 25 (3). – P. 174–178.
53. General characteristics of adolescent sexual behaviour: national survey / M. Stankovic, S. Miljkovic, G. Grbesa [et al.] // Srp. Arh. Celok Lek. – 2009. – 137 (7–8). – Р. 409–415.
54. Hofferth S.?L. The effects of early childbearing on schooling over time / S.?L. Hofferth, L. Reid, F.?L. Mott // Fam. Plann. Perspect. – 2001. – Nov-Dec; 33 (6). – P. 259–267.
55. Improving access to and utilization of adolescent preventive health care: the perspectives of adolescents and parents / T.?R. Coker, H.?G. Sareen, P.?J. Chung [et al.] // J. Adolesc. Health. – 2010. – 47 (2). – Р. 133–142.
56. It is more than just a reproductive healthcare visit: experiences from an adolescent medicine clinic / M.?B. Huff, K.?K. McClanahan, H.?A. Brown [et al.] // Int. J. Adolesc. Med. Health. – 2009. – 21 (2). – Р. 243–248.
57. Kane M.?L. Sexually transmitted infections in adolescents: practical issues in the office setting / M.?L. Kane, D.?S. Rosen // Adolesc. Med. Clin. – 2004. – Jun; 15 (2). – P. 409–421.
58. Knowledge and awareness of emergency contraception in adolescents / R. Ahern, L.?A. Frattarelli, J. Delto [et al.] // J. Pediatr. Adolesc.Gynecol. – 2010. – 23 (5). – Р. 273–278.
59. Lam T.?H. Youth Sexuality Study Task Force 1996, The Family Planning Association of HongKong. Prevalence and correlates of smoking and sexual activity among Hong Kong adolescents / T.?H. Lam, S.?M. Stewart, L.?M. Ho // J. Adolesc. Health. – 2001. – Nov; 29 (5). – P. 352–358.
60. Laski L. Addressing diversity in adolescent sexual and reproductive health services / L. Laski, S. Wong // Int. J. Gynaecol. Obstet. – 2010. – 110. – Suppl: S10–12.
61. Mackenzie R.?G. Adolescent medicine: a model for the millenium / R.?G. Mackenzie // Adolesc. med. – 2000. – Feb; 11 (1). – P. 13–18.
62. McKee M.?D. Perspectives on confidential care for adolescent girls / M.?D. McKee, L.?F. O'Sullivan, C.?M. Weber // Ann. Fam. Med. – 2006. – 4 (6). – Р. 519–526.
63. Mesleh R.?A. Teenage pregnancy / R.?A. Mesleh, A.?S. Al-Aql, A.?M. Kurdi // Saudi Med.?J. – 2001. – Oct; 22 (10). – P. 864–867.
64. Ralph L.?J. Access to reproductive healthcare for adolescents: establishing healthy behaviors at a critical juncture in the lifecourse / L.?J. Ralph, C.?D. Brindis // Curr. Opin. Obstet. Gynecol. – 2010. – 22 (5). – Р. 369–374.
65. Robert A.?C. Adolescents' reports of communication with their parents about sexually transmitted diseases and birth control: 1988, 1995, and 2002 // A.?C. Robert, F.?L. Sonenstein // J. Adolesc. Health. – 2010. – 46 (6). – Р. 532–537.
66. Sedlecki K. Medical aspects of adolescent sexuality / K. Sedlecki, A. Markovic, G. Rajic // Srp. Arh. Celok. Lek. – 2001. – May-Jun; 129 (5–6). – P. 109–113.
67. Sedlecki K. Risk factors for Clamydia infections of the genital organs in adolescent females / K. Sedlecki, A. Markovic, G. Rajic // Srp. Arh. Celok. Lek. – 2001. – Jul-Aug; 129 (7–8). – P. 169–174.
68. Sexual and reproductive health of adolescents in Belgium, the Czech Republic, Estonia and Portugal / I. Fronteira, M. Oliveira da Silva, V. Unzeitig [et al.] // Eur. J. Contracept. Reprod. Health Care. – 2009. – 14 (3). – Р. 215–220.
69. Sexual and reproductive health of persons aged 10–24 years – United States, 2002–2007 / L. Gavin, A.?P. MacKay, K. Brown [et al.] // MMWR Surveill Summ. – 2009. – 17; 58 (6). – Р. 1–58.
70. Singh S. Socioeconomic disadvantage and adolescent women's sexual and reproductive behavior: the case of five developed countries / S. Singh, J.?E. Darroch, J.?J. Frost // Fam. Plann. Perspect. – 2001. – Nov-Dec; 33 (6). – P. 251–258, 289.
71. Teenage pregnancy: risk factors for adverse perinatal outcome / L. Gortzak-Uzan, M. Hallak, F. Press [et al.] // J. Matern. Fetal Med. – 2001. – Dec; 10 (6). – P. 393–397.
72. The care of adolescents by obstetrician-gynecologists: a first look / L.?S. Goldstein, J.?L. Chapin, E. Lara-Torre [et al.] // J. Pediatr. Adolesc. Gynecol. – 2009. – 22 (2). – Р. 121–128.
73. The role of school health centers in health care access and client outcomes / S. Soleimanpour, S.?P., Geierstanger, S. Kaller [et al.] // Am. J. Public Health. – 2010. – 100 (9). – Р. 1597–1603.
74. Trends in adolescent and young adult health in the United States / T.?P. Mulye, M.?J. Park, C.?D. Nelson et al.] // J. Adolesc. Health. – 2009. – 45 (1). – Р. 8–24.
75. Utilization of health services in physician offices and outpatient clinics by adolescents and young women in the United States: implications for improving access to reproductive health services / K.?W. Hoover, G. Tao, S. Berman [et al.] // J. Adolesc. Health. – 2010. – 46 (4). – Р. 324–330.
76. Wahn E.?H. Sociodemographic background, lifestyle and psychosocial conditions of Swedish teenage mothers and their perception of health and social support during pregnancy and childbirth / E.?H. Wahn, E. Nissen // Scand. J. Public Health. – 2008. – 36 (4). – Р. 415–423.
77. Woodward L.?J. Teenage pregnancy: cause for concern / L.?J. Woodward, L.?J. Horwood, D.?M. Fergusson // N.?Z. Med.?J. – 2001. – Jul 13; 114 (1135). – P. 301–303.


![Еда, меняющая жизнь [Откройте тайную силу овощей, фруктов, трав и специй]](https://img-lib.med-tutorial.ru/964172336/cover.jpg)



