Артериальная гипертония (АГ) – состояние, при котором систолическое артериальное давление (АД) составляет 140 мм рт. ст. и более и/или диастолическое АД – 90 мм рт. ст. и более у лиц, которые не получали гипотензивную терапию.
В Российской Федерации, как и во всем мире, артериальная гипертония (гипертензия)2 остается одной из самых актуальных проблем кардиологии. Это связано с тем, что АГ, во многом обусловливающая высокую сердечно-сосудистую заболеваемость и смертность, характеризуется широкой распространенностью и в то же время отсутствием адекватного контроля в масштабе популяции. Даже в странах с высоким уровнем организации здравоохранения этот показатель сегодня не превышает 25 – 27 %, в то время как в России артериальное давление контролируется должным образом лишь у 5,7 % мужчин и 17,5 % женщин.
Проведенные в мире широкомасштабные популяционные исследования наглядно продемонстрировали, что эффективное лечение АГ снижает риск сердечно-сосудистой заболеваемости и смертности, а также позволили количественно оценить влияние на прогноз соотношения АД с другими факторами риска. На основании этих данных разработаны новые классификации АГ, определены целевые уровни снижения АД при антигипертензивной терапии, а также произведена стратификация уровней риска развития сердечно-сосудистых осложнений у больных с АГ. В результате многоцентровых проспективных исследований были сформулированы принципы немедикаментозной и лекарственной терапии, оптимальные режимы лечения, в том числе в особых популяциях больных. На этой основе экспертами Всемирной организации здравоохранения (ВОЗ) и Международного общества по проблемам артериальной гипертензии (МОГ) было подготовлено руководство по диагностике, профилактике и лечению АГ (рекомендации ВОЗ/МОГ, 1999 г.). На основе международных стандартов и Доклада экспертов ВНОК по артериальной гипертонии (ДАГ-1, 2000), с учетом национальных медицинских традиций, особенностей терминологии, экономических условий и социальных факторов, Всероссийское научное общество кардиологов (ВНОК) в 2001 г. разработало и опубликовало первую версию Российских рекомендаций по профилактике, диагностике и лечению АГ; в 2004 г. вышла вторая версия. Позже были получены новые данные, требующие пересмотра рекомендаций. В связи с этим по инициативе Российского медицинского общества по АГ (РМОАГ) и ВНОК в 2008 г. разработаны новые рекомендации по диагностике и лечению АГ.
В основу легли рекомендации по лечению АГ Европейского общества по артериальной гипертонии (ЕОГ) и Европейского общества кардиологов (ЕОК) 2007 г., результаты крупных российских исследований по проблеме АГ. Как и в предшествующих версиях, величина АД рассматривается как один из элементов системы стратификации общего (суммарного) сердечно-сосудистого риска. При оценке общего сердечно-сосудистого риска учитывается большое количество переменных, но величина АД является определяющей в силу своей высокой прогностической значимости. При этом величина АД является наиболее регулируемой переменной в системе стратификации. Как показывает опыт, эффективность действий врача при лечении каждого конкретного пациента и достижение успехов по контролю АД среди населения страны в целом в значительной степени зависят от согласованности действий и терапевтов, и кардиологов, что обеспечивается единым диагностическим и лечебным подходом. Именно эта задача рассматривалась при подготовке рекомендаций.
По определению экспертов ВНОК, «АГ является величайшей в истории человечества неинфекционной пандемией», так как она определяет структуру сердечно-сосудистой заболеваемости, а значит – и смертности населения. Введено такое понятие в медицинской науке, как гипертензиология.
Данные большинства как одномоментных, так и проспективных исследований, проведенных на популяциях с различными географическими, культурными и социально-экономическими характеристиками, показали прямую связь артериального давления с возрастом.
Артериальная гипертензия встречается более чем у 40 % взрослого населения развитых стран мира и является одной из самых частых причин развития жизненно опасных осложнений. Достаточно сказать, что каждый третий вызов «скорой» – по поводу гипертонического криза. Любая форма АГ в старшей возрастной группе является основным фактором развития таких грозных осложнений, как мозговой инсульт, инфаркт миокарда, сердечная и почечная недостаточность. В течение последних 20 лет в России смертность от основных осложнений АГ (ишемической болезни сердца и мозгового инсульта) увеличивается.
Частота АГ нарастает с возрастом. Распространенность АГ в России составляет 39,2 % среди мужчин и 41,1 % среди женщин, а у лиц старше 60 лет частота ее достигает 62 % у мужчин и 72,6 % у женщин (Оганова Р. Г. [и др.], 2000). Женщины лучше мужчин информированы о наличии у них заболевания (58,9 % против 37,1 %), чаще лечатся (46,7 % против 21,6 %), в том числе эффективно (17,5 % против 5,7 %).
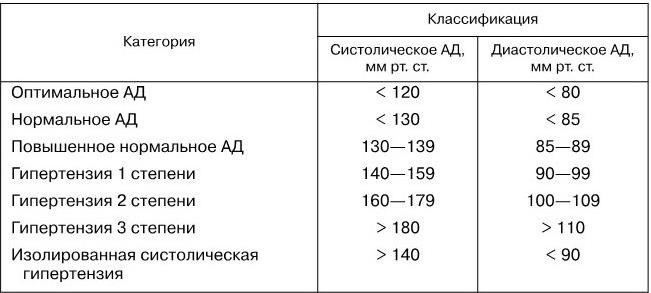
Согласно классификации ВОЗ/МОАГ (1999), отказ от возрастных норм АД – один из фундаментальных выводов, полученных методами доказательной медицины в последние годы. Целевой уровень АД – 140/90 мм рт. ст. (табл. 16).
Bulpitt С. с соавт. выделяют следующие причины вторичной АГ у пожилых:
1. Лекарственные:
– кортикостероиды;
Таблица 16
Классификация АГ, принятая экспертами ВОЗ и МОГ в 1999 г.
– гормонозамещающая терапия эстрогенами;
– нестероидные противовоспалительные препараты;
– эрготамин;
– антигистаминные препараты.
2. Почечные:
– стеноз почечных артерий;
– пиелонефрит;
– гломерулонефрит;
– обструктивная нефропатия;
– анальгетическая нефропатия;
– поликистоз почек;
– болезни соединительной ткани.
3. Эндокринные:
– синдром Кона;
– синдром Кушинга;
– феохромоцитома;
– акромегалия;
– гиперпаратиреоидизм.
4. Неврологические:
– повышенное внутричерепное давление.
5. Другие:
– алкоголь;
– коарктация аорты;
– псевдогипертензия.






