3.1. Ишемическая болезнь сердца
Аддитивность антистрессорных эффектов тиамина и анаприлина при ишемической болезни сердца. Поскольку в основе ИБС и ее наиболее частого проявления – стенокардии лежит несоответствие между потребностью кардиомиоцитов в кислороде и его поступлением в них, все лечебные мероприятия должны быть направлены на уменьшение этого дисбаланса. Показано, что стрессорная стимуляция ?-адренорецепторов сердца невыгодна для больного ИБС, поскольку положительный хронотропный, инотропный и батмотропный эффекты катехоламинов повышают потребность миокарда в кислороде и тем самым усугубляют тяжесть коронарной недостаточности. Блокада ?-адренорецепторов, выключающая симпатическую активацию сократительной функции миокарда и резко уменьшающая его потребность в кислороде, оказалась весьма благоприятной для таких больных. Поэтому появление ?-адреноблокаторов, и в частности пропранолола, явилось эпохой в лечении ИБС [54, 349].
Однако парциальное торможение адренергического механизма при длительном использовании больших доз ?-адреноблокаторов нарушает соотношение нейроэффекторных регулирующих воздействий на миокард, что может усугубить его повреждение при коронарной недостаточности [281]. Дело в том, что при региональной ишемии реципрокно усиливаются не только симпатические, но и парасимпатические влияния на сердце, когда выключение первых может привести к стойкому преобладанию вторых [54, 351].
Несбалансированная активация холинэргического механизма управления сердечной деятельностью может быть причиной гиподинамии, а затем и функциональной недостаточности сердца, что очень опасно при ИБС [118]. Для профилактики этого грозного осложнения вместо пропранолола часто применяют такие антагонисты катехоламиновых рецепторов, которые обладают и некоторой собственной агонистической активностью (например, вискен), что позволяет значительно уменьшить негативные эффекты ?-адреноблокаторов [298].
В этом отношении перспективными могут оказаться средства, обладающие антивагусным действием и не имеющие противопоказаний к совместному применению с ?-адреноблокаторами. Еще в 1950-е годы А. Муральт установил, что при раздражении блуждающего нерва в перфузат сердца лягушки выделяется не только ацетилхолин, но и его антагонист – «второе вагусное вещество» [280], которое позднее было идентифицировано Е. Гаутиером как тиамин [226]. Поскольку тиамин обладает выраженными антистрессорными свойствами [13] и практически не имеет противопоказаний к применению в кардиологии [57], было интересно использовать его совместно с пропранололом для оптимизации лечебного эффекта ?-адреноблокатора.
Стресс и локальная обратимая ишемия миокарда играют главную роль в развитии острой коронарной недостаточности, клиническим проявлением которой является приступ стенокардии, характеризующийся равноэкспозиционным (до 10–20 мин) ангинальным синдромом. В основе современных представлений о патогенезе стено-кардий лежит катехоламиновый механизм развития ишемической болезни сердца.
Действие адреналина при введении в организм связано с его влиянием на ?– и ?-адренорецепторы и во многом совпадает с эффектами возбуждения симпатических нервов [342]. Он вызывает сужение сосудов, повышение артериального давления, тахикардию (хронотропный эффект) и усиливает сократительную активность миокарда. Причем в основе инотропного действия лежит его
способность снижать отношение K/Na на клеточной мембране и, таким образом, повышать возбудимость клеток миокарда, а также увеличивать в них концентрацию ионов кальция, от которой прямо зависит сила сокращения мышечного волокна. Значительное увеличение содержания адреналина в миокарде левого желудочка сердца при его локальной ишемии может служить инициирующим фактором и в механизме развития аритмий.
В упоминавшихся выше опытах с перевязкой левой венечной артерии в первые 5—10 мин острой ишемии миокарда аритмии наблюдались у 95 % животных, из них у 56 % зарегистрирована фибрилляция желудочков [87].
Поскольку ?-адреноблокаторы не выключают стимулирующее действие адреналина на сердце, наиболее патогенетически обоснованным для этих целей является применение ?-адреноблокаторов.
По химической структуре эти препараты имеют элементы сходства с основным ?-адреностимулятором изопропилнорадреналином: они содержат в боковой цепи изопропиламинный (или третбутильный) радикал, что, по-видимому, обеспечивает возможность их связывания ?-адренорецепторами. Однако в связи с особенностями их структуры и физико-химических свойств в целом они оказывают на ?-адренорецепторы не стимулирующее, а блокирующее действие, т. е. для последних служат ложными эффекторами [325].
В Институте кардиологии имени А. Мясникова (г. Москва) установлено, что среди различных ?-адре-ноблокирующих средств наиболее эффективным препаратом при лечении стенокардии напряжения является пропранолол (синонимы: обзидан, индерал, анаприлин). Ослабляя влияние симпатической импульсации на ?-ад-ренорецепторы сердца, пропранолол существенно снижает силу и частоту сердечных сокращений, блокирует положительный хроно– и инотропный эффект катехоламинов, уменьшает величину сердечного выброса, сократительную способность миокарда и его потребность в кислороде [170]. Назначение пропранолола наиболее целесообразно при сочетании ишемической болезни сердца с артериальной гипертензией, протекающей с увеличением сердечного выброса при невысоком периферическом сопротивлении, а также с экстрасистолической формой аритмии [142].
Изучение гемодинамики в конце периода наблюдения, проведенное у больных 1-й группы и больных 2-й группы, выявило четкую дозозависимость отрицательного хроно– и инотропного действия пропранолола. У большинства больных 1-й группы, получавших суточную дозу пропранолола 160 мг, достоверно снижались частота сердечных сокращений (в среднем на 17 %; р < 0,001), среднее артериальное давление (на 14 %; p < 0, 01) и сердечный индекс (на 30 %; p < 0, 01) при тенденции к увеличению общего периферического сопротивления (табл. І-10).
Урежение сердечного ритма и снижение минутного объема при длительном применении больших доз ?-адре-ноблокаторов [309] создает потенциальную опасность развития сердечной недостаточности [173]. Отсюда осторожность при введении больших доз пропранолола [142].
Используемые в клинике и эксперименте дозы колеблются от 0,005 до 2–5 мг/кг и даже более 10 мг/кг, а выводы авторов о степени влияния этих доз на функцию сердца противоречивы: наряду с данными о депрессивном действии пропранолола на сердце имеются утверждения об отсутствии гемодинамических эффектов [51].
Действительно, у больных 2-й группы, получавших в два раза меньшую дозу пропранолола (80 мг), по исследованным функциональным критериям не было обнаружено его влияния на исходную повышенную работоспособность сердечной мышцы (табл. І-10).
Ранее в опытах на собаках было показано, что если животным ввести одинаковую небольшую дозу пропранолола (0,05 мг/кг) до и после функциональной нагрузки сердца, то в первом случае отрицательный хроно– и инотропный эффект, а также гипотензивное действие препарата выявляются отчетливо, а во втором – нет. Дело в том, что стимуляция сердца сопровождается дополнительным выбросом катехоламинов, которые конкурируют с пропранололом за ?-адренорецепторы сердца, снижая степень выраженности его кардиотропного действия [51].
Таблица І-10.
Показатели центральной гемодинамики у больных ИБС до и после лечения
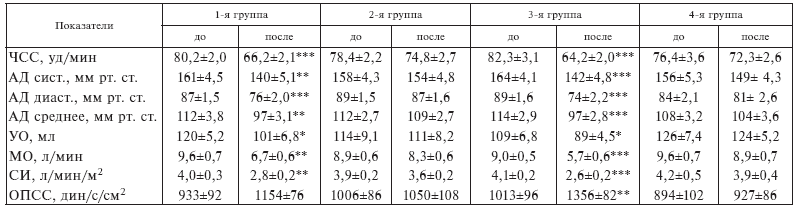
* p < 0,05, ** p < 0,01, *** p < 0,001.
Следовательно, для того чтобы в клинике получить отрицательный хроно– и инотропный эффект от более низкой дозы пропранолола (80 мг в сутки), необходимо понизить уровень исходной катехоламиновой стимуляции сердца, которая имеет место в принятых условиях. Известно, что микроинъекции стрессорных гормонов (адреналина и гидрокортизона) в область ретикулярной формации ствола мозга вторично поддерживают высокий уровень симпатической гипердинамии сердца [153]. Это означает, что любые антистрессорные мероприятия должны оказывать пермиссивное действие в отношении кардиотропных эффектов ?-адреноблокаторов.
Из табл. І-10 видно, что на фоне введений тиамина (3-я группа) четко выявляется отрицательный хроно– и инотропный эффект даже от небольшой дозы пропранолола (80 мг/сут). Наблюдаемое в этих условиях урежение сердечного ритма и снижение минутного объема является наиболее характерным результатом торможения стрессорной (симпатической) гипердинамии сердца за счет выигрывания пропранололом конкуренции у катехоламинов за ?-адренорецепторы.
Данные гемодинамические сдвиги, очевидно, не могут быть индуцированы самим тиамином. Как и другие соединения, содержащие четвертичный атом азота, он обладает ганглиоблокирующими свойствами. В опытах с перфузией сердца показано, что тиамин является антагонистом ацетилхолина [179]. Этот антагонизм проявляется уже при относительно небольшой концентрации витамина В1 в перфузате (10—5М) и возрастает при ее увеличении [211].
Установлено, что в механизме антагонизма тиамина с ацетилхолином при их воздействии на сердце имеют место: конкуренция за места связывания, угнетение синтеза медиатора и усиление его распада за счет активации холинэстеразы в сердце, причем решающую роль здесь играет тиаминовый блок н-холинорецепторов [271]. Нейтрализуя гиподинамическое действие парасимпатической системы на сердце, тиамин по идее должен вызывать гипердинамический эффект, т. е. учащение серцебиений и усиление сердечного выброса. В то же время, как и любой ганглиоблокатор, он выключает не только парасимпатические, но и симпатические узлы, вызывает синаптоанастезию [105], угнетение каротидных клубочков и хромаффинной ткани надпочечников, что приводит к уменьшению секреции катехоламинов и ослаблению рефлекторных прессорных влияний [95]. При внутривенном введении большие дозы тиамина оказывают выраженное депрессивное влияние на разных уровнях нервной системы: подавление возбудимости чувствительных нервных окончаний, блокирование проведения нервных импульсов через нервно-мышечные синапсы и ганглии, угнетение вазомоторных и других центров в центральной нервной системе, депрессию в ретикулярной формации [203]. Эти данные в значительной мере объясняют факт пермиссивного действия тиамина в отношении антикатехоламиновых эффектов пропранолола при ишемии сердца, но не исчерпывают всех вариантов. Дело в том, что ИБС часто сочетается с явным или неявным диабетом [300]. Скрытые нарушения углеводного обмена наблюдаются у 55 % больных [44]. Показано, что в основе этих нарушений лежит усиление активности контринсулярных гормонов, обусловливающих снижение чувствительности тканей к инсулину [44, 216].
Причем у больных ИБС с интактными коронарными сосудами отсутствие выраженной реактивной гиперинсулинемии в ответ на нагрузку глюкозой свидетельствует о снижении активности инсулярного аппарата (диабет I типа), а у больных с наличием коронарного атеросклероза основной причиной нарушения углеводного обмена является снижение сродства специфических рецепторов к инсулину, сопровождающееся компенсаторной гиперинсулинемией (диабет II типа) [216, 320].
Функциональная инсулярная недостаточность резко увеличивает чувствительность организма к стрессу [143] и, следовательно, является важным патогенетическим фактором развития ИБС. Активация тиамином гормоносинтеза в инсулоцитах [13] увеличивает мощность стресслимитирующих систем, что само по себе снижает актуальность стрессорных раздражений, приводящих к спазму коронарных сосудов. Несомненно, что при этом антикатехоламиновая эффективность ?-адреноблокаторов должна существенно увеличиваться и будет гемодинамически проявляться отрицательным хроно– и инотропным эффектом от их более низких доз (табл. І-10).
Антистрессорный характер пермиссивного действия тиамина в принятых условиях документируется фактом его нивелирования при дополнительной стрессорной нагрузке. Из табл. І-10 видно, что введение больным 4-й группы фармакологического стрессора – никотиновой кислоты [14] устраняет гемодинамические сдвиги от небольшой дозы пропранолола, выявляющиеся на тиаминовом фоне.
По всей вероятности, дополнительная порция адреналина, которая выделяется из мозгового слоя надпочечников при добавочной стрессорной нагрузке в фазу тревоги (alarm reaction), подавляет активность ?-клеток поджелудочной железы [295] и тем самым нивелирует пермиссивный эффект тиамина в отношении инотропного действия ?-блокаторов. Известно, что инсулин является синергистом ацетилхолина в части урежения ритма и снижения силы сердечных сокращений [82, 253]. И тот, и другой обладают антикатехоламиновыми свойствами – уменьшают тканевое соотношение цАМФ/цГМФ [13], что обеспечивает высокую резистентность сердца к факторам его ишемического повреждения. Следовательно, благодаря гормональной составляющей в действии тиамина [13] он проявляет не только антагонизм по отношению к ацетилхолину как ганглиоблокатор [280], но опосредованно (через инсулин) является его синергистом. В этом смысле очевидна аналогия с вискеном, который одновременно является антагонистом катехоламинов как ?-адренобло-катор и агонистом ?-адренорецепторов [95].
Способность тиамина усиливать кардиопротекторные эффекты пропранолола служит основанием к их совместному применению для адекватной коррекции инотропного механизма регуляции функции сердца при ишемии [17,18]. По сути дела, оба препарата являются эффективными антистрессорными средствами: тиамин ограничивает биосинтез [13], а пропранолол блокирует рецепцию стрессорных гормонов (катехоламинов) в сердце, что патогенетически обосновывает их сочетание в комплексном лечении ИБС. Аддитивность действия обоих препаратов, которая усиливает отрицательные хроно– и инотропные эффекты пропранолола, дает возможность существенно уменьшить эффективные лечебные дозировки последнего и соответственно вероятность развития сердечной недостаточности.
Судя по сравнительно небольшому изменению артериального давления (табл. І-10), тиамин, очевидно, лишен мощного гипотензивного действия ганглиоблокаторов, вызывающих генерализованное снижение тонуса артериол и вен, в результате чего резко уменьшается масса циркулирующей крови за счет ее депонирования в расширенных венах брюшной полости и конечностей [105].
Замечено, что снижение артериального давления под влиянием тиамина имеет место только при наличии исходной гипертензии [135]. Этот факт свидетельствует об антистрессорном характере действия витамина В1. Известно, что стрессчувствительные крысы являются гипертониками [295]. Стресс, вызываемый иммобилизацией животных, приводит у них к дополнительному повышению кровяного давления. Отсюда легко допустить, что этот прирост обусловлен действием стрессорных гормонов. Действительно, введение в кровь животным препаратов, нарушающих гормональную продукцию надпочечников, препятствует возрастанию артериального давления [65].
Поэтому совместное применение пропранолола и тиамина заслуживает внимания как ценный терапевтический подход в комплексном лечении ИБС.