ПРОИЗВОДНЫЕ ЗАДНЕЙ КИШКИ
ТОЛСТАЯ КИШКА
Int?stinum cr?ssum, толстая кишка, простираясь от конца тонкой кишки до заднепроходного отверстия, разделяется на следующие части: 1) caecum — слепая кишка с червеобразным отростком, app?ndix vermif?rmis; 2) c?lon asc?ndens — восходящая ободочная кишка; 3) c?lon transv?rsum — поперечная ободочная кишка; 4) c?lon desc?ndens — нисходящая ободочная кишка; 5) c?lon sigmo?deum — сигмовидная ободочная кишка; 6) r?ctum — прямая кишка и 7) can?lis an?lis — заднепроходный (анальный) канал.
Общая длина толстой кишки колеблется от 1,0 до 1,5 м. Ширина в области caecum достигает 7 см, отсюда постепенно уменьшается, составляя в нисходящей ободочной кишке около 4 см. По своему внешнему виду толстая кишка отличается от тонкой, кроме более значительного диаметра, также наличием: 1) особых продольных мышечных тяжей, или лент, t?niae c?li, 2) характерных вздутий, h?ustra c?li, и 3) отростков серозной оболочки, app?ndices epiplo?cae, содержащих жир.
T?niae c?li, ленты ободочной кишки, числом три, начинаются у основания червеобразного отростка и, располагаясь приблизительно на равных расстояниях друг от друга, тянутся до начала r?ctum. (Поэтому для отыскания червеобразного отростка во время операции по поводу аппендицита надо найти место на слепой кишке, где все 3 ленты как бы сходятся).
T?niae соответствуют положению продольного мышечного слоя ободочной кишки, который здесь не образует сплошного пласта и разделяется на три ленты: 1) t?nia libera — свободная лента, идет по передней поверхности ca?cum и c?lon asc?ndens; на colon transv?rsum она вследствие поворота поперечной ободочной кишки вокруг своей оси переходит на заднюю поверхность; 2) t?nia mesoc?lica — брыжеечная лента, идет по линии прикрепления брыжейки поперечной ободочной кишки, отсюда и название «брыжеечная лента»; 3) t?nia oment?lis — сальниковая лента, идет по линии прикрепления большого сальника на colon transversum и продолжению этой линии в других отделах толстой кишки.
H?ustra c?li, вздутия толстой кишки, заметны изнутри в виде мешкообразных углублений; снаружи они имеют вид выпячиваний, расположенных между лентами. Они способствуют обработке непереваренных остатков пищи. H?ustra исчезает, если t?niae вырезать, так как происхождение h?ustra зависит от того, что t?niae несколько короче (на 1/6) самой кишки.
App?ndices epipl?icae, сальниковые отростки, представляют выпячивания серозной оболочки в виде отростков 4–5 см длиной вдоль t?niae l?bera и ornent?lis; у неистощенных субъектов app?ndices epipl?icaei содержат в себе жировую ткань.
H?ustra c?li, t?niae c?li и app?ndices epipl?icae служат опознавательными признаками для отличия толстой кишки от тонкой во время операции.
Слизистая оболочка толстой кишки в связи с ослаблением процесса всасывания (всасывается главным образом вода) не имеет ворсинок, и поэтому она в отличие от слизистой оболочки тонкой кишки гладкая. Круговые складки, которые имеются в тонкой кишке, в толстой разбиваются на отдельные отрезки и становятся полулунными, pl?cae semilun?res c?li, состоящими не только из слизистой, но и из остальных слоев стенки. В функционирующей кишке возникают продольные и косые складки. В слизистой оболочке содержатся только кишечные железы и одиночные фолликулы. Мышечная оболочка состоит из двух слоев: наружного — продольного и внутреннего — циркулярного. Сплошным является только внутренний циркулярный, суживающий, который утолщается в связи с необходимостью проталкивать плотные каловые массы. Наоборот, расширяющая продольная мускулатура (сплошная в тонкой кишке) в толстой распадается на описанные выше три teniae, так как расширение просвета облегчается давлением самих каловых масс.
Ca?cum (от греч. t?phlon, отсюда воспаление слепой кишки — typhl?tis), слепая кишка (рис. 136), представляет первый участок толстой кишки от ее начала до места впадения в нее тонкой кишки; имеет вид мешка с вертикальным размером около 6 см и поперечным — 7–7,5 см. Расположена ca?cum в правой подвздошной ямке тотчас выше латеральной половины lig. inguin?le; иногда наблюдается более высокое положение, вплоть до нахождения кишки под печенью (сохранение зародышевого положения).
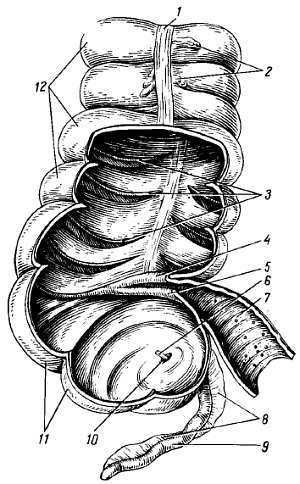
Рис. 136
1 — tenia libera; 2 — appendices epiploicac; 3 — plicae semilunares coli; 4, 5 — labium supcrius и infcrius valvac ilcocaecalis; 6 — зонд, введенный в просвет appendix vermiformis: 7 — intestinum ileum; 8 — mesoappendix; 9 — appendix vcrmiformis; 10 — valvula processus vermiformis; 11 — caecum; 12 — haustrae coli.
Своей передней поверхностью ca?cum прилежит непосредственно к передней стенке живота или же отделена от нее большим сальником, сзади от ca?cum лежит m. iliops?as. От медиально-задней поверхности ca?cum, на 2,5–3,5 см ниже впадения тонкой кишки отходит червеобразный отросток, app?ndix vermif?rmis. Длина червеобразного отростка и его положение сильно варьируют; в среднем длина равна около 8,6 см, но в 2 % случаев она уменьшается до 3 см — отсутствие червеобразного отростка наблюдается очень редко. Что касается положения червеобразного отростка, то оно прежде всего тесно связано с положением слепой кишки. Как правило, он, как и слепая кишка лежит в правой подвздошной ямке, но может лежать и выше при высоком положении слепой кишки, и ниже, в малом тазу, при низком ее положении.
При нормально расположенной слепой кишке различают следующие четыре положения червеобразного отростка:
1. Нисходящее положение (наиболее частое, в 40–45 % случаев). Если червеобразный отросток длинен, то конец его спускается в полость малого таза и при воспалении иногда срастается с мочевым пузырем и прямой кишкой.
2. Латеральное положение (около 25 % случаев).
3. Медиальное положение (17–20 % случаев).
4. Восходящее положение позади слепой кишки (около 13 % случаев). В этом случае червеобразный отросток располагается забрюшинно.
При всех разнообразных вариантах положения отростка центральная часть его, т. е. место отхождения отростка от слепой кишки, остается постоянным. При аппендиците болевая точка проецируется на поверхность живота на границе наружной и средней третей линии, соединяющей пупок с передней верхней подвздошной остью (точка Мак-Бурнея), или, точнее, на линии, соединяющей обе передние верхние ости в точке, отделяющей на этой линии правую треть от средней (точка Ланца).
Просвет червеобразного отростка у пожилых может частично или целиком зарастать. Червеобразный отросток открывается в полость слепой кишки отверстием, ?stium app?ndicis vermif?rmis. Дифференциация слепой кишки на два отдела: собственно слепую кишку и узкую часть — червеобразный отросток имеется, кроме человека, у антропоморфных обезьян (у грызунов конец слепой кишки также напоминает по своему устройству червеобразный отросток). Слизистая оболочка аппендикса сравнительно богата лимфоидной тканью в виде foll?culi lymph?tici aggreg?ti app?ndicis vermif?rmis, и некоторые авторы видят в этом его функциональное значение («кишечная миндалина», которая задерживает и уничтожает патогенные микроорганизмы, чем и объясняется частота аппендицита). Стенка червеобразного отростка состоит из тех же слоев, что и стенка кишечника. По современным данным, лимфоидные образования аппендикса играют важную роль в лимфопоэзе и иммуногенезе, что послужило основанием считать его органом иммунной системы.
Слепая кишка и червеобразный отросток покрыты брюшиной со всех сторон. Брыжейка червеобразного отростка, mesoapp?ndix, тянется обычно до самого конца его. У слепой кишки приблизительно в 6 % случаев задняя поверхность оказывается не покрытой брюшиной, причем кишка в таких случаях отделена от задней брюшной стенки прослойкой соединительной ткани, а червеобразный отросток расположен внутрибрюшинно.
На месте впадения тонкой кишки в толстую заметен внутри илеоцекальный клапан, v?lva ileocaec?lis. Он состоит из двух полулунных складок, в основании которых залегает слой кольцевой мускулатуры, sph?ncter ileocaec?lis. V?lva et sph?ncter ileocaec?lis образуют вместе приспособления, которые регулируют продвижение пищи из тонкой кишки, где щелочная реакция, в толстую, где среда снова кислая, и препятствуют обратному прохождению содержимого и нейтрализации химической среды (рис. 137). Поверхность v?lvae ileocaec?les, обращенная в сторону тонкой кишки, покрыта ворсинками, тогда как другая поверхность ворсинок не имеет.
Рис. 137.
C?lon asc?ndens, восходящая ободочная кишка, является непосредственным продолжением слепой, причем границей между обеими служит место впадения тонкой кишки. Отсюда она направляется кверху и несколько кзади и, достигнув нижней поверхности печени, образует здесь изгиб влево и вперед — flex?ra c?li d?xtra, переходя в c?lon transv?rsum. Своей задней поверхностью, как правило, не покрытой брюшиной, c?lon asc?ndens прилежит к mm. il?acus и quadr?tus lumb?rum, а выше — к нижней части правой почки; спереди colon ascendens нередко отделяется от передней брюшной стенки петлями тонкой кишки.
C?lon transv?rsum, поперечная ободочная кишка, самая длинная из ободочных (ее длина 25–30 см, тогда как восходящей — около 12 см, нисходящей — около 10 см), тянется от flex?ra c?li d?xtra до flex?ra c?li sin?stra у нижнего конца селезенки, где ободочная кишка делает второй изгиб и переходит в c?lon desc?ndens. Между обоими изгибами поперечная ободочная кишка идет не строго поперечно, а образует отлогую дугу выпуклостью книзу и несколько вперед, причем ее левый конец, flex?ra c?li sin?stra, стоит выше, чем правый, flex?ra c?li d?xtra. Спереди поперечная ободочная кишка прикрыта на большем своем протяжении большим сальником, сверху с ней соприкасаются печень, желчный пузырь, желудок, хвостовая часть p?ncreas и нижний конец селезенки; сзади поперечная ободочная кишка пересекает pars desc?ndens duod?ni, головку p?ncreas и посредством брыжейки, mes?colon transv?rsum, прикрепляется к задней брюшной стенке и к лежащему здесь переднему краю p?ncreas. Необходимо отметить большую изменчивость положения c?lon transv?rsum; хотя она часто пересекает срединную плоскость на уровне пупка, но место пересечения средней линии может подниматься до мечевидного отростка или спускаться более или менее значительно ниже пупка. У живого человека кишка обычно расположена ниже, чем на трупе.
C?lon desc?ndens, нисходящая ободочная кишка, идет от flex?ra c?li sin?stra в левом подреберье вниз по левой стороне брюшной полости и на уровне подвздошного гребня переходит в c?lon sigmo?deum. Спереди c?lon desc?ndens обычно прикрыта петлями тонкой кишки, которые оттесняют ее к задней брюшной стенке, сзади она прилежит к диафрагме, ниже — к m. quadr?tus lumb?rum, соприкасаясь также с латеральным краем левой почки.
C?lon sigmo?deum, сигмовидная ободочная кишка, является продолжением нисходящей ободочной кишки и простирается до начала прямой кишки. Пустая сигмовидная кишка средней величины обычно располагается большей своей частью в полости малого таза, достигая правой стенки последнего; здесь она загибается и, направляясь вниз и влево, переходит в прямую кишку. Из этого положения сигмовидная кишка при наполнении пузыря или при наполнении самой кишки легко выводится и помещается выше лобкового симфиза. Спереди сигмовидную кишку прикрывают петли тонкой кишки.
Отношение ободочной кишки к брюшине складывается следующим образом; c?lon asc?ndens в большинстве случаев покрыта брюшиной спереди и с боков, задняя же ее поверхность серозной оболочки не имеет; реже c?lon asc?ndens имеет короткую брыжейку (около 35 %). C?lon transv?rsum покрыта брюшиной со всех сторон и имеет длинную брыжейку, благодаря чему этот отдел ободочной кишки обладает значительной подвижностью. Отношение c?lon desc?ndens к брюшине приблизительно то же, что и c?lon asc?ndens; брыжейка у нее встречается реже (около 25 %). C?lon sigmo?deum покрыта брюшиной со всех сторон, имеет значительно выраженную брыжейку и поэтому легкоподвижна, образуя характерную для этой части толстой кишки S-образную кривизну, откуда и происходит ее название.
Проекция отделов ободочной кишки на переднюю брюшную стенку такова: восходящая ободочная кишка проецируется в r?gio abdomin?lis lat. dext.; поперечная ободочная — в r?gio umbilic?lis, нисходящая — в r?gio abdomin?lis lat. sin., сигмовидная — в r?gio inguin?lis sin. Часть сигмовидной кишки, переходящая в прямую, проецируется в r?gio p?bica.
R?ctum, прямая кишка (рис. 138), служит для скопления каловых масс. Начинаясь на уровне мыса, она опускается в малый таз впереди крестца, образуя два изгиба в переднезаднем направлении: один, верхний, обращенный выпуклостью кзади, соответственно вогнутости крестца — flex?ra sacr?lis; второй, нижний, обращенный в области копчика выпуклостью вперед, — промежностный — flex?ra perine?lis.
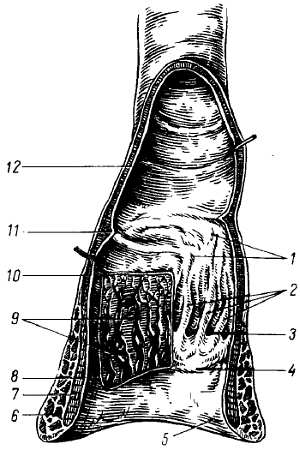
Рис. 138.
1 — folliculi lymphatici; 2 — columnae anales; 3 — sinus analis; 4 — zona hemorrhoidalis; 5 — cutis; 6 — m. sphincter ani externus; 7 — m. sphincter ani internus; 8 — tun. musfcularis (stratum longitudinale); 9 — plexus hemorrhoidalis; 10 — tun. muscularis (stratum circulare); 11 — plica transversalis recti; 12 — tun. mucosa.
Верхний отдел r?ctum, соответствующий flex?ra sacr?lis, помещается в тазовой полости и называется pars pelvina; по направлению к flex?ra perinealis он расширяется, образуя ампулу — ?mpulla r?cti, диаметром 8—16 см, но может увеличиваться при переполнении или атонии до 30–40 см.
Конечная часть r?cti, направляющаяся назад и вниз, продолжается в заднепроходный канал, can?lis an?lis, который, пройдя через тазовое дно, заканчивается заднепроходным отверстием, ?nus (кольцо — греч. pr?ktos; отсюда название воспаления — proctitis). Окружность этого отдела более стабильна, составляет 5–9 см. Длина кишки составляет 13–16 см, из которых 10–13 см приходится на тазовый отдел, а 2,5–3 см — на анальный. По отношению к брюшине в прямой кишке различают три части: верхнюю, где она покрыта брюшиной интраперитонеально, с короткой брыжейкой — mesor?ctum, среднюю, расположенную мезоперитонеально, и нижнюю — экстраперитонеальную.
С развитием хирургии прямой кишки в настоящее время удобнее пользоваться делением ее на пять отделов: надамиулярный (или ректосигмовидный), верхнеампулярный, среднеампулярный, нижнеампулярный и промежностный (или can?lis an?lis).
Стенка прямой кишки состоит из слизистой и мышечной оболочек и расположенных между ними мышечной пластинки слизистой оболочки, l?mina muscul?ris muc?sae, и подслизистой основы, t?la submuc?sa.
Слизистая оболочка, t?nica muc?sa, благодаря развитому слою подслизистой основы собирается в многочисленные продольные складки, легко разглаживающиеся при растягивании стенок кишки. В can?lis an?lis продольные складки в количестве 8—10 остаются постоянными в виде так называемых col?mnae an?les. Углубления между ними носят название анальных пазух, s?nus an?les, которые особенно хорошо выражены у детей. Скапливающаяся в анальных пазухах слизь облегчает прохождение кала через узкий can?lis an?lis.
Анальные пазухи, или, как их называют клиницисты, анальные крипты, являются наиболее частыми входными воротами для патогенных микроорганизмов.
В толще тканей между пазухами и заднепроходным отверстием находится венозное сплетение; его болезненное, сильно кровоточащее расширение называют геморроем.
Кроме продольных складок, в верхних отделах прямой кишки имеются поперечные складки слизистой оболочки, pl?cae transvers?les r?cti, аналогичные полулунным складкам сигмовидной кишки. Однако они отличаются от последних малым числом (3–7) и винтообразным ходом, способствующим поступательному движению каловых масс. Подслизистая основа, t?la submuc?sa, сильно развита, что предрасполагает к выпадению слизистой оболочки наружу через задний проход.
Мышечная оболочка, t?nica muscul?ris, состоит из двух слоев: внутреннего — циркулярного и наружного — продольного. Внутренний утолщается в верхней части промежностного отдела до 5–6 мм и образует здесь внутренний сфинктер, m. sph?ncter ?ni int?rnus, высотой 2–3 см, оканчивающийся на месте соединения анального канала с кожей. (Непосредственно под кожей лежит кольцо из исчерченных произвольных мышечных волокон — m. sph?ncter ?ni ext?rnus, входящий в состав мышц промежности).
Продольный мышечный слой не группируется в t?niae, как в c?lon, а распределяется равномерно на передней и задней стенках кишки. Внизу продольные волокна сплетаются с волокнами мышцы, поднимающей задний проход, m. lev?tor ?ni (мышца промежности), и частично с наружным сфинктером.
Из приведенного описания видно, что конечный отрезок кишечника — прямая кишка — приобретает черты проводникового отдела пищеварительной трубки, как и начальная ее часть — нитевод. В этих обоих отрезках пищеварительного канала слизистая оболочка имеет продольные складки, мускулатура располагается в два сплошных слоя (внутренний — круговой, суживающий и наружный — продольный, расширяющий), причем по направлению к отверстию, открывающемуся наружу, миоциты дополняются исчерченными произвольными волокнами. Сходство имеется и в развитии: по обоим концам первичной кишки в процессе эмбриогенеза происходит прорыв слепых концов трубки — глоточной перепонки при образовании пищевода и клоачной — при образовании прямой кишки. Таким образом, сходство развития и функции (проведение содержимого) пищевода и прямой кишки определяет и известное сходство их строения.
Указанными чертами сходства с пищеводом конечная часть прямой кишки отличается от остальной ее части, которая развивается из энтодермы и содержит гладкую мускулатуру.
Топография прямой кишки. Кзади от прямой кишки находятся крестец и кончик, а спереди у мужчин она примыкает своим отделом, лишенным брюшины, к семенным пузырькам и семявыносящим протокам, а также к лежащему между ними не покрытому ею участку мочевого пузыря, а еще ниже — к предстательной железе. У женщин прямая кишка спереди граничит с маткой и задней стенкой влагалища на всем его протяжении, отделенная от него прослойкой соединительной ткани, s?ptum rectovagin?le.
Между собственной фасцией прямой кишки и передней поверхностью крестца и кончика нет каких-либо прочных фасциальных перемычек, что облегчает при операциях отделение и удаление кишки вместе с ее фасцией, охватывающей кровеносные и лимфатические сосуды.
Рентгеноанатомия толстой кишки. Как показывает рентгенологическое исследование толстой кишки (рис. 139), при сильном сокращении продольной мускулатуры какого-либо отдела длина его становится меньше, а h?ustrae c?li ясно обозначаются, так что общий вид данного отдела становится похожим на связку винных ягод. При расслаблении мускулатуры и переполнении просвета кишки контрастной массой h?ustrae c?li сглаживаются и как характерный признак толстой кишки в том или ином участке временно исчезают.
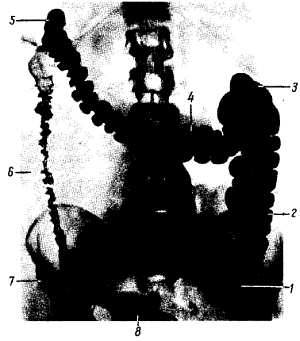
Рис. 139.
1 — слепая кишка: 2 восходящая ободочная кишка: 3 — правый изгиб ободочной кишки; 4 — поперечная ободочная кишка; 5 — левый изгиб ободочной кишки; 6 — нисходящая ободочная кишка; 7 — сигмовидная ободочная кишка; 8 — прямая кишка.
У живого положение толстых кишок более низкое, чем на трупе. C?lon transv?rsum никогда не имеет вида дуги, обращенной выпуклостью краниально, как это наблюдается иногда при вскрытии брюшной полости трупа, находящегося в лежачем положении. Обычно поперечная ободочная кишка расположена поперечно, косо или провисает наподобие гирлянды до уровня подвздошных костей, образуя дугу, обращенную выпуклостью вниз. Червеобразный отросток слепой кишки также располагается по-разному. Если место впадения отростка в caecum принять за центр круга, то отросток может располагаться но любому радиусу, чаще всего он направлен вниз и медиально.
Изменчивость положения червеобразного отростка у одного и того же индивидуума, т. е. подвижность его, обусловленная перистальтикой и давлением соседних органов, есть характерный признак нормы, ибо воспаленный отросток фиксируется спайками в каком-либо положении.
Эндоскопия толстой кишки. При ректороманоскопии (т. е. при осмотре живого с помощью особого прибора ректороманоскопа) слизистая оболочка прямой и сигмовидной кишки имеет равномерную розовую окраску. Хорошо видны поперечные и продольные складки, а также анальные пазухи.
Артерии толстой кишки являются ветвями a. mesent?rica sup?rior et a. mesent?rica inf?rior. Кроме того, к среднему и нижнему отделам прямой кишки подходят ветви от a. il?aca int?rna — аа. rect?les media et inf?rior. При этом a. rect?lis inf?rior является ветвью a. pud?nda int?rna. Вены толстой кишки в разных отделах ее распространяются различно, соответственно строению, функции и развитию стенки кишки. Они впадают через v. mesent?rica sup?rior и v. mesent?rica inf?rior в v. p?rtae. Из среднего и нижнего отделов прямой кишки отток венозной крови происходит в v. il?aca int?rna (в систему нижней полой вены).
Отводящие лимфатические сосуды толстой кишки впадают в узлы, расположенные по питающим ее артериям (20–50 узлов). Эти узлы по их принадлежности к различным отделам толстой кишки делят на 3 группы:
1. Узлы слепой кишки и червеобразного отростка — n?di lymph?tici ileoc?lici.
2. Узлы ободочной кишки — n?di lymph?tici c?lici (d?xtri, m?dii et sin?stri, а также mesent?rici inf?riores).
От поперечной ободочной кишки отводящие лимфатические сосуды идут к 9 группам лимфатических узлов, расположенным по стенке кишки, в брыжейке ее, в желудочно-ободочной связке, в большом сальнике, в области желудка, поджелудочной железы и селезенки.
3. Узлы прямой кишки, сопровождающие в виде цепочки a. rect?lis sup?rior, — n?di limph?tici rect?les sup?riores. Из кожи заднего прохода лимфа оттекает в паховые узлы.
Все отделы толстой кишки получают иннервацию из симпатической (pl. mesent?ricus sup. et inf., pl. rect?les sup., med. et inf.) и парасимпатической систем (n. v?gus; для c?lon sigmoid?um и r?ctum — nn. spl?nchnici pelv?ni). Прямая кишка в связи с наличием в ее стенке не только гладкой, но и поперечно-полосатой мускулатуры (m. sph?ncter ?ni ext?rnus) иннервируется не только вегетативными нервами, но и анимальным нервом — n. pudendus (pars an?lis). Этим объясняются малая чувствительность ампулы прямой кишки и сильная болезненность анального отверстия.






