Клиническая картина и диагностика
Течение многоплодной беременности с разными группами крови по сравнению с одноплодной отличается рядом неблагоприятных особенностей, поскольку к организму беременной предъявляется больше требований в связи с развитием не одного, а двух плодов и более.
Объем циркулирующей крови (ОЦК) при многоплодной беременности возрастает на 50-60 %, тогда как при одноплодной на 40-50 %. Чаше наблюдается анемия вследствие гемодилюции, повышенной потребности в железе и в фолиевой кислоте.
При многоплодной беременности женщины нередко жалуются на повышенную утомляемость, одышку, изжогу, запоры, расстройства мочеиспускания, которые особенно беспокоят пациентку в конце беременности.
Одним из частых осложнений являются самопроизвольный аборт, преж-девременные роды. Продолжительность беременности прямо зависит от числа плодов. Преждевременные роды при многоплодии отмечаются в 25- 50 % случаев в зависимости от числа плодов. Средняя продолжительность беременности для двоен составляет 260 дней (37 нед), а для троен – 247 дней (35 нед). При многоплодной беременности более часто наблюдаются и более тяжело протекают ранние токсикозы и гестозы. Матка при многоплодной беременности достигает больших размеров не только за счет большого количества плодов, но и за счет часто наблюдающегося многоводия. Острое многоводие (гидрамнион) наиболее часто развивается у одного из однояйцевых близнецов. Многоплодная беременность, особенно сочетающаяся с многоводием, может явиться причиной нарушения функции почек.
До внедрения УЗИ в клиническую практику диагностика многоплодной беременности была не всегда простой, нередко диагноз ее устанавливался в поздние сроки беременности и даже во время родов. Заподозрить многоплодную беременность можно не только при обследовании пациентки, но и на основании правильно собранного анамнеза, из которого можно установить, что беременная или ее муж, ее ближайшие родственники (сестры, братья, родители) являются одними из двоен. Указанием на возможное развитие многоплодной беременности может быть информация о том, что женщина подверглась стимуляции овуляции или экстракорпоральному оплодотворению. Указанием на возможность многоплодной беременности в I триместре беременности может быть несоответствие размеров матки сроку беременности – рост матки как бы опережает срок беременности, но этот признак весьма относителен, так как такая картина может наблюдаться и при других состояниях, например при пузырном заносе, миоме матки.
В поздние сроки беременности определенное значение для постановки диагноза многоплодной беременности имеют данные наружного акушерского исследования: окружность живота, высота стояния дна матки, которые оказываются большими, чем должны быть при данном сроке беременности. Иногда удается пальпировать большое количество мелких частей плода и две или более крупные баллотирующие части (головки и тазовые концы). Аускультативными признаками является обнаружение в разных отделах матки двух фокусов отчетливого выслушивания сердечных тонов плодов, особенно если между ними имеется так называемая зона молчания (рис. 8.5). О двойне свидетельствует и наличие различной частоты сердечных тонов плодов (различие не менее 10 ударов в минуту). Сердечная деятельность обоих плодов может регистрироваться одновременно при использовании специальных кардио мониторов.
Из других признаков многоплодной беременности заслуживает внимания наличие углубления в середине дна матки, которое образуется вследствие выпячивания углов матки крупными частями двух близнецов.
Биохимические тесты имеют определенное значение в постановке диагноза многоплодной беременности, при которой уровень хорионического гонадотропина и плацентарного лактогена выше, чем при одноплодной беременности. Повышен уровень а-фетопротеина.
Основой диагноза многоплодной беременности является ультразвуковое исследование (рис. 8.6). Точность диагностики составляет 99,3 %, начиная с самых ранних сроков беременности. Ультразвуковая диагностика многоплодной беременности в ранние сроки основана на визуализации в полости Матки нескольких плодных яиц или эмбрионов и возможна с 5-6-й недели беременности.
Помимо раннего выявления многоплодной беременности, эхография во II и Ш триместрах позволяет установить характер развития, положение, предлежание плодов, локализацию, структуру, число плацент и амниотических полостей, объем околоплодных вод, наличие врожденных пороков развития и антенатальной гибели плодов. Во второй половине беременности ультразвуковая диагностика двойни основывается на визуализации одновременно двух поперечных сечений головки или туловища плодов.
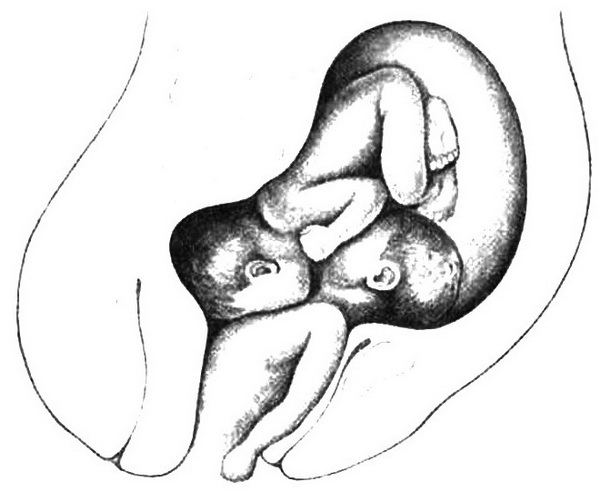
Рис. 8.5. Два фокуса выслушивания сердцебиений у плодов при двойне.
По данным ультразвуковой биометрии установлено 5 типов развития плодов близнецов:
1. физиологическое развитие обоих плодов;
2. гипотрофия при диссоциированном развитии обоих плодов;
3. диссоциированное (неравномерное) развитие плодов при различии более 10 % от массы тела большего плода;
4. врожденная патология развития плодов;
5. антенатальная гибель одного из плодов.
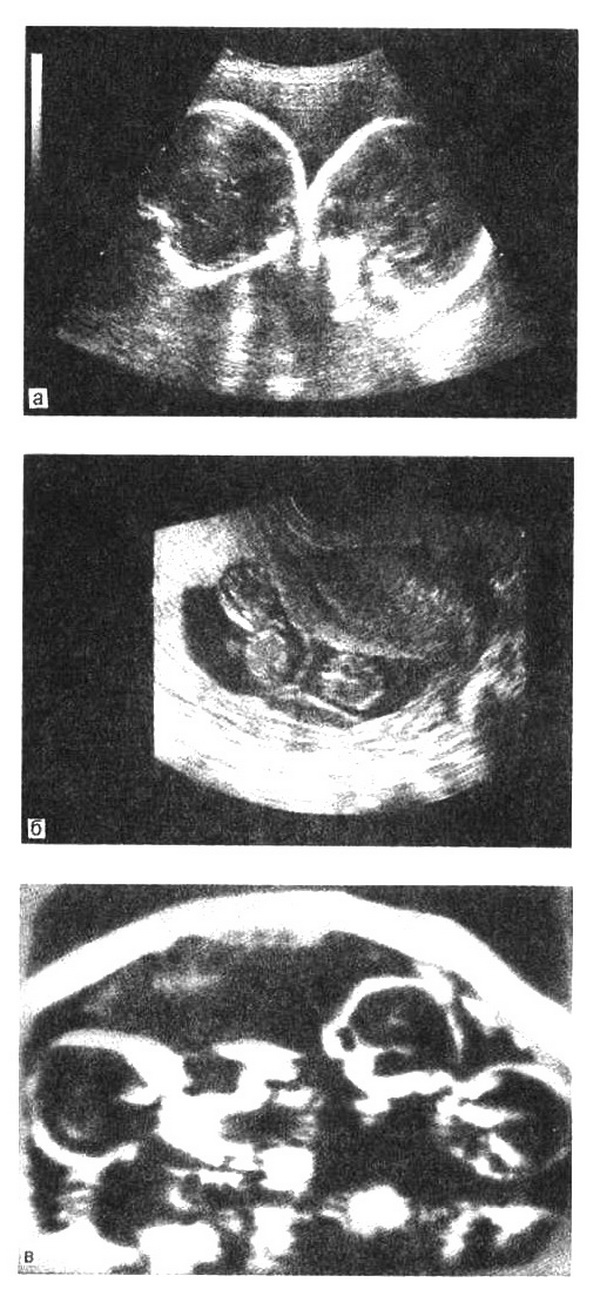
Рис.8.6. Многоплодная беременность (эхограммы).
а, б – двойня; в – тройня.
Одним из важных моментов при ультразвуковом исследовании плодов при многоплодной беременности является определение их положения и предлежания перед родами. Определение положения плодов должно основываться на данных визуализации головок и ориентации продольных осей туловища. Положение плодов в матке бывает различным: оба плода в продольном положении и головном предлежании (рис. 8.7, а); оба плода в газовом предлежании; один в головном предлежании, один в тазовом (рис. 8.7, б), один в поперечном предлежании; оба в поперечном предлежании (рис. 8.7, в) и др. Чаще встречаются продольные положения ( 88 %). В 45 % оба плода предлежат головой. Далее следуют такие варианты – один плод в головном предлежани, другой в тазовом (6 %); один в продольном, другой в поперечном положении (5,5 %); оба плода в поперечном положении (0,5 %).
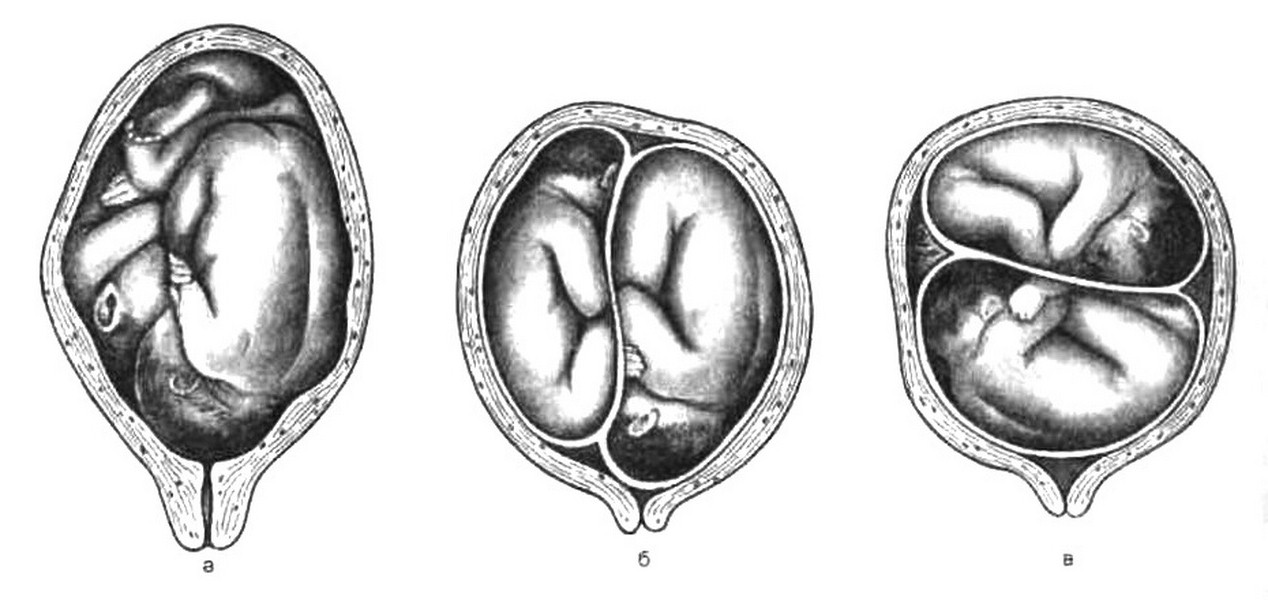
Рис. 8.7. Положение плодов в матке при двойне.
а _ головное предлежание обоих плодов; б – головное предлежание одного плода и тазовое – второго; в – поперечное положение обоих плодов.
В процессе ультразвукового исследования при многоплодной беременности пристальное внимание должно быть уделено поиску врожденных пороков развития плодов; тщательная визуализация должна проводиться как внутренних, так и наружных контуров плодов для исключения сросшихся близнецов.
К диагностическим критериям сросшихся близнецов следует отнести невозможность раздельной визуализации головки и туловища плодов и наличие их фиксированного положения на протяжении нескольких ультразвуковых исследований. Ультразвуковая диагностика сросшихся близнецов возможна уже с конца I триместра беременности.
Другой патологией развития, наблюдаемой только при многоплодной беременности, является фетофетальный трансфузионный синдром, обусловленный наличием анастомозов между плодовыми сосудами в монохориальной плаценте, ввиду чего один плод становится донором, у него наблюдаются анемия, задержка развития и маловодие, а второй – реципиентом. Нередко у близнеца-реципиента развиваются многоводие и водянка, которые обусловлены сердечной недостаточностью и могут проявляться при ультразвуковом исследовании наличием общего отека, асцита, перикардиального или плеврального выпота.
Ведущим критерием в антенатальной ультразвуковой диагностике синдрома акардии-ацефалии является обнаружение признаков недоразвития одного из плодов и отсутствие у него сердца. Часто у плода-реципиента обнаруживают признаки водянки. Различают несколько видов данного синдрома: acardius anceps (один из плодов резко недоразвит, но можно различить отдельные части тела), acardius acephalus (отсутствие головы, верхней части туловища с органами грудной клетки, верхних конечностей), acardius acornus (наличие рудиментарноподобной головки, отсутствие туловища) и acardius amorphus (плод представляет собой аморфную массу, в которой неразличимы части тела).






