Периоды родов. Изменения в матке во время родов
В клиническом течении родов выделяют три периода: первый период – раскрытие шейки матки; второй период – изгнание плода; третий период – последовый.
Продолжительность физиологических родов у первородящих составляет 12-16 ч, у повторнородящих – 8-10 ч. В предыдущих руководствах приводились следующие значения течения нормальных родов: 15-20 и 10-12 ч соответственно.
Первый период – период раскрытия шейки матки. Начинается с появления регулярных маточных сокращений (схваток) и заканчивается полным раскрытием наружного зева шейки матки. У первородящих продолжительность первого периода родов составляет 10-11 ч, у повторнородящих – 7_9 ч. Схватки сначала бывают короткими, слабыми и редкими (через 15-20 мин). В последующем нарастают их продолжительность, сила и частота. Промежуток между двумя смежными схватками называется паузой.
В раскрытии шейки матки имеют значение два механизма:
1. сокращение мышц матки,
2. действие на шейку изнутри плодного пузыря или предлежащей части за счет повышения внутри маточного давления.
Основным механизмом раскрытия шейки матки является сокращение маточной мускулатуры. Характер его сокращения обусловлен особенностями расположения мышечных волокон в теле матки (преимущественно продольное) и нижнем сегменте (преимущественно циркулярное). В силу указанного строения тело матки и нижний сегмент выполняют разные функции: шейка матки раскрывается, а тело сокращается, чтобы раскрыть шейку матки и изгнать плод и плаценту.
Во время каждой схватки в мускулатуре матки происходят одновременно три процесса:
1. сокращение мышечных волокон матки (контракция),
2. взаимное смещение волокон относительно друг друга (ретракция),
3. растяжение мышечных волокон (дистракция).
В теле матки с преобладанием мышечных волокон в основном происходят контракция и ретракция. Во время схваток мышечные элементы, значительно растянутые в длину, при сокращении укорачиваются, смещаются, переплетаются друг с другом. Во время паузы волокна не возвращаются в состояние первоначального расположения, вследствие чего происходит смещение значительной части мускулатуры из нижних отделов матки в верхние. В результате стенки в теле матки прогрессирующе утолщаются. С ретракционной перегруппировкой мышц тесно связан параллельно идущий процесс дистракции шейки матки – растяжение круговой мускулатуры шейки. Продольно расположенные мышечные волокна тела матки в момент контракции и ретракции натягивают и влекут за собой циркулярно расположенные мышечные волокна шейки матки, способствуя раскрытию шейки матки.
Механизм сократительной деятельности матки во время родов детально изучен в 1960 г. Caldeyro-Barcia и Poseiro (Монтевидео, Уругвай). Исследователи вводили в стенку матки женщины на разных уровнях по время родовой деятельности эластичные микробаллончики, реагирующие на сокращение мышц, а в полость матки – катетер, реагирующий на внутриматочное давление. В результате этого регистрировалась гистерограмма – кривая сокращений матки (рис. 5.2).
Зарегистрировав амплитуду сокращения матки в различных ее отделах, а также суммарную волну внутри маточного давления в амнионе, авторы выдвинули положения, которые приняты акушерами всех стран. Первое положение заключается в законе тройного нисходящего градиента, второе – в возможном количественном выражении силы маточных сокращений (единицы Монтевидео, в которых выражают маточную активность). Единица
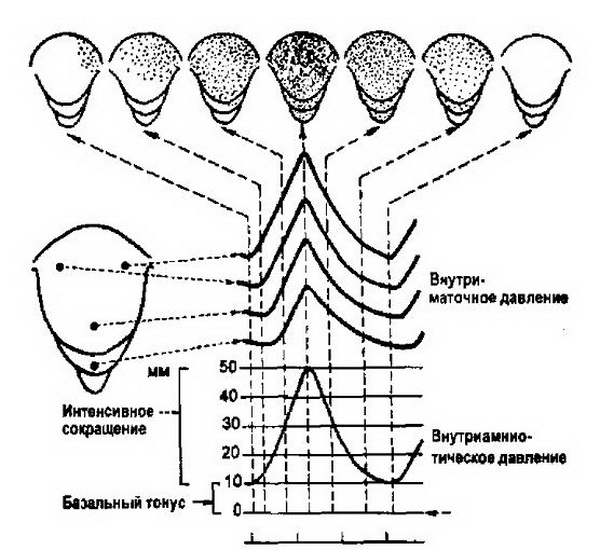
Рис. 5.2. Тройной нисходящий градиент (схема) Caldeyro-Barcia R., 19651.
Монтевидео представляет собой произведение средней амплитуды схватки на количество схваток за 10 мин. В норме эта величина равна 150-300 ЕМ.
Принцип тройного нисходящего градиента заключается в следующем:
1. волна сокращения матки имеет определенное направление – сверху вниз. Сокращение матки начинается в области одного из трубных углов, который называется водителем ритма ("пейсмекер"). Затем волна сокращения распространяется от одного маточного угла к другому, переходит на тело с убывающей продолжительностью и силой вниз к нижнему сегменту. Скорость распространения сокращений матки составляет 2-3 см/с. Через 15-20 с сокращением охватывается вся матка. Несмотря на то что различные отделы матки начинают сокращаться в различное время, максимальное сокращение всех мышц происходит одновременно, что создает оптимальные условия реализации сократительной активности матки;
2. длительность волны сокращения уменьшается по мере ее перемещения от дна матки к нижнему сегменту, обеспечивая более выраженный эффект действия верхних отделов матки;
3. интенсивность (амплитуда) сокращения матки также уменьшается по мере его распространения от верхних отделов матки к нижним. В теле сила сокращения матки создает давление 50-120 мм рт. ст., а в нижнем сегменте – только 25-60 мм рт. ст., т.е. верхние отделы матки сокращаются в 2-3 раза больше, чем нижние, вызывая смещение мышечных волокон тела матки кверху.
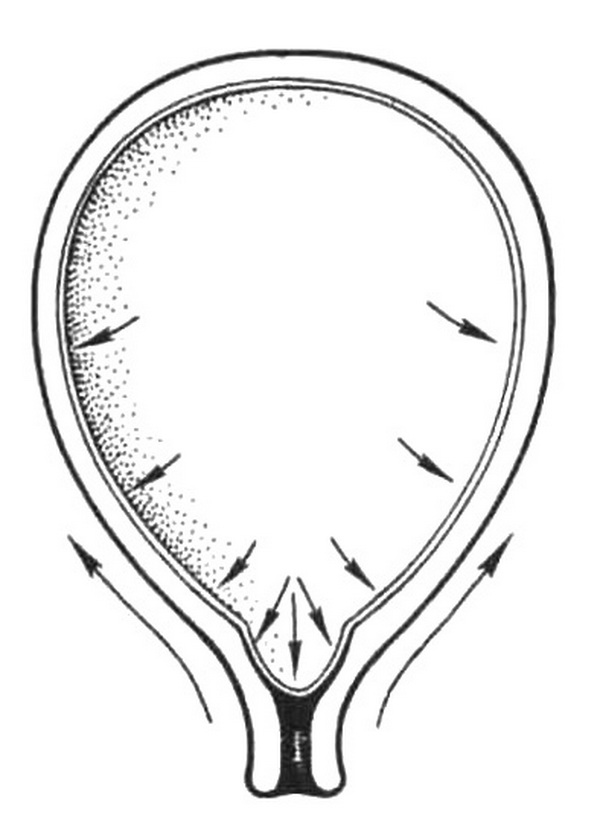
Рис. 5.3. Повышение внутриматочного давления и образование плодного пузыря.
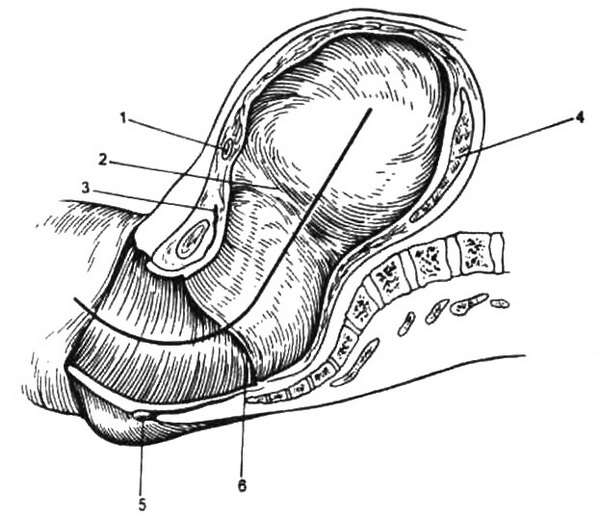
Рис. 5.4. Родовые пути в период изгнания
1 – Краевая вена; 2 – контракционное кольцо; 3 – мочевой пузырь; 4 – плацента; 5 – заднепроходное отверстие; 6 – наружный зев.
При сокращении матки по принципу тройного нисходящего градиента в родах создаются необходимые для открытия шейки матки натяжение циркулярной мускулатуры и повышение внутриматочного давления.
Во время сокращения вследствие равномерного давления со стороны стенок матки околоплодные воды по законам гидравлики устремляются в сторону нижнего сегмента матки (рис. 5.3). В центре нижнего отдела плодовместилища располагается внутренний зев канала шейки матки, в котором отсутствует сопротивление стенок матки. К внутреннему зеву смещаются околоплодные воды под действием повышенного внутриматочного давления. Под напором околоплодных вод нижний полюс плодного яйца отслаивается от стенок матки и внедряется во внутренний зев канала шейки. Эта часть оболочек нижнего полюса яйца, внедряющаяся вместе с околоплодными водами в канал шейки матки, называется плодным пузырем. Во время схваток плодный пузырь натягивается и все глубже вклинивается в канал шейки матки, расширяя ее изнутри.
Таким образом, в механизме раскрытия шейки матки имеет значение действие двух сил, направленных противоположно:
1. влечение снизу вверх поперечно расположенной мускулатуры нижнего сегмента за счет контракции и ретракции продольной мускулатуры тела матки
2. давление сверху вниз за счет плодного пузыря или предлежащей части.
По мере раскрытия шейки матки происходят истончение и окончательное формирование нижнего сегмента из перешейка и шейки матки. Граница между истонченным нижним сегментом и телом матки имеет вид борозды и называется контракционным кольцом (рис. 5.4). Контракционное кольцо является функциональным образованием, свидетельствующим о хорошей сократительной способности матки. Высота стояния контракционного кольца над лонным сочленением коррелирует со степенью раскрытия шейки матки: чем больше раскрывается шейка матки, тем выше располагается контракционное кольцо над лонным сочленением.
Раскрытие шейки матки происходит неодинаково у первородящих и повторнородящих. У первородящих вначале раскрывается внутренний зев, шейка становится тонкой (сглаживается), а затем раскрывается наружный зев (рис. 5.5). У повторнородящих наружный зев раскрывается почти одновременно с внутренним, и в это время происходит укорочение шейки матки (рис. 5.6). Раскрытие шейки матки считается полным, когда зев раскрывается до 10-12 см. Одновременно с раскрытием шейки матки в I периоде, как правило, начинается продвижение предлежащей части плода через родовой канал. Головка плода начинает опускаться в полость таза с началом схваток, находясь к моменту полного раскрытия шейки чаще всего большим сегментом во входе в малый таз или в полости таза.
При головном предлежании по мере продвижения головки плода происходит разделение околоплодных вод на передние и задние, так как головка прижимает стенку нижнего сегмента матки к костной основе родового канала. Место охвата головки стенками нижнего сегмента называется внутренним поясом соприкосновения (прилегания), который делит околоплодные воды на передние, находящиеся ниже пояса соприкосновения, и задние – выше пояса соприкосновения (рис. 5.7).
Плодный пузырь утрачивает свою физиологическую функцию к моменту полного раскрытия шейки матки. Различают плоский пузырь, в котором отсутствуют воды. Такой пузырь не образует выпуклости, и плодные оболочки охватывают головку плода. Плоский плодный пузырь может задерживать течение родов.
После полного или почти полного раскрытия шейки матки оболочка плодного пузыря под влиянием повышенного внутриматочного давления разрывается и передние воды изливаются (своевременное излитие околоплодных вод).
Если плодные оболочки при полном раскрытии зева не разрываются, их необходимо вскрыть.
Если разрыв плодных оболочек происходит до начала родовой деятельности, то говорят о преждевременном, или дородовом, излитии околоплодных вод; если воды изливаются после начала родов, но до полного или почти полного открытия шейки матки, – о раннем излитии вод. При чрезмерной плотности оболочек плодный пузырь разрывается позже наступления полного раскрытия шейки матки – запоздалый разрыв плодного пузыря. Изредка оболочки плодного пузыря не разрываются, и плод рождается покрытый плодными оболочками – рождение в "сорочке". Иногда пузырь рвется не в нижнем полюсе, около наружного зева, а выше ("высокий разрыв"). В таких случаях при вступившей и продвигающейся головке отверстие в плодном пузыре закрывается, и при влагалищном исследовании находят напрягающийся плодный пузырь.
После излитая околоплодных вод схватки на некоторое время могут прекращаться или ослабевать, а затем вновь становятся сильными.
Пока плодный пузырь цел, внутриматочное давление на предлежащую часть плода равномерно или почти равномерно. После же вскрытия плодного пузыря создаются совершенно иные условия, так как внутриматочное давление выше, чем внешнее (атмосферное) давление. Это способствует образованию на предлежащей части родовой опухоли.
Полное раскрытие зева, совпадающее обычно со вскрытием плодного пузыря (излитие околоплодных вод), указывает на окончание первого периода родов – периода раскрытия. С окончанием первого периода начинается второй период родов – период изгнания.
Второй период – период изгнания. Это время от момента полного раскрытия маточного зева до рождения плода.
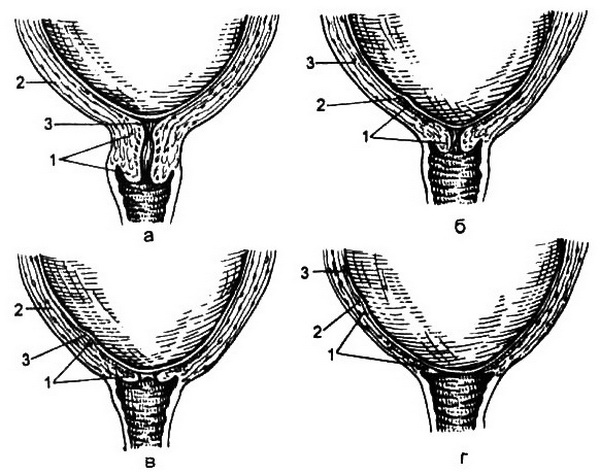
Рис. 5.5. Изменения в шейке матки при первых родах (схема).
а – шейка сохранена; б – начало сглаживания шейки; в – шейка сглажена;А г – полное открытие шейки матки: 1 – шейка матки, 2 – перешеек, 3 – внутренний зев.
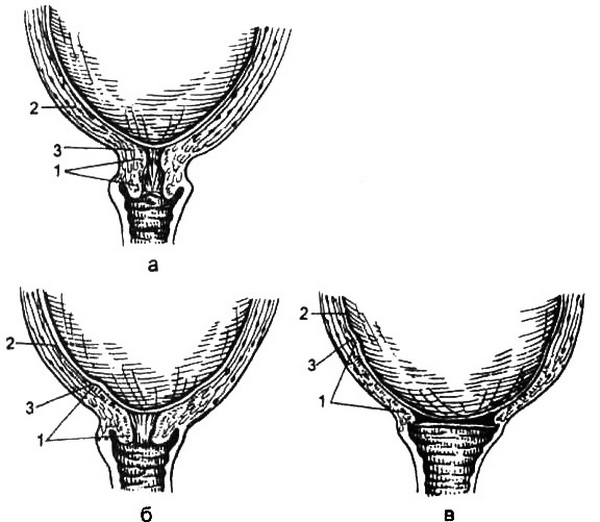
Рис. 5.6. Изменения в шейке матки при повторных родах (схема).
б – одновременное сглаживание и раскрытие шейки; в – полное раскрытие шейки матки: 1 – шейка матки, 2 – перешеек, 3 – внутренний зев.
Период изгнания продолжается у первородящих от 1 до 2 ч, у повторнородящих имеет весьма различную продолжительность: от 5-10 мин до 1 ч.
После излития околоплодных вод схватки становятся менее интенсивными, объем полости матки значительно уменьшается, стенки матки приходят в тесное соприкосновение с плодом; схватки усиливаются. К сокращению матки присоединяется сокращение брюшного пресса (брюшной стенки), диафрагмы и мышц тазового дна, что характеризует развитие потуг. Потуги являются рефлекторным актом и возникают благодаря давлению предлежащей части плода на нервные окончания, заложенные в шейке матки и в мышцах тазового дна. Желание тужиться непроизвольно и неудержимо. В результате развивающихся потуг внутриматочное давление повышается еще сильнее, чем в периоде раскрытия; их сила направлена на изгнание плода из матки.
Это становится возможным благодаря тому, что матка не только соединена с влагалищем, но и фиксирована к стенкам таза посредством связочного аппарата – широких, круглых и крестцово-маточных связок, соединительнотканной сети, заложенной в клетчатке (retinaculum uteri), и др.
В результате повышения внутриматочного давления плод совершает ряд сложных движений, приближается предлежащей частью к тазовому дну и оказывает на него все возрастающее давление. Рефлекторно возникающие при этом сокращения брюшного пресса усиливают позывы роженицы на потуги, которые повторяются все чаще и чаще – через каждые 5-4-3 мин.
Предлежащая часть плода при этом растягивает половую щель и рождается, за ней рождается туловище. Вместе с рождением плода изливаются задние воды.
После рождения плода начинается третий, последний, период родов – последовый.
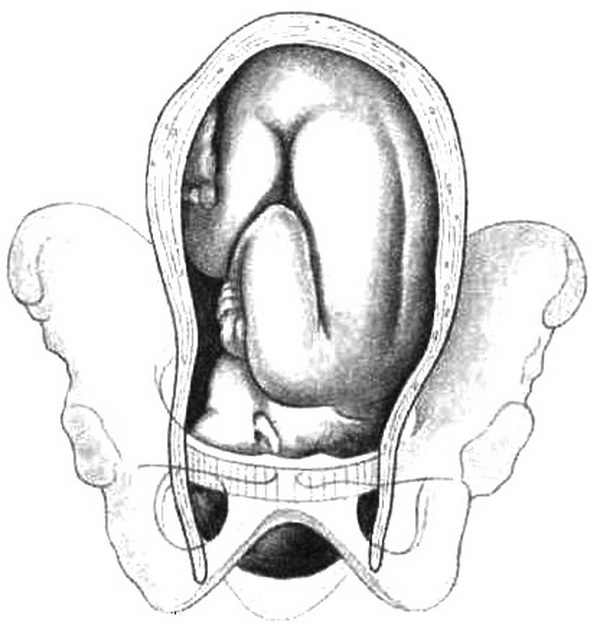
Рис. 5.7. Формирование пояса соприкосновения (заштрихован) за счет прижатия головкой мягких тканей родового канала к стенкам таза (схема).
Третий период – последовый. Это время от рождения плода до рождения последа. В этот период происходят отслойка плаценты и оболочек от подлежащей маточной стенки и рождение последа (плацента с оболочками и пуповиной). Последовый период продолжается от 5 до 30 мин.
В течение нескольких минут после рождения плода матка находится в состоянии тонического сокращения. Дно матки при этом расположено обычно на уровне пупка. Появляющиеся вскоре выраженные ритмические сокращения матки называются последовыми схватками. Начиная с первой последовой схватки отделяется плацента. Отделение плаценты происходит в губчатом слое отпадающей слизистой оболочки на месте ее прикрепления к маточной стенке (плацентарная площадка).
Плацента во время схватки практически не способна к сокращениям в отличие от плацентарной площадки, которая после изгнания плода и резкого уменьшения полости матки значительно уменьшается в размерах. Поэтому плацента приподнимается над плацентарной площадкой в виде складки или бугра, что ведет к нарушению связи между ними и к разрыву маточно-плацентарных сосудов. Изливающаяся при этом кровь образует ретроплацентарную гематому, представляющую собой скопление крови между плацентой и стенкой матки (рис. 5.8, а). Гематома способствует дальнейшей отслойке плаценты, которая выпячивается в сторону полости матки. Сокращения матки и увеличение ретроплацентарной гематомы вместе с силой тяжести плаценты, тянущей ее вниз, приводят к окончательной отслойке плаценты от стенки матки. Плацента вместе с оболочками опускается вниз и при потуге рождается из родовых путей, вывернутая наружу своей плодовой поверхностью, покрытая водной оболочкой. Этот вариант отслойки называется вариантом выделения последа по Шультце.
Наряду с описанным, чаще всего встречающимся вариантом отслойки и рождения последа наблюдается краевое отделение плаценты, которое называется выделением последа по Дункану (рис. 5.8, б). Отделение плаценты начинается не с центра, а с краю. Поэтому кровь, вытекающая из разорвавшихся сосудов, свободно стекает вниз и, отслаивая на своем пути оболочки, не образует при этом ретроплацентарную гематому. Пока плацента полностью не отделится от матки, с каждой новой последовой схваткой происходит отслойка все новых и новых ее участков. Отделению последа способствует собственная масса плаценты, один из краев которой свисает в полость матки. Отслоившаяся плацента опускается вниз и при потуге рождается из родовых путей в сигарообразно сложенном виде, с обращенной наружу материнской поверхностью.
Последовый период сопровождается кровотечением из матки. Количество теряемой при этом крови обычно не превышает 500 мл (0,5 % массы тела).
Остановку маточного кровотечения с момента отделения плаценты от стенки матки обусловливает следующее:
1. смещение и деформация (скручивание, перегибы, растяжение) сосудов в результате сокращения мышцы матки, что является фактором механической остановки кровотечения;
2. своеобразие структуры концевых участков артерий. При отделении плаценты разрыв маточных сосудов происходит на уровне сужения терминальных отделов артерий, спиральное строение которых дает им возможность сокращаться и смещаться в более глубокие слои мышечной ткани, где они подвергаются дополнительному сдавливающему воздействию со стороны сокращающейся мышцы матки;
3. тромбообразование, возникающее как следствие проявления защитных механизмов организма в ответ на травму тканей. Тромбообразование приводит к остановке кровотечения в мелких сосудах, главным образом капиллярах.
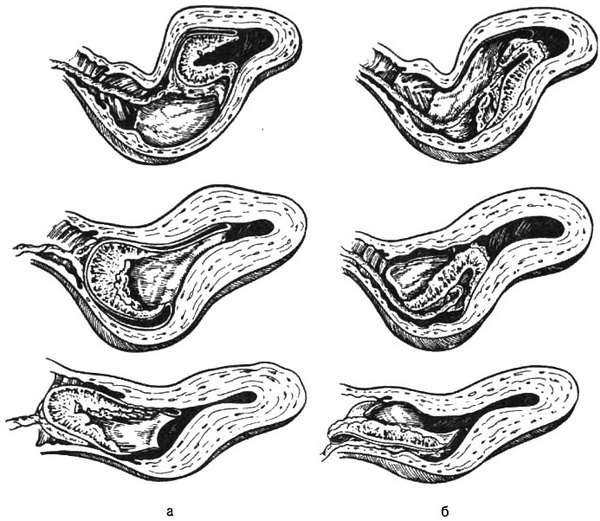
Рис. 5.8. Различные виды и этапы отделения плаценты и изгнания последа. а – отделение плаценты начинается с ее центра (вариант выделения последа по Шультце); б – отделение плаценты начинается с ее края (вариант выделения последа по Дункану).
При нормальном течении послеродового периода указанные выше факторы проявляются одновременно.
После рождения последа родившая женщина называется родильницей.






