5.1.2. Влияние бронхиальной астмы на качество жизни детей
В начале третьего тысячелетия одной из глобальных проблем мирового здравоохранения является бронхиальная астма (БА). В настоящее время Б А стала и наиболее распространенным хроническим заболеванием детского возраста, частота которого в развитых странах составляет 4-12 %. В России распространенность БА у детей достигает 5-10 % (Балаболкин И. И., 1998). Данные, полученные в рамках эпидемиологического исследования ISAAC (International Study of Asthma and Allergy in Childhood), проведенного в России, демонстрируют, что распространенность симптомов БА сопоставима в разных регионах Российской Федерации. Так, например, данный показатель в детской популяции составляет 16,9 % в Москве, 10,6-11-11,4 % – в Иркутске, Новосибирске и Томске, соответственно.
Сегодня астма рассматривается как хроническое воспалительное заболевание дыхательных путей, в котором принимают участие многие клетки и клеточные элементы (Клинические рекомендации для педиатров. Аллергология и иммунология. Под общей редакцией А. А. Баранова и Р. М. Хаитова, 2008–2009).
Хроническое воспаление обусловливает развитие бронхиальной гиперреактивности, которая приводит к повторным эпизодам свистящих хрипов, одышке, чувству заложенности в груди и кашлю, особенно по ночам или ранним утром.
Как подчеркивается в Национальной программе «Бронхиальная астма у детей. Стратегия лечения и профилактика»: «…бронхиальная астма – это хроническое заболевание, которое может привести к значительным ограничениям в физическом, эмоциональном и социальном аспектах жизни больного, причем эмоциональные факторы и ограничения в социальной сфере могут быть важнее неадекватно контролируемых симптомов».
Хронический характер течения Б А, необходимость длительной фармакотерапии, невозможность выполнения определенных видов физической деятельности, ограничения в выборе профессии и социальной активности оказывают существенное негативное влияние на качество жизни детей с Б А.
С другой стороны, все увеличивающиеся терапевтические возможности и быстро изменяющиеся подходы к ведению пациентов с астмой ставят закономерный вопрос: а к чему, собственно, нужно стремиться? В свете последних воззрений ответ достаточен очевиден: стремиться нужно к тому, чтобы пациент, даже с тяжелым течением БА, не чувствовал себя «больным», т. е. ущербным в каких-либо сторонах жизнедеятельности, а во всех отношениях считал себя «здоровым».
Неадекватное лечение Б А у детей приводит к неконтролируемому течению с сохранением воспалительных изменений в бронхах и персистенцией бронхиальной обструкции, утяжелению течения заболевания, что ухудшает и физическое, и эмоциональное состояние пациента и значительно снижает его социальную активность. Таким образом, неконтролируемое течение Б А любой степени тяжести значительно влияет на качество жизни пациентов.
Всемирная организация здравоохранения уделяет большое внимание развитию науки о качестве жизни (КЖ) как важному инструменту при принятии решения о методах лечения, профилактике, планировании научных исследований и подготовке медицинского персонала.
Учитывая высокую распространенность и большое медико-социальное значение последствий хронических болезней дыхательных путей (в том числе и БА), исследование КЖ людей с этими заболеваниями является крайне актуальным.
Для оценки влияния бронхиальной астмы на качество жизни в исследование было включено 50 детей в возрасте от 6 до 18 лет с установленным диагнозом «бронхиальная астма». Работа проводилась в 2002–2005 гг. в отделении стационарозамещающих технологий НИИ педиатрии ГУ НЦЗД РАМН (заведующая – д.м.н., профессор Л. С. Намазова).
Всем пациентам было проведено комплексное обследование, включавшее общеклиническое (клинический анализ крови, общий анализ мочи, исследование ФВД, рентгенологическое исследование органов грудной клетки, ультразвуковое исследование органов брюшной полости, ЭКГ), аллерголо-гическое (сбор данных аллергологического анамнеза, постановка кожных скарификационных проб с аллергенами, определение уровня общего IgE), иммунологическое (определение уровней иммуноглобулинов А, М, G) и оценку качества жизни.
Для оценки качества жизни детей использовался «Вопросник оценки статуса здоровья детей», который является русифицированным аналогом вопросника Child Health Questionnaire, прошедший полный цикл языковой адаптации в РФ. С помощью данного опросника проводилось одновременное, но раздельное анкетирование детей (детская версия опросника включала 87 вопросов) и взрослых (версия состояла из 50 вопросов). Все детские формы опросника заполнялись в ходе интервью, родители заполняли опросник самостоятельно. В качестве специализированного опросника для оценки качества жизни детей с бронхиальной астмой была использована официальная русскоязычная версия Pediatric Asthma Quality of life Questionnaire (PAQLQ). Опросник заполнялся в ходе интервью.
На первом этапе в исследование было включено 50 детей. Данные пациенты составили I группу, которая в зависимости от степени контроля над заболеванием была разделена на 2 подгруппы: IA – 15 детей с контролируемой астмой и IB – 35 детей с неконтролируемой астмой. В качестве критериев контроля над заболеванием использовалась предложенная Глобальной стратегией лечения и профилактики бронхиальной астмы (GINA, 2002) совокупность следующих показателей: минимальная выраженность (в идеале – отсутствие) хронических симптомов астмы, включая ночные; минимальные (нечастые) обострения; отсутствие необходимости в скорой и неотложной помощи; минимальная потребность (в идеале – отсутствие) в применении р2-агониста (по мере необходимости); отсутствие ограничений активности, в том числе физической; суточные колебания ПСВ менее 20 %; нормальные (близкие к нормальным) показатели ПСВ; минимальная выраженность (или отсутствие) нежелательных эффектов от лекарственных препаратов. У всех пациентов данной группы была диагностирована атопическая форма БА, что подтверждалось данными аллергологического и иммунологического обследования.
Все пациенты IA подгруппы в течение последних трех месяцев перед поступлением регулярно получали адекватную степени тяжести болезни противовоспалительную терапию (ингаляционными кортикостероидами (ИКС) и кромонами) и на протяжении не менее 4 последних недель достигли критериев контролируемой астмы. Общий уровень иммуноглобулина Е в крови пациентов IA подгруппы был достоверно ниже, чем у детей IB подгруппы.
Пациенты IB подгруппы, также получавшие в течение 3 последних месяцев перед поступлением в отделение противовоспалительную терапию (ингаляционными кортикостероидами и кромонами), препараты и дозировки которой не соответствовали степени тяжести болезни, на протяжении 4 последних недель контроля над заболеванием не достигли. У всех детей данной подгруппы в течение указанного промежутка времени отмечались обострения БА, среднее значение составило 5,71 ± 2,39, при этом 19 пациентов (54,3 %) имели более 4 обострений в месяц. У 26 пациентов (74,3 %) отмечались ночные симптомы заболевания, среднее значение составило 2 ± 1,98. Средняя потребность в применении (^-агонистов короткого действия в сутки за последнюю неделю составила 2,11 ± 0,85 ингаляции. Среднее значение показателя ОФВ1 равнялось 78,7 ± 2,88 %, а суточной лабильности бронхов – 22,6 ± 3,83 %.
Показатели качества жизни пациентов сравнивались со среднепопуляционными значениями показателей качества жизни здоровых детей РФ, полученными в многоцентровом популяционном исследовании ИКАР (Исследование КАчества жизни в России, 2003).
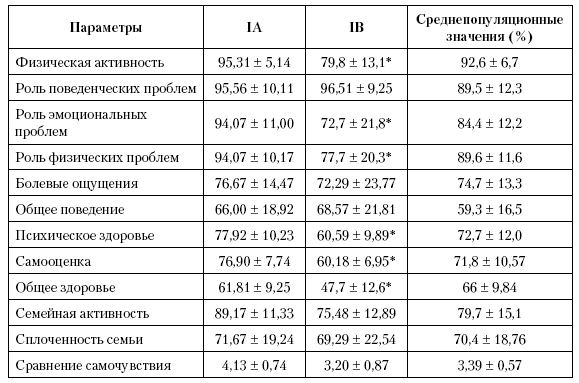
При анкетировании пациентов IA подгруппы с контролируемой астмой (таблица 5.9.) не было отмечено статистически достоверного снижения показателей, характеризующих их физический («Физическая активность», «Роль физических проблем в ограничении жизнедеятельности», «Болевые ощущения» и «Общее здоровье») и психосоциальный статус («Роль эмоциональных, поведенческих проблем в ограничении жизнедеятельности», «Самооценка», «Психическое здоровье», «Общее поведение») по сравнению со среднепопуляционными значениями (р > 0,05). Такие показатели, как «Семейная активность», «Сплоченность семьи» и «Сравнение самочувствия» также достоверно не отличались от среднепопуляционных значений (р > 0,05).
Таким образом, КЖ детей с контролируемой астмой (по мнению самих пациентов) достоверно не отличалось от среднепопуляционных значений показателей КЖ детей в России.
Таблица 5.9. Параметры КЖ детей I группы (по данным «Вопросника оценки статуса здоровья детей», детская версия)
Примечание.
В то же время у пациентов IB подгруппы (с неконтролируемой астмой) показатели, характеризующие физический и психосоциальный статус (за исключением показателей, отражающих поведение), были достоверно ниже среднепопуляционных значений (р < 0,05).
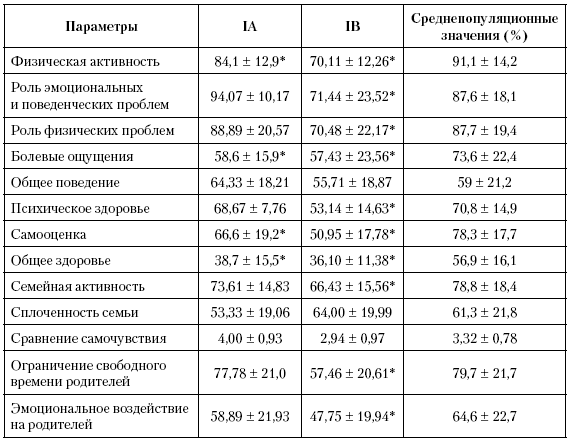
Несмотря на наличие контроля над БА, родители пациентов IA подгруппы в своих ответах описывали ограничение физических возможностей, уровня самооценки, а также общего состояния здоровья детей, в отличие от самих пациентов, т. е. КЖ своих детей они оценивали как более низкое по сравнению с оценкой самих пациентов (табл. 5.10.). Результаты, полученные при анкетировании родителей пациентов IB подгруппы, были аналогичны результатам, полученным при анкетировании детей. Дополнительно к этому родители, в отличие от самих пациентов, констатировали значительное влияние на состояние детей отсутствия контроля над заболеванием, которое также ограничивало их свободное время и семейную активность (р < 0,05).
Таблица 5.10. Параметры КЖ детей I группы (по данным «Вопросника оценки статуса здоровья детей», взрослая версия)
Примечание.
* – р < 0,05 по сравнению со среднепопуляционными значениями.
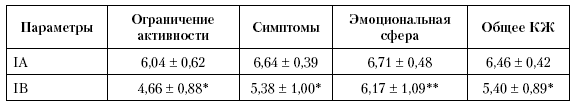
При оценке специфического качества жизни у пациентов IA подгруппы (табл. 5.11.) астма оказывала минимальное влияние на КЖ, что подтверждалось достаточно высокими показателями.
Как видно из таблицы 5.11., у пациентов IB подгруппы все показатели специфического КЖ были достоверно более низкими по сравнению с показателями КЖ пациентов, имеющих контролируемое течение Б А, т. е. у пациентов IB подгруппы с неконтролируемой БА заболевание в большей степени оказывало влияние на двигательную активность и эмоциональную сферу пациентов, а в сочетании с персистирующими симптомами способствовало более низкому КЖ по сравнению с пациентами, достигшими контроля над заболеванием.
Таблица 5-11. Параметры КЖ детей I группы (по вопроснику PAQLQ)
Примечание.
* – р < 0,001 по сравнению с показателями IA подгруппы;
** – р < 0,05 по сравнению с показателями IA подгруппы.
Таким образом, можно сделать вывод, что качество жизни пациентов, больных бронхиальной астмой, зависит от степени контроля над заболеванием. Показатели КЖ пациентов, достигших контроля над БА, достоверно не отличаются от среднепопуляционных значений. В то же время отсутствие контроля над заболеванием приводит к ограничению физических возможностей, негативно влияет на психоэмоциональную сферу, что в совокупности снижает общее КЖ детей. Показатели КЖ пациентов, имеющих неконтролируемую астму достоверно ниже как среднепопуляционных значений, так и показателей, характерных для пациентов, достигших контроля над заболеванием. Отсутствие контроля над заболеванием оказывает влияние и на эмоциональное состояние родителей, ограничивает их свободное время, снижает семейную активность и качество жизни всех членов семьи.






