5.3. Профилактика гипертонической болезни
Гипертоническая болезнь (ГБ) (или артериальная гипертензия) является наиболее распространенной патологией на планете. Ее цереброваскулярные осложнения в значительной мере обусловливают инвалидность и смертность кардиологических больных. Для России общепринятым и исторически закрепившимся считается термин «гипертоническая болезнь», имеющий нозологическое значение и определенную стадийность, в то время как в большинстве зарубежных стран используется термин «артериальная гипертензия», имеющий синдромно-симптоматическое значение и отражающий степени-уровни повышения АД.
Факторы риска развития артериальной гипертензии:
– индивидуальные (пол, возраст, сахарный диабет и дислипидемия);
– связанные с образом жизни (низкая физическая активность, избыточное потребление поваренной соли и продуктов, богатых животными жирами, курение, злоупотребление алкоголем, недостаток калия в рационе, психоэмоциональные стрессы).
Мероприятия по нелекарственной коррекции артериальной гипертензии:
– снижение массы тела;
– ограничение потребления поваренной соли и насыщенных жиров;
– регулярные аэробные физические нагрузки;
– отказ от курения;
– ограничение употребления алкоголя;
– профилактика стресса;
– низкоинтенсивная лазеротерапия и другие методы физиотерапии.
В профилактике психоэмоционального стресса большое значение принадлежит обучению методикам саморелаксации, аутотренинга, приемам снятия эмоционального напряжения. В настоящее время активно разрабатываются и внедряются в клиническую практику кибернетические технологии психофункциональной коррекции, основанные на биологической обратной связи.
Низкоинтенсивная лазеротерапия относится к недорогим и технически доступным в условиях офиса семейной медициныивдомашних условиях методам третичной профилактики артериальной гипертензии. Ее используют как альтернативный лекарственным препаратам метод лечения больных на ранних стадиях ГБ, а также в комплексном лечении больных ГБ на последующих стадиях патологического процесса. Однако основу третичной профилактики артериальной гипертензии составляют лекарственные гипотензивные препараты, лечебный эффект которых могут усилить физиотерапевтические методы.
Детальные рекомендации по изменению образа жизни для профилактики и лечения гипертензии изложены во многих документах. Мы приводим вариант, изложенный в докладе Объединенного национального комитета экспертов США по вопросам АГ (JNC-VI, 1996).
1. Уменьшение массы тела при сопутствующем ожирении.
2. Уменьшение употребления алкоголя до 30 мл в день (15 мл – для лиц с небольшим весом и женщин), или 720 (360) мл пива ? 300 (150) мл вина 60 (30) мл виски ? 70 (35) мл водки.
3. Увеличение аэробной физической активности (от 30 до 45 мин быстрой ходьбы ежедневно в большинство дней недели).
4. Уменьшение употребления соли до 100 ммоль (? 6 г NaCl) в день (среднее употребление соли в США – около 150 ммоль в день, 75 % потребляемого натрия – из приготовленной пищи). 5. Поддержание адекватного употребления с пищей калия (около 90 ммоль в день – свежие фрукты и овощи).
6. Поддержание адекватного употребления с пищей кальция и магния с общеоздоровительными целями.
7. Прекращение курения и уменьшение употребления насыщенных жиров и холестерина для снижения общего кардиоваскулярного риска.
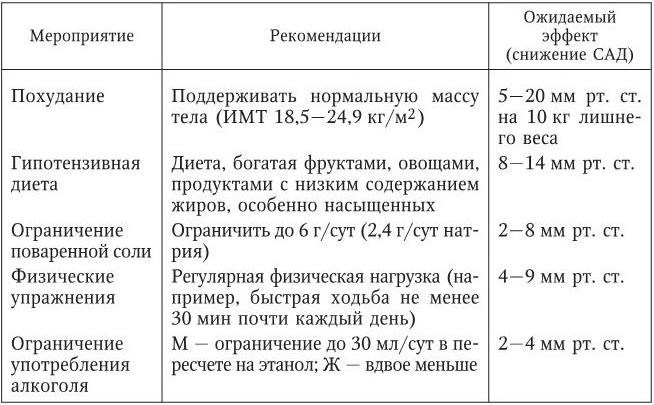
Более поздний и практичный вариант немедикаментозной коррекции повышенного АД и профилактики повышения АД представлен в итоговом документе Объединенного национального комитета экспертов США по вопросам АГ (JNC-VII, 2003) и приведен в табл. 8.
Таблица 8
Немедикаментозная коррекция повышенного АД
Неотъемлемой частью мероприятий по длительной профилактике сердечно-сосудистых осложнений у больных АГ должно стать повышение образовательного уровня пациентов. Если предположить, что для каждого конкретного больного АГ врач разработает идеальные программы медикаментозного и немедикаментозного воздействий, провести их в жизнь будет весьма сложно из-за низкой мотивации большинства больных АГ к лечению. Врачу необходимо информировать больного АГ о риске осложнений, факторах и заболеваниях, сопутствующих АГ, а также рассказать о методах медикаментозного и немедикаментозного лечения АГ. Каждый этап лечения и профилактики должен быть согласован с больным. Необходимо выяснить, каким лекарствам и методам немедикаментозной профилактики отдает предпочтение больной. Такие меры должны обеспечить осознанное участие больного в лечебно-профилактическом процессе. Таким образом, для эффективной модификации образа жизни с целью профилактики артериальной гипертензии в практической деятельности семейного врача необходимо предусматривать последовательную образовательную работу с пациентами.
Примерный перечень тем для занятий с пациентами, страдающими артериальной гипертензией.
1. Что такое артериальное давление и артериальная гипертензия.
2. Опасность высокого артериального давления, осложнения артериальной гипертензии.
3. Гипертензивный криз.
4. Цель лечения артериальной гипертензии. Препараты для лечения высокого артериального давления. Почему нельзя самому прекращать прием препаратов, даже если давление нормальное.
5. Что такое факторы риска развития сердечно-сосудистых заболеваний.
6. Можно ли лечить высокое давление без лекарств (снижение массы тела, уменьшение потребления натрия, пища, богатая калием, ограничение холестерина).
7. Правила питания больного артериальной гипертензией. Примерное меню на неделю и таблицы содержания в пище натрия, калия, холестерина и калорий, пищевой дневник.
8. Почему важно заниматься физическими упражнениями. Индивидуальный подбор программы физических тренировок. Как контролировать и изменять физическую нагрузку.
9. Как правильно измерить выпитую и выделенную жидкость.
0. Как правильно измерять артериальное давление.
Получая результаты измерений АД, в последующем необходимо правильно построить план дальнейших мероприятий. В табл. 9 приведены положения Объединенного национального комитета США по вопросам артериальной гипертензии (JNC-VI, 1996) по динамическому наблюдению пациентов с различными уровнями АД.
Таблица 9
Рекомендации по дальнейшему наблюдению взрослых пациентов, основанные на результатах первичного измерения АД

*Если систолическое и диастолическое АД относятся к разным категориям, то сроки дальнейшего наблюдения выбираются по более высокому значению АД.
**Рекомендации модифицируются в соответствии с имеющейся в распоряжении информацией о предыдущих измерениях АД, других кардиоваскулярных факторах риска, поражениях органов-мишеней.
***Проинформировать о необходимых изменениях образа жизни.
Интересным представляется своеобразное «переплетение» понятий нозологических форм и факторов риска: так, отдельные заболевания (и среди них артериальная гипертензия) составляют основу риска для других заболеваний сердечно-сосудистой системы при условии сочетания с другими факторами риска и патологическими состояниями (поражениями органов-мишеней). Вариант критериев стратификации риска отечественных рекомендаций по курации АГ от 2005 г. приведен в табл. 10.
Таблица 10
Компоненты кардиоваскулярного риска у пациентов с гипертензией (критерии стратификации риска)
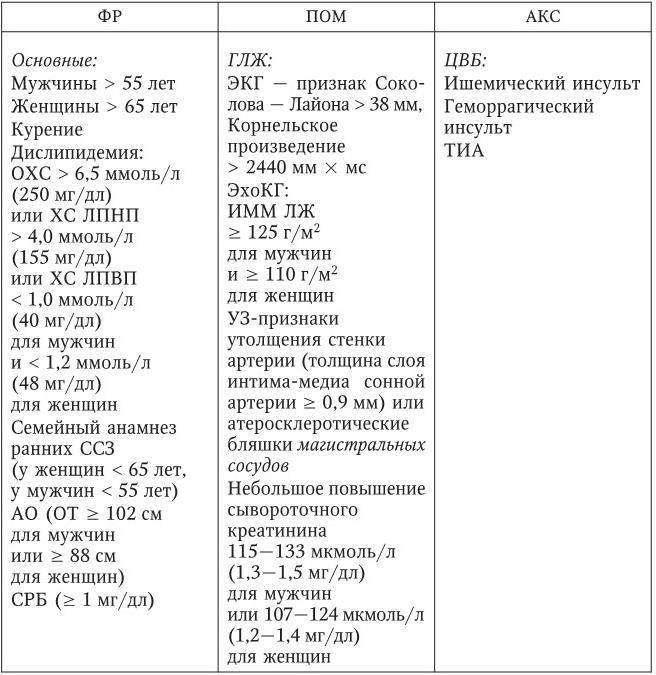

Примечания: ФР – факторы риска; АКС – ассоциированные клинические состояния; ПОМ – поражения органов-мишеней; СД – сахарный диабет: глюкоза крови натощак > 7 ммоль/л (126 мг/дл); или глюкоза крови после еды, или через 2 ч после приема 75 г глюкозы > 11 ммоль/л (198 мг/дл); МАУ – микроальбуминурия; НТГ – нарушение толерантности к глюкозе; ТИА – транзиторная ишемическая атака; ГЛЖ – гипертрофия левого желудочка сердца; ЦВБ – цереброваскулярная болезнь; ИМ – инфаркт миокарда; ХСН – хроническая сердечная недостаточность; ССЗ – сердечно-сосудистые заболевания; АО – абдоминальное ожирение; ОТ – окружность талии; ИММ – индекс массы миокарда.
Таблица 11
Стратификация риска у больных АГ*
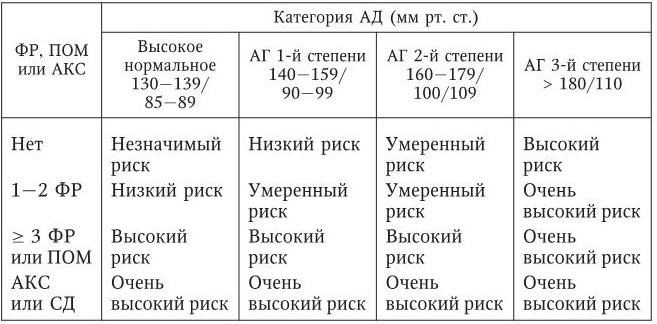
*Точность определения общего сердечно-сосудистого риска напрямую зависит от того, насколько полным было клинико-инструментальное исследование больного. Без данных УЗИ сердца и сосудов для диагностики ГЛЖ и утолщения стенки (или бляшки) сонных артерий до 50 % больных АГ могут быть ошибочно отнесены к категории низкого или умеренного риска вместо высокого или очень высокого.
Примечания: ФР – факторы риска; АКС – ассоциированные клинические состояния; ПОМ – поражения органов-мишеней; СД – сахарный диабет; ГЛЖ – гипертрофия левого желудочка.
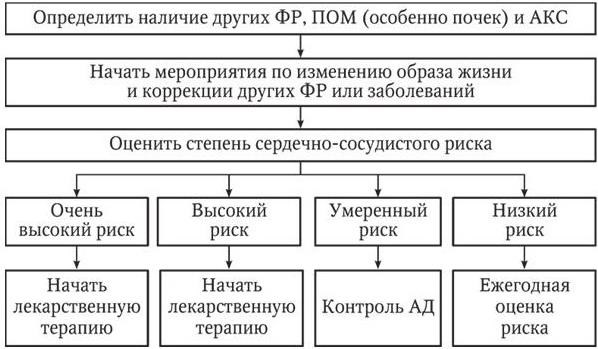
Рис. 4. Тактика ведения лиц с высоким нормальным АД 130 – 139/85 – 89 мм рт. ст. при повторных изменениях АД Рис. 5. Тактика ведения больных АГ 1-й и 2-й степени при повторных изменениях АД
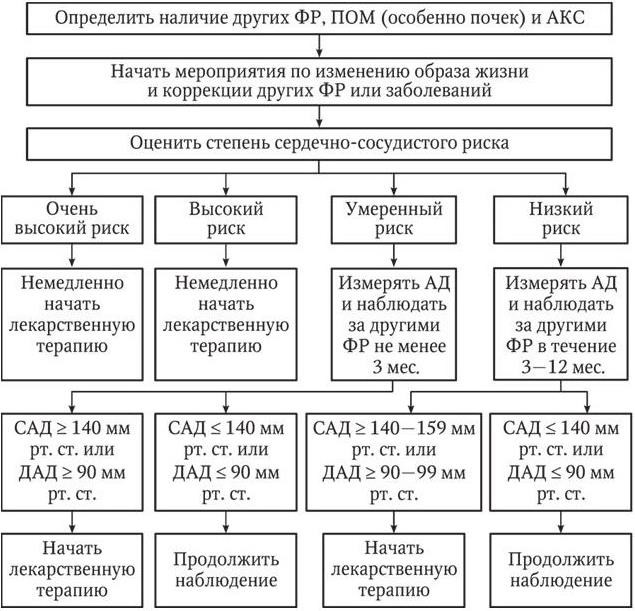
Рис. 5. Тактика ведения больных АГ 1 й и 2 й степени при повторных изменениях АД
Основываясь на анализе сочетаний уровня АД, факторов риска, поражений органов-мишеней и ассоциированных клинических состояний, для каждого пациента может быть сформирована индивидуальная стратификация риска, нацеливающая пациента и врача на ту или иную интенсивность лечебных и профилактических мероприятий (табл. 11). В зависимости от уровня стратифицированного риска для каждого пациента разрабатывается индивидуальная программа действий (рис. 4, 5, 6).
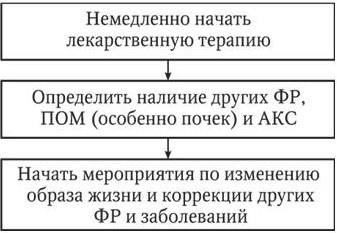
Рис. 6. Тактика ведения больных АГ 3-й степени – АД > 180 или ДАД > 110 мм рт. ст. – при повторных изменениях в течение нескольких дней
В настоящее время в России ведется активная совместная работа медицинской общественности и органов власти по реализации федеральной целевой программы по профилактике и лечению АГ. Рекомендации, впитавшие в себя самые последние научные достижения и подготовленные в первую очередь для практических врачей, безусловно, должны повысить эффективность данной программы и реально способствовать снижению ССЗ и смертности. Следует иметь в виду, что рекомендации не столько регламентируют деятельность клинициста, сколько предоставляют ему обоснованные принципы ведения больных, отнюдь не исключая возможности принятия индивидуальных решений на основе клинических особенностей больного или социально-экономических условий. Используя приведенные рекомендации по превентивным мероприятиям в повседневной клинической практике, можно рассчитывать на реальный профилактический и лечебный эффекты от их внедрения.
![Дочки-матери [Все, о чем вам не рассказывала ваша мама и чему стоит научить свою дочь]](https://img-lib.med-tutorial.ru/3386939452/cover.jpg)





