8.4. Классификации основных заболеваний пищеварительной системы
Язвенная болезнь
Классификация (рабочая).
По форме: острая, хроническая (рецидивирующая или персистирующая).
По фазе течения: обострение, нестойкая ремиссия, ремиссия, стойкая ремиссия.
По тяжести течения: редко рецидивирующая, 1 – 2 разав2иболее лет (легкая); часто рецидивирующая, 1 – 2 раза в год (средней степени); непрерывно рецидивирующая, длительно рубцующаяся, множественные язвы, осложненное течение (тяжелая).
По локализации язвы:
– в желудке (кардиальная, субкардиальная, медиагастральная, антральная, преплоическая, пилорическая);
– в 12-перстной кишке (бульбарная, постбульбарная);
– сочетанная;
– в других участках пищеварительной трубки (пищевод, тощая кишка).
Осложнения:
– дуоденальной локализации (рубцовоязвенная деформация, стеноз, пенетрация, перфорация, кровотечение из язвы, малигнизация);
– вне двенадцатиперстной кишки (реактивные воспалительные процессы желчного пузыря, печени, перивисцериты).
Характер желудочной секреции: нормальная, пониженная, повышенная.
Хронический гастрит
Классификация (9-й Всемирный конгресс гастроэнтерологов, Сидней, 1990).
По характеру морфологических изменений:
– поверхностный, геморрагический и эрозивный, гиперпластический, атрофический, смешанный (определяется при фиброгастродуоденоскопии);
– с поражением желез без атрофии слизистой, субатрофический, атрофический без метаплазии, атрофический с метаплазией по пилорическому или кишечному типу, поверхностный гастрит (определяется при гистологическом исследовании слизистой).
По этиологическому признаку: связанный с Helicobacter pylori (тип В), аутоиммунный (тип А), реактивный (тип С).
По топографическому признаку: антральный, фундальный, пангастрит.
По степени активности: умеренная, выраженная, отсутствует.
Классификация хронических гастритов (рабочая) (Рысс С. М., 1965 – 1966).
По этиологическому признаку: эндогенные или экзогенные.
По патогенетическому признаку: типа А, В, АВ, С.
По морфологии:
1. Поверхностный гастрит.
2. Атрофический гастрит разной степени выраженности.
3. Гастрит перестройки:
– кишечная метаплазия;
– пилоризация желез;
– атрофически-гипертрофический гастрит.
4. Гипертрофический (форма не является общепризнанной).
Таблица 51
Новая международная классификация гастрита (Аруин Л. И., 1997)

По локализации:
– распространенный (пангастрит);
– ограниченный (антральный, пилородуоденальный);
– фундальный (крайне редко).
По функциональному признаку:
– с нормальной или умеренно повышенной секреторной функцией;
– с секреторной недостаточностью желудка разной степени выраженности от начальной до гистаминорефрактерной ахлоргидрии и ахилии.
По клинике (по течению):
– первая фаза (обострение, затихающее обострение, ремиссия);
– вторая фаза (компенсированный, субкомпенсированный, декомпенсированный).
Особые формы:
– ригидный антрумгастрит;
– гигантский гипертрофический (болезнь Менентрие);
– полипозный гастрит;
– эрозивный (геморрагический).
Сопутствующий ХГ:
– при анемии Аддисона – Бирмера;
– при раке желудка;
– при медиагастральных язвах желудка.
Гастроэзофагеальная рефлюксная болезнь
Классификация (по МКБ-10).
Гастроэзофагеальный рефлюкс (шифр К21).
Гастроэзофагеальный рефлюкс с эзофагитом (шифр К21.0). Гастроэзофагеальный рефлюкс без эзофагита (шифр К21.9).
Эндоскопическая классификация рефлюкс-эзофагита (Savary M., Miller G., 1977).
I степень – отдельные, не сливающиеся эрозии и/или эритема дистального отдела пищевода.
II степень – сливающиеся, но не захватывающие всю поверхность слизистой оболочки эрозивные поражения.
III степень – язвенные поражения нижней трети пищевода, сливающиеся и охватывающие всю поверхность слизистой оболочки.
IV степень – хроническая язва пищевода, стеноз, пищевод Баррета (цилиндрическая метаплазия слизистой оболочки пищевода).
Хронический панкреатит
Классификация (рабочая).
По происхождению: первичный (алкогольный, алиментарный, метаболический, наследственный, идиопатический); вторичный (при патологии желчного пузыря и желчевыводящих путей, при язвенной болезни, хроническом гепатите, циррозе, язвенном колите).
По клинической форме: рецидивирующий, болевой, псевдоопухолевый, склерозирующий, латентный.
По состоянию функции: с преимущественным нарушением внешнесекреторной функции, с преимущественным нарушением внутрисекреторной функции, смешанное нарушение.
По фазе заболевания: обострение, ремиссия.
По степени тяжести: легкая, средняя, тяжелая.
Осложнения: кисты, кальцификаты, сахарный диабет, тромбоз селезеночной вены, стеноз протоков железы, рак железы.
Классификация (МКБ-10).
Хронический панкреатит алкогольной этиологии (шифр К86.0).
Другие хронические панкреатиты (шифр К86.1).
Клинико-морфологическая (Марсельско-Римская) классификация.
Хронический кальцифицирующий панкреатит. Наблюдается в 80 % всех случаев хронического панкреатита, характеризуется образованием белковых пробок или камней в протоках железы, возникает при хроническом злоупотреблении алкоголем.
Хронический обструктивный панкреатит. Характеризуется расширением протоков, атрофией ацинусов и фиброзом, возникает на фоне обструкции панкреатического протока или Фатерова соска камнем, опухолью, рубцами.
Хронический воспалительный панкреатит. Встречается редко, характеризуется мононуклеарно-клеточной инфильтрацией и сопутствующим фиброзом паренхимы. Этиология неясна.
По характеру течения выделяют следующие формы:
1. Рецидивирующий – течение в виде острых повторных приступов, типичное для панкреатита, возникшего на основе желчнокаменной болезни.
2. Болевой – характеризуется постоянными, упорными болями, к которым присоединяются анорексия, диспепсические проявления, похудание.
3. Псевдоопухолевый – сопровождается симптомами сдавления окружающих органов (холедоха, двенадцатиперстной кишки) с развитием механической желтухи.
4. Латентный – протекает без выраженного болевого синдрома с преобладанием диспепсических расстройств и развитием экзокринной и/или эндокринной недостаточности.
По фазе течения: обострение, ремиссия.
Осложнения: формирование ложных кист – псевдокист, образование псевдоаневризм с кровотечениями, механическая желтуха (сдавление холедоха отечной головкой железы или псевдокистой), дуоденостаз, тромбоз селезеночной вены с кровотечениями из варикозно расширенных вен желудка, панкреатический асцит.
Модифицированная Марсельско-Римская классификация.
Основные формы:
– первичный или алкогольный хронический панкреатит (кальцифицирующий, или панкреатит «малых протоков»);
– вторичный или холепанкреатит (обструктивный, или панкреатит «крупных протоков»).
Клинические варианты:
– рецидивирующий (болевой) хронический панкреатит;
– безболевой хронический панкреатит с экзокринной и/или эндокринной недостаточностью функции поджелудочной железы;
– псевдоопухолевая форма хронического панкреатита (осложнение, связанное с фиброзно-индуративными изменениями в головке поджелудочной железы и сдавлением общего желчного протока);
– идиопатическая форма панкреатита (паренхиматозный) – неясной этиологии.
Хронический холецистит
Классификация (МКБ-10).
Хронический холецистит (шифр К81.1).
По наличию или отсутствию камней:
– калькулезный;
– некалькулезный (бескаменный).
По фазе течения:
– обострение;
– ремиссия.
Осложнения: водянка желчного пузыря, эмпиема желчного пузыря, прободение желчного пузыря (перитонит, пенетрация камней в желудок и двенадцатиперстную кишку, механическая желтуха, холангит).
По этиологии. Микрофлора желчи: колибациллярный, энтерококковый, стрептококковый, стафилококковый, пневмококковый, сальмонеллезный, брюшнотифозный, паратифозный, дизентерийный, бруцеллезный, холерный.
По характеру течения: латентный или субклинический, рецидивирующий (редко, часто), постоянно текущий или персистирующий, с наличием камней или без них.
По фазе заболевания: обострение, затухающее обострение, ремиссия.
Дискинезия желчевыводящих путей
Классификация (рабочая). По первичности поражения:
– первичные дискинезии (как самостоятельная группа заболеваний);
– вторичные дискинезии (при различных заболеваниях желчного пузыря, двенадцатиперстной кишки и поджелудочной железы).
По характеру нарушений моторики:
– гиперкинетическая (гипертоническая);
– гипертоническая дискинезия желчного пузыря;
– гипертонус пузырного протока и сфинктера Одди;
– сочетание этих вариантов.
Гипокинетическая (гипотоническая):
– с гипотонией желчного пузыря;
– с недостаточностью сфинктера Одди;
– с сочетанием этих вариантов.
Смешанная (гипертонически-гипокинетическая дискинезия, при которой гипертонус одних структур сочетается с гипотонией других отделов желчевыводящих путей).
Воспалительные заболевания кишечника
Хронический энтерит
Классификация (рабочая).
По этиологии: постинфекционный, алиментарный, смешанный (инфекционно-алиментарный), паразитарный, лучевой и в результате воздействия других химических и физических факторов, вторичный.
По степени тяжести: легкий, средней степени, тяжелый.
По характеру морфологических изменений: поверхностный, в том числе эрозивный, атрофический (с субатрофией кишечных ворсин, с полной их атрофией), фолликулярный, язвенный.
По фазе заболевания: обострение, затухающее обострение, ремиссия.
Хронический колит
Классификация (рабочая).
По происхождению: инфекционный (специфический, неспецифический), постинфекционный (постдизентерийный и др.), алиментарный, паразитарный, токсический, механический, аллергический, лучевой, симптоматический (панкреатогенный, гастрогенный и др.).
По преимущественной локализации: диффузный (панколит), сегментарный (тифлит, трансверзит, сигмоидит, проктосигмоидит).
По характеру морфологических изменений: поверхностный (в том числе эрозивный), атрофический, язвенный, полипозный, фолликулярный, фиброзный, гнойный.
По преимущественному характеру функциональных нарушений: с гипермоторной дискинезией кишки, с гипомоторной дискинезией кишки.
По фазе заболевания: обострение, затухающее обострение, ремиссия.
Хронический неязвенный колит
Классификация (рабочая).
По происхождению: инфекционный (специфический, неспецифический), постинфекционный (постдизентерийный), алиментарный, паразитарный, токсический, механический, аллергический, лучевой, симптоматический (панкреатогенный, гастрогенный).
По преимущественной локализации: диффузный (панколит), сегментарный (тифлит, трансверзит, сигмоидит, проктосигмоидит).
По характеру морфологических изменений: поверхностный (в том числе эрозивный), атрофический, язвенный, полипозный, фолликулярный, фиброзный, гнойный.
По преимущественному характеру функциональных нарушений: с гипермоторной дискинезией кишки, с гипомоторной дискинезией кишки.
По фазе заболевания: обострение, затухающее обострение, ремиссия.
Хронический гепатит
Классификация (Подымова С. Д., 1983).
По этиологии: вирусный (А, В, ни А, ни В), токсический, токсико-аллергический (лекарственный), алкогольный, неспецифический реактивный, вторичный билиарный при внепеченочном холестазе.
По морфологическим особенностям: агрессивный (активный), персистирующий, холестатический.
По клиническому течению: собственно хронический активный, люпоидный (аутоиммунный), вялотекущий (доброкачественный), холестатический.
По функциональному состоянию печени: компенсированный, декомпенсированный.
Международная классификация (1994).
По этиологии:
– вирусный (В, С, D);
– алкогольный;
– лекарственный;
– токсический;
– аутоиммунный;
– метаболический (при болезни Вильсона – Коновалова, дефиците ?1-ингибитора протеаз);
– хронический вирусный гепатит, вызванный неидентифицированными вирусами;
– хронический гепатит неизвестной этиологии (криптогенный).
Другие классификации.
По этиологическому и патогенетическому критериям:
– хронические вирусные гепатиты B, C, D, G, микст-инфекция;
– неопределенный хронический вирусный гепатит;
– криптогенный хронический гепатит;
– аутоиммунный гепатит (I, II и III типа);
– лекарственный гепатит.
По степени активности:
– минимальная, слабая, умеренная, выраженная;
– при верифицированном вирусном гепатите выделяют: А-фазу репликации, Б-фазу интеграции.
При неверифицированном гепатите различают:
– А-фазу обострения;
– Б-фазу ремиссии.
Цирроз печени
Классификация.
Общепризнанной классификации цирроза печени не существует.
По этиологии выделяют: вирусный, алкогольный и особые формы (первичный билиарный цирроз, болезнь Вильсона – Коновалова).
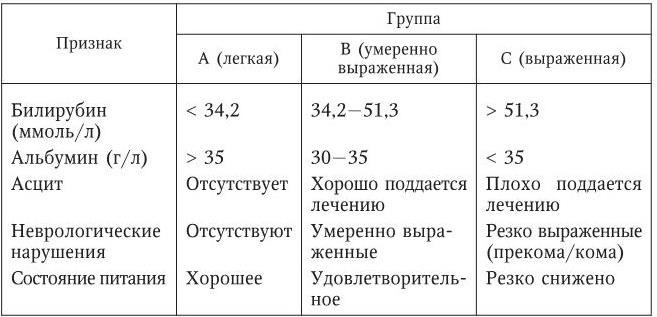
По степени печеночно-клеточной недостаточности: легкая, средняя, тяжелая (группа А, В, С, табл. 52).
По клинической картине выделяют цирроз печени с проявлениями портальной гипертензии:
– без клинически выраженного асцита;
– асцит, купируемый медикаментозно;
Таблица 52
Печеночно-клеточная недостаточность (по Чайльд – Пью)
– ригидный асцит;
– с признаками печеночной недостаточности.
По происхождению: вирусный, алкогольный, алиментарный (белково-витаминная недостаточность), токсический, медикаментозный, при наследственных нарушениях метаболизма, аутоиммунный, криптогенный.
По морфологическим признакам: крупноузловой (макронодуллярный) – размеры узлов регенерации более 3 мм; мелкоузловой (микронодуллярный); смешанный; неполный септальный.
По клиническому варианту: портальный, постнекротический, билиарный (первичный и вторичный), смешанный.
По функциональному состоянию печени: компенсированный, декомпенсированный.
По состоянию портального кровотока: с портальной гипертензией, без портальной гипертензии.
По фазе заболевания: активный, неактивный.
По течению: прогрессирующий, регрессирующий, стационарный.
Классификация (гастроэнтерологический конгресс, 1994).
– вирусные (В, С, D, E, G и неидентифицированные гепатотропные вирусы);
– лекарственные.
Особые формы цирроза печени:
– первичный билиарный цирроз;
– цирроз печени у больных гепатолентикулярной дистрофией (болезнь Вильсона – Коновалова);
– цирроз при наследственной форме дефицита ?1-ингибитора протеаз;
– цирроз при гемохроматозе;
– алкогольный цирроз печени.
Печеночная энцефалопатия.
Различают четыре стадии печеночной энцефалопатии:
1-я – продромальная;
2-я – начинающаяся кома;
3-я – ступор;
4-я – кома.
Синдром раздраженного кишечника
Классификация (рабочая).
По ведущему клиническому симптому.
1. Первый вариант (с преобладанием диареи):
– жидкий стул 2 – 4 раза в день, преимущественно в утренние часы, после завтрака, иногда с примесью слизи;
– изредка неотложные (императивные) позывы на дефекацию;
– отсутствие диареи в ночное время.
2. Второй вариант (с преобладанием запоров):
– отсутствие дефекации в течение двух и более суток;
– чередование запоров с поносами;
– чувство неполного опорожнения кишечника (стул типа «овечьего кала» или лентообразный).
3. Третий вариант(с преобладанием абдоминальных болей и метеоризма – алгическая форма синдрома раздраженного кишечника (СРК)):
– схваткообразные абдоминальные боли, сочетающиеся с метеоризмом;
– болезненность при пальпации спазмированных участков толстой кишки;
– боли, как правило, усиливаются перед дефекацией и уменьшаются после опорожнения кишечника;
– появление болей нередко провоцируется приемом пищи.
Болезнь Крона
Классификация.
Общепризнанной классификации болезни Крона (БК) нет. Обычно определяются анатомическая локализация и распространенность изменений, осложнения, степень тяжести, фаза течения (обострение, ремиссия), активность заболевания.
По степени остроты процесса различают следующие формы:
– молниеносная;
– острая (острый илеит);
– хроническая (рецидивирующая и непрерывно рецидивирующая);
– впервые выявленная хроническая форма (первично хроническая, сопровождающаяся в дальнейшем обострениями каждые 2 – 4 мес.).
По тяжести течения:
1. Легкие формы. Частота стула не более 4 раз в сутки, он либо оформленный, либо кашицеобразный, с примесью крови, слизи; общее состояние больных не страдает: отсутствует лихорадка, потеря массы тела, нет анемии и поражения других органов и систем. При эндоскопии обнаруживается контактная кровоточивость слизистой оболочки, нередко выраженный ее отек и гиперемия.
2. Формы средней степени тяжести. Частота стула до 8 раз в сутки, он не оформлен, со значительной примесью слизи, крови и гноя. Отмечаются боли в животе, чаще в области левой его половины (фланка), фебрильная (до 38 °C) лихорадка, потеря массы тела до 10 кг за последние 1,5 – 2 мес., умеренная анемия (до 100 г/л), увеличенная СОЭ (до 30 мм/ч). При эндоскопии выявляются поверхностные язвы, псевдополипоз, выраженная контактная кровоточивость слизистой оболочки.
3. Тяжелые формы. Частота стула более 10 раз в сутки, может выделяться алая кровь или сгустки крови без кала, иногда выделяется кровянисто-тканевый детрит, слизь и гной в большом количестве. Имеет место выраженная общая интоксикация, высокая лихорадка (38,5 – 39 °C) неправильного типа, похудание более 10 кг менее чем за месяц. При лабораторном обследовании: анемия (содержание гемоглобина ниже 100 г/л), лейкоцитоз более 10 – 12 ? 109/л, СОЭ более 40 – 50 мм/ч, резкая гипопротеинемия, гипергаммаглобулинемия, диспротеинемия. При эндоскопии – еще более выраженные изменения слизистой оболочки, в просвете кишки – много крови, гноя, большое число язв.
По локализации процесса:
– дистальные формы (проктиты и проктосигмоидиты);
– левосторонние (процесс захватывает вышележащие отделы толстой кишки);
– тотальные формы (поражена вся толстая кишка, отличаются наиболее тяжелым течением).
Неспецифический язвенный колит
По клинической форме: острая (молниеносная), хроническая (рецидивирующая, непрерывно рецидивирующая).
По фазе заболевания: обострение, ремиссия, неполная ремиссия.
По степени тяжести: легкая, средняя, тяжелая.
По локализации патологического процесса: проктосигмоидит; левосторонний, субтотальный и тотальный колит.
Осложнения: перфорация, кровотечение, токсическое расширение толстой кишки, артриты, поражение глаз, нефрит.
Синдром мальабсорбции
Классификация (рабочая). По этиологии и патогенезу:
– первичный синдром (врожденные и наследственно обусловленные ферментопатии: недостаточность дисахаридаз и пептидаз щеточной каймы тонкой кишки, недостаточность энтерокиназы, непереносимость моносахаридов и нарушение всасывания аминокислот);
– вторичный синдром (заболевания желудка, желчевыводящих путей, поджелудочной железы, сахарный диабет).
Этиология синдрома мальабсорбции (Белоусова Е. А., Златкина А. Р., 1998).
Гастрогенные (и агастральные): хронические гастриты с секреторной недостаточностью, резекция желудка, демпинг-синдром.
Гепатогенные: хронические гепатиты, циррозы печени, холестаз.
Панкреатогенные: хронический панкреатит, муковисцидоз, резекция поджелудочной железы.
Энтерогенные:
– неинфекционные ферментопатии, недостаточность дисахаридаз (лактазы, сахаразы, мальтазы, инвертазы, трегалазы), целиакия (глютеновая болезнь), тропическая спру, экссудативная энтеропатия, язвенный колит, болезнь Крона, кишечный дисбактериоз;
– инфекционные ферментопатии, бактериальные, вирусные, паразитарные, глистные инвазии.
Сосудистые: хроническая интерстициальная ишемия (ишемический энтерит, ишемический колит).
Системные заболевания с висцеральными проявлениями: амилоидоз, склеродермия; болезнь Уиппла; лимфома; васкулиты.
Эндокринные: диабетическая энтеропатия.
Лекарственные, радиационные, токсические (алкоголь, уремия).
Рак желудка
Классификация (Холдин С. Д.).
Рак желудка с преобладанием местных желудочных проявлений (начиная с синдрома «малых признаков»).
Рак желудка с преобладанием общих нарушений (анемия, кахексия, слабость, утомляемость, потеря трудоспособности).
Рак желудка «маскированный», протекающий с симптомами заболеваний других органов.
Бессимптомный, латентно протекающий рак желудка.
По локализации:
– в антральном отделе (60 – 70 %), – на малой кривизне (10 – 15 %);
– в кардиальном отделе (8 – 10 %), – в дне желудка – 1 %.
Стадии клинического течения рака желудка:
I стадия (соответствует раннему раку желудка). Размеры опухоли 2 см, прорастание только слизистой оболочки, нет метастазов.
II стадия. Размеры опухоли в поперечнике составляют 4 – 5 см, опухоль прорастает подслизистый слой или даже мышцы желудка; имеются метастазы в ближайшие регионарные узлы и реже прорастание в близлежащие органы; осложнения встречаются редко.
III стадия. Опухоль прорастает подсерозный слой или серозу желудка, захватывает соседние органы и ткани, малоподвижна, размеры опухоли увеличиваются, имеется наклонность к распаду; метастазы захватывают узлы III и IV коллекторов лимфатического бассейна желудка; многочисленные осложнения.
IV стадия – конечная. Имеется глобальное поражение желудка; отдаленные метастазы в лимфоузлы (шеи), в кости, печень, легкие.
По гистологическим критериям рак желудка разделяют на аденокарциному, недифференцированный (солидный, скиррозный, перстневидноклеточный), плоскоклеточный, железисто-плоскоклеточный, неклассифицируемый.
Макроскопические особенности роста опухоли позволяют выделить:
– полиповидный или грибовидный рак – характеризуется ростом в просвет желудка, медленно прогрессирует, поздно изъязвляется и метастазирует;
– язвенно-инфильтративный рак – имеет четко очерченные границы, нередко изъязвляется, симулируя доброкачественную язву, быстро растет, рано метастазирует;
– диффузный рак – характеризуется как поверхностным распространением по ходу слизистой оболочки, так и диффузной инфильтрацией желудка с фиброзной реакцией (по типу скирра), приводящей к утолщению и ригидности стенки – пластический линит (linitis plastica), имеет самый неблагоприятный прогноз;
– прочие формы – смешанные варианты строения опухоли, имеющие признаки каких-либо двух из перечисленных форм.
Рак пищевода
Классификация (рабочая).
I стадия – четко отграниченная, небольшая (до 3 см) опухоль, прорастающая только слизистую оболочку и подслизистый слой пищевода. Проходимость пищевода сохранена. Метастазы отсутствуют.
II стадия – опухоль протяженностью 3 – 5 см, прорастает все слои органа, но не выходит за пределы стенки.
III стадия – опухоль протяженностью более 5 см, прорастает всю стенку и переходит на околопищеводную клетчатку. Прорастания в соседние органы нет. Просвет пищевода сужен. Множественные метастазы в регионарные лимфоузлы.
IV стадия – опухоль пенетрирует в близлежащие органы. Множественные метастазы в отдаленные лимфатические узлы.
Колоректальный рак
Классификация (рабочая).
I стадия – небольшая опухоль в слизистой оболочке и подслизистом слое кишечной стенки без метастазов в регионарные лимфатические узлы.
II стадия – опухоль, занимающая не более полуокружности кишечной стенки, не выходящая за ее пределы и не переходящая на соседние органы (возможны единичные метастазы в регионарные лимфоузлы).
III стадия – опухоль занимает более полуокружности кишки, прорастает всю стенку, соседнюю брюшину, без регионарных метастазов или опухоль любых размеров с множественными метастазами в регионарные лимфатические узлы.
IV стадия – большая опухоль, захватывающая соседние органы, с множественными регионарными метастазами или любая опухоль с отдаленными метастазами.
Международная классификация рака предусматривает характеристику опухоли по системе TNM с учетом следующих факторов: первичная опухоль, глубина инвазии, состояние регионарных лимфатических узлов, отдаленные метастазы.
Система TNM для описания анатомической распространенности болезни основывается на оценке 3 компонентов:
T – распространение первичной опухоли;
N – отсутствие или наличие метастазов в регионарных лимфатических узлах и степень их поражения;
M – наличие или отсутствие отдаленных метастазов.
К этим трем компонентам добавляются цифры, указывающие на распространенность злокачественного процесса: T0, T1, T2, T3, T4; N0, N1, N2, N3; M0, M1.
Используются следующие общие определения.
1. T/pT – первичная опухоль:
– TX/pTX – первичная опухоль не может быть оценена;
– T0/pT0 – нет доказательств первичной опухоли;
– Tis/pTis – рак in situ;
– T1/pT1, T2/pT2, T3/pT3, T4/pT4 – размер или местное распространение опухоли в порядке увеличения.
2. N/pN – регионарные лимфатические узлы:
– Nx/pNx – регионарные лимфатические узлы не могут быть оценены;
– N0/pN0 – отсутствуют метастазы в регионарных лимфоузлах;
– N1/pN1, N2/pN2, N3/pN3 – возрастающее поражение регионарных лимфатических узлов.
3. М/pM – отдаленные метастазы:
– MX/pMX – отдаленные метастазы не могут быть оценены;
– M0/pM0 – нет отдаленных метастазов;
– M1/pM1 – имеются отдаленные метастазы.
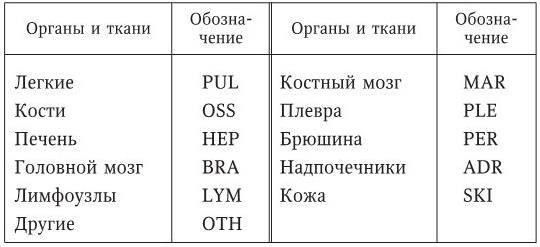
Категория M может быть в дальнейшем специфицирована в соответствии со следующими обозначениями (табл. 53).
Таблица 53
Обозначения категории М