15.1. Классификации некоторых полисистемных и полиметаболических заболеваний
Антифосфолипидный синдром
Антифосфолипидный синдром (АФС) представляет собой клинико-лабораторный синдром, проявляющийся рецидивирующими тромбозами (артериальными и/или венозными), привычным невынашиванием беременности, тромбоцитопенией и циркуляцией в крови антифосфолипидных антител.
Клинические варианты АФС
1. АФС у больных с достоверным диагнозом СКВ (вторичный АФС).
2. АФС у больных с волчаночноподобными проявлениями.
3. Первичный АФС.
4. «Катастрофический» АФС (острая диссеминированная коагулопатия/васкулопатия) с острым мультиорганным тромбозом.
5. Другие микроангиопатические синдромы (тромботическая тромбоцитопеническая пурпура/гемолитико-уремический синдром); HELLP-синдром (гемолиз, повышение активности печеночных ферментов, снижение содержания тромбоцитов, беременность); ДВС-синдром; гипопротромбинемический синдром.
6. «Серонегативный» АФС.
Рассмотрим диагностические критерии АФС (табл. 97).
Таблица 97
Диагностические критерии антифосфолипидного синдрома
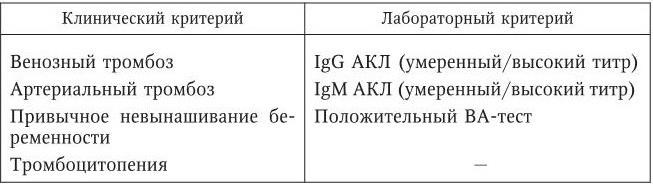
Для диагноза АФС необходимо наличие по крайней мере одного (любого) клинического и одного (любого) лабораторного признака; АФЛА должны выявляться не менее двух раз в течение 3 мес.
Лабораторная диагностика АФС основана в первую очередь на определении ВА с помощью функциональных тестов и АКЛ иммуноферментным методом с использованием иммобилизованного на твердой фазе кардиолипина. АКЛ могут относиться к различным изотипам иммуноглобулинов (IgG, IgM, IgA). Частота обнаружения IgG АКЛ в сыворотках здоровых людей варьируется от 0 % до 14 %. Таким образом, однократное обнаружение АФЛ не может служить основанием для постановки диагноза АФС.
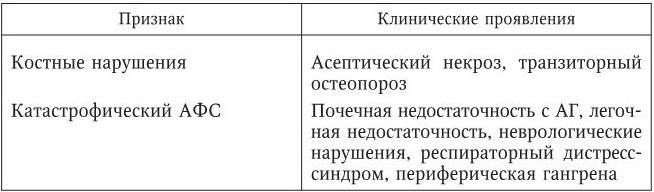
Основные клинические проявления АФС следующие (табл. 98).
Таблица 98
Основные клинические проявления антифосфолипидного синдрома

Метаболический синдром (Критерии ВОЗ, 1998)
Метаболический синдром – совокупность клинических, лабораторных и инструментальных признаков, объединенных единым патогенезом, ускоряющим коморбидное течение ишемической болезни сердца, артериальной гипертонии, абдоминального ожирения и нарушений углеводного обмена.
Классификация метаболического синдрома (рабочая, табл. 99).
Таблица 99
Классификация метаболического синдрома

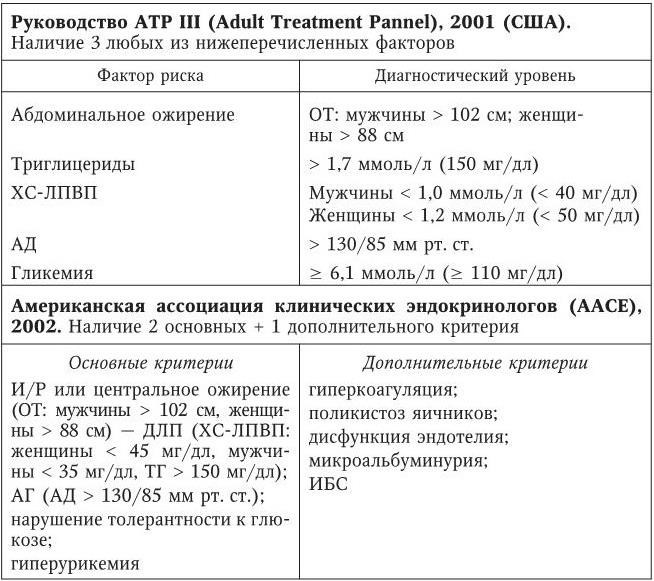
Современные критерии метаболического синдрома
Основной критерий: абдоминальное ожирение (окружность талии > 94 для мужчин; > 80 для женщин) + дополнительные факторы:
глюкоза плазмы натощак > 5,6 ммоль/л;
ТГ > 1,7 ммоль/л;
ЛПВП < 1,03 для мужчин; < 1,29 для женщин;
АД > 130/85.
Синдром диссеминированного внутрисосудистого свертывания
Диссеминированное внутрисосудистое свертывание крови (ДВС-синдром) – неспецифический общепатологический процесс, в основе которого лежит активация свертывания крови и агрегации тромбоцитов, ведущая к циркуляции избыточного количества тромбина и образованию микросгустков и агрегатов клеток, блокирующих микроциркуляцию в органах и вызывающих их дисфункцию, с вторичной активацией фибринолиза и истощением плазменных ферментных систем, нередко сопровождающимся профузными кровотечениями.
Классификация ДВС-синдрома по этиологическому, патогенетическому и клиническому принципам.
Этиологическая классификация (Мачабели М. С., 1981).
I. Тромбогеморрагические синдромы с преобладанием активации по линии внешней системы гемостаза, вызванные появлением тканевого тромбопластина в кровотоке.
1. Введение извне тканевого тромбопластина.
2. Введение извне тромбина.
3. Хирургическая травма: операции на сердце, легких, предстательной железе, поджелудочной железе, матке.
4. Генерализованный тромбоз.
5. Акушерская патология.
6. Ожоги.
7. Кровопотеря.
8. Геморрагический и травматический шок.
9. Метастатический рак: рак поджелудочной железы, рак предстательной железы.
10. Отравление ядами некоторых видов змей.
11. Внезапная смерть.
12. Мезентериальный тромбоз с геморрагическими проявлениями.
13. Геморрагические инфаркты.
14. Тромбоз легочной артерии с кровохарканьем.
15. Гипоксия.
II. Тромбогеморрагические синдромы с преобладанием активации по линии внутренней системы гемостаза, вызванные появлением клеточно-тромбоцитарного, эритроцитарного и лейкоцитарного тромбопластина в кровотоке.
1. Хронические лейкозы.
2. Эритремия.
3. Тромбоцитемии, сопровождающие другие заболевания, а также состояния после спленэктомии.
4. Гемолитическая анемия.
5. Переливание несовместимой крови.
6. Пароксизмальная ночная гемоглобинурия.
7. Гемолитический шок.
8. Гемолитическая уремия.
9. Отравление ядами некоторых видов змей.
III. Тромбогеморрагические синдромы с преобладанием активации по линии системы гемостаза, связанные с острым и хроническим васкулитом.
А. Патологические состояния, при которых создаются условия для поступления в кровоток бактерий.
1. Феномен Санарелли.
2. Феномен Швартцмана.
3. Септический аборт.
4. Дифтерия.
5. Дизентерия.
6. Тонзиллит.
7. Менингококковый сепсис.
8. Гастроэнтериты.
9. Кумариновый некроз.
Б. Аллергические реакции.
1. Феномен Артюса.
2. Болезнь Мошкович – тромботическая тромбоцитопеническая пурпура.
3. Болезнь Шенлейна – Геноха.
4. Анафилактические состояния.
5. Заболевания, приводящие к геморрагическому нефриту с цилиндрурией.
Патогенетическая классификация по стадиям (Мачабели М. С., 1981).
I – гиперкоагуляция и тромбообразование (характеризуется поступлением в кровоток тромбопластина);
II – нарастающая коагулопатия потребления с усилением фибринолитической активности;
III – дефибринационно-фибринолитическая (характеризуется глубокой гипокоагуляцией, вплоть до полной несвертываемости крови и выраженной тромбоцитопении);
IV – восстановительная стадия или стадия остаточных тромбозов и блокад (характеризуется восстановлением фибриногена и других факторов свертывания крови).
Клиническая классификация.
1. Острый (вплоть до молниеносного).
2. Подострый.
3. Хронический.
4. Рецидивирующий.
Узловатая эритема
Узловатая эритема – симптомокомплекс специфических воспалительных узловатых изменений кожи и подкожной клетчатки, сопутствующий инфекционным и неинфекционным воспалительным и инфильтрационным процессам.
Классификация узловатой эритемы (рабочая).
1. Развиваются узловатые изменения кожи и подкожной клетчатки после или на фоне общих инфекций:
– стрептококковая ангина;
– скарлатина;
– туберкулез;
– бруцеллез;
– лепра;
– сифилис;
– микозы (кандидозы).
2. Реже сенсибилизирующий агент относится к медикаментам (антибиотики, сульфаниламиды, контрацептивы, йод, бром, вакцины и сыворотки).
3. Узловатая эритема бывает кожным синдромом саркоидоза (50 – 70 % случаев).
4. Иногда узловатая эритема выступает в качестве паранеопластического симптома.
5. Часто обусловлена аллергическим узловатым васкулитом.
6. Гиподермит подострый мигрирующий Вилановы и Пиноля.
7. Проявление системных заболеваний соединительной ткани (СКВ, ревматизм).
8. Симптом лимфопролиферативных заболеваний.
Предрасполагающие факторы: простуда, застойные явления в нижних конечностях, гипертоническая болезнь.
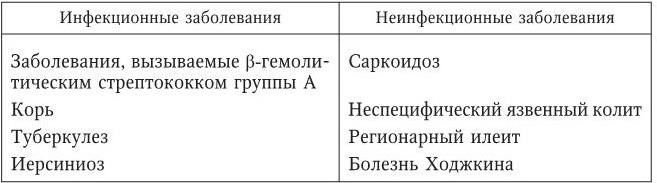
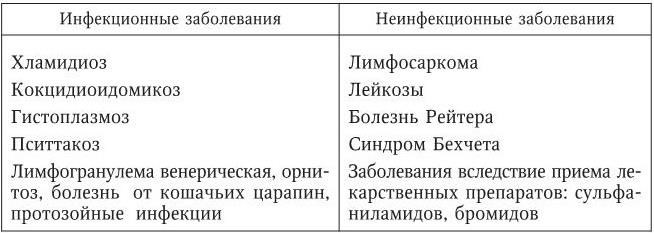
Рассмотрим заболевания, сопровождающиеся развитием узловатой эритемы (табл. 100).
Таблица 100
Заболевания, сопровождающиеся развитием узловатой эритемы
Артериопатии
Артериопатии – неспецифические заболевания сосудов артериального типа, воспалительного и невоспалительного характера.
Классификация артериопатий (рабочая).
1. Поражения артериальной стенки.
Атеросклероз.
Аутоиммунная ангиопатия.
Группа узелкового полиартериита (болезнь Кавасаки, синдром Когана, синдром Бехчета).
Группа гиперчувствительных ангиитов (смешанная криоглобулинемия, злокачественный артериит, артериит коллагеновых болезней: узелковый периартериит, дерматомиозит, системная склеродермия).
Группа гигантоклеточного артериита (артериит Такаясу, темпоральный артериит).
Эндокринная ангиопатия.
Сахарный диабет.
Облитерирующий эндартериит (облитерирующий тромбангиит, болезнь Бюргера).
Сосудистые гипотонии (врожденные, приобретенные).
Врожденные дефекты артериальной стенки.
Псевдоксантома эластичная.
Синдром Элерса – Данлоса.
Синдром большой артерии.
Синдром Марфана.
Кистозная болезнь адвентиции.
Кистозная болезнь медии.
2. Поражения стенки сосуда вследствие травмы.
Острая и тупая травма с тромбозом артерии.
Ятрогенные повреждения (катетеризация сердца и сосудов, артериография).
Хронический травматический артериит.
Хронический пострадиационный артериит.
Аллергический синдром.
3. Поражения стенки сосуда вследствие сдавления.
Врожденные (фибромускулярная дисплазия).
Приобретенные – нейроваскулярные синдромы сдавления верхних конечностей (передней лестничной мышцы, шейного ребра, костоклавикулярный, малой грудной мышцы, гиперабдукционный, «плечо – кисть»).
4. Поражения вследствие внутрисосудистого фактора, метаболических нарушений.
Дислипидемия.
Гиперкоагуляция.
Холодовая агглютинация.
Истинная полицитемия.
Азотемическая артериопатия.
Гемодиализный шунт.
Синдром гипервязкости.
Миелопролиферативные расстройства.
Миелома.
Макроглобулинемия.
Криоглобулинемия.
Неоплазия.
Доброкачественная моноклональная гаммапатия.
Гомоцистеинемия.
5. Поражения и дисфункция капилляров (ангиоригоз или трофоангионевроз).
Акроцианоз.
Эритроцианоз.
Акропарестезии.
Ливедо.
Эритромелалгия.
Ишемический синдром Марторелла.
Локальный гипертензивный синдром артерий нижних конечностей.
Холодовой эритроцианоз (ознобления, или пернионы, холодовой нейроваскулит, траншейная стопа).
Болезнь Рейно.
Болезнь Рейля.
Вибрационная болезнь.
Васкулиты
Васкулиты – неспецифические воспалительные полифокусные поражения сосудов различного калибра (преимущественно артериальных), обладающие чертами системных воспалительных реакций и протекающие с нарушением трофики и функции различных тканей и органов.
Классификация васкулитов (рабочая).
1. Первичные (системные заболевания сосудов):
– неспецифический аортоартериит (синонимы: «болезнь Такаясу», «синдром дуги аорты»);
– гигантоклеточный артериит (синонимы: «височный артериит», «сенильный артериит», «болезнь Хортона»);
– узелковый полиартериит;
– болезнь Кавасаки;
– гранулематоз Вегенера;
– микроскопический полиангиит;
– эозинофильный ангиит и гранулематоз (синоним: «синдром Черджа – Стросса»);
– криоглобулинемический васкулит;
– пурпура Шенлейна – Геноха (синоним: «геморрагический васкулит»).
2. Вторичные (развиваются как элемент другого заболевания и могут рассматриваться либо как факультативное, необязательное проявление, либо как осложнение):
– на фоне инфекционных болезней (скарлатина, сыпной тиф, менингит, сепсис);
– на фоне кожных заболеваний (псориаз);
– как проявления злокачественной опухоли.
Классификация системных васкулитов (Chappel Hill Consensus Conference, 1992, табл. 101).
Таблица 101
Классификация системных васкулитов


*АНЦА – ассоциированные васкулиты (антитела к цитоплазме нейтрофилов).
Рассмотрим дифференциально-диагностические признаки васкулитов с поражением сосудов мелкого калибра (табл. 102).
Таблица 102
Дифференциально-диагностические признаки васкулитов с поражением сосудов мелкого калибра
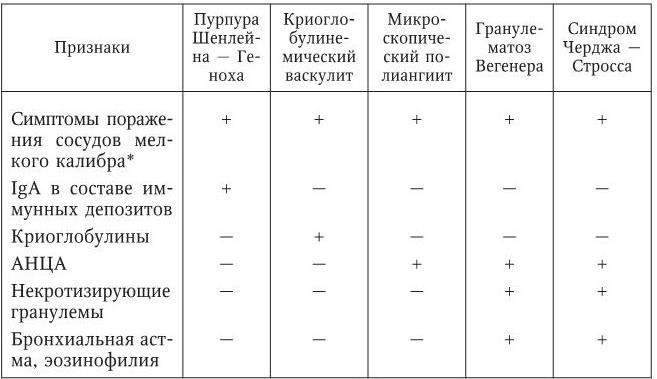
*Сосудистая пурпура, гломерулонефрит, абдоминалгии, периферическая нейропатия, миалгии, артралгии.
Артропатии (при неревматических заболеваниях)
Классификация (рубрификация МКБ, класс XII).
1.0. Аллергические заболевания.
1.1. Сывороточная болезнь.
1.2. Лекарственная болезнь.
1.3. Другие аллергические состояния.
2.0. Метаболические нарушения.
2.1. Амилоидоз.
2.2. Охроноз.
2.3. Гиперлипидемия.
2.4. Гемохроматоз.
3.0. Врожденные дефекты метаболизма соединительной ткани.
3.1. Синдром Марфана.
3.2. Синдром Элерса – Данлоса.
3.3. Синдром гипермобильности.
3.4. Мукополисахаридоз.
4.0. Эндокринные заболевания.
4.1. Сахарный диабет.
4.2. Акромегалия.
4.3. Гиперпаратиреоз.
4.4. Гипертиреоз.
4.5. Гипотиреоз.
5.0. Поражение нервной системы.
5.1. Артропатия Шарко.
5.2. Альгонейродистрофия.
5.3. Компрессионные синдромы.
6.0. Болезни системы крови.
6.1. Гемофилия.
6.2. Гемоглобинопатии.
6.3. Лейкозы.
6.4. Злокачественный ретикулез.
6.5. Множественная миелома.
7.0. Паранеопластический синдром.
8.0. Профессиональные болезни.
8.1. Вибрационная болезнь.
8.2. Силикоз.
8.3. Кессонная болезнь.
9.0. Саркоидоз.
9.1. Периодическая болезнь.
9.2. Хронический активный гепатит.
9.3. Гиповитаминоз С.
Миопатии и миодистрофии
Миопатии – различные по происхождению системные поражения скелетных мышц с нарушением их трофики, уменьшением мышечной массы, развитием мышечной слабости, снижением различных характеристик движений.
Классификация.
А) Первичные.
I. Врожденные структурные миопатии и дистрофии.
1. Синдром «вялого ребенка».
2. Болезнь центрального стержня.
3. Болезнь множественных центральных стержней.
4. Немалиновая миопатия.
5. Врожденная острая фатальная миопатия.
6. Врожденная относительно непрогрессирующая или медленно прогрессирующая миопатия.
7. Центронуклеарная миопатия.
7.1. Центронуклеарная миопатия с рецессивным Х-сцепленным типом наследования.
7.2. Центронуклеарная миопатия с аутосомно-доминантным типом наследования.
7.3. Центронуклеарная миопатия с аутосомно-рецессивным типом наследования.
8. Врожденная миопатия с диспропорцией типов мышечных волокон.
9. Миопатия с накоплением телец, сходных с отпечатками пальцев.
10. Саркотубулярная миопатия.
11. Врожденная мышечная дистрофия первого типа.
12. Врожденная мышечная дистрофия второго типа (синдром Фукуямы).
II. Прогрессирующие мышечные дистрофии.
1. Прогрессирующая мышечная дистрофия Дюшена.2. Прогрессирующая мышечная дистрофия Беккера.
3. Прогрессирующая мышечная дистрофия Эмери – Дрейфуса.
4. Конечностно-поясные формы мышечных дистрофий.
5. Конечностно-поясная форма прогрессирующей мышечной дистрофии. Тазово-бедренный тип Лейдена – Мебиуса.
6. Конечностно-поясная форма прогрессирующей мышечной дистрофии. Лопаточно-бедренный тип Эрба.
7. Конечностно-поясная форма прогрессирующей мышечной дистрофии. Аутосомно-доминантный тип.
III. Дистальные миопатии.
1. Дистальная миопатия с ранним дебютом первого типа.2. Дистальная миопатия с ранним дебютом второго типа.
3. Дистальная миопатия с поздним дебютом первого типа. Форма Веландера.
4. Дистальная миопатия с поздним дебютом второго типа.
5. Миотоническая дистрофия Россолимо – Куршмана – Штейнерта – Баттена.
Б) Вторичные.
1. Ишемическая полимиопатия.
2. Посттравматическая полимиопатия.
3. Тепловая полимиопатия.
4. Лекарственная полимиопатия (при приеме статинов, блокаторов всасывания холестерина, ?-адреноблокаторов).






