Репродуктивный период
Репродуктивный период, или период половой зрелости, (18–45 лет), – наиболее продолжительный период в жизни женщины. В это время активизируются все функции полового аппарата, связанные с деторождением. В этом периоде у женщин наступают беременность и роды.
Репродуктивная система в этот период характеризуется определенными морфологическими данными. Женские половые органы делят на наружные и внутренние. К наружным половым органам относят лобок, большие и малые половые губы, клитор преддверия влагалища и промежность (рис. 2.1).
Лобок, лонный бугор (mons pubis, mous veneris) представляет собой треугольную площадку на нижней части передней брюшной стенки со значительно развитой жировой клетчаткой. С наступлением половой зрелости вся область лобка покрывается волосами. У женщин верхняя граница волосяного покрова представляет почти горизонтальную линию.
Большие половые губы (labia majora pudendi) – это две складки кожи, покрытые волосами, ограничивающие с боков половую щель (rima pudendi). В толще больших половых губ располагается богатая жиром клетчатка, в которой проходят сосуды, нервы, а также большие (бартолиновы) железы преддверия (glandulae vestibulares majores, glandulae vestibulares Bartholini). Они находятся на границе передней и средней трети губ. Спереди большие половые губы образуют переднюю спайку (comissura labiorum anterior). Сзади, соединяясь по средней линии, они образуют заднюю спайку (comissura labiorum posterior).
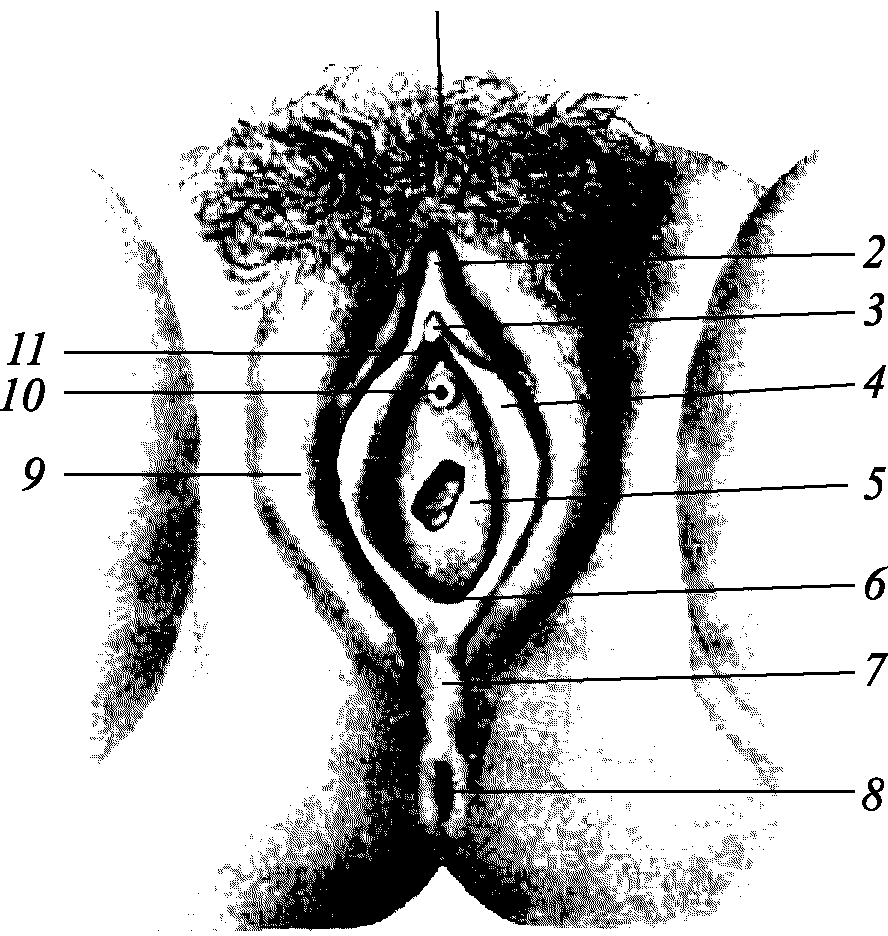
Рис. 2.1. Наружные половые органы женщины: 1 – лобок; 2 – крайняя плоть клитора; 3 – клитор; 4 – малая половая губа; 5 – девственная плева; 6 – задняя спайка; 7 – промежность; 8 – заднепроходное отверстие; 9 – большая половая губа; 10 – наружное отверстие мочеиспускательного канала; 11 – уздечка клитора
Малые половые губы(labia minora pudendi) расположены кнутри от больших половых губ. Кожа, покрывающая их, бледно–розового цвета, без волосяного покрова, богата сальными железами, венозными сосудами и нервными окончаниями. Спереди малые половые губы раздваиваются и образуют две пары ножек. Верхняя пара ножек обеих губ, соединяясь над клитором, образует крайнюю плоть клитора (preputium clitoridis), нижняя пара, соединяясь под клитором, образует его уздечку (frenulum clitoridis).
Клитор(clitor) – аналог мужского полового члена. Состоит из двух слившихся пещеристых тел, ножки клитора прикрепляются к надкостнице лобковых костей. В нем различают головку и тело. Клитор обильно снабжен сосудами и нервами, он является органом полового чувства. Ниже клитора располагается наружное отверстие мочеиспускательного канала.
Преддверие влагалища(vestubulum vaginae) – это пространство, ограниченное спереди клитором, сзади – задней спайкой половых губ, с боков – внутренней поверхностью малых половых губ. Границей преддверия является девственная плева или ее остатки. В преддверии влагалища открывается наружное отверстие мочеиспускательного канала и выводные протоки больших желез преддверия.
Девственная плева(pymen) является границей между внутренними и наружными половыми органами. Это соединительнотканная перепонка, покрытая многослойным плоским эпителием снаружи и изнутри. В ее соединительнотканной основе имеются мышечные пучки и эластичные волокна, кровеносные сосуды, нервы. В девственной плеве есть отверстие. При первом половом сношении происходит разрыв девственной плевы, обычно сопровождающийся кровотечением из поврежденных сосудов. После разрыва от плевы остаются образования, похожие на сосочки (carunculae hymenales).
Промежность(perinemu) – кожно–ленточная фасциальная пластинка, расположенная между задней спайкой больших половых губ и копчиком.
К внутренним половым органам относят влагалище, матку и придатки (маточные трубы и яичники) (рис. 2.2, 2.3).
Влагалище(vagina) – это мышечно–эластичная трубка, расположенная в малом тазу, участвующая в процессе оплодотворения, в родах составляет часть родового канала. Влагалище располагается под углом к вертикальной линии. Оно охватывает шейку матки и заканчивается в области преддверия. Длина влагалища в среднем составляет 7–8 см. Передняя и задняя его стенки обычно соприкасаются. Сверху в просвет влагалища выступает влагалищная часть шейки матки, вокруг которой оно образует своды. Различают четыре свода влагалища: передний, задний и два боковых. Самый глубокий – задний свод. Передняя стенка влагалища соприкасается с дном мочевого пузыря в верхней части, а ниже – с мочеиспускательным каналом, задняя стенка влагалища прилегает к прямой кишке. Стенка влагалища состоит из трех оболочек: слизистой, мышечной и соединительнотканной. Слизистая оболочка собрана в многочисленные поперечные складки. Влагалище выстлано многослойным плоским эпителием, слизистая влагалища лишена желез. Состояние эпителия зависит от уровня эстрогенов, циркулирующих в крови женщины. Мышечный слой состоит из наружного продольного и внутреннего циркулярного, более развитого, который содержит большое количество эластичных волокон. Соединительнотканная оболочка образована рыхлой волокнистой соединительной тканью, связывающей его с соседними органами.
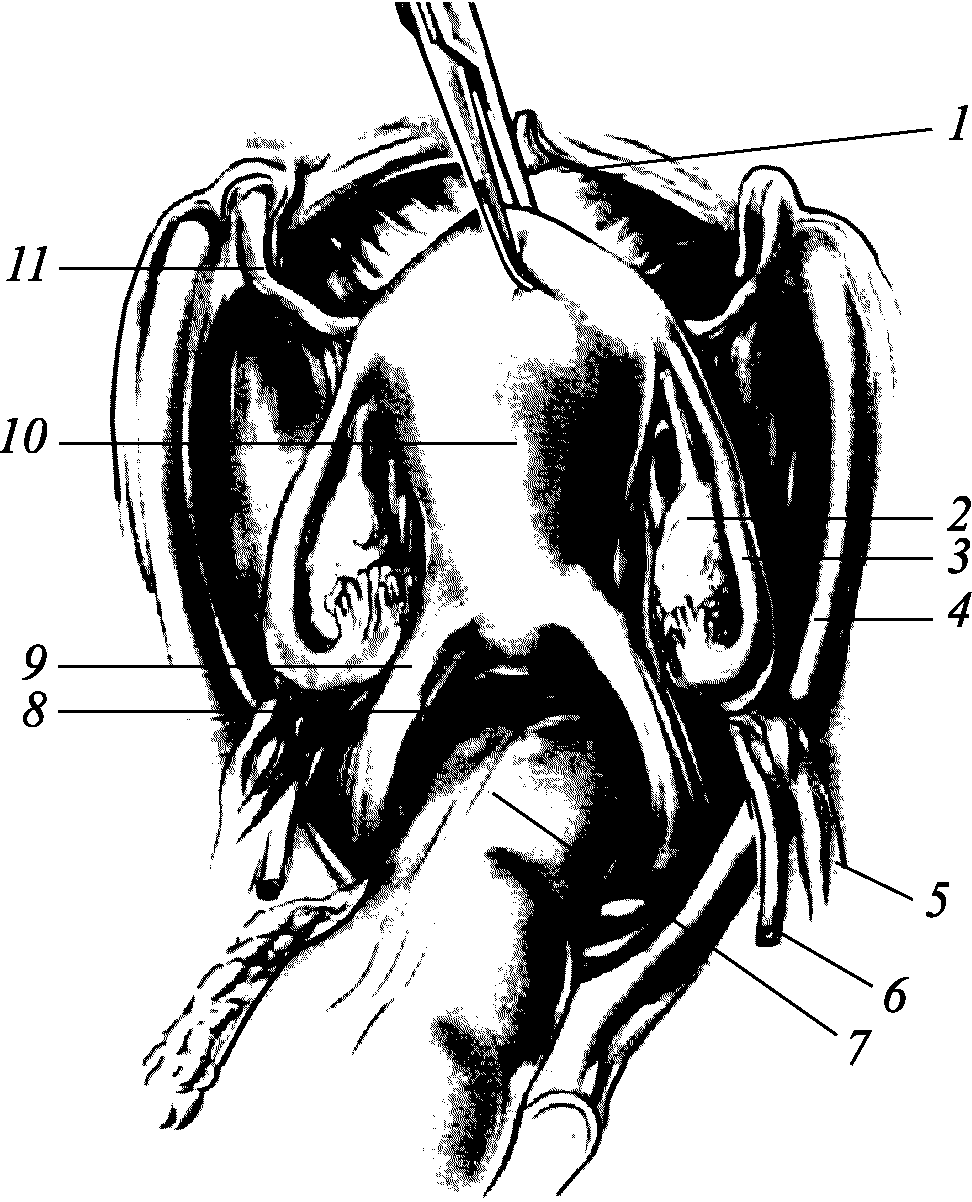
Рис. 2.2. Внутренние половые органы: 1 – мочевой пузырь; 2 – яичник; 3 – труба; 4 – наружные подвздошные сосуды; 5 – яичниковые сосуды; 6 – уретра; 7 – прямая кишка, 8 – дугласово пространство; 9 – маточнокрестцовая связка; 10 – матка; 11 – круглая связка
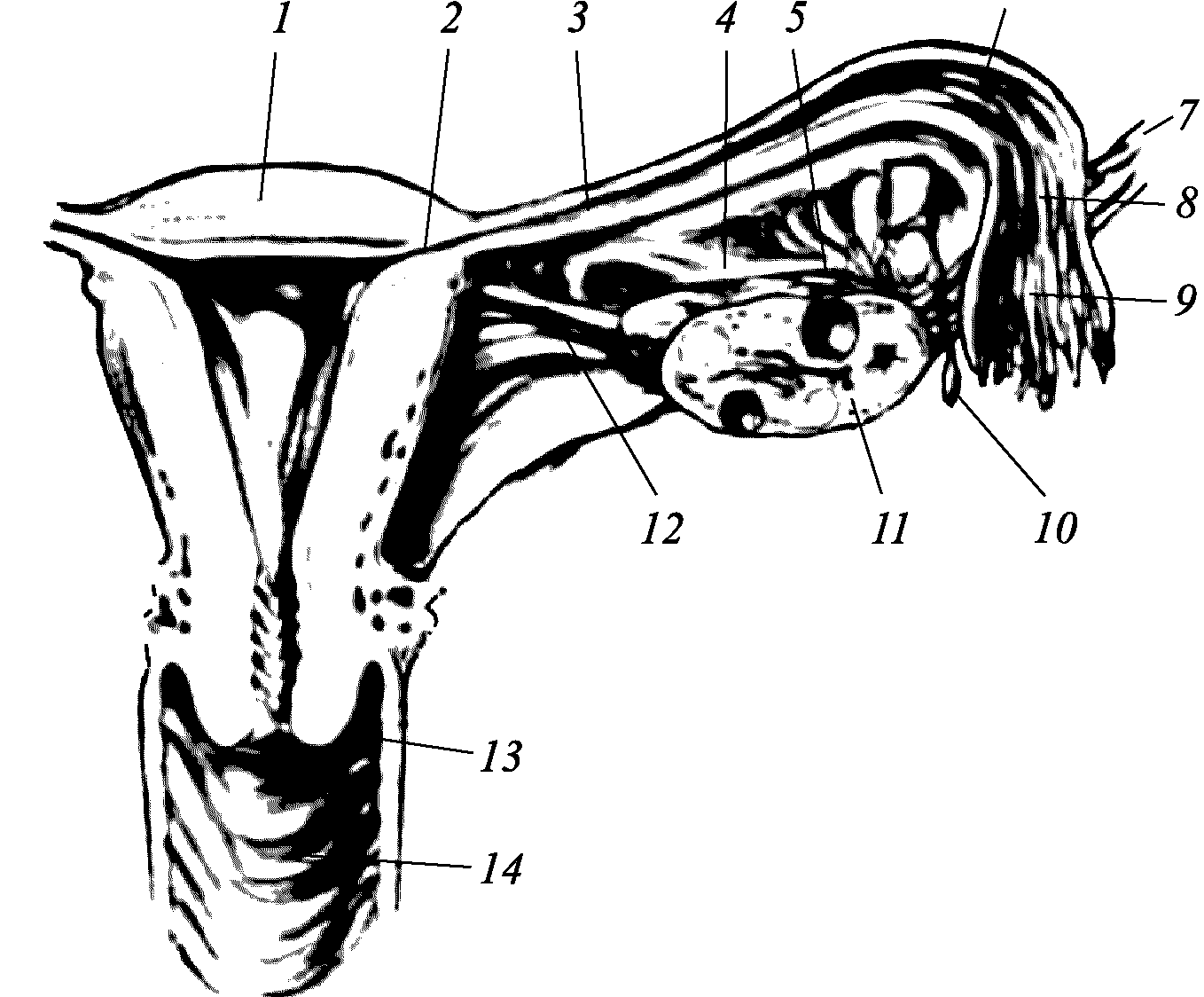
Рис. 2.3. Внутренние половые органы и их взаимоотношение: 1 – матка; 2 – интрамуральная часть трубы; 3 – истмическая часть трубы; 4 – мезосальпингс; 5 – мезоовариум; 6 – ампулярная часть трубы; 7 – воронко–тазовая; 8 – труба; 9 – воронка; 10 – гидатида морганьи; 11 – яичник; 12 – маточно–яичниковая связка; 13 – свод влагалища; 14 – влагалище
Кровоснабжение влагалища осуществляется маточной артерией, а также ветвями нижней мочепузырной, средней прямокишечной и внутренней половой артерий. В адвентиции (соединительнотканной части) имеются многочисленные вены, формирующие влагалищное венозное сплетение. Оттекает венозная кровь в систему внутренней подвздошной вены.
Лимфатические сосуды идут от верхней и средней трети влагалища во внутренние подвздошные и крестцовые лимфатические узлы, а от нижней трети – в глубокие и поверхностные паховые лимфатические узлы. Иннервируется влагалище симпатической и парасимпатической нервной системой.
В просвете влагалища содержится 0,5–1,5 мл жидкости, образующейся за счет транссудата из кровеносных и лимфатических сосудов и слизи, которая вырабатывается эпителиальными клетками желез эндометрия и слизистой оболочки цервикального канала. Реакция влагалищного содержимого кислая за счет молочной кислоты, образующейся из гликогена под действием палочек Дедерлейна. Молочная кислота уничтожает патогенные микробы, способствуя процессу самоочищения влагалища. В соответствии с характером клеточного содержимого и микрофлоры влагалища различают четыре степени его чистоты. При 1–й степени чистоты в нем присутствуют только клетки эпителия и палочки Дедерлейна, реакция содержимого кислая (рН 4,0–4,5). При 2–й степени чистоты палочек Дедерлейна во влагалище содержится меньше, появляются лейкоциты в небольшом количестве, клетки эпителия, грамположительные диплококки, реакция кислая (рН 5,0–5,5). При 3–й степени чистоты отмечается мало палочек Дедерлейна, значительное количество лейкоцитов и разнообразная микрофлора, реакция слабокислая или слабощелочная (рН 6,0–7,2). При 4–й степени чистоты палочки Дедерлейна отсутствуют, обнаруживаются различные микробы: стрептококки, стафилококки, нередко встречаются трихомонады, много лейкоцитов, реакция щелочная (рН выше 7,2).
Первая и вторая степени чистоты – признак здорового состояния, а 3–я и 4–я свидетельствуют о воспалительном процессе.
Матка (uterus) – полый мышечный орган (рис. 2.4), имеющий грушевидную форму. Располагается она в малом тазу между мочевым пузырем и прямой кишкой. Вес матки – около 50 г, длина – 7–8 см, толщина стенок – 1–2 см. В матке различают дно, тело и шейку. Участок между телом матки и шейкой называется перешейком. Верхняя выпуклая часть матки, располагающаяся выше места отхождения маточных труб, – дно матки. Тело матки имеет треугольную форму. В верхнем отделе и сбоку от тела матки отходят маточные трубы, а спереди – круглые связки.
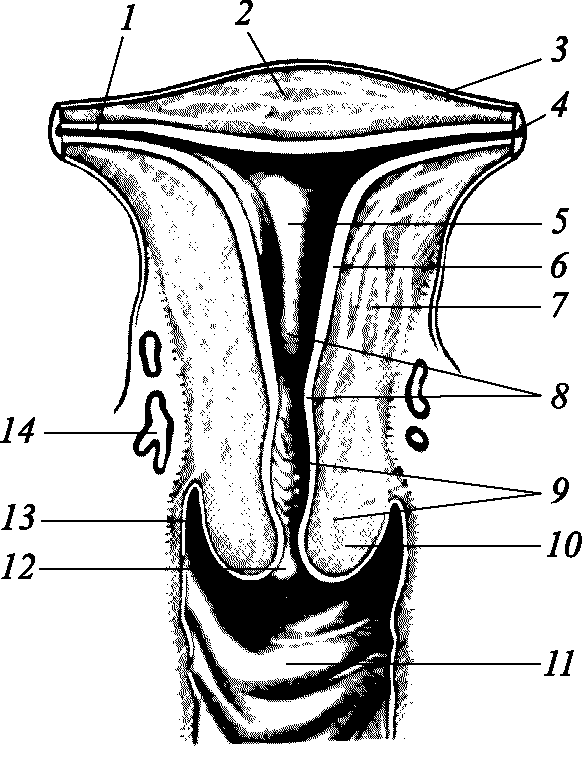
Рис. 2.4. Структура матки: 1 – интерстициальная часть трубы; 2 – дно; 3 – периметрии (сероза); 4 – трубные углы; 5 – тело; 6 – эндометрий; 7 – миометрий; 8 – истмическая часть и внутренний зев; 9 – цервикальныи канал и надвлагалищная часть шейки матки; 10 – влагалищная часть шейки матки; 11 – влагалище; 12 – наружный зев; 13 – влагалищный свод; 14 – маточные сосуды
Передняя и задняя стенки матки соприкасаются друг с другом, поэтому полость тела матки имеет вид узкой щели. Матка расположена в малом тазу несколько ближе к его передней стенке и наклонена вперед (andeversio). Тело матки находится под углом по отношению к шейке матки (anteflexio).
Канал шейки матки соединяет полость матки и влагалища. В шейке матки различают две части. Надвлагалищная часть располагается над влагалищем в брюшной полости. Влагалищная часть вдается в полость влагалища и покрыта так же, как и влагалище, многослойным плоским эпителием. Слизистая оболочка шеечного канала выстлана цилиндрическим эпителием и имеет складчатый характер. В толще слизистой оболочки расположены железы с широким просветом, заполненным слизистым секретом.
Стенка матки состоит из трех слоев. Слизистая оболочка (эндометрий) выстилает полость матки, толщина ее до 1 мм. У женщин репродуктивного возраста она состоит из двух слоев: базального и функционального. Базальный слой граничит с мышечным и имеет большое количество желез с узким просветом, выстланным цилиндрическим эпителием. В функциональном слое эндометрия под действием гормонов на протяжении менструального цикла происходят структурные и морфофункциональные изменения.
Мышечный слой тела матки (миометрий) хорошо развит и представляет собой густые сплетения. Мускулатура матки соответственно ходу мышечных пучков подразделяется на три слоя: наружный серозный – продольный, средний – круговой, или циркулярный, внутренний – подслизистый, состоящий из продольных и циркулярных пучков мышц. В шейке матки и в области перешейка мышечный слой тоньше, а больше соединительнотканных элементов.
Серозная оболочка состоит из тонкого слоя соединительной ткани и покрывающего ее мезотелия. Брюшина с внутренней поверхности передней брюшной стенки переходит на мочевой пузырь, затем на матку, образуя на уровне перешейка пузырно–маточное углубление. Покрывая тело матки, брюшина в месте перехода с задней стенки на прямую кишку образует прямокишечно–маточное углубление – дугласов карман. Кровоснабжается матка (рис. 2.5) из маточной артерии (a. uberina) и яичниковой артерии (a. ovarica). Дно матки кровоснабжается также за счет артерий круглых связок. Маточная артерия отходит от a. iliaca inferna, идет по боковой стенке таза. Не доходя до шейки матки 1–2 см, она образует перекрест с мочеточником, затем делится на 2 шеечно–влагалищные ветви – нисходящую и восходящую, идущую к верхнему углу матки. В области дна она дает 2 ветви, идущие к трубе и яичнику. Лимфоотток – лимфатические сосуды тела матки идут в верхнем отделе широких связок, отводя лимфу в поясничные и крестцовые узлы, лимфа от дна матки отводится в паховые лимфоузлы. Иннервируется матка симпатической и парасимпатической нервной системой.
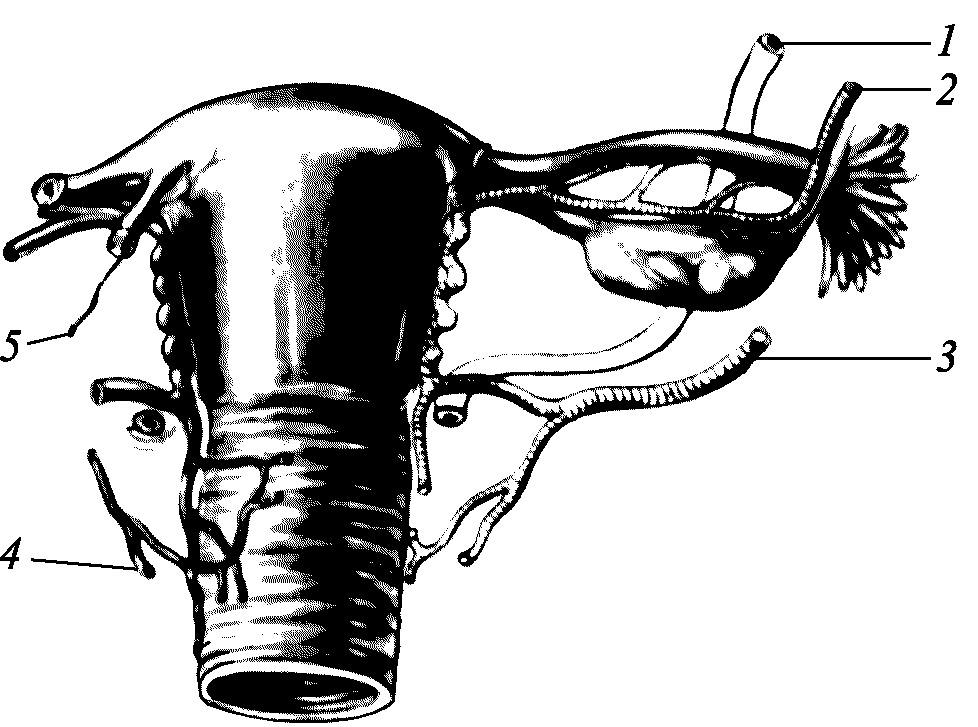
Рис. 2.5. Артерии внутренних половых органов: 1 – мочеточник; 2 – яичниковая артерия (a. ovarica); 3 – a. utenna; 4 – внутренняя половая артерия; 5 – артерия круглой связки
Симпатическая осуществляет свое влияние через plexus hypogastricus inferior (тазового) сплетения, парасимпатическая – через nn. splanchnici pelvim (тазовыми нервами).
Маточные трубы (tubae uterinae, salpinges) начинаются от углов матки и идут между метками широких связок (рис. 2.6). Длина труб – 10–12 см, просвет трубы сообщается с полостью матки, где диаметр трубы – 0,5–1,0 мм. Это интерстициальная часть трубы – отдел, проходящий в толще миометрия. Далее просвет трубы шире – это перешеечная, или истмическая часть. Самая широкая часть трубы – ампулярная, которая заканчивается воронкой диаметром 6–8 мм. Края воронки имеют вид бахромок – фимбрий.
Стенка трубы состоит из 3 слоев: слизистого, мышечного и серозного.
Слизистая оболочка трубы образует продольные складки, покрыта однослойным цилиндрическим мерцательным эпителием, реснички которого мерцают в сторону матки. Между клетками эпителия располагаются секреторные клетки, они выделяют секрет в полость трубы.
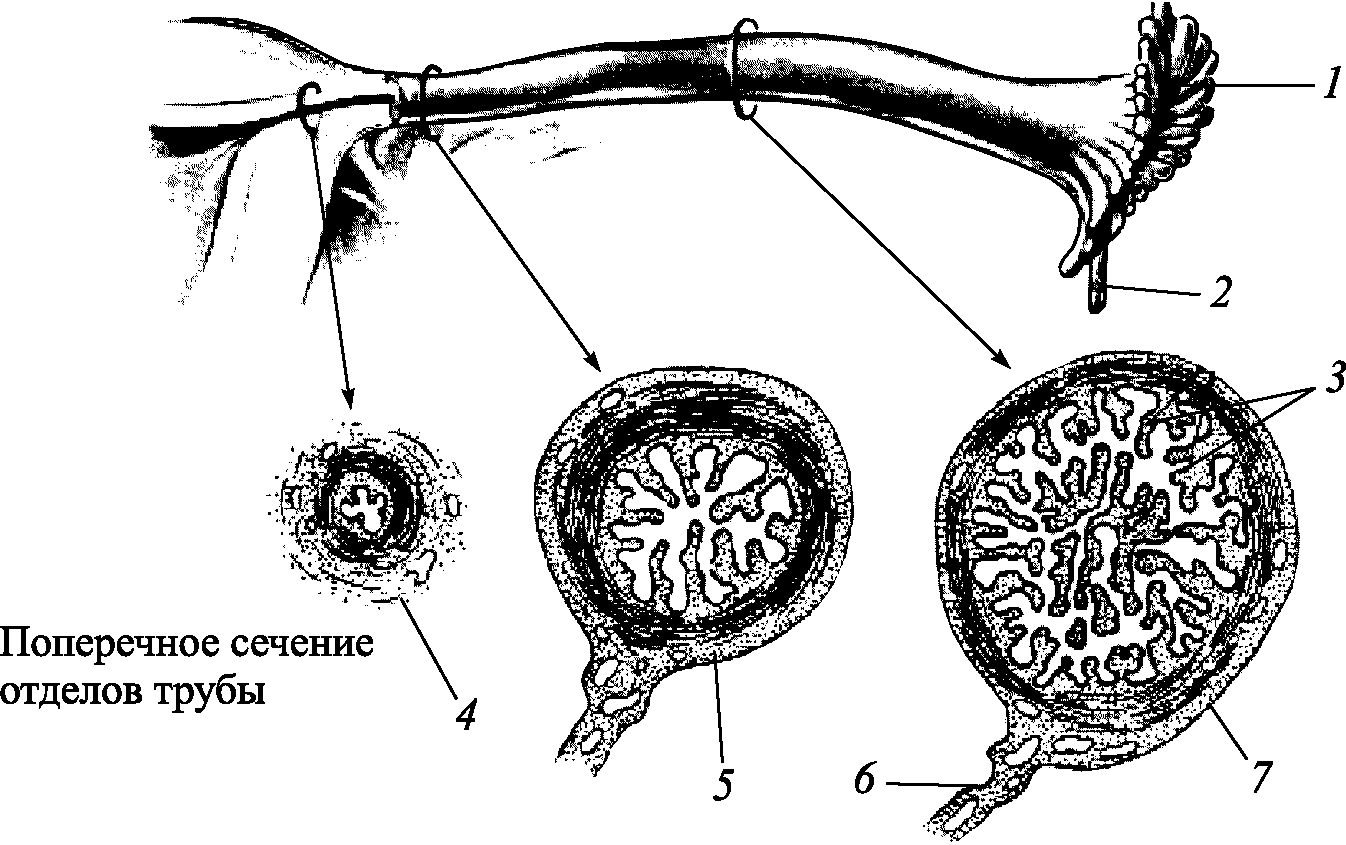
Рис. 2.6. Фаллопиева труба: 1 – воронка, абдоминальное отверстие и фимбрия; 2 – фимбрия; 3 – складки слизистой;4 – интерстициальный; 5 – истмический; 6 – мезосальпинкс; 7 – ампулярный
Мышечный слой трубы состоит из гладкой мускулатуры. Наружный пласт – продольный, средний – циркулярный, внутренний – подслизистый. Серозный покров трубы – это самый верхний отдел широкой связки. Брюшина покрывает трубу сверху и с боков. К нижнему ее отделу прилегает параметральная клетчатка, в которой проходят сосуды и нервы. Труба выполняет важные функции. В ее ампулярном отделе происходит оплодотворение, а также по трубе осуществляется перемещение яйцеклетки в полость матки.
Яичники (рис. 2.7) – это парная женская половая железа. Яичники являются органом, где образуются и созревают яйцеклетки и вырабатываются половые гормоны. Яичник имеет овальную форму длиной 3–4 см, шириной 2–2,5 см, толщиной 1–1,5 см. Вес его 6–8 г. Яичник имеет два полюса (маточный и трубный). Внутренний свободный край яичника обращен в брюшную полость, брыжеечный – фиксируется к заднему листку широкой связки. В брыжеечном крае проходят артерии, вены, лимфатические сосуды, нервы.
В свободном подвешенном состоянии яичник удерживается связками: широкой связкой, собственной связкой яичника и воронко–тазовой связкой. В яичнике различают: эпителий, белочную оболочку, корковый и мозговой слои.
Под поверхностным эпителием, который покрывает яичники, находится белочная оболочка, состоящая из плотной соединительной ткани. Под белочной оболочкой располагается корковый слой с многочисленными примордиальными фолликулами, а также фолликулы и желтые тела на разных стадиях развития. Мозговой слой яичника состоит из соединительнотканной стромы и мышечных волокон. В строме проходят многочисленные сосуды и нервы.
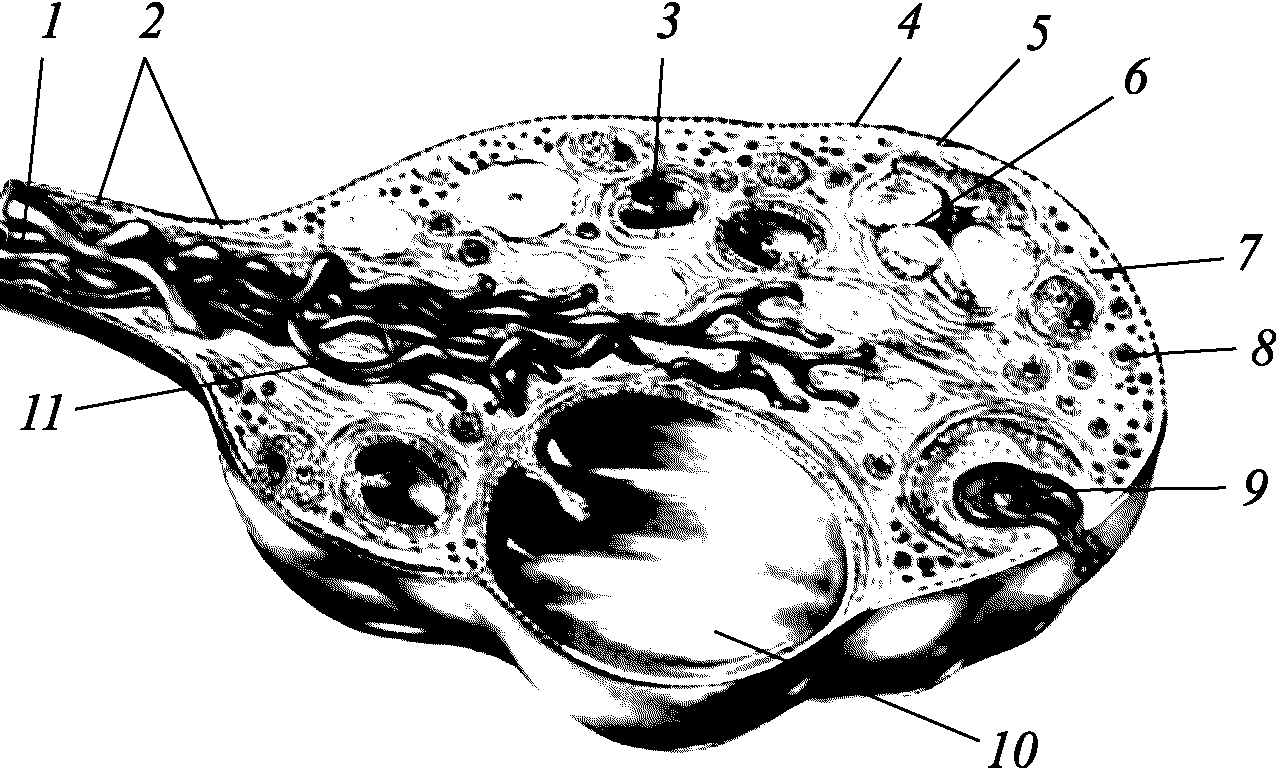
Рис. 2.7. Яичник в разрезе (фолликулы и желтое тело в различные фазысвоего развития): 1 – сосуды; 2 – сероза; 3 – развивающийся фолликул; 4 – поверхностный эпителий; 5 – белочная оболочка; 6 – желтое тело; 7 – кортикальный слой яичника; 8 – первичный (примордиальный) фолликул; 9 – фолликул после овуляции; 10 – доминантный фолликул;11 – мозговой слой яичника
Кровоснабжение яичника осуществляется за счет яичниковой артерии (a. ovarica), которая отходит от брюшной части аорты и ветви маточной артерии, идет по верхнему краю широкой связки. Лимфоотток осуществляется в поясничные и крестцовые лимфоузлы.
Иннервируются яичники в основном афферентными волокнами из спинномозговых узлов, а также симпатическими волокнами из узлов чревного и пояснично–крестцового отделов симпатического ствола. Из подчревного сплетения осуществляется парасимпатическая иннервация яичника.






