Экстракорпоральное оплодотворение.
Экстракорпоральное оплодотворение (ЭКО) и трансплантация эмбриона (ТЭ) – оплодотворение яйцеклетки (ооцитов) вне организма и пересадка дробящихся эмбрионов в полость матки.
Показания для ЭКО:
? абсолютное трубное бесплодие (состояние после двусторонней тубэктомии)
? непроходимость или затрудненная проходимость обеих маточных труб при отсутствии эффекта от ранее проведенного или длительного (более 5 лет) консервативного лечения
? бесплодие неясного генеза после проведенного полного клинического исследования, включая гормональное, эндоскопическое, иммунологическое
? субфертильность спермы мужа при отсутствии эффекта при проведении гомологического осеменения.
Условия проведения ЭКО:
? сохраненная в полном объеме функциональная способность матки к имплантации и вынашиванию беременности
? отсутствие противопоказаний к беременности и родам (соматические, психические, генетические заболевания)
? сохраненная способность яичников к адекватному ответу на стимуляцию овуляции (экзогенную или эндогенную)
? отсутствие новообразований, воспалительных и анатомических изменений в органах малого таза.
При отсутствии этих условий, а также женщинам старше 40 лет ЭКО проводить нежелательно, хотя в последнее время появились сообщения о рождении детей у женщин в состоянии постменопаузы.
Последовательность проведения метода:
? стимуляция суперовуляции
? аспирация ооцитов
? оплодотворение ооцитов
? культивирование оплодотворенных ооцитов
? перенос дробящихся эмбрионов в матку.
Индукция суперовуляции (гормональная стимуляция яичников) проводится для получения сразу нескольких зрелых яйцеклеток в течение одного менструального цикла. Это повышает вероятность наступления беременности в программах ЭКО.
Для контроля ранних сроков развивающейся беременности проводят динамическое определение ?–субъединицы хорионического гонадотропина, которое помогает установить беременность с 7–9–го дня после ТЭ. При наступлении беременности за женщинами ведется постоянное наблюдение методами, принятыми для ведения беременности и родов женщин с отягощенным акушерским анамнезом.
Частота наступления беременности достигает, по данным разных авторов, 50%, частота абортов – 29%, внематочной беременности – 6%, многоплодной беременности – 12%.
При этом дети при длительном наблюдении за их развитием практически не отличаются по основным показателям врожденной патологии и заболеваемости от детей в общей популяции.
В настоящее время расширился круг показаний к использованию методов вспомогательной репродукции. ЭКО стали применять при мужской инфертильности, эндометриозе и т.д. При проходимых маточных трубах предложено переносить эмбрионы и даже гаметы непосредственно в трубы без оплодотворения in vitro, а также осуществлять совместный перенос гамет (яйцеклеток и сперматозоидов) при идиопатическом бесплодии в неизмененные маточные трубы – ГИФТ, аналогичный перенос зигот (эмбрионов на стадии пронуклеусов) при сомнении наступления оплодотворения в случае сниженнных показателей спермы – ЗИФТ.
Достижения в криоконсервации биологических объектов способствуют использованию донорских гамет и эмбрионов в некоторых случаях бесплодия.
Новым рубежом в развитии методов вспомогательной репродукции стали успехи в разработке микроманипуляционной работы с половыми клетками и эмбрионами. С помощью специального оборудования проводят диссекцию (микрохирургическую или с помощью лазера) блестящей оболочки для оплодотворения in vitro при значительном снижении концентрации и подвижности сперматозоидов, а также для оптимизации процесса «вылупления» бластоцист. Разработка техники инъекции сперматозоида непосредственно в ооплазму создает перспективу получения беременности при наличии в эякуляте хотя бы одного живого (не обязательно подвижного) сперматозоида (ИКСИ). При азоо– и аспермии мужские половые клетки можно получить непосредственно (рис. 10.5, 10.6) из яичка путем его пункции (ТЕЗА) или придатка яичка (МЕЗА). Это варианты программы ИКСИ, которую проводят при отсутствии сперматозоидов в эякуляте, когда с помощью консервативных (гормональное, противовоспалительное) или хирургических методов не удается преодолеть мужское бесплодие.
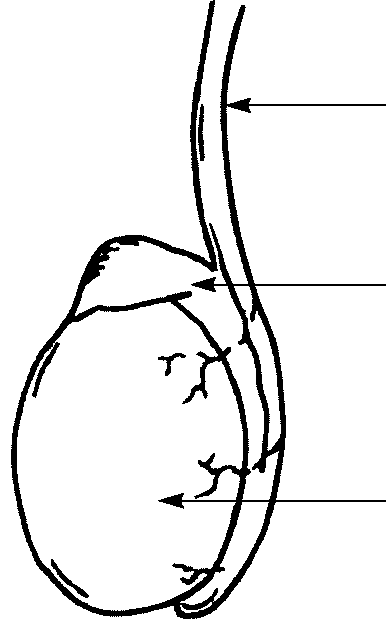
Рис. 10.6. Схема пункции яичка и придатка яичка
Важным достижением в разработке и осуществлении вспомогательной репродукции является разработка технологий предимплантационной диагностики, что позволяет диагностировать у эмбриона наследственную патологию еще до имплантации. Предимплантационная диагностика позволяет избежать инвазивных процедур (амниоцентез и хорионбиопсия) для выявления патологии плода и при необходимости – искусственного прерывания беременности.
В последние годы разрабатываются методы предимплантационной и внутриутробной генной терапии.
Таким образом, разработка методов вспомогательной репродукции позволяет преодолеть бесплодие в самых тяжелых случаях патологии у мужчин и женщин. Ежегодно около 700.000 супружеских пар в мире обретают радость появления детей с помощью центров репродукции.
В связи с трудностями диагностики и лечения больных, страдающих бесплодием, и не всегда положительными результатами терапии важное значение имеет своевременное предупреждение бесплодия. Оно должно начинаться еще в детском возрасте с предупреждения воспалительных заболеваний половых органов, которые нередко возникают на фоне перенесенных детских инфекций – паротита, скарлатины, дифтерии, кори, влияющих на процесс образования фолликулов в яичниках и нарушающих формирование полового аппарата у девочек, что может явиться причиной первичного бесплодия. При обнаружении отклонений от нормы в общем физическом развитии или нарушении менструальной функции школьный врач и детский гинеколог обязаны взять таких девочек на диспансерный учет для своевременного проведения лечения.
Выявленные у женщин воспалительные заболевания внутренних половых органов, возникшие после абортов, родов, оперативных вмешательств на органах малого таза, должны быть излечены, так как в противном случае могут возникнуть спаечные процессы в придатках матки, которые и нарушат проходимость труб.
Необходимо проводить широкую санитарно–просветительную работу среди женщин по разъяснению вреда абортов и опасности возникновения воспалительных заболеваний в матке и ее придатках, вреда венерических заболеваний, которые могут явиться причиной бесплодия.
Профилактикой бесплодия также можно считать гигиену брака. Физиологически организм женщины может быть подготовлен к материнству в возрасте 18–20 лет, но не в период полового созревания. Поэтому ранняя половая жизнь может привести к нарушению всех функций женского организма. Важной составной частью санитарно–просветительной работы является половое воспитание. Новобрачные должны обращаться в консультацию медико–генетических учреждений в тех случаях, когда в роду одного из будущих супругов имеется наследственная патология.
Следует отметить, что чем раньше начата реабилитационная терапия, тем больше вероятность достижения положительного результата при совместных усилиях педиатра, терапевта, венеролога, эндокринолога, акушера–гинеколога.






