Методы исследования, основанные на биологическом эффекте половых гормонов
Базальная температура. Тест основан на гипертермическом воздействии прогестерона на центр терморегуляции, расположенный в гипоталамусе. Температуру измеряют одним и тем же термометром утром натощак, не поднимаясь с постели в течение 10 мин. Полученные данные изображают графически.
При повышении секреции прогестерона базальная (ректальная) температура повышается на 0,4–0,8 °С. Стойкий двухфазный цикл свидетельствует о произошедшей овуляции и наличии функционально активного желтого тела (рис. 3.6, а). Отсутствие подъема температуры во вторую половину цикла или значительные размахи температуры как в первую, так и во вторую половину цикла с отсутствием стабильного подъема свидетельствует об ановуляции (рис. 3.6, б). Запаздывание подъема и кратковременность его (гипертермическая фаза в течение 2–7 дней) наблюдается при укорочении лютеиновой фазы, недостаточный подъем (0,2–0,3 °С) – при недостаточной функции желтого тела (рис. 3.6, в).
Исследование шеечной слизи. Метод основан на том, что в течение нормального менструального цикла физико–химические свойства слизи подвержены характерным изменениям. Количество секрета колеблется в пределах от 60–90 мг/сут в раннюю фолликулиновую фазу и 600–700 мг/сут в период овуляции. К этому периоду увеличивается активность некоторых ферментов слизи и появляется ее текучесть, что связано с уменьшением вязкости. Количество слизистого секрета зависит в основном от эстрогенной насыщенности организма. Наибольшее его количество обнаруживают при овуляции, наименьшее – перед началом менструации. «Феномен зрачка» связан с изменениями количества слизи в зависимости от гормональной насыщенности организма и тонуса шейки матки.
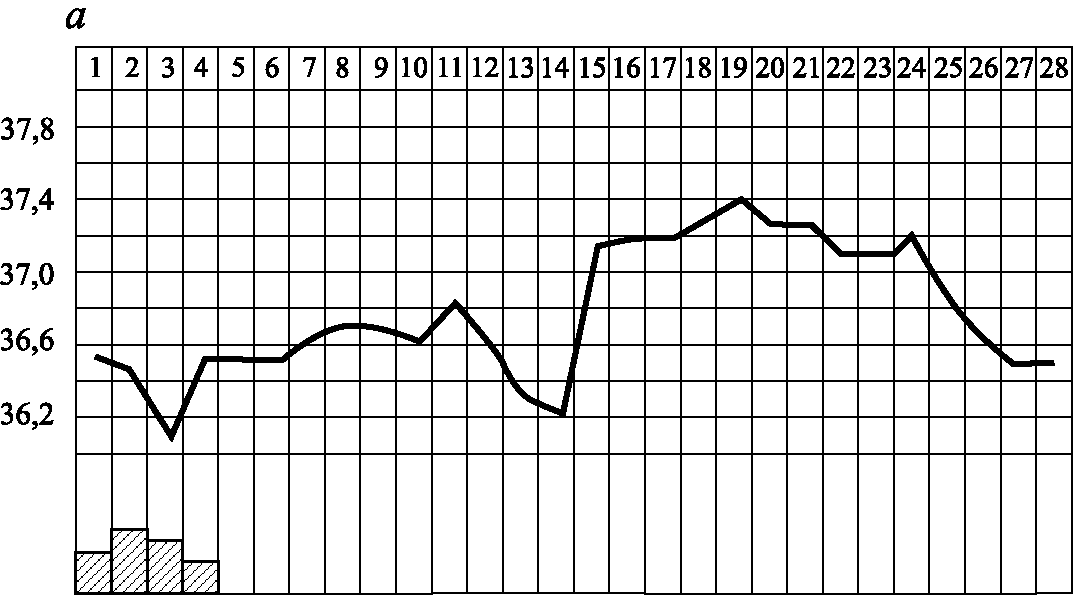
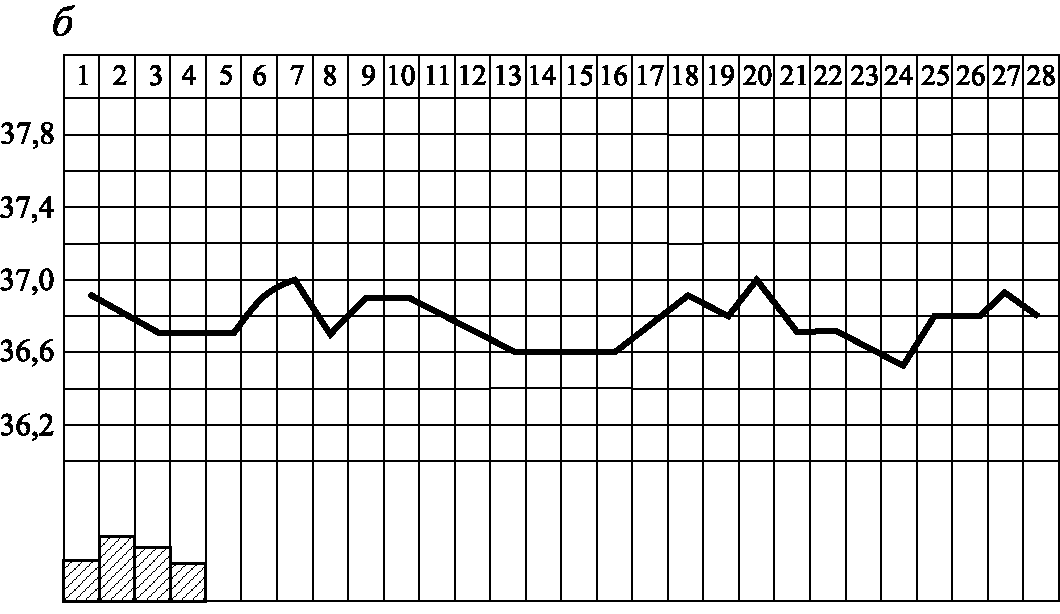
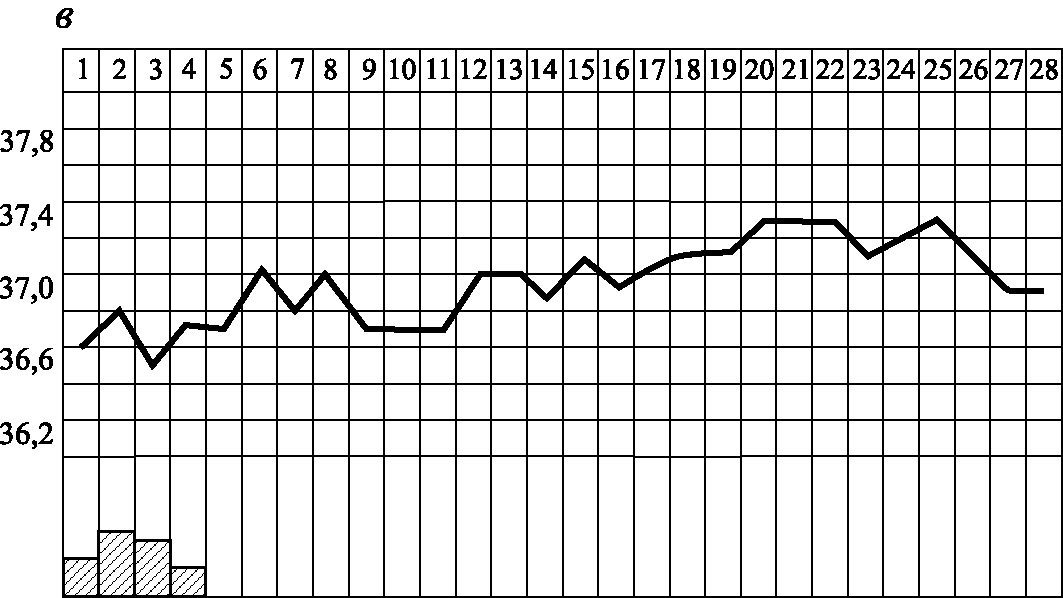
Рис. 3.6. Кривые базальных температур (по З.Ш. Гилязутдиновой, 1982): а – при двухфазном цикле; б – при ановуляторном цикле; в – при недостаточности лютеиновой фазы цикла
Шейка матки осматривается в зеркалах с дополнительным освещением несколько раз в течение цикла. В лучах света наружный зев с выступающей каплей слизи кажется темным и напоминает зрачок.
Оценку производят по 3–балльной системе:
? небольшая точка или полоса – 1 балл (+)
? 0,2–0,25 см – 2 балла (++)
? 0,3–0,35 см – 3 балла (+++).
При овуляции с уменьшением секреции эстрогенов «феномен зрачка» постепенно ослабевает и исчезает к 20–23–му дню менструального цикла. Наличие слабо выраженного «феномена зрачка» в течение менструального цикла свидетельствует о гипоэстрогении, сохранение его в течение цикла на высоком уровне (3 балла) – о гиперэстрогении, на уровне 2 баллов – о недостаточности функции желтого тела. При эрозии, эндоцервиците, старых разрывах шейки матки тест бывает нехарактерным.
Натяжение шеечной слизи также зависит от эстрогенной стимуляции, влияющей на уменьшение вязкости слизи и появление текучести.
Слизь набирают корнцангом, который вводят в канал шейки матки. Натяжение определяется при осторожном разведении браншей корнцанга после его извлечения. Длину слизистой нити измеряют в сантиметрах и оценивают по 3–балльной системе: до 6 см – 1 балл (+); 8–10 см – 2 балла (++); более 12 см – 3 балла (+++). Максимальная длина нити бывает в период овуляции.
«Феномен папоротника» основан на способности шеечной слизи при высушивании подвергаться кристаллизации, интенсивность которой изменяется во время менструального цикла и зависит от гормональной активности яичников. Материал забирают анатомическим пинцетом, который вводят в канал шейки матки на глубину 0,5 см. Полученную каплю слизи переносят на предметное стекло и высушивают. Оценку производят под микроскопом при увеличении 10·10 по 3–балльной системе: мелкие кристаллы с нечетким рисунком в виде отдельных стеблей – 1 балл (+), четко выраженный лист с ясным рисунком – 2 балла (++), грубые кристаллы, складывающиеся в «листья папоротника», где ветви отходят под углом 90°, – 3 балла (+++) (рис. 3.7). Выраженный «феномен папоротника» связан с максимальной продукцией эстрогенов в фазу овуляции. В лютеиновую фазу цикла этот феномен постепенно исчезает, перед менструацией кристаллизация слизи отсутствует – 0 баллов (–).

Рис. 3.7. Микроскопия шеечной слизи (по В.И. Бодяжиной, К.Н. Жмакину, 1977): а – феномен папоротника «+++», б – феномен папоротника «+»
Оценка шеечного индекса представлена в табл. 3.3, динамика тестов шеечной слизи – в табл. 3.4.
Кольпоцитология. Метод основан на влиянии стероидных гормонов яичников на органы–мишени, к которым относится и эпителий влагалища (рис. 3.8). Материал получают путем аспирации или осторожного прикосновения инструментом к боковой стенке влагалища, затем его переносят на предметное стекло, фиксируют в смеси Никифорова и окрашивают. Методы окрашивания делятся на монохромные, при которых все клетки мазка окрашиваются в один цвет, и полихромные, окрашивающие клетки в сине–зеленый или оранжево–красный цвет. Вначале клеточный состав изучают при малом увеличении (10·10), оценивая расположение клеток и количество материала, затем – при большом (10·20 или 10x40). Для интерпретации кольпоцитограмм подсчитывают 200–300 клеток.
Таблица 3.3. Оценка шеечного индекса
| Диагностический тест | Баллы | |||
|---|---|---|---|---|
| 0 | 1 | 2 | 3 | |
| «Феномен зрачка» | Отсутствует | Темная точка | 0,2–0,25 см | 0,3–0,35 см |
| «Феномен папоротника» | Кристаллизация отсутствует | Мелкие кристаллы в виде тонких стеблей | Четкий рисунок листа | Грубые кристаллы, лист крупный, с толстым стеблем |
| Количество слизи | Немного | Незначительное | Умеренное | Большое |
| Натяжение слизи | Отсутствует | До 6 см | 8–10 см | 15–20 см |
Таблица 3.4. Норма тестов шеечной слизи при 28–дневном менструальном цикле
| Фазы менструального цикла | «Феномен папоротника» | «Феномен зрачка» | Натяжение слизи | Количество слизи | Шеечный индекс (цервикальное число) | ||||
|---|---|---|---|---|---|---|---|---|---|
| Оценка | Баллы | Диаметр, см | Баллы | Диаметр, см | Баллы | Оценка | Баллы | Баллы | |
| Ранняя фолликулиновая, 4–9–й день | + | 1 | 0,2 (+) | 1 | 6 | 1 | Мало | 1 | 4–6 |
| Поздняя фолликулиновая, 10–13–й день | ++ | 2 | 0,2–0,25 (++) | 2 | 8–10 | 2 | Умеренное количество | 2 | 8–9 |
| Овуляция, 14–15–й день | +++ | 3 | 0,3–0,35 (+++) | 3 | 15–20 | 3 | Большое количество | 3 | 10–12 |
| Ранняя лютеиновая, 16–20–й день | – | 1 | 0,2 (+) | 1 | 6–10 | 1–2 | Умеренное количество или мало | 1–2 | 5–8 |
| Поздняя лютеиновая, 21–27–й день | – | 0 | 0,2 или полоса (+) | 0–1 | 6 | 1–2 | Мало | 1 | 4–6 |
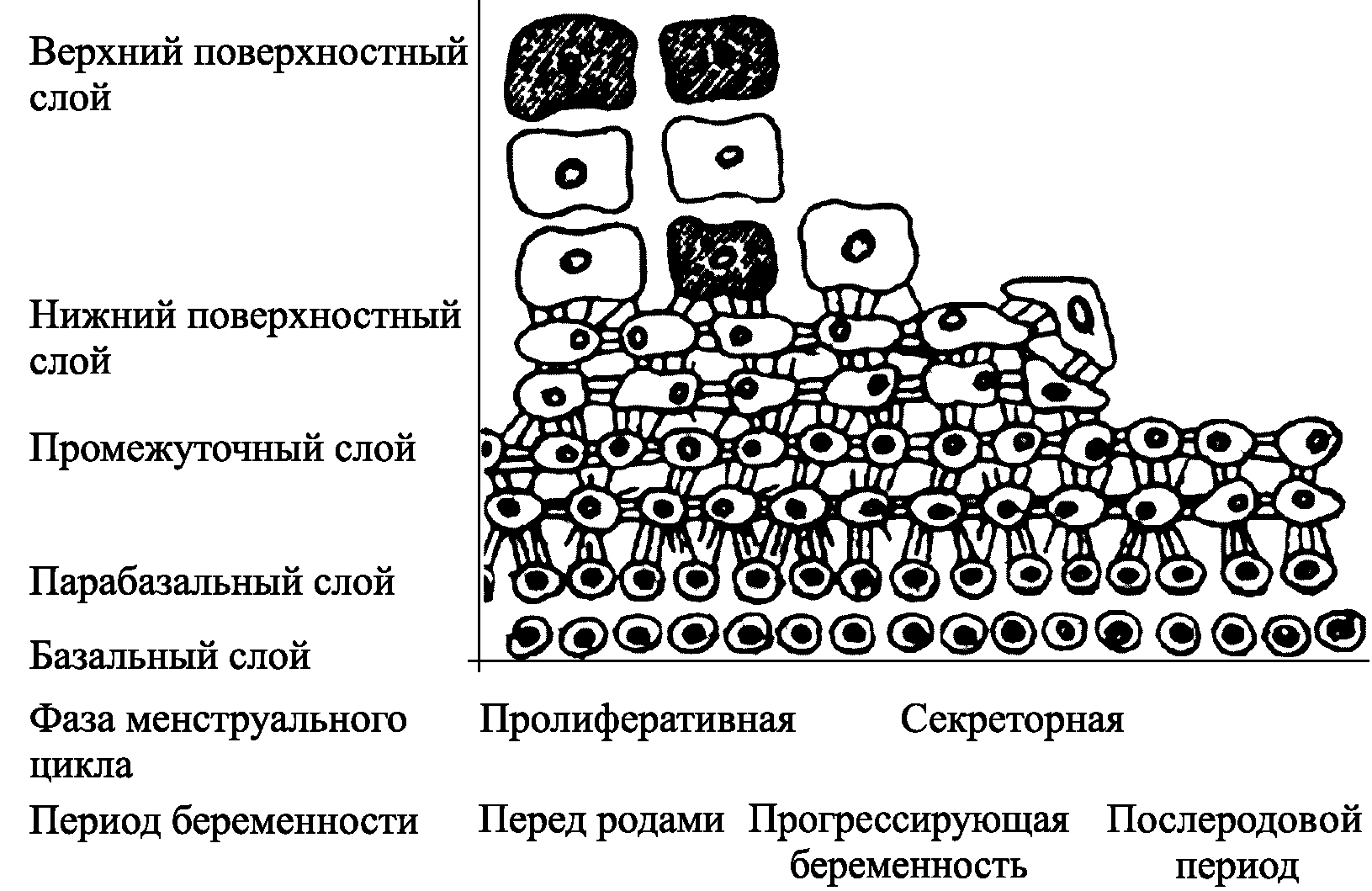
Рис. 3.8. Схема изменения влагалищного эпителия под влиянием гормонов (по Miklaw, 1961)
ИС (индекс зрелости) – это процентное отношение парабазальных, промежуточных и поверхностных клеток. Записывается в виде трех чисел слева направо. Сдвиг влево означает появление парабазальных клеток, свидетельствующих о недостаточной функции яичников. Увеличение числа поверхностных клеток свидетельствует о высокой эстрогенной насыщенности организма.
КИ (кариопикнотический индекс) – процентное отношение поверхностных клеток с пикнотичными ядрами к общему числу клеток в мазке. Чем больше значение этого индекса, тем выше эстрогенная насыщенность организма.
ЭИ (эозинофильный индекс) – процентное отношение эозинофильно–окрашенных поверхностных клеток к общему числу клеток мазка. Так же как КИ, служит показателем эстрогенного воздействия. В норме ЭИ < КИ.
Идекс складчатости (загибания) представляет отношение всех складчатых зрелых поверхностных клеток к числу плоских зрелых поверхностных клеток.
Индекс скученности определяется по отношению клеток, находящихся в скоплениях по 5 и более, к клеткам, расположенным раздельно. Оценивается по 3–балльной системе.
Последние два показателя характеризуют прогестероновое воздействие.
Кольпоцитограмма при овуляторном менструальном цикле представлена в табл. 3.5, в конце беременности (по Zidousky) – в табл. 3.6.
Кариопикнотический индекс (КИ) у беременных женщин в норме не превышает 10%, в 13–16 недель он в пределах 3–9%, в 17–39 недель – 5%. Цитологические исследования вагинальных мазков проводятся 1–2 раза в неделю.
У женщин с угрозой прерывания беременности наблюдается повышение КИ от 20 до 50%, что зависит от снижения уровня эстрогенов и прогестерона.
Цитологическая картина влагалищных мазков при осложненном течении беременности.
Эстрогенный тип мазка. В мазке отмечается значительное уменьшение клеточных элементов. Выражена тенденция к изолированному их расположению. Наблюдается сдвиг в сторону увеличения числа поверхностных клеток, повышение кариопикнотического индекса до 30–40% и выше. Ладьевидные клетки определяются в незначительном количестве или их нет. Эстрогенный тип мазка чаще наблюдается при наличии плацентарной недостаточности у беременных с поздним токсикозом, угрожающем прерывании беременности, при резусизоиммунизации.
Тип мазка с преобладанием глубоких промежуточных клеток с крупными ядрами. Они располагаются большими и малыми группами. Ладьевидные клетки значительно уменьшаются в числе или не определяются. Этот тип мазка чаще встречается при тяжелых формах позднего токсикоза и реже характеризует недостаточность плаценты у женщин с угрозой позднего выкидыша, перенашиванием беременности.
Таблица 3.5. Данные кольпоцитограммы при двухфазном менструальном цикле
| Наименование показателя | Фолликулиновая фаза | Овуляция | Лютеиновая фаза | ||||
|---|---|---|---|---|---|---|---|
| Дни менструального цикла | |||||||
| 5–7 | 8–11 | 12–13 | 14 | 15–18 | 19–24 | 25–28 | |
| Реакция влагалищного мазка (по Гейст и Сальмону) | III | III | III–IV4 | IV | IV–III | III | III |
| Кариопикнотический индекс, % | 10–30 | 20–40 | 40–70 | 70–90 | 30–50 | 30 | 15–0 |
| Эозинофильный индекс, % | 5–20 | 20–40 | 50 | 70 | 20–40 | 20 | 10–0 |
| Индекс созревания | 0/80/20 | 0/60/40 | 0/30/70 | 0/10/90 | 0/70/40 | 0/70/30 | 0/95/5 |
| Индекс загибания, % | 0 | 0 | 10–20 | 20–30 | 30–40 | 20–40 | 30–50 |
| Индекс скученности, % | 0–3 | 0–5 | 0–2 | 0–3 | 10–20 | 20–30 | 30 |
Таблица 3.6. Цитология влагалищного мазка в конце беременности
| Тип мазка | Цитологическая картина | Срок беременности |
|---|---|---|
| I тип, «прогрессирующая беременность» | Преобладают ладьевидные и промежуточные клетки в соотношении 3: 1. Характерны скопления клеток. Клетки базофильны, хорошо окрашиваются, имеют четкие границы. Эозинофильный индекс не превышает 1%, кариопикнотический – 3%. Лейкоцитов нет или единичные | II и III триместр беременности, до родов более 10 дней |
| II тип «близко к родам» | Преобладают клетки промежуточного слоя, ладьевидные встречаются реже. Соотношение промежуточных и ладьевидных клеток 1: 1. Больше клеток изолированных. Встречаются поверхностные и эозинофильные клетки с пикнотическим ядром. Контуры клеток резкие. Картина мазка ясная, четкая. Эозинофильный индекс до 2%, кариопикнотический – до 6%. Единичные лейкоциты и немного слизи | За 4–8 дней до родов |
| III тип, «срок родов» | Преобладают промежуточные клетки, соотношение их с ладьевидными равно 3: 1. Поверхностных клеток – до 25–35%. Характерна изолированность клеток. Эозинофильный индекс – до 8%, кариопикнотический – до 20%. Границы клеток стертые, общая картина мазка «смытая», количество лейкоцитов и слизи заметно увеличивается | За 1–3 дня до родов |
| IV тип,«несомненный срок родов» | Преобладают поверхностные клетки, промежуточных мало, ладьевидные отсутствуют. Границы клеток нечеткие. Эозинофильный индекс – до 20%, кариопикнотический – 20–40%. Лейкоциты и слизь образуют скопления, встречаются эритроциты. Мазок имеет вид «грязного» | За 2–3 дня до родов и в день родов |
Регрессивный тип мазка. Характеризуется изолированно расположенными клеточными элементами всех слоев эпителия, наличием парабазальных и базальных клеток. Наблюдается при нарушении функционального состояния фетоплацентарного комплекса у женщин с перенашиванием, при плацентарной недостаточности.
Цитолитический тип мазка. Характеризуется нарушением морфологической структуры клеток. Отмечается много свободно лежащих ядер, обрывки цитоплазмы. Лейкоциты в небольшом количестве. Много палочек Дедерлейна. Мазок имеет вид тусклого.






